Содержание
- 1 Клинические проявления
- 2 Шейный радикулит: лечение в домашних условиях
- 3 Видео[править]
- 4 Диета
- 5 2. Что провоцирует шейно-плечевой радикулит
- 6 Причины шейного радикулита
- 7 Причины
- 8 Симптомы шейного радикулита
- 9 Чем закусывать
- 10 Классификация
- 11 Лечение патологии
- 12 Лечение шейного радикулита
- 13 Симптоматика
- 14 Как лечить шейный радикулит
Клинические проявления
Одним из наиболее ярких клинических проявлений шейного радикулита являются болевые ощущения. Они локализуются в области шеи, отдают в затылок, лопатки, плечи, предплечья, кисти рук и имеют режущий, колющий, пекучий характер. При попытках совершить движения они усиливаются.
Помимо этого, включает в себя следующее:
- боль в шейном отделе позвоночника распространяющаяся в область лопатки. плеча, предплечья в виде полосы, лампаса, по ходу нерва; носит упорный интенсивный характер может усиливаться при движении в шейном отделе позвоночника; особенно настораживает боль в ночное время; боль выматывает больного принося выраженный физические и моральные страдания, нарушается сон;
- слабость в руке, пациент с трудом держит сумку, ложку, ручку, нарушаются мелки движения в пальцах, почерк; затруднение пользованием клавиатурой компьютера;
МРТ позвоночника
Стоимость: 16 000 руб.
Подробнее
- отмечается онемения в пальцах кистей рук, например мизинец и половина безымянного или во II, III и половины безымянного пальца, чувство снижения чувствительности в области предплечья, локтя, плеча;
- искривление в шейном отделе позвоночника, голова склонена на бок, так меньше болит;
Шейный радикулит: лечение в домашних условиях
Лечение дома может включать часть вышеописанных процедур, включая прием таблеток, инъекции, упражнения ЛФК и лечебную гимнастику. Однако терапия значительно расширяется за счет процедур из народной медицины.
Эффективным дополнением при лечении шейного радикулита являются:
1. Целебные ванны при температуре воды 36 градусов:
- С хреном (50 г натёртого хрена на ванну);
- С горчицей (300 г горчичного порошка на ванну);
- Ванны следует принимать не дольше 10 минут, иначе они могут дать осложнение на сердечно-сосудистую систему. Курс не менее 5 ванн через день.
2. Горчичники или горчичный пластырь. Накладываются на область шеи не более чем на 5 минут. Вариантом является накладывание горчичника, намоченного в растворе из ¼ таблетки фурацилина и столовой ложки меда.
3. Согревающие компрессы:
Парафиновый. Растопить на водяной бане парафин. Дать остыть до приемлемой температуры и наложить массу на шею. Держать не менее получаса.
Глиняный компресс. Развести 200 г белой глины в теплой воде до консистенции густой сметаны, добавить ложку керосина. Нанести равномерно на марлю и сделать компресс на ночь.
Профилактика шейного радикулита:
Видео[править]
Le Chant du Départ
Песня французских партизан
Марсельеза
Диета
Диета помогает быстрее избавиться от заболевания и восстановить организм.
Для этого нужно соблюдать простые правила:
- Питайтесь небольшими порциями, количество приемом пищи в течение дня – 6-7.
- Исключите из рациона все жареное, соленое, копченое, жирное, майонез, алкоголь, кетчуп, сладости, газированные напитки.
- На вашем столе обязательно должно быть молоко, гречневая и рисовая каша, кисломолочные продукты, овсянка, нежирная рыба и мясо.
Сбалансированное питание поможет не только улучшить состояние здоровья, но и помочь желудочно-кишечному тракту справиться с негативным воздействием лекарств, избавит от изжоги, болей и вздутия.
2. Что провоцирует шейно-плечевой радикулит
Как правило, радикулит становится заболеванием, которое добавляется к основной патологии, возникшей в организме. Существует несколько основных факторов, которые провоцируют появление радикулита.
2.1 Защемление или воспаление нервов
Случаи воспаления и защемления нервов в шейном отделе – явления частое. Связано это с тем, что именно в этом отделе находится большое количество нервных окончаний, плюс ко всему шея всегда очень подвижна, а неосторожные и резкие движения как раз могут спровоцировать защемление нервных пучков. Среди множества заболеваний, вызывающих воспаление и защемление нервов в шее можно выделить:
- Травматические повреждения позвоночника в области шеи.
- Нарушение работы мышечной ткани, частые судороги.
- Онкологические заболевания.
Радикулит становится следствие описанных выше патологий.
2.2 Межпозвоночная грыжа
Между позвонками находятся межпозвоночные диски. Это своего рода амортизаторы – когда мы ходим, бежим, стоим они смягчают вертикальную нагрузку на позвоночник. С течением времени межпозвоночные диски подвергаются износу, истончаются, теряют влагу, форму и более твердые по структуре позвонки начинают сдавливать их. Под таким давлением диск частично выходит за границы позвонков – так и образуется межпозвоночная грыжа. Грыжа диска выпирает в ту часть позвоночника, где проходят нервные окончания спинного мозга. Нервные пучки сдавливаются, нарушается процесс передачи нервных импульсов – человек начинает чувствовать боль, которая зачастую мешает ему нормально двигаться (поворачивать шею, наклонять голову и так далее). Это и есть радикулит.
2.3 Вирусные инфекционные заболевания
Первые симптомы проявления шейного радикулита человек может начать испытывать в ходе некоторых инфекционных заболеваний (или после их излечения). К таким заболеваниям относят грипп, туберкулез, сифилис, цереброспинальный менингит. При данных патологиях воспалительный процесс протекает во всем организме, включая позвоночник (в частности и его шейный отдел). Воспаление мышц в шейном отделе приводит к сдавливанию нервных корешков спинного мозга – то есть возникает радикулит.
2.4 Дистрофические трансформации в позвоночнике
Дистрофические трансформации позвоночника – это следствие потери эластичности межпозвоночных дисков. Причинами таких трансформаций являются лишний вес, сидячий образ жизни, неправильное питание, сутулость. Позвоночник постепенно теряет свою прочность, его сегменты разрушаются, теряют нормальное месторасположения, что и приводит к сдавливанию нервных окончаний, то есть к радикулиту. Самым распространенным заболеванием, которое вызывается дистрофическими изменениями в позвоночнике, является остеохондроз. Иначе говоря, развившийся остеохондроз провоцирует появление радикулита. Также к числу дистрофических заболеваний позвоночника относят хондроз, спондилез, спондилоартроз.
#!NevrologSeredina!#
Причины шейного радикулита
Когда нервные корешки покидают спинной мозг и шейный отдел позвоночника, они спускаются вниз по руке, обеспечивая чувствительность коже плеча и руки. Они также проводят электрические сигналы к определенным мышцам, таким образом, обеспечивая движения отдельных частей плеча и руки. Если какой-то нерв в шейном отделе позвоночника раздражается и/или защемляется костным разрастанием или межпозвонковой грыжей, это приводит к проблемам с функционированием нерва, которые проявляются в слабости мышц, боли и потере кожной чувствительности (онемении) в областях, иннервируемых защемленным нервом. Рассмотрим различные причины возникновения шейной радикулопатии:
Защемление нерва межпозвонковой грыжей
Межпозвонковый диск служит для амортизации нагрузки, оказываемой на позвоночник. С возрастом в диске начинаются процессы дегенерации, что является неотъемлемой частью естественного процесса старения организма. В межпозвонковый диск теперь поступает меньше воды и питательных веществ, отчего он усыхает, уплощается, теряет эластичность и прочность. Все это может привести к тому, что в наружной оболочке диска, т.н. фиброзном кольце, образуется трещина, через которую часть внутреннего материала диска (пульпозного ядра) выдавится в позвоночный канал, где находятся спинной мозг и отходящие от него нервные корешки. Межпозвонковая грыжа может быть бессимптомной в том случае, если она не задевает близлежащие нервы. Процесс дегенерации межпозвонкового диска ускоряется, если пациент ведет малоподвижный образ жизни и много времени проводит за рулем или за компьютером.
Другая причина межпозвонковой грыжи — повреждение шеи вследствие аварии или спортивной травмы;
Защемление нерва костным разрастанием
У немолодых пациентов и пациентов среднего возраста дегенерация межпозвонковых дисков может вызвать разрастание костей позвонков вокруг нервных корешков. Обычно кость разрастается внутри отверстия, через которое нервный корешок выходит из позвоночника. Если костные разрастания достаточно большие, они могут раздражать или сдавить нервный корешок.
Причины
Шейный радикулит может возникнуть по большому количеству причин. Иногда нахождение фактора, вызвавшего защемление нервных окончаний, занимает довольно большой промежуток времени. Для удобства можно объединить причины, для устранения которых будут приняты похожие меры:
- Остеохондроз и его осложнения в виде протрузий, межпозвоночных грыж. Такая патология способствует развитию первичной радикулопатии. Выпячивания межпозвоночных дисков сдавливают нервные окончаний.
- Травмы позвоночного столба. Часто при тяжелых травмах такого рода происходит разрыв фиброзного кольца и хрящевая ткань сдавливает нервные окончания. Боль является внезапной, простреливающей.
- Воспалительные процессы, связанные с инфекционными заболеваниями. Отек снижает просвет спинномозгового канала, что способствует сдавливанию нервных корешков.
- Переохлаждение спины. В результате тоже возникает отек, немного другого рода, который ущемляет нервные окончания.
- Образование косных наростов. Остеофиты образуются при ревматоидном артрите, спондилоартрозе, спондилезе, травмах и др.
Можно сделать вывод, что радикулопатия в шейном отделе возникает по трем глобальным причинам: выпячивание структур межпозвоночных сегментов, сдавливание нервных окончаний костными наростами, воспалительные процессы.
А если говорить о первопричинах шейной радикулопатии, которые и приводят ко всем ранее описанным патологиям, вот основные:
- Сидячий образ жизни без нужных профилактических мер (зарядки, спортивные упражнения);
- Старение организма, в том числе и позвоночника;
- Сутулость, вызывающая грудной гиперкифоз и повышающая давление на шейные межпозвоночные диски;
- Сколиоз (искривление в боковой плоскости);
- Подъем тяжелых предметов (грузчики, пауэрлифтеры и др.).
Позвоночник изнашивается и начинаются проблемы, вызывающие боль. Если не предпринять своевременного лечения, острые проявления болевого синдрома преобразуются в хронические.
Симптомы шейного радикулита

В начальной стадии радикулита преобладают клинические проявления, связанные с раздражением корешка. Характерны острые болевые пароксизмы, которые провоцируются поворотом или наклоном головы. Локализация боли зависит от того, какой корешок поражён. Наиболее часто поражаются нижние шейные корешки. В 5% случаев — С5, в 20% — С6, в 60% — С7, в 10% — С8. При патологии С2-С3 отмечается боль в затылочной области, иррадиирующая в ухо, сосцевидный отросток. Шейный радикулит С4-С5 манифестирует болью в шее, надплечье и верхней части плеча, С6-С7 — болью по наружной поверхности плеча и задней поверхности предплечья, С8 — по внутренней стороне руки.
Болевой синдром провоцирует напряжение шейных мышц, вынуждает пациента ограничить движения головой. Он может сочетаться с парестезиями, захватывающими те же области, что и боль. Пациенты с шейным радикулитом испытывают проблемы с засыпанием, поскольку не могут найти удобное для головы положение. Они часто просыпаются из-за болей в шее и руках. На этом фоне возможно развитие инсомнии (бессонницы). Со временем боль принимает подострый и хронический характер, становится практически постоянной с периодами обострения, возникающими при резких движениях в шейном отделе, чихании, кашле.
Компрессия корешка клинически проявляется симптомами выпадения его функции: онемением соответствующего корешку участка шеи, плеча или руки, слабостью мышц плеча и руки, мышечными атрофиями. Если шейный радикулит имеет вторичный характер, то его клиника сочетается с признаками основной патологии (опухоли, травмы, сосудистого заболевания). При межпозвоночной грыже шейного отдела на фоне радикулита может возникнуть синдром позвоночной артерии — нарушение кровообращения в базальных отделах головного мозга с головокружением и вестибулярной атаксией.
Чем закусывать
Конечно, фрукты – это хорошо, но далеко с таким аккомпанементом не уедешь, поэтому немцы решили не ограничиваться кусочком груши или яблока. Подавать к шнапсу можно холодные, горячие закуски и даже основные блюда. Сам по себе он универсален – пойдет как аперитив, дижестив и даже застольный напиток.
Классификация
Классификация шейного радикулита осуществляется на основании этиологии заболевания, его формы и локализации.
В зависимости от причины шейного радикулита, выделяют:
- первичный ― развивается вследствие воспалительных процессов;
- вторичный ― развивается вследствие хронических изменений в позвоночнике.
Что касается локализации заболевания, то, в соответствии с ней, выделяют следующие виды радикулита:
- шейный ― характеризуется и шее, головокружениями, тошнотой, ухудшением зрения и слуха, нарушениями координации движения;
- шейно-плечевой ― сопровождается болями и онемением рук, лопаток, головокружением, тошнотой, нарушениями координации движения;
- шейно-грудной ― к вышеперечисленным клиническим проявлениям добавляются болевые ощущения в верхней части груди.
В зависимости от развития заболевания выделяют две формы шейного радикулита:
- острую ― сопровождается интенсивными болевыми ощущениями и быстрым развитием;
- хроническую ― характеризуется обострениями из-за переохлаждения или неудачных резких движений.
Лечение патологии
Лечение заболевания начинают с консервативных методов, которые включают в себя терапию лекарственными препаратами, физиотерапевтические процедуры и лечебную гимнастику. При их неэффективности или при ухудшении состояния больного прибегают к хирургическому вмешательству.
Медикаментозная терапия
Терапия лекарственными средствами направлена на:
- устранение воспалительного процесса;
- снятие болевого синдрома;
- восстановление нарушенного кровообращения;
- устранение сдавления корешков спинного мозга и их восстановление;
- релаксацию (расслабление) шейных мышц.
Для этого успешно применяются такие группы лекарственных средств, как:
- нестероидные противовоспалительные препараты для снятия боли и воспаления (Ибупрофен, Диклофенак, и другие);
- антиагреганты для восстановления нормального кровообращения (Дипиридамол, Пентоксифиллин и другие);
- нейропротекторы, которые восстанавливают повреждённые нервные структуры (Нейромидин, Нейрогамма и другие);
- при присоединении к воспалительному процессу бактериальной инфекции, что бывает редко, но имеет место быть назначают антибактериальные препараты с широким спектром воздействия (Амоксициллин, Цефтриаксон и другие);
- спазмолитики для снятия мышечной скованности (Мовалис, Мелоксикам и другие);
- в тяжёлых случаях прибегают к эпидуральной анестезии и нервным блокаторам.
Диета
Многим может показаться странным, зачем при заболевании позвоночника нужно соблюдать какие-либо диетические рекомендации. Но это действительно необходимо. Все назначаемые лекарственные препараты довольно агрессивно воздействуют на слизистую желудочно-кишечного тракта, в связи с чем даже у абсолютно здорового человека может развиться гастрит. Чтобы избежать этого необходимо хотя бы на время исключить из своего рациона вредные продукты питания, а именно:
- копчёности;
- пряности;
- острое;
- жирное;
- жареное;
- кислое;
- консервы;
- продукты домашней засолки.
Специалисты рекомендуют в период лечения помимо основного питания употреблять продукты, обволакивающие стенку желудка, к которым можно отнести:
- кисели;
- каши;
- молочную продукцию.
Очень важно принимать пищу регулярно (желательно каждые три часа) небольшими порциями
Физиотерапевтические методы
На фоне медикаментозного лечения физиотерапевтические процедуры могут оказаться довольно эффективными в терапии радикулита шейного отдела. Наибольшее предпочтение врачи отдают таким методам, как:
- Иглорефлексотерапия. Она заключается в мышечной релаксации путём постановки специальных игл на биологически активные точки шейной области.
- Шейно-воротниковый массаж. Он не только позволяет снизить мышечный тонус, но и освободить защемлённые нервные корешки от «заточения».
- Магнитотерапия (или УВЧ-терапия). Заключается в воздействии на воротниковую зону магнитными полями с последующим их преобразованием в тепло. Такой способ снимает воспаление и способствует быстрой регенерации (восстановлению) повреждённых нервных структур.
- Электрофорез. Особенностью этого метода является введение лекарственных средств при помощи электрических токов непосредственно в зону воспаления. Электрофорез способствует высвобождению нервных окончаний и их восстановлению, а также ускоряет процессы регенерации в повреждённых межпозвоночных дисках.
Лечебная физкультура
Лечебная гимнастика является неотъемлемой частью в лечении радикулита. Она может использоваться как в острую фазу заболевания, так и в фазу затихания. Специалист подбирает комплекс упражнений индивидуально каждому пациенту в зависимости от клинического случая. Можно воспользоваться комплексом упражнений от доктора Бутримова, которые наглядно показаны в видеоролике. Но применить их можно, посоветовавшись со своим лечащим врачом.
Лечение шейного радикулита
Лечения радикулита шейного отдела позвоночника начинают с консервативных методов. При отсутствии эффекта от лечения в течении 1 – 2 месяцев прибегают к хирургическому лечению.
Консервативные методы лечения
В перечень консервативных входят медикаментозное, физиотерапевтическое лечение и специальная диета.
Медикаментозное лечение
Состоит из комплекса препаратов, которые направлены на устранения болевого синдрома, снижение активности воспалительного процесса, улучшение кровообращения и обмена веществ в пораженном сегменте шейного отдела позвоночника, регенерацию (восстановление) поврежденного нервного волокна и на расслабление мышц шеи, которые закрепощают позвоночник.
Наиболее эффективная схема лечения при шейном радикулите:
- Мовалис или Ревмоксиками внутримышечно по 1,5 мл 1 раз в сутки в течении 5 дней, затем переход на лечение таблетированными формами выпуска этих же препаратов по 15 мг 1 – 2 раза в сутки. Курс лечения 5 дней.
- Мидокалм внутримышечно по 1,0 мл 2 раза в сутки, продолжительность инъекций 10 дней, после чего препарат принимают в виде таблеток по 100мг 1 таблетка 1 раза в сутки. Курс лечения 30 дней.
- Мильгама 2,0 внутримышечно 1 раз в сутки. Курс лечения 10 дней.
- Нейробекс внутрь по 1 таблетке 2 раза в сутки после инъекций мильгамы. Курс лечения 30 дней.
- Мукосат 2,0мл внутримышечно через день. Курс лечения – 20 инъекций.
- Пластырь с олфеном в шейную область, на ночь. Курс лечения 5 дней.
Физиотерапевтическое лечение
Лечение проходит в условиях физиотерапевтического отделения. В него входят:
- Электрофорез с гидрокортизоном на шейную область. Курс лечения 10 сеансов.
- Массаж шейно-воротниковой зоны. Курс лечения 10 – 15 сеансов.
- Иглоукалывание шейной области 10 сеансов.
- Магнитотерапия области шеи 14 – 18 сеансов.
- Комплекс лечебной гимнастики шейно-воротниковой зоны, ежедневно в течение 1 месяца.
Диета, облегчающая протекание заболевания
Соблюдение рационального режима питания играет важную роль в ускорении процессов выздоровления организма. Прием медикаментов негативно влияет на желудок и кишечник, вызывая боли, изжогу и вздутия. Этого можно избежать, отрегулировав диету.
Рекомендации:
- дробное питание малыми порциями до 6 – 7 раз в сутки;
- обязательное наличие молока, кисломолочных продуктов, тушеных овощей, не жирных сортов мяса и рыбы, овсяной, гречневой и рисовой круп;
- воздержаться от соленых, копченых, острых продуктов, большого количества свежих овощей, майонеза, кетчупа, употребления жирного мяса и рыбы, алкоголя, газированных напитков, сладостей.
Хирургическое лечение
Основной метод лечение это декомпрессия нервного корешка. Под общим наркозом в режиме операционной делают доступ к шейному отделу позвоночника и хирургическим путем устраняют причину ущемления нервного волокна (убирают костные выросты, часть хряща или часть мышцы).
- Лечение с применением шалфея. 5 – 7 столовых ложек измельченного до порошка шалфея добавить 0,5л кипящего подсолнечного масла, затем снять с огня и 2 часа держать на водяной бане. Получившуюся смесь прикладывать в виде компресса на ночь в область шеи. Курс лечения 10 – 15 компрессов.
- Лечение с применением глины. Глину развести водой до образования кашицеобразной консистенции, добавить к ней 200мл керосина, прикладывать в область шеи через день на ночь. Курс лечения 10 компрессов.
Симптоматика
Радикулит шеи проявляет себя такими симптомами:
- болевой синдром в шее, характеризуется острыми и режущими ощущениями, иногда становится пекущим, иррадиируя в область рук, плеч справа или слева;
- сильные болевые ощущения в затылочной части головы, теменной зоне, которые характеризуются высокой интенсивностью, ослабевают только в положении лежа;
- периодические головокружения;
- напряженность, боли в мышцах;
- изменение чувствительности шеи, плеч, рук – подобно онемению;
- ухудшение двигательного объема рук, их силы;
- непроходящая ослабленность;
- подъем температуры;
- тошнота.
Обычно боль локализуется в центральной, также в плечевой зоне ЦНС, в сплетении. Если радикулит становится хроническим, то боль проявляется менее интенсивно. То же самое касается остальных признаков. При этом они становятся постоянными. Врачи отмечают смену обострений и рецидивов при хроническом радикулите, на фоне чего развивается явление патологического изменения шейного изгиба, нарушение осанки.
Как лечить шейный радикулит
Определив у вас симптомы шейного радикулита и подтвердив диагноз, врач назначит лечение. Всего существует два варианта:
- Консервативное.
- Хирургическое.
Если говорить о консервативном лечении, к нему будет относиться прием медикаментов, посещение кабинета физиотерапевта, а также специальная диета. Медикаменты будут направлены на то, чтобы снять воспаление, расслабить напряженные мышцы, убрать болевой синдром и сопутствующую симптоматику. Физиотерапия может включать в себя:
- иглоукалывание;
- магнитотерапию;
- массаж;
- электрофорез;
- упражнения для укрепления и растяжения мышц.
Диета, по большей части, нужна для того, чтобы разгрузить желудок и кишечник, на которые вследствие приема лекарств будет осуществляться дополнительная нагрузка. Хирургическое лечение нужно в том случае, если консервативное не помогает. Врачи под общим наркозом проводят вскрытие зоны и устраняют причину, по которой воспаляется нервное окончание – убирают часть мышцы, хряща или костный нарост.
 Все про радикулит
Все про радикулит
 Острый и хронический радикулит: в чем отличия симптоматики и лечения?
Острый и хронический радикулит: в чем отличия симптоматики и лечения?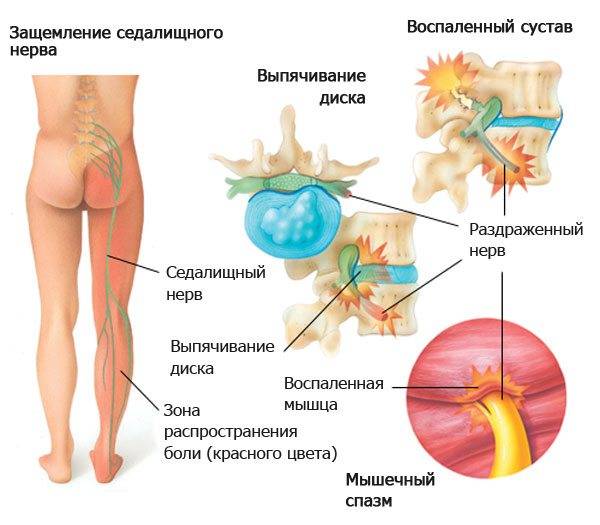 Радикулит
Радикулит


 Радикулит грудного отдела позвоночника
Радикулит грудного отдела позвоночника Радикулит, люмбаго, ишиас. лечение
Радикулит, люмбаго, ишиас. лечение Острый и хронический радикулит: в чем отличия симптоматики и лечения?
Острый и хронический радикулит: в чем отличия симптоматики и лечения? Шейный артроз
Шейный артроз