Содержание
Профилактика радикулита
Чтобы избежать проблем с опорно-двигательным аппаратом, в том числе, радикулита, необходимо уделять внимание своему здоровью в любом возрасте. Избежать неприятных симптомов поможет правильное питание
Следует исключить из рациона соленые блюда и употреблять в пищу как можно больше продуктов, содержащих клетчатку. Полезны также цитрусовые, бананы и чеснок.
Не стоит пренебрегать занятиями спортом. Однако тяжелую физическую нагрузку лучше исключить или выполнять такую работу в специальном корсете. Положительное влияние на позвоночник оказывают занятия плаванием.
С раннего возраста необходимо следить за осанкой. Любые нарушения работы опорно-двигательного аппарата могут привести к возникновению радикулита.
Лечение радикулита
У взрослых лечение радикулита представляет собой комплекс медикаментозных и физиотерапевтических процедур, направленных не только на устранение болевых ощущений, но и на восстановление нормального функционирования позвонков.
Терапия заболевания должна осуществляться в щадящих для больного условиях. При лечении радикулита ему необходимо обеспечить покой. Место, на котором он лежит не должно прогибаться, поэтому под него кладут жесткий щит. Пациенту следует ограничить движения того места позвоночника, где произошло воспаление корешка спинного мозга. Для этого врач может порекомендовать жесткий фиксирующий корсет, но носить его можно не более 3 часов в день.
Для уменьшения болевого синдрома пациентам назначают курс нестероидных противовоспалительных препаратов. Если боли характеризуются повышенной интенсивностью, обезболивающие средства вводят внутримышечно, если слабой – используют свечи или таблетированные формы лекарств. В больнице для купирования болевого синдрома врач может осуществить новокаиновую блокаду поврежденного нерва.
Эффективны в лечении радикулита и местные методы, которые включают в себя использование перцового пластыря, противовоспалительных и разогревающих мазей с эфирными маслами, пчелиным и змеиным ядом.
В стационарных или амбулаторных условиях больному могут назначить иглорефлексотерапию и физиотерапевтические процедуры. После купирования болевого синдрома иногда требуется вытяжение позвоночника. Данная процедура выполняется исключительно в условиях стационара квалифицированным специалистом.
Особое внимание хотелось бы уделить вопросу мануальной терапии, которая очень эффективна при лечении радикулитов. Перед назначением мануальной терапии обязательны консультация невролога и рентгенологическое обследование
Лечение мануальными методами категорически противопоказано при наличии большой грыжи межпозвонкового диска, поскольку во время процедуры возможен ее отрыв.
Лечение
Лечение больных с Р. должно быть комплексным с учетом этиологии, патогенеза, стадии и течения заболевания. В подавляющем большинстве случаев проводят консервативное лечение. Процент оперированных больных по отношению к первично обращавшимся по поводу дискогенного Р., по данным различных ученых, колеблется от 0,32 до 3—5% . Консервативное лечение проводят с использованием различных лекарственных средств, оказывающих аналгезирующее, дегидратирующее, антигистаминное, рассасывающее, седативное действие. Применяют также витамины, бальнеофизиотерапию, ортопедическое лечение, леч. гимнастику и массаж. При болевом синдроме в остром и подостром периоде показаны различные виды новокаиновых блокад (см.) с добавлением гидрокортизона и витамина В12. При сильных болях назначают внутримышечные введения литической смеси, содержащей аминазин, димедрол, промедол, или орошение хлорэтилом болевых зон, втирания препаратов пчелиного и змеиного ядов, финал-гона, пасты Розенталя. При заболевании, обусловленном инфекцией, применяют антибиотики широкого спектра действия, кортикостероидные препараты и производные салициловой кислоты
Важное место в патогенетической терапии дискогенных Р. занимает вытяжение (см.), особенно подводное в радоновой ванне, а также иглорефлексотерапия (см
Иглоукалывание). Из физиотерапевтических процедур применяют УФ-облучение (см. Ультрафиолетовое излучение), диадинамические и другие импульсные токи (см.), ультразвук,, фонофорез (введение лекарственных веществ с помощью ультразвука) гидрокортизона или анальгина. Ультразвуковую терапию (см.) хорошо чередовать с радоновыми или сероводородными ваннами. В подостром периоде заболевания широко используют электрофорез новокаина, сульфата магния, аналгезирующих смесей (см. Электрофорез), проводят грязелечение (см.).
После стихания острых болей назначают массаж (см.) и ЛФК. Леч. эффект при выполнении физических упражнений при Р. объясняется их стимулирующим влиянием на крово- и лимфообращение, что способствует улучшению тканевого обмена, уменьшает или устраняет застойные явления в органах и тканях. Благодаря специально подобранным упражнениям создается более устойчивый «мышечный корсет», увеличивается просвет между позвонками, тем самым уменьшается сдавление нервного корешка, улучшается его питание, ликвидируется отечность, нормализуются обменные процессы. Все это приводит к уменьшению болей, восстановлению трофической и двигательной функции органов и тканей, пострадавших в результате заболевания, сокращаются сроки нетрудоспособности и реабилитации. Противопоказаниями к применению ЛФК являются: острый период заболевания, резко выраженный болевой синдром, усиление болей при выполнении физических упражнений.
Методика ЛФК определяется состоянием больного и характером двигательных расстройств. Напр., при шейно-грудном радикулите физические упражнения для кисти и предплечья выполняют с опорой о стол, упражнения для ног — с опорой о кушетку. При пояснично-крестцовом Р. леч. гимнастику проводят в облегченных исходных положениях (коленно-кистевом, коленно-локтевом, лежа на спине или на боку). Так, в положении лежа на спине под колени помещают валик, в положении лежа на боку — валик подкладывают под бок, в положении лежа на животе подкладывают подушку под живот. Перед занятием леч. гимнастикой желательно уложить больного на наклонную плоскость (угол наклона 15—40°) с упором в подмышечной области. При этом вытяжение не должно усиливать болевых ощущений. Длительность процедуры от 3—5 до 30 мин. Вытяжение уменьшает напряжение мышц спины, освобождает позвоночный столб от статической нагрузки, что облегчает выполнение активных движений туловищем и ногами. Продолжительность курса ЛФК в зависимости от тяжести заболевания, возраста и физической подготовленности больного 3—4 недели и более.
При хроническом, часто рецидивирующем течении болезни и при остаточных явлениях Р. хороший результат дает курортное лечение с применением радоновых или сероводородных ванн и грязевых аппликаций (Мацеста, Пятигорск, Саки, Цхалтубо и др.).
Массаж при радикулите

Противорадикулитный массаж всегда совмещается с медикаментозным лечением. Во время сеанса в пораженную область втираются специальные противорадикулитные бальзамы, которые обладают обезболивающим и разогревающим свойствами.
Следует знать, что в домашних условиях массаж при радикулите делать нельзя, это может осложнить течение болезни. Самостоятельно пациент может лишь нанести лекарственное средство плавными, поглаживающими движениями.
Народные методы лечения поясничного радикулита
Народная медицина использует для лечения радикулита разные рецепты и методы лечения.
Для растирания и компрессов применяется:
- сок черной редьки (до появления сильного жжения);
- 50%-й раствор воды и сока хрена (до появления сильного жжения);
- натертый чеснок в мешочке (до появления сильного жжения);
- смесь голубой глины с винным уксусом (1 раз в день на 2 часа); недельный настой двух столовых ложек крапивы на водке (1-2 раза в день на 2 часа);
- ошпаренные кипятком листья лопуха, липы березы (толстым слоем на больное место утром и вечером на 1,5 часа);
- мед (густым слоем), бумажная салфетка и горчичник на полтора часа или до нестерпимого жжения;
- нагретая на сковороде соль с 20 мл настойки прополиса в мешочке (пока не остынет).
После снятия компресса больное место промывается, смазывается подсолнечным маслом и укутывается теплым платком.
Кроме того, народная медицина рекомендует применять внутрь травяные настои, выводящие соли из организма (противопоказаны людям с больными почками):
- 3 ложки коры осины, заготовленной ранней весной варить в 500 граммах воды до упаривания вдвое, добавить мед по вкусу, пить по четверти стакана 3 раза в день;
- треть пол-литровой банки молодых листьев брусники залить водкой ли спиртом, настоять на солнце и пить по 30 грамм 3 раза в день;
- 200 грамм высушенных и истолченных скорлупок кедровых орешков залить литром водки или спирта, настаивать месяц и пить по 30 грамм 3 раза в день перед едой;
- нарезанные кружочками два толстых корня петрушки и полтора стакана воды кипятить в эмалированной посуде 15 минут, настаивать 30 минут, процедить и отжать, пить 3 раза в день 3 раза за полчаса до еды. Свежий настой готовить ежедневно.
Профилактика поясничного радикулита
Больным поясничным радикулитом следует:
- регулярно заниматься умеренными физическими упражнениями, в том числе висеть на турнике несколько раз в день по десять минут с выпрямленными ногами; не делать перекручивающих позвоночник и резких движений;
- кардинально поменять отношение к питанию;
- следить за весом; стараться чрезмерно не нагружать позвоночник;
- чередовать режим труда и отдыха во время рабочего дня; равномерно распределять тяжести при подъеме и поднимать их с пола с прямой спиной. Также рекомендуется спать на жесткой кровати, подложив под матрац фанерный щит толщиной не менее двух сантиметров.
Лечение
Независимо от того, определен радикулит поясничный, симптомы которого сложно перепутать с другими видами патологии или другая разновидность заболевания, невролог в большинстве случаев назначает интенсивную терапию для того, чтобы быстро снять боль. При диагнозе радикулит лечение подбирается, как и при других неврологических заболеваниях, на основе результатов обследования с учетом множества факторов, в том числе образа жизни пациента и рода деятельности. Комплексное лечение предусматривает лечение радикулита медикаментозно и назначение физиотерапевтических процедур.
Если диагностирован острый крестцовый радикулит, симптомы которого – острая боль в области крестца, приводящая к осложнению передвижений, врач может назначить лечебную блокаду позвоночника, представляющую собой процедуру введения в очаг патологического процесса небольших доз медикаментов. Противовоспалительные препараты, входящие в уколы от радикулита, мгновенно снимают боль и обеспечивают быстрое уменьшение отека. При диагнозе крестцовый радикулит, лечение должно быть комплексным, включающим физиотерапевтические процедуры.
При диагнозе радикулит поясничный симптомы проявляются ограничением движений и болями в области поясницы, специалист может назначить мазь от радикулита, таблетки или гели, прописать лечебную физкультуру. Прекрасный эффект при диагнозе радикулит поясничного отдела демонстрирует физиотерапия, направленная на улучшение кровообращения тканей защемленных участков.
Если по результатам обследования специалистом диагностирован радикулит пояснично крестцовый, лечение может быть назначено с использованием следующих методик:
- хирургического вмешательства в целях декомпрессии позвонка, а также при стойких болях, грубых парезах, дисфункции органов таза;
- терапии режимом, сочетающей медикаментозную терапию и ношение поддерживающих корсетов;
- тракционной терапии с использованием приспособлений для вытяжения отделов позвоночного столба и массажа;
- физиотерапии, ЛФК.
 Острый и хронический радикулит: в чем отличия симптоматики и лечения?
Острый и хронический радикулит: в чем отличия симптоматики и лечения? Шейный радикулит
Шейный радикулит
 Все про радикулит
Все про радикулит

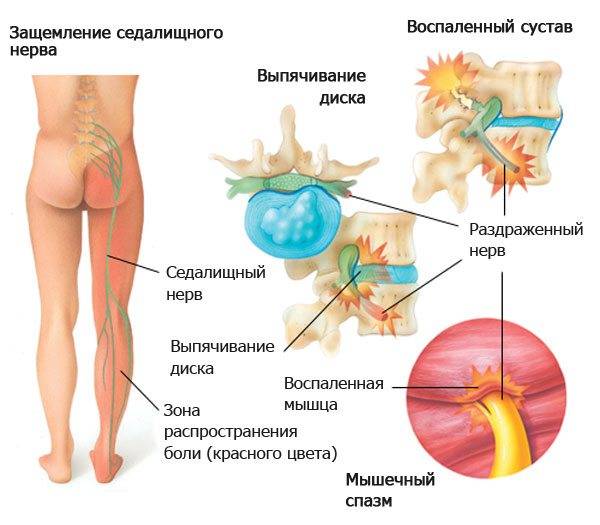 Радикулит
Радикулит Радикулит грудного отдела позвоночника
Радикулит грудного отдела позвоночника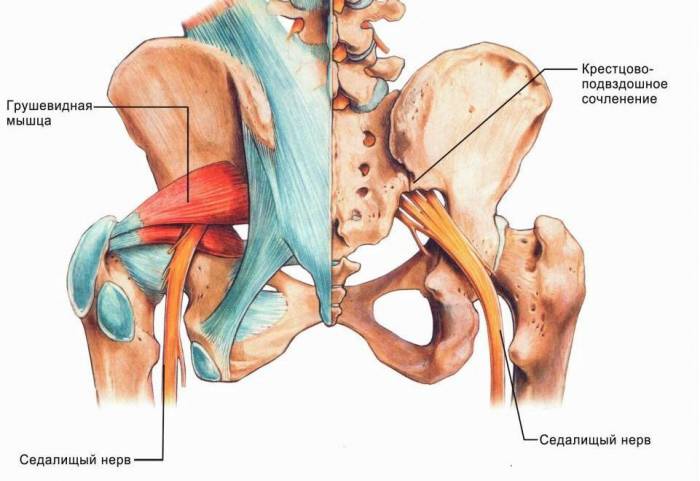 Радикулит, люмбаго, ишиас. лечение
Радикулит, люмбаго, ишиас. лечение Хронический бурсит: симптомы и лечение опасного воспаления суставов
Хронический бурсит: симптомы и лечение опасного воспаления суставов