Содержание
Диагностика
Диагностика люмбалгии не затруднена, поскольку её клинические проявления таковы, что позволяют легко отличить её от других заболеваний. Куда сложнее определить причину, которая вызвала этот синдром. Для того, чтобы получить желаемые данные, необходимо:
- провести соматическое обследование, позволяющее исключить невертеброгенные причины;
- сдать лабораторные анализы;
- пройти ультразвуковое исследование органов брюшной полости;
- пройти осмотр у гинеколога и уролога;
- пройти рентгенографию позвоночника в двух проекциях: прямо и сбоку;
- пройти КТ или МРТ, которые являются наиболее высокоинформативными диагностическими методами при люмбалгии.
На рентгенограмме обнаружатся грубые изменения структуры позвоночника: наличие травматических повреждений, сужения межпозвонковых щелей и костных разрастаний вокруг них, остеопороза.
Более информативной, чем рентгенография, является компьютерная томография. Это исследование позволяет получить четкое послойное изображение позвоночника и окружающих его тканей и выявить такие заболевания, как стеноз (сужение) позвоночного канала, грыжи диска, а также новообразования.
Наиболее информативным методом диагностики этой группы заболеваний является магнитно-резонансная томография, или МРТ. Она позволяет достоверно диагностировать изменения в позвоночнике и окружающих его органах: мышцах, сосудах и нервах.
С целью обнаружения новообразований и очага инфекции больному может быть назначена сцинтиграфия. Этот метод исследования основан на различном поглощении введенного в организм радиактивного вещества здоровой и патологически измененной тканями.
Если имеется подозрение на компрессию (защемление) нервного корешка, подтвердить или опровергнуть его поможет термография. При помощи специальных инфракрасных датчиков измеряют температуру двух сторон тела: до предполагаемого места повреждения и ниже его.
С целью дифференциальной диагностики люмбалгии и заболеваний органов брюшной полости может быть использовано ультразвуковое исследование (УЗИ). Если необходимо обнаружить повреждение какой-либо мышцы, связки или сухожилия, исследуют этим методом непосредственно их.
Чтобы определить наличие воспалительного процесса в организме инфекционной или неинфекционной природы, способного стать причиной люмбалгии, проводят лабораторные исследования, в частности общий анализ крови, мочи, ревмопробы и другие.
Сканирование костей может понадобиться в том случае, если врачу необходимо убедиться, что боль в пояснице не является результатом какой-то редкой проблемы, например, рака или инфекции.
Денситометрия (исследование плотности костей). Если у пациента есть подозрение на остеопороз, врач может направить его на денситометрию. Остеопороз ослабляет кость, в результате чего она становится более склонна к переломам. Сам по себе остеопороз не вызывает боли в пояснице, но компрессионный перелом вследствие остеопороза может вызвать болевой синдром.
Симптомы люмбаго + люмбаго с ишиасом
Люмбаго с ишиасом — что это такое?
Некоторые отождествляют люмбаго с ишиасом — это возможно в том случае, если возникла компрессия соответствующих корешков.
В данном случае возникает боль и нарушение чувствительности по ходу седалищного нерва – по задней поверхности бедра, из-под ягодичной мышцы, вплоть до подколенной ямки. В этом же отделе возникают расстройства чувствительности.
Классическими признаками люмбаго являются:
- острая боль в пояснице;
- наблюдается усиление боли при движении и поворотах;
- боль усиливается при глубоком вдохе, кашле и чихании;
- боль усиливается при натуживании, во время попытки опорожнения кишечника.
Все эти симптомы люмбаго характеризуют корешковые боли, которые усиливаются от малейшего сотрясения воспаленного и отекшего корешка, зажатого межпозвонковым диском, который подвергся деструкции.
Иногда возникают чувствительные и двигательные нарушения в зонах соответствующих корешков. Чаще всего люмбаго возникает при поражении корешков между 4 и 5 поясничными позвонками, а также между 5 поясничным позвонком и крестцовой костью.
В результате в соответствующих сегментах и на отдалении от места поражения появляются боли и парестезии, формикация (ощущение «ползания мурашек»).
Что может возникнуть при поражении отдельных поясничных корешков?
- При поражении 3 корешка возникает снижение, или выпадение коленного рефлекса, появление слабости четырехглавой мышцы бедра. Возникает слабость при разгибании ноги в колене (затруднен подъем по лестнице);
- При поражении 4 корешка возникает дополнительный парез большеберцовой мышцы. В результате к слабости при разгибании бедра присоединяется нарушение разгибание стопы, а также затрудняется приподнимание ее внутреннего края. Становится тяжело наклониться вперед на прямых ногах, стоя всей подошвой;
- Поражение 5 корешка вызывает нарушения в разгибателях пальцев стопы, а также снижается сухожильный ахиллов рефлекс на пораженной стороне.
Что может возникнуть при осложнении?
Иногда люмбаго, вызванное остеохондрозом, протекает более драматично, чем описанные симптомы. Так, известен клинический случай, когда мужчина в спортзале после подъема тяжести внезапно ощутил острую боль в пояснице. Попутно выяснилось, что справа у него онемела кожа бедра, появилась прогрессирующая слабость в правой ноге.
Однако он «не внял», и продолжал тренироваться, не придав этим симптомам значения. Вследствие этого события развивались более драматично: появилось онемение и слабость уже в левой ноге. Мужчина не смог самостоятельно добраться до дома, и не смог помочиться. У него развилась парадоксальная ишурия, то есть выделение мочи по каплям, вследствие вялого паралича мочевого пузыря, развилась полная импотенция.
При исследовании выяснилось, что у него крупная грыжа диска, между 4 и 5 поясничным позвонками, которая образовала секвестр, то есть свободный отломок. Он проник в позвоночный канал, и сдавливал почти весь конский хвост (нервы – продолжение спинного мозга). Поэтому в этот же вечер он был экстренно прооперирован в отделении спинальной нейрохирургии, и после полного выздоровления выписан домой.
Поэтому нужно внимательно относиться к признакам острой боли в пояснице, и ни в коем случае не форсировать физическую нагрузку.
Причины патологии
Причиной болевых ощущений, называемых обобщенным понятием люмбалгия, может быть множество различных факторов. В этом случае речь идет о заболеваниях позвоночника, внутренних органов брюшной полости, всевозможных внешних факторов.
Для начала рассмотрим список наиболее вероятных причин развития люмбалгии, не связанных с болезнями:
- Чрезмерные физические нагрузки, которые часто наблюдаются у профессиональных спортсменов, людей, которые ходят в тренажерный зал или перетруждают спину в силу профессиональной деятельности.
- Травмы – речь идет об ушибах, переломах, вывихах, растяжениях, смещениях позвонков и прочих типах травм, полученных вследствие ударов, подъемов тяжестей и т. д. В каждом из этих случаев пациенты жалуются на боли в спине. К травмам можно отнести не только повреждения позвоночника, но и мышечных волокон поясничного отдела.
- Сидячий образ жизни – если человек в течение длительного времени сохраняет сидячее положение, это также может привести к нарушениям в работе мышц спины, проблемам кровообращения или даже деформациям позвоночника, зону риска возглавляют офисные работники.
- При беременности нагрузка на поясничный отдел позвоночника у женщины возрастает в разы, особенно это касается третьего триместра. Повышение нагрузки во время беременности часто приводит к болям в спине, при которых принято говорить о люмбалгии.
- Физиологические нарушения – сюда относятся как деформации скелета, например, сколиоз, так и такие незначительные нарушения, как плоскостопие.
Помимо травм, и других упомянутых факторов, в этот список можно также добавить переохлаждения спины, лишний вес, постоянная подверженность стрессам и возрастные изменения.
Что же касается более опасных причин развития патологического процесс, то есть болезней, к ним относятся:
- Остеохондроз – происходит изнашивание межпозвонковых дисков с последующим повреждением корешков спинномозговых нервов с последующим отеком.
- Артроз – сопровождается истончением межпозвоночных дисков, что приводит к стиранию хрящевой ткани.
- Грыжа межпозвоночных дисков, а также протрузии, затрагивающие эти сочленения.
- Патологическое сужение спинномозгового канала, обусловленное разрастанием костных тканей и сдавливанем спинного мозга.
- Спондилит – воспалительный процесс, затрагивающий позвоночник. Патология может развиваться под воздействием таких заболеваний, как туберкулез, сифилис, гонорея или из-за поражения организма грибками.
- Остеопороз – нарушение микроциркуляции внутри костной ткани приводит к ее разрушению. Результатом является не только боль в пояснице, но и различные осложнения.
В данном списке присутствуют наиболее вероятные причины развития люмбалгии вследствие прогрессирования различных заболеваний. Однако сюда можно также отнести патологии, сопровождающиеся поражением нервных тканей и многое другое.
Нельзя также забывать о невертреброгенной люмбалгии, при которой человека мучают боли, связанные с патологиями почек, органов половой системы и отделов желудочно-кишечного тракта, онкологией соответствующей локализации.
Методы лечения
Лечение люмбоишиалгии состоит из двух этапов – медикаментозное лечение для блокады боли и комплексное для устранения причин заболевания. В первом случае используются такие лекарства следующих групп:
- Противовоспалительные – для снятия процессов воспаления в области ущемленного седалищного нерва;
- Миорелаксанты – снятие спазмирования поперечных мускулов;
- Мочегонные – избавление от отека рядом с нервом;
- Витамины группы В – восстановление нарушенных нервных тканей;
- Стимулирующие кровообращение.
Комплексная терапия:
- Физиотерапевтические процедуры – электрофорез, магнитотерапия, иглоукалывание, рефлексотерапия;
- Лечебная гимнастика – упражнения для снятия блокады нерва, под наблюдением специалиста;
- Восстановление нормального снабжения крови во все ткани мышц вокруг столба позвоночника;
- Коррекция подвижности суставов между позвонками в полном объеме;
- Регулирование режима питания;
- Избавление от проявления болезненных ощущений и защемления седалищного нерва.
Люмбаго с ишиасом обладает сильными непереносимыми болями, она может проявиться и исчезнуть, но потом возобновиться с удвоенной силой. При первых же описанных симптомах следует обратиться к врачу за помощью, чтобы избежать более серьезных последствий и не доводить состояние здоровья до крайности.
Симптомы радикулита
В зависимости от локализации воспалительного процесса, различают шейный, поясничный, крестцовый радикулит.
Ключевым признаком любой радикулопатии является резкая «простреливающая» боль. Страдающего корешковым синдромом человека обычно легко узнать по неестественной скованной позе — так он инстинктивно ищет положение, при котором минимизируются болевые ощущения. Онемение, покалывание, снижение или утрата чувствительности в пораженном участке также говорят о приступе радикулита.
1
Лечение радикулита
2
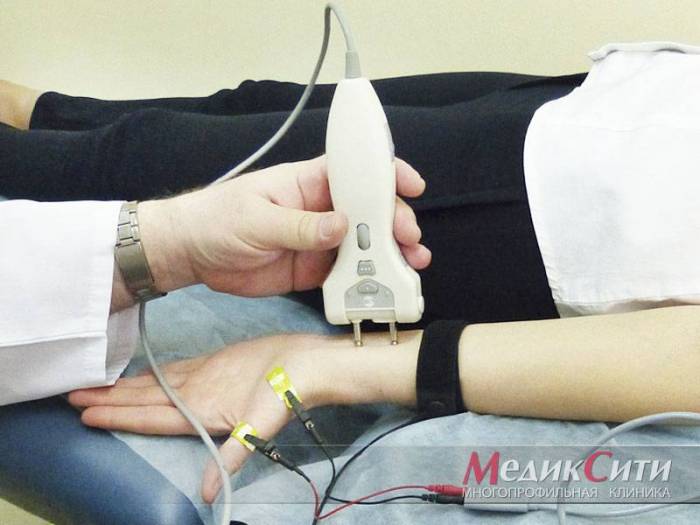
Диагностика радикулита: ЭМНГ
3
Диагностика радикулита: ЭНМГ
Шейный радикулит характеризуется болью и нарушениями чувствительности затылка, задней поверхности головы и плеч. Ощущения усиливаются при движении головой (при кивке, наклоне, повороте). У больного может возникнуть кривошея.
При шейно-плечевом радикулите к перечисленным признакам добавляются боль и онемение в плечах, лопатках, руках; при шейно-грудном — боли в верхней части грудного отдела спины.
Грудной радикулит проявляется сильными болями в груди, кардиалгией (боль в сердце), плечевом поясе и межреберье, а также в животе. Ноющие приступообразные боли при радикулите этого вида сопровождаются покалыванием и онемением, могут иррадиировать в руки. У человека может понижаться температура тела, скакать давление, возникать затрудненность дыхания.
Пояснично-крестцовый радикулит (поясничный радикулит) — самый распространенный вид заболевания, при котором задействовано пояснично-крестцовое соединение. Проявляется острой болью в области поясницы, отдающей в ногу (как по передней, так и по задней поверхности). Боль распространяется ниже колена и доходит до голени и стопы, сопровождается нарушением ходьбы, затруднениями при наклонах, неприятным онемением и покалыванием ноги. С течением времени может наступить атрофия мышц.
Из-за своей подвижности поясничный отдел часто подвергается повреждениям. Для этой части позвоночника характерны такие патологии, как грыжа диска, остеохондроз, спондилоартроз.
В результате сжатия корешков поясничного отдела появляется острая боль, отдающая в ягодицу, бедро, голень и наружную часть стопы. При движении ощущения усиливаются, человек может хромать.
Боль в пояснице — не всегда проявления пояснично-крестцового радикулита, это могут быть другие заболевания позвоночника.
1
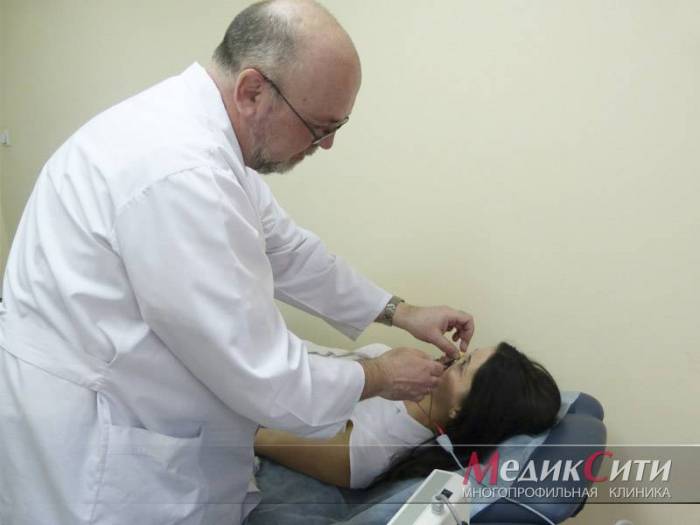
Диагностика радикулита: МРТ позвоночника
2
Диагностика радикулита: ЭМНГ
3
Диагностика радикулита: ЭНМГ
Люмбаго
Люмбаго («прострел») может быть связан и не связан с радикулопатией. Заболеванию свойственны внезапные интенсивные (стреляющие, рвущие, пульсирующие) боли в нижней части спины, спазмы мышц и нарушения движения. Боль может иррадиировать в ягодицу или ногу.
Боль может сохраняться длительно, до месяца.
Люмбалгии (боли при люмбаго) могут возникать на фоне сильного переохлаждения, значительной нагрузки или при травматическом смещении позвонков.
Приступ люмбаго, в среднем, длится до 5-7 дней. По свидетельству больных, сильнее всего люмбалгия в первые часы приступа и по ночам.
Лечение люмбаго в быту должно быть сведено к купированию болевых ощущений, далее необходимо срочно посетить врача-невролога.
При надлежащем лечении полное выздоровление (с исчезновением всех проявлений люмбаго) наступает в течение 1-1,5 месяцев.
Ишиас
Ишиасу сопутствуют резкие, жгучие боли по ходу седалищного нерва. Поэтому нередко используется еще одно название этого недуга — ишиас седалищного нерва. Болей в пояснице при ишиасе может не быть.
Симптомы ишиаса исчерпываются преимущественно одним словом — боль. Боли при ишиасе описываются пациентами как стреляющие, жгучие, кинжальные. Они могут быть как приступообразными, так и весьма продолжительными, хроническими.
Болевые ощущения при ишиасе, как правило, односторонние. Они могут охватывать ягодицу, заднюю поверхность бедра и голени, иногда достигать кончиков пальцев. Симметричная боль — достаточно редкое явление.
Люмбоишиалгия
При люмбоишиалгии симптомы люмбаго и ишиаса комбинируются и сосредоточиваются на поясничной области с переходом в ягодицы и в ноги. Боли описываются как длительные, глубинные.
Лечение
Главные принципы лечения заболевания заключаются в:
- устранении защемлений в седалищном нерве;
- обеспечении сбалансированного питания, позволяющего поддержать здоровье;
- обеспечении нормальной подвижности суставов, в первую очередь поясничного и крестцового;
- профилактике возникновения и дальнейшего развития болевого синдрома;
- возобновлении обычного функционирования органов малого таза;
- восстановлении кровотока в мышечной ткани.
О том, что делать если защемило нерв в спине читайте здесь.
Существует несколько методов лечения люмбоишиалгии. Вовремя принятые меры позволят предотвратить необратимые процессы в тканях межпозвоночных хрящей.
В острой стадии заболевания назначаются сильнодействующие медицинские препараты, а для периода ремиссии подходят компрессы, целебные отвары трав и БАДы с экстрактами лекарственных растений.
О том как вылечить седалищный нерв в домашних условиях читайте здесь.
Медикаментами
Перечислим их:
- Мочегонные средства – устраняют отеки.
- Седативные препараты – снотворные, транквилизаторы.
- Миорелаксанты – снимают спазмы в мышцах.
- Активаторы циркуляции крови.
- Витамины группы В – способствуют восстановлению волокон мышц, улучшают проводимость нервных корешков.
- Обезболивающие препараты местного действия – мази, нестероидные противовоспалительные кремы.
- При сильной боли применяются блокады с глюкокортикостероидами, а также новокаиновые блокады в область позвоночного столба.
- Таблетки или уколы ненаркотических анальгетиков, снимающих воспаление нестероидных препаратов.
Различная терапия
Эффективные для лечения люмбоишиалгии процедуры:
- массаж – непродолжительный сеанс общего массажа, растирание, поглаживание, мягкое разминание поясницы;
- магнитотерапия;
- рефлексотерапия – электропунктура, массаж палочками из эбонита, применение аппликаций магнитофоров;
- иглоукалывание – способствует повышению защитных сил организма, уменьшает боль;
- парафиновые аппликации;
- электрофорез в сочетании с лекарственными препаратами;
- УВЧ.
Любая процедура назначается врачом с предварительным учетом характера патологии, а также противопоказаний. При остеохондрозе облегчение приносит тракция позвоночника, а также мануальная терапия.
Гомеопатия и народные методы лечения
Гомеопатические средства содержат минеральные вещества, комплексы экстрактов растений, хондропротекторы, облегчающие микроциркуляцию крови, быструю регенерацию костей и хрящей, обменные процессы, снимающие воспаление.
Наиболее выраженной эффективностью при лечении люмбоишиалгии обладают препараты «Цель-Т», «Траумель-С».
Народные рецепты, оптимизирующие кровообращение в области позвоночника и снимающие боль:
- компрессы на основе настоя почек, собранных с березы;
- пояса, изготовленные из шерсти собак;
- согревающие пластыри;
- ванны с добавлением отвара из сосновой хвои;
- втирание в область поясницы известного своими целебными свойствами жира барсука;
- аппликации из мелко натертой черной редьки, натертого хрена, пчелиного подмора, мумие.
https://youtube.com/watch?v=Jg5xY2xSKTE
Лечебная физкультура и гимнастика
Курс ЛФК может быть назначен когда болевой синдром устранен и запреты на свободное передвижение сняты:
- йога;
- растягивание позвоночника на особой кушетке;
- занятия на различных тренажерах;
- упражнения, восстанавливающие подвижность суставов тазобедренной области и позвоночника (махи ногами, поднятия корпуса, приседания, подтягивание к груди согнутых колен);
- растяжение мышц (наклоны, повороты корпуса, прогиб в спине).
Хирургическое решение проблемы
Оперативное лечение назначается при регулярных обострениях, с трудом купируемых приступах. Чаще всего возникает необходимость в хирургическом вмешательстве при наличии опухолей, грыже межпозвоночного диска, приводящем к частичному параличу сдавливании корешков нервов.
После операции необходим достаточно длительный реабилитационный период, включающий занятия ЛФК, прием витаминных комплексов, рефлексотерапию, специальный массаж.
Риск обострений будет сведен к минимуму, если лечение начато своевременно.
Меры профилактики:
- избегать переохлаждения;
- отказаться от курения;
- сбросить лишний вес;
- не поднимать тяжести;
- сидеть на комфортных стульях, проводить гимнастику, эффективно расслабляющую мышцы;
- носить обувь на невысоком, устойчивом каблуке.
Люмбоишиалгия – заболевание неприятное, но не угрожающее жизни. При условии бережного отношения к своему здоровью и соблюдения данных врачом рекомендаций, возможна длительная ремиссия или даже полное избавление от дискомфорта и болей в пояснице.
Причины появления
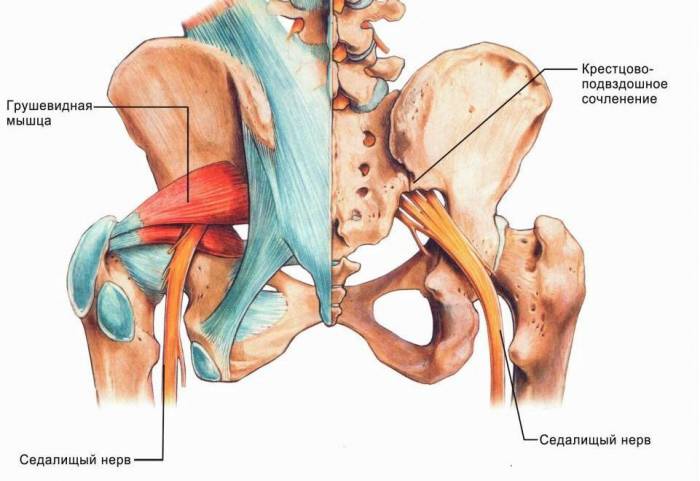
Седалищный нерв – самый крупный и протяжённый в человеческом организме. Он берёт своё начало в поясничном отделе, его путь лежит через ягодицу, бедро, доходит до стоп. Защемление формируется на фоне множества патологий (раздражение, травматические повреждения в области поясницы). Болевые ощущения усиливаются в тех случаях, когда мышцы в повреждённой зоне напрягаются, нарушается питание мышечной ткани, формируются узелки.
Недуг часто маскируется под поясничный радикулит (прострелы в пояснице и ущемление нервных корешков на фоне воспалительных процессов), что приводит к неправильному лечению, прогрессированию заболевания. Люмбаго с ишиасом часто диагностируется у мужчин после 30 лет, что связано с наличием у этой группы лиц пагубных привычек, сидячей работой.
Люмбаго с ишиасом появляется на фоне следующих негативных факторов:
- остеохондроз позвоночника, наличие осложнений (межпозвоночная грыжа, протрузии);
- артроз межпозвонковых дисков;
- спондилоартроз, спондилит, сколиоз;
- врождённые аномалии строения позвоночника;
- абсцессы, опухолевые образования в поясничной зоне;
- заболевания внутренних органов;
- недуги, сопровождающиеся нарушением кровообращения;
- ревматизм;
- тяжёлые инфекционные патологии, которые характеризуются поражением нервных окончаний;
- системные болезни соединительной ткани.
Усугубляют ситуацию несколько причин:
- сидячий образ жизни, отсутствие регулярных физических нагрузок, что ведёт к ослаблению мышечного корсета;
- течение беременности (особенно негативно сказывается вынашивание нескольких плодов одновременно);
- стрессы;
- нарушения осанки;
- переохлаждения;
- чрезмерные физические нагрузки (относится к профессиональным спортсменам, людям, выполняющим тяжелую физическую работу).
Важно выяснить причину появления люмбаго с ишиасом, устранить негативный фактор
Лечение народными средствами
Это заболевание называют болезнью дачников. Оно может возникнуть, если имеются межпозвоночные грыжи или присутствуют врожденные аномалии позвоночника. Если возникли резки боли в виде простреливания в области поясниц, которые отдаются в ногу, то можно предпринять некоторые меры, чтобы унять их.
Можно повиснуть на турнике и попробовать повернуть туловище в стороны. Это облегчит состояние, а иногда полностью устранит их..
Хрен
Помогает использование хрена, только что вырванного из грядки. Его нужно натереть на мелкой терке и выложить на марлю, сложенную в несколько слоев. Приложить к телу, обернувшись теплым шарфом или полотенцем. Продержать до тех пор, пока область поясницы достаточно прогреется и не появится жжение.
Также можно использовать черную редьку или перцовый пластырь. Чтобы снять появившийся отек можно выпить мочегонную траву. Для этого подойдет отвар из петрушки, лопуха или брусничного листа.
Народная мазь
Можно воспользоваться мазью собственного приготовления.
- Потребуются высушенные размельченные почки тополя, мяты, корня одуванчика и березовые очки.
- Предварительно готовится отвар из 100 мл воды и 3 ст. л. растений, смешанных в равном количестве.
- После тридцатиминутного кипячения на слабом огне процедить и соединить с 2-3 ст. л. свиного сала или сливочного масла.
- Этой мазью натирать поясницу.
Доступна и проста в приготовлении мазь из чеснока. Натертый на мелкой терке чеснок соединяется с большим в два раза объемом сливочного масла.
Йодом
Кроме лечения вышеуказанными лекарственными препаратами, при лечении люмбаго с ишиасом применяются процедуры физиотерапии. Они проводятся в специализированных кабинетах обученными специалистами. Это могут быть такие процедуры: токи Бернара, ультрафиолетовое облучение, диатермия, ионизация с новокаином, литием, йодом.
Некоторые отмечают заметное облегчение при первом же нанесении на поясничный отдел «сетки». Она наносится с помощью ватной палочки намоченной в смеси нашатырного спирта и йода (препараты соединяются в равных количествах).
Ива
Болевые ощущения снимает применение отвара из ивы. Для этого подойдут не только части свежего растения, но заготовленные и высушенные. Листья дерева нужно собираются в летнее время, а кора ивы ранней весной.
Если вы не успели собрать своевременно, то воспользуйтесь растением, приобретенным в аптеке. 500 мл воды нагрейте на водяной бане вместе с 2 ст. л. растений. После охлаждения, отожмите гущу. Пить по половине стакана трижды в день между приемами пищи.
Народные средства используйте в виде дополнительного средства, облегчающего состояние.
Одним из наиболее частых заболеваний периферической нервной системы является поражение седалищного нерва – ишиас. Обычно, эта патология развивается в возрасте 30-40 лет, а достигает максимальной тяжести к 45-50 годам. Этот нерв может быть включен в патологический процесс как при некоторых заболеваниях позвоночника и межпозвоночного диска, так и при мышечных спазмах. Нарушения в его работе часто сопровождаются развитием люмбаго с выраженным ишиасом.
Методы лечения
Лечение люмбоишиалгии состоит из двух этапов: медикаментозного и комплексного.
Медикаментозная терапия направлена на устранение мышечного спазма и избавление от боли. Обязательно больному назначается постельный режим (на пару недель). При этом постель должна быть ровной и твердой. При особо сильной боли рекомендуется использовать корсет.
Медикаментозное лечение включает прием:
- противовоспалительных медикаментов – снимают воспаление, ослабляют болевой синдром;
- анальгетиков – избавляют от боли;
- миорелаксантов – устраняют мышечные спазмы;
- сосудорасширяющих средств – активируют кровообращение и ускоряют метаболизм;
- диуретиков – оказывают мочегонное действие, устраняют отечность, выводят из организма токсины;
- антидепрессантов – снимают депрессию, нервозность, страхи;
- витаминных комплексов – обеспечивают организм полезными веществами, ускоряют регенерацию, способствуют восстановлению нервных структур и улучшению проводимости.
Повысить эффективность лечения помогут местные средства (мази, кремы и гели), улучшающие циркуляцию крови и оказывающие обезболивающее действие. При сильных неутихающих болях делают блокады с новокаином или глюкокортикостероидами.
Ни в коем случае нельзя массажировать и разминать больной участок, что может привести к существенному ухудшению самочувствия.
После исчезновения болевого синдрома переходят ко второму этапу, направленному на устранение причины патологии.
При комплексной терапии применяют:
- физиотерапевтические процедуры (ударно-волновую терапию, ультравысокочастотную терапию, ультрафиолетовое облучение, электрофорез, ионизацию, токи Бернара, лазеротерапию, магнитотерапию, электротерапию, диатермию, рефлексотерапию, озонотерапию, миорелаксацию, парафиновые аппликации) – эффективно снимают воспаления и боли, восстанавливают функциональность поясницы;
- лечебную физкультуру – подбирают специальные упражнения, снимающие защемление нерва.
Дополнительно можно воспользоваться рецептами народной медицины.
В сложных случаях (например, если люмбоишиалгия сочетается с межпозвоночной грыжей), прибегают к хирургическому вмешательству.
Лечение ударно-волновой терапией
Среди физиотерапевтических процедур наиболее эффективной является ударно-волновая терапия.
Во время процедуры на пораженные ткани действуют ударные акустические волны заданной частоты, которые генерируются специальным датчиком. Терапия оказывает комплексное действие на все компоненты патологического процесса: разрушает отложения солей, в десятки (а иногда и в сотни) раз усиливает кровоток в капиллярах, нормализует обмен веществ, улучшает питание клеток, устраняет мышечные спазмы и воспаления, избавляет от боли, возобновляет подвижность позвоночника. К тому же она активирует собственные силы организма, способствуя его восстановлению и возвращению к полноценной жизни.
Довольно часто, когда медикаментозное лечение оказывается бессильным, ударно-волновая терапия приводит к полному выздоровлению, благодаря чему служит достойной альтернативой инъекциям и позволяет избежать оперативного лечения.
Комментарий эксперта по ударно-волновой терапии Андоров Э.Т.
Этот метод физиотерапии характеризуется высокой эффективностью (80-95%) и существенно облегчает общее состояние уже после первого сеанса. К тому же он полностью безопасен, не представляет вреда для организма и не оказывает побочного действия.
Чтобы повысить результативность процедуры, для каждого пациента на приборе подбираются индивидуальные параметры с учетом общего состояния организма и сопутствующих патологий.
Полный курс лечения включает 8-10 еженедельных процедур.
Механизм развития
Изменения в тканях, вызванные люмбоишиалгией, зависят от генеза. Механизмы развития патологии могут быть следующими:
- Дегенеративно-деструктивные изменения в костной ткани позвоночника приводят к образованию межпозвоночной грыжи, сужающей просвет спинномозгового канала. За счет этого процесса происходит сдавливание, а затем и воспаление нервных корешков. Вследствие этого процесса развивается дискогенная люмбоишиалгия, которая сопровождается выраженной болью, отдающей в ноги.
- На фоне начальной стадии остеохондроза появляется раздражение нервной ткани. Это приводит к снижению объема в зоне поражения и повышению тонуса рядом расположенных мышц, прикрепляющихся к крестцу или пояснице. В процесс вовлекается и грушевидная мышца, которую прободает седалищный нерв (ишиас). По сдавленному нерву боли распространяются вниз по ноге, охватывая заднюю часть бедра и задне-боковые стороны голени. Такая боль, отмечаемая в крестце и отдающая в ногу, называется «тоннельный синдром» или люмбаго с ишиасом.
- Может развиться фасеточный синдром, при котором изменение подвижности в позвоночно-двигательном сегменте вызывает отраженные боли.
Люмбоишиалгия, связанная с изменениями структуры позвоночника, носит название вертеброгенная.
Полезные рекомендации
Боли в поясничном отделе всегда указывают на патологический процесс
Важно выяснить первопричину, своевременно посетить врача для диагностики, назначения правильной терапии
Предупредить появление люмбаго с ишиасом помогут профилактические рекомендации от ведущих специалистов:
- откажитесь от длительного пребывания в одном положении. Если такой возможности нет, то регулярно делайте перерывы, выполняйте лёгкую гимнастику;
- носите каблуки не выше 4 см, отдавайте предпочтение удобной обуви;
- нормализуйте вес, включите в рацион продукты, богатые полезными веществами;
- избавьтесь от пагубных привычек, старайтесь несколько раз в неделю заниматься спортом (крепкий мышечный корсет – залог успешного выздоровления, отличного самочувствия);
- вовремя лечите патологии, связанные с суставами, кровеносными сосудами.
Придерживаться этих правил просто. Помните: на кону стоит ваше здоровье, даже жизнь. Учитывая опасность инвалидизации и постоянного дискомфорта, при появлении первых признаков люмбоишиалгии обратитесь к специалисту.
Более подробно о том, что такое люмбаго с ишиасом рассказывает врач высшей категории в следующем ролике:
 Эффективное лечение люмбаго
Эффективное лечение люмбаго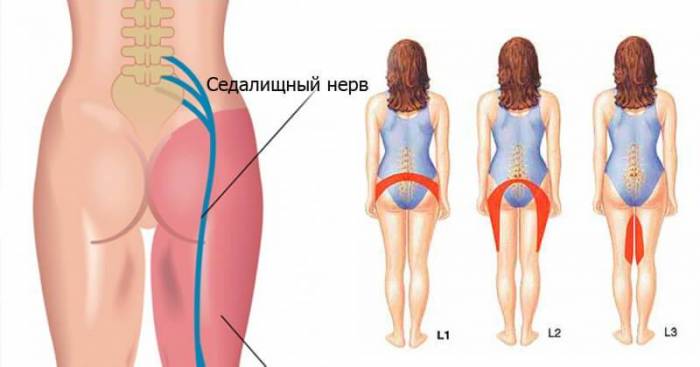 Ишиас - причины, симптомы, лечение
Ишиас - причины, симптомы, лечение Лечение люмбаго поясничного отдела в домашних условиях
Лечение люмбаго поясничного отдела в домашних условиях





 Люмбаго
Люмбаго Что такое люмбаго
Что такое люмбаго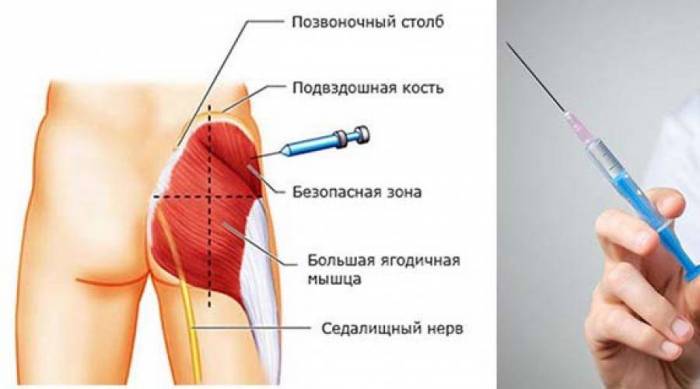 Ишиас
Ишиас Упражнения при защемлении седалищного нерва (ишиас)
Упражнения при защемлении седалищного нерва (ишиас)