Содержание
- 1 Основные симптомы
- 2 Диагностика и лечение поясничного хондроза
- 3 Признаки и симптомы болезни
- 4 Какое питание должно быть во время лечения
- 5 Развитие поясничного остеохондроза
- 6 Причины хондроза
- 7 Симптомы хондроза пояничного отдела
- 8 Хондроз и остеохондроз: есть ли разница?
- 9 Диагностические методы
- 10 Особенности
- 11 Причины
- 12 Симптоматика
- 13 Общие правила и методы лечения
Основные симптомы
Поясничный хондроз часто сопровождается радикулопатией. Симптом предполагает ущемление нервного корешка в позвоночных отверстиях между позвонками. Любая попытка согнуть спину и повернуться в сторону вызывает усиление болевых ощущений.
Компрессионная миелопатия сопровождается поражением спинного мозга. При данном недуге возникает сдавление спинного мозга. Из-за нарушения кровоснабжения или пережатия чувствительных нейронов возможно ограничение мышечной подвижности и чувствительности кожных покровов.
Одновременно с патологическими изменениями появляется пережатие вен и артерий, возникающее на фоне компресссионно-васкулярной миелоишемии. Причиной ущемления нервных корешков может быть грыжа или протрузия межпозвонковых дисков. Соскальзывание позвонков (спондилолистез) возникает на фоне остеохондроза позвоночного отдела позвоночника и разрастания костных остеофитов.
Дегенеративно-дистрофические изменения позвоночного столба нередко сочетаются с сужением спинного мозга. Спинномозговые нервы или сосудистые структуры повреждаются при определенных условиях. Когда человек активно двигается, нагружает позвоночный столб, небрежно поворачивает туловище, усиливается нарушение кровоснабжения и болевой синдром.
Компрессионный синдром возникает при спазматическом сокращении скелетной мускулатуры. Вслед за патологией возникает ишемия внутренних органов, питающихся за счет артерии.
Клиническая картина болезни может сопровождаться следующими синдромами:
- вертебральными;
- экстравертебральными.
При вертебральной форме заболевания проявляются признаки повреждения позвоночной оси. При них нарушается статическая и динамическая функция позвоночника.
Экстравертебральные симптомы характеризуются отдаленными проявлениями. При них могут усиливаться коленный и ахиллов рефлексы, нарушается функция желудочно-кишечного тракта и почек.
Вертебральные нарушения
При остеохондрозе поясницы появляются следующие вертебральные нарушения:
- замедление подвижности поясницы, снижение двигательного объема, дисбаланс мышечного тонуса;
- нарушение анатомических и конфигурационных взаимоотношений между позвонками, усиление физиологических лордозов и кифозов;
- болезненность поясничного отдела и повышенный тонус мышечной системы спины;
- нарушение двигательных и рессорных функций позвоночника;
- местная болезненность и повышенная чувствительность костно-связочных структур позвоночного столба.
Вертебральные симптомы недуга сочетаются с миелопатиями (поражением спинного мозга), радикулопатиями (ущемлением нервных корешков).
Экстравертебральные (непозвоночные)
Непозвоночные симптомы болезни разделяются на 2 группы:
- компресссионные;
- рефлекторные.

Рефлекторные симптомы формируются за счет раздражения нервных корешков, которые выходят из позвоночного канала. Раздражение мышечно-связочного апоневроза спины наблюдается на фоне межпозвонковой грыжи, поражения диска, отека мягких тканей возле поврежденного сегмента позвоночного столба.
Типичным проявлением рефлекторных синдромов является отраженная боль в различных органах и тканях. Самым выраженным симптомом болезни являются вегетативные нарушения. При них формируется жжение, нарушение чувствительности, чувство «ползания мурашек».
Миофасциальные болевые ощущения характеризуются мышечным спазмом, который усугубляет течение патологии. На этом фоне формируется ограничение подвижности нижних конечностей. Чтобы предотвратить патологические изменения, следует восстановить мышечный тонус. Для этих целей назначаются миорелаксанты.
Сосудистые нарушения приводят к «паралитическому ишиасу». При нехватке мышцам кислорода происходит их стойкое сокращение. Периферический парез (мышечный паралич) характеризуется двигательными нарушениями.
Неврологические нарушения сопровождаются недостатком кровоснабжения в спинном мозге. Они характеризуются дисциркуляторной миелопатией, возникающей за счет утолщения мозга.
Самым неблагоприятным вариантом развития вертеброгенных корешковых синдромов в поясничном отделе позвоночника является каудальный синдром (синдром «конского хвоста»). Он проявляется ущемлением нервных корешков в нижней части позвоночника. На фоне патологии нередко появляется ограничение подвижности нижних конечностей (вплоть до паралича).
Диагностика и лечение поясничного хондроза
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Больных хондрозом поясницы обычно наблюдает врач-ревматолог. Он осматривает позвоночник, проверяет осанку, выясняет симптомы заболевания. Затем назначает рентген, компьютерную томографию (КТ), магнитно-резонансную томографию. На основании полученных анализов разрабатывается схема дальнейшего лечения: консервативное или хирургическое.
Консервативные методы направлены на устранение болевого синдрома, восстановление прежних функций нервных корешков и прекращение развития деформации позвоночника. Для этого используются:
- Медикаментозное лечение.
- Мануальная терапия.
- Лечебная физкультура (ЛФК).
- Физиотерапия.
Медикаментозная терапия включает в себя назначение следующих групп лекарств:
- Хондропротекторы;
- Нестероидные противовоспалительные препараты;
- Миорелаксанты;
- Седативные средства, БАДы, витамины.
В большинстве случаев на лечение поясничного хондроза требуется довольно продолжительное время. Хотя, все зависит от степени тяжести заболевания, возраста и общего состояния организма.
На первых этапах лечения поясничного отдела позвоночника пациентами может наблюдаться усиление болевых ощущений. Это происходит из-за реакции тканей на непривычные методы терапии.
Очень важно не допустить нарушений мозгового кровообращения. Для этого выписываются:
- Спазмолитики.
- Мази для согревания.
- Сосудорасширяющие средства.
Немедикаментозные способы
После снятия болевых ощущений в пояснице пациента направляют на физиопроцедуры, где назначаются электрофорез, фонофорез, лазеротерапия, массаж, лечебная гимнастика.
Мануальная терапия помогает снять застоявшуюся боль, скорректировать осанку и увеличить возможность для занятий физической деятельностью. Одно из ее направлений —висцеральная терапия — улучшает кровоснабжение, восстанавливает обменные процессы и предотвращает рецидивы.
ЛФК укрепляет позвоночник, формирует осанку и гибкость, снимает спазм, восстанавливает питание головного мозга. Но выполнять упражнения нужно только после снятия болевого синдрома. Комплекс составляется индивидуально, чтобы во время его выполнения не было переутомления или напряжения. Рекомендуемые упражнения:
- Наклоны вперед и в стороны;
- Выгибание спины;
- Вытягивание позвоночника;
- Плавные повороты.
При физиотерапии используются токи, лазер, магнитное поле, ультразвук. Наилучший эффект достигается в сочетании с медикаментозным лечением.
Вытягивание позвоночного столба увеличивает пространство между соседними позвонками, восстанавливает естественный изгиб спины.
Народные средства
Хондроз поясничного отдела также лечат народными средствами в домашних условиях. Не забудьте перед этим проконсультироваться с врачом! И помните, что лечение нужно проводить совместно с медицинскими назначениями — без необходимых лекарств ни одно народное средство не поможет!
- Измельченные на мясорубке лимоны (2-3 штуки) поместить в банку и залить кипятком. Настаивать в течение нескольких часов. Принимать по столовой ложке по утрам. Держать в холодильнике.
- Поместите на кусочек ткани творог. Капните на него немного уксуса. Зафиксируйте на поврежденном месте. Держите 2-3 часа.
- Ношение пояса из овечьей или собачьей шерсти. Использовать можно в течение дня.
Лечение хондроза пояснично-крестцового отдела следует проводить комплексно, особенно уделяя внимание своему образу жизни. При первых симптомах заболевания обращайтесь к врачу, выполняйте все предписанные упражнения и рекомендации, следите за рационом и не забывайте про умеренные физические нагрузки
Для лечения и профилактики БОЛЕЗНЕЙ СУСТАВОВ и ПОЗВОНОЧНИКА наши читатели используют метод быстрого и безоперационного лечения, рекомендованный ведущими ревматологами России, решившими выступить против фармацевтического беспредела и представивших лекарство, которое ДЕЙСТВИТЕЛЬНО ЛЕЧИТ! Мы ознакомились с данной методикой и решили предложить её вашему вниманию. Читать подробнее.
Признаки и симптомы болезни
На начальном этапе развития поясничного хондроза возникают слабые боли после подъема тяжестей, долгого нахождения в положении сидя или стоя. Постепенно их интенсивность повышается из-за компенсаторного напряжения мышц. При наклонах и поворотах корпуса может отчетливо слышаться хруст, потрескивание. Объем движений в поясничном отделе заметно снижается.
Помимо вертебрального синдрома, в клинике присутствуют и экстревертебральные признаки хондроза. Они возникают при сдавлении сместившимся диском спинномозгового корешка. Особенно часто хондроз проявляется люмбоишиалгией — болями по ходу седалищного нерва. Но нередки и «прострелы» (люмбаго), для которых характерна настолько острая боль, что человек буквально замирает на месте. Также отмечаются расстройства чувствительности — онемение, покалывание, ощущение ползающих мурашек.

Какое питание должно быть во время лечения
В схему лечения хондроза обязательно входит соблюдение диеты
Это особенно важно, если человек страдает ожирением. При хондрозе рекомендуется диета № 10
Ее основные направления – ограничение количества соли, животных жиров, спиртных напитков, продуктов с содержанием кальция. Из меню исключается жирная, копченая, маринованная и жареная пища.

Пищу готовят на пару. Запекают либо отваривают. Диета № 10 представлена в двух вариантах. Первый – для людей с ожирением, второй – при нормальной массе тела.
Поясничный хондроз – только начальная стадия остеохондроза, не представляет опасности для здоровья при своевременном лечении. В противном случае могут возникнуть серьезные осложнения: парезы, спондилолистез, сбои в работе органов малого таза, мужское бесплодие, проблемы с ЖКТ, паралич. Может произойти зажим артерии и летальный исход. Поэтому лечение нужно начинать при первых признаках хондроза.
Развитие поясничного остеохондроза
Чтобы понять, что такое остеохондроз ПОП (поясничный отдел позвоночника), нужно изучить структуру позвоночного столба. Он состоит из позвонков, между которыми размещены хрящевые прокладки (межпозвонковый диск). Диск покрыт твердой волокнистой оболочкой (фиброзное кольцо), внутри которого находится пульпозное ядро. Эта структура выполняет амортизирующую функцию, делает позвоночник более гибким.
Справка. Поясничный сегмент позвоночника ежедневно подвергается огромной нагрузке, так как выдерживает вес верхней части тела. Поэтому остеохондроз нижнего отдела позвоночника диагностируется чаще шейного, грудного.
При регулярных нагрузках на позвоночник диски сжимаются, теряют много жидкости, их высота снижается, и расстояние между позвонками уменьшается. Хрящевая прокладка становится хрупкой, на ее поверхности появляются микротрещины, через которые со временем выпячивается пульпозное ядро. При дальнейшей компрессии межпозвоночных дисков происходит разрыв наружной оболочки и выпадение студенистого тела, так образуется грыжа. Тогда возникает патологическая подвижность позвонков, повышается нагрузка на соседние сегменты позвоночника.
Чуть позже на краях тел позвонков начинают формироваться костные наросты (остеофиты). Таким образом, организм пытается стабилизировать позвоночник.
Медики различают 4 стадии остеохондроза поясничного отдела позвоночника:
- 1 степень – начинаются проблемы с дисками, центральная часть обезвоживается, он уплощается, появляются трещинки на наружной оболочке. Имеет стертое течение.
- 2 степень – хрящевая прокладка проседает, позвонки приближаются друг к другу, становятся более подвижными, мышцы и связки вокруг позвоночника провисают. Появляется боль.
- 3 степень – образуются протрузии, грыжи, подвывихи позвонков. Боль усиливается, ограничивается подвижность, нарушается чувствительность нижней части тела.
- Остеохондроз 4 степени характеризуется появлением остеофитов, которые могут повреждать спинномозговые нервы, соседние позвонки. Появляется постоянная боль, выраженные неврологические нарушения и другие осложнения, повышается риск инвалидизации.
Легче всего вылечить хондроз поясницы (1 стадия), однако выявить заболевание на этом этапе очень трудно. Межпозвонковый остеохондроз 2 степени лечат с помощью консервативных методик. На 3–4 стадии может понадобиться операция.
Справка. По статистике, ОПОП чаще выявляют у пациентов после 30 лет. Нередки случаи развития патологии у людей после 20 лет. Примерно 80% пациентов 60 лет страдают от проявлений этого заболевания.
Причины хондроза
Науке точно не известно, что провоцирует развитие дегенеративно-дистрофическое изменение. У кого-то появляется болезнь, а кому-то в этом плане повезло. Однако врачи выделяют факторы, которые увеличивает шанс развития хондроза позвоночника:
- Заболевания, нарушающие питательные процессы позвоночного столба. Например, патология эндокринной системы, вегето-сосудистые нарушения и т.д.;
- Неравномерная нагрузка на отдельные области позвоночника;
- Чрезмерная физическая активность;
- Вынужденное нахождение в неудобной и неестественной для человека позе;
- Избыточная масса тела и ожирение 1,2,3,4 степени;
- Недостаток физической нагрузки;
- Повышенная раздражительность;
- Бессоница;
- Стрессовая обстановка в хроническом виде;
- Неправильное и неполноценное питание;
- Патологические процессы опорно-двигательного аппарата во врожденной или приобретенной форме;
- Длительная работа за компьютером без перерывов;
- Неконтролируемые мышечные зажимы на фоне постоянного напряжения различных групп мышц;
- Переохлаждение организма, так называемое «одевание не по погоде».
- Длительное нахождение за компьютером основной причиной развития заболевания в молодом возрасте.
Чтобы запустить процесс образования хондроза спины, нужен комплекс, состоящий минимум из 4 факторов развития.
Хондроз длительное время протекает практически без симптомов. Они не ярко выражены, а иногда и вовсе отсутствуют. Болевые ощущения в области спины – это самый частый и правильный симптом. Характер и сила боли не настораживают пациентов, из-за чего они не спешат обратиться за квалифицированной медицинской помощью.
Как правило, симптоматика наблюдаются в конце трудового дня или после длительной физической активности. Боль локализуется в месте поражения межпозвоночных дисков, обычно это – шея, грудная клетка и поясничная область. Ещё один важный признак болезни – хруст при различных движениях. Чаще встречается при шейном и поясничном типе хондроза.
В шейном отделе
Хондроз шейного отдела – это самая опасная форма заболевания, потому что при осложнениях нарушается мозговое кровообращения. Основные симптомы:
- Неприятные ощущения в области затылка или шейного отдела;
- Мигрень, чаще всего встречается у женского пола;
- Шум в ушах;
- Боль в горле;
- Предобморочное состояние;
- Храп;
- Зубная боль;
- Ощущение разбитости, не высыпание, несмотря на длительный отдых;
- Ухудшение зрения и слуха.
При обострении сильная боль появляется при поворотах или наклонах головы. Боль отдается в плечи и лопатки, появляется слабость, онемение конечностей.
В грудном отделе
Грудной тип – это достаточно редкое явление. На ранних этапах развития болезнь совершенно не беспокоит пациента. Позднее заболевание может проявляться:
- Болью в грудном отделе позвоночного столба;
- Сердечные боли;
- Скачки артериального давления;
- Болевым синдромом и неприятными ощущениями в спине.
В обостренной форме боль отдается в конечности, шейный отдел и лопатку.
В поясничном отделе
Первое и самое главное проявление – боль и неприятные ощущения в пояснице. На ранних этапах развития симптомы появляются после незначительной физической активности, долгого пребывания в одном положении и переохлаждения.
При обострении боли отдаются в крестцовую область, ягодичные мышцы, конечности, усиливается при кашле и чихании.
Если патологический процесс распространяется на область крестца, то человек не в силах встать с кровати, делать наклоны, а также поднимать с земли что-либо. Иногда происходит онемение нижних конечностей. Эти симптомы говорят о том, что хондроз быстро прогрессирует, и скоро перерастёт в остеохондроз. Больше хондроз спины никак себя не проявляет. При несвоевременном лечении болезнь быстро перерождается в остеохондроз, от которого намного сложнее избавиться, нежели от начальной стадии.
Симптомы хондроза пояничного отдела
В начальной стадии хондроз поясницы проявляется только при активной физической деятельности. Работали на даче, и вдруг прихватило спину. Бывает, что прихватывает не сразу, а через пару дней. При прогрессирующем заболевании боль возникает при кашле, чихании или сохранении неподвижности долгое время. Также характерны следующие признаки:
- Боль в пояснице и других отделах позвоночника.
- Слабость или онемение в спине, нижних конечностях.
- Хромота.
- Возможное появление хруста при наклонах или поворотах туловища.
Основные стадии поясничного хондроза:
- Изменения в позвоночных дисках незначительны. Небольшой дискомфорт возникает при физических нагрузках.
- Начинает разрушаться фиброзное кольцо, удерживающее межпозвоночные диски. Данное поражение приводит к сближению позвонков и снижению их подвижности. Болевые ощущения возникают внезапно, могут распространяться на бедро и голень. В этот период обычно обращаются к врачу. Если визит в медицинское учреждение откладывать, хондроз переходит на следующий этап.
- На данной стадии позвоночник начинает деформироваться, фиброзное кольцо диска разрывается, появляется грыжа.
- Позвоночный столб полностью изменен, образуются костные разрастания.
Хондроз и остеохондроз: есть ли разница?
Этот вопрос до сих пор остается предметом споров. Результаты поиска в википедии по запросу «хондроз» перенаправляют на страницу со статьей об остеохондрозе. Тем не менее разница между заболеваниями есть. По сути хондроз является начальной стадией остеохондроза, в течение которой дегенеративные изменения происходят только в межпозвонковых дисках, не распространяясь на костную ткань и окружающие позвоночник ткани. Дистрофические изменения в хрящах приводят к истончению дисков, потере тургора с дальнейшем заменой гиалинового хряща волокнистым. Дальнейшее прогрессирование патологического процесса становится причиной формирования фиброзной ткани, обызвествления и окостенения прилежащих к позвонкам слоев. Хондроз поражает диски шейного, грудного или поясничного отделов, но в принципе он может развиваться везде, где присутствует хрящевая ткань – например, на хрящевых участках ребер. В этом случае проявляются симптомы межреберного хондроза.
Что касается остеохондроза, для него характерно распространение дистрофических изменений не только на межпозвонковые диски, но также на позвонки, хрящи, связки, сопровождающееся ущемлением нервных корешков и развитием соответствующей клинической картины.
Диагностические методы
При наличии неблагоприятной симптоматики необходимо пройти обследование для определения стадии хондроза, включающее в себя:
Опрос
Доктору важно знать образ жизни пациента, время и особенности проявления симптомов, интенсивность и локализацию болей.
Визуальный осмотр. Врач определяет состояние мышц.
При пальпации специалист определяет симметричность позвонков и расстояние между ними.
При необходимости дополнительного обследования для уточнения стадии заболевания врач рекомендует пациенту дополнительные обследования:
- Рентгенограмма. Снимок производится в двух проекциях для определения положения позвонков, высоты межпозвонковых дисков, для обнаружения уплотнения краевых костных пластинок и костных разрастаний.
- Магнитно-резонансное исследование. Применяется для определения состояния фиброзных колец и сосудов.
По окончании обследования больному назначается соответствующая терапия.
Совместно с медицинскими назначениями хондроз поясницы успешно лечат в домашних условиях народными средствами, но перед их использованием рекомендуется получить квалифицированную медицинскую консультацию.
Особенности
Строение межпозвонковых дисков довольно сложное. От позвонков их отделяют хрящеподобные ткани. Именно благодаря им позвоночный столб подвижный и гибкий, легко переносит ударную нагрузку. За снабжение хрящевых образований питательными веществами отвечает пластинчатая стекловидная структура. Минуя ее, необходимые элементы поглощаются дисками.
При сбоях в обменных процессах коллагеновые волокна и стекловидная структура заменяются плотной соединительной тканью. Тогда пластинки становятся более плотными, начинают окостеневать. Высота дисков медленно уменьшается — начинается хондроз.
Причины
Чтобы понять, как бороться с остеохондрозом ПКОП (пояснично-крестцовый отдел позвоночника), нужно знать его причины:
- Регулярная статическая или динамическая нагрузка на поясничный сегмент. В группу риска по развитию остеохондроза входят офисные работники, профессиональные спортсмены (тяжелая атлетика), грузчики, строители и т. д.
- Нарушение осанки, длительное нахождение в неправильной позе.
- Генетическая предрасположенность, аномалии формирования тел позвонков. В эту категорию можно отнести юношеский ПО – искривление позвоночного столба, вызванное патологиями тел позвонков.
- Травмы позвоночного столба.
- Гормональный дисбаланс, расстройства обменных процессов, заболевания эндокринных желез, которые нарушают метаболизм в поясничном сегменте.
- Возрастные изменения организма провоцируют изнашивание дисков.
- Туберкулез костей, остеомиелит (гнойное воспаление костной ткани), анкилозирующий спондилоартрит (воспаление позвонков и суставов), ревматоидный артрит и т. д.
Нередко болезнь вызывают сразу несколько причин.
Кроме того, существуют факторы, которые провоцируют развитие поясничного остеохондроза:
- Избыточная масса тела.
- Пассивный образ жизни, длительное сидение.
- Регулярное употребление вредных продуктов (жирная, жареная пища, кондитерские изделия, полуфабрикаты и т. д.).
- Недостаток жидкости, обезвоживание организма.
- Врожденные нарушения строения позвоночника, например, дополнительный позвонок.
- Регулярное ношение неудобной обуви на каблуках.
- Период вынашивания плода, тогда повышается нагрузка на позвоночный столб.
- Резкий отказ от тренировок профессиональных спортсменов или чрезмерные занятия спортом у людей, которые ранее вели пассивный образ жизни.
- Курение, частое и неумеренное употребление алкоголя.
Существует еще много факторов, которые могут запустить дегенеративно-дистрофические процессы в поясничном отделе позвоночника. Например, плоскостопие, частое переохлаждение спины, частые стрессы, расстройства сна и т. д.
Симптоматика
При хондрозе патологический процесс мягкие ткани не затрагивает. Однако основной симптом – сильная боль. Она появляется вследствие деформации позвоночника, сдавливания и защемления нервов, смещения позвонков. Основные симптомы хондроза:
- боли в поясничном отделе, отдающие в ягодицы, нижние конечности;
- онемение в ногах;
- сбои в работе мочеполовой системы;
- сосудистые заболевания ног;
- протрузии, остеофиты;
- тяжесть в мышцах;
- появление хромоты;
- нарушение работы ЖКТ, почек;
- снижение работоспособности;
- нарушения сна.
Симптоматика зависит от стадии развития заболевания:
- Сначала меняется расположение студенистого ядра в диске, появляются небольшие боли. Они могут быть острыми, тупыми или в виде прострелов. Чаще появляются после сна, физических нагрузок. Иногда боли дополняются мышечными спазмами, ухудшением кровообращения в ногах, нарушается мочеиспускание.
- На второй стадии начинаются разрушительные процессы в фиброзном кольце. Нарушается стабильность позвонков, повышается их подвижность, появляется сильное мышечное напряжение. Человек ощущает постоянное утомление, дискомфорт и слабость в спине, крестце. Нагрузка на мышцы увеличивается.
- На третьей стадии фиброзное кольцо разрывается. Формируется грыжа, сдавливающая нервные окончания. Пораженный участок немеет.
- Четвертая стадия характеризуется возникновением остеофитов, деформацией позвоночника, распространением дегенеративных процессов. Движения становятся затруднительными, развивается артроз. Нередко это приводит к инвалидности. Боли могут отсутствовать и появиться после разрастания костных тканей. Последняя стадия характеризуется резким ухудшением состояния.
За помощью к врачам человек обращается уже на второй стадии, когда нарушается подвижность позвоночника, но чаще – после появления сильных болей.
Общие правила и методы лечения
Как лечить хондроз поясничного отдела? Недуг поддаётся терапии, но полностью вылечить патологию медицине пока не удалось. Замедлить дегенеративные процессы, купировать болевые ощущения – реально. Для предотвращения резко негативных последствий используют множество методов лечения, желательно совмещать их между собой для усиления эффективности каждого (предварительно оговорите все манипуляции с медиком).
Лекарственные препараты
Купировать воспалительный процесс, снизить болевые ощущения помогут специфические лекарства:
- НПВС (Ибупрофен, Кетопрофен). Средства блокируют болевые рецепторы, воспалительный процесс, за счёт чего пациент чувствует облегчение, движения больше не причиняют дискомфорт. Лекарства выпускают в виде гелей, таблеток, уколов, мазей от хондроза. Какую форму выбрать — решает медик, учитывая состояние пациента;
- глюкокортикостероидные гормоны. Используют в случае неэффективности вышеописанной группы лекарств. Препараты снимают отёчность, показывают выраженный обезболивающий эффект. Гормональные средства длительный период времени принимать запрещено во избежание появления сильных побочных эффектов;
- хондропротекторы (Артепарон, Структум). Средства направлены на предотвращение дальнейшего разрушения хрящевой и костной ткани, помогают восстановить уже повреждённые участки поясничного отдела;
- седативные препараты. В случае неврозов, беспокойства, связанных с постоянными болевыми ощущениями, пациенту прописывают успокоительные лекарства (Флуоксетин, Амитриптилин);
- иммуностимуляторы, поливитаминные препараты, восстанавливающие защитные силы организма. Обычно назначают витамины группы В,С, они положительно влияют на нервную ткань, что помогает уменьшить отрицательное влияние заболевания на спинной мозг, его корешки.
Народные средства и рецепты
Целебные снадобья используются только в качестве дополнительного лечения, а не вместо основной лекарственной. Все домашние средства для лечения хондроза предварительно согласуйте с медиком.
Справиться с поясничным хондрозом помогут средства на основе натуральных компонентов для лечения хондроза в домашних условиях:
- раздражающая мазь, купирующая болевой синдром. За основу возьмите 100 мл подсолнечного масла или керосина, добавьте пять плодов острого перца. Мелко нарубите сырье, добавьте основу, дайте настояться семь дней в холодильнике. Полученным снадобьем смазывайте область поясницы ежедневно на ночь;
- соедините в равных пропорциях настойку арники, измельчённые грецкие орехи, лекарственную буквицу. Готовое средство принимайте по столовой ложке после каждой трапезы на протяжении нескольких недель;
- соедините в одинаковой пропорции шишки хмеля, сливочное масло. Готовую мазь наносите на поясницу в моменты появления сильных болей.
Физиотерапевтические процедуры
С помощью таких методик удаётся купировать дискомфорт, снять напряжение с мышц, запустить естественные процессы регенерации.
В отношении поясничного хондроза специалисты используют:
- иглоукалывание. Специалисты вводят особые иглы в болевые точки, тем самым купируя неприятные ощущения, снимая воспалительный процесс;
- точечный массаж. Купируются мышечные спазмы, благодаря чему уменьшается нагрузка на позвоночник, замедляются патологические процессы;
- мануальная терапия. Представляет собой механическое вытягивание позвоночника. Увеличивая высоту пространства между позвонками врач освобождает защемлённые сосуды, нервы, уменьшая болевой синдром, запуская нормальный процесс кровообращения;
- гирудотерапия (применение пиявок). Манипуляции устраняют застойные явления, способствуют запуску нормального кровообращения. Также пиявки впрыскивают особые вещества, которые оказывают обезболивающий, противовоспалительный эффект.
Конкретный вид физиотерапии определяет специалист. Самостоятельно проводить лечебный массаж или другие манипуляции не рекомендуется.
Гимнастика и упражнения
В случае обнаружения хондроза пациенту прописывают обычную зарядку, которую все выполняли на уроках физкультуры. Рекомендовано прибавить к этим упражнениям занятия в бассейне. Специфические упражнения требуется выполнять в случае перехода недуга в остеохондроз. Все лечебные манипуляции согласуйте с врачом, самостоятельная терапия может привести к усилению болевого синдрома, появлению осложнений.
Узнайте о симптомах и методах лечения остеохондроза пояснично — крестцового отдела позвоночника.
О диагностике болезни Бехтерева у женщин и о вариантах терапии анкилозирующего спондилоартрита написано на этой странице.
 Боли при грыже поясничного отдела позвоночника. причины, симптомы, диагностика и лечение грыжи поясничного отдела позвоночника
Боли при грыже поясничного отдела позвоночника. причины, симптомы, диагностика и лечение грыжи поясничного отдела позвоночника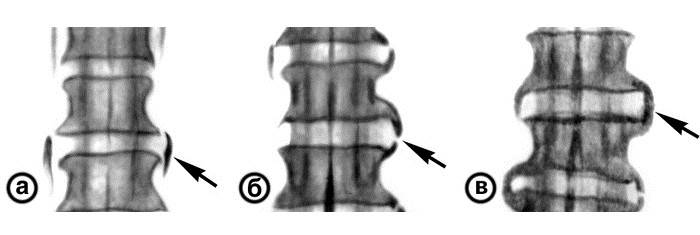 Спондилез поясничного отдела позвоночника
Спондилез поясничного отдела позвоночника Компрессионный перелом поясничного отдела позвоночника
Компрессионный перелом поясничного отдела позвоночника


 Упражнения при спондилолистезе поясничного отдела позвоночника
Упражнения при спондилолистезе поясничного отдела позвоночника Компрессионный перелом позвоночника поясничного отдела
Компрессионный перелом позвоночника поясничного отдела Боли при грыже поясничного отдела позвоночника: причины появления, лечение
Боли при грыже поясничного отдела позвоночника: причины появления, лечение Можно ли бегать при грыже позвоночника поясничного отдела
Можно ли бегать при грыже позвоночника поясничного отдела