Содержание
Причины появления
Что такое спондилез? Каковы причины его появления в шее? Основания для появления спондилоартроза или деформирующего спондилеза для всего позвоночника одни и те же, но шея – отдел позвоночника, испытывающий достаточно большие нагрузки и чаще подвергающийся переохлаждению. Медикам часто приходится слышать жалобу — «продуло шею».
Причинами развития спондилеза шейного отдела в первую очередь является возраст — более 80 процентов диагностируемых патологий в позвоночнике приходится на пациентов от 50 лет, но и у молодых людей могут иметься признаки этого заболевания.
Факторы, обусловливающие появление и развитие заболевания:
- Гормональный фон (эстроген – женский гормон, способствует образованию остеопороза, ответственного за нарушение обменных процессов в позвоночнике).
- Обменные процессы, в том числе приводящие к ожирению.
- Наследственность – определяет характер метаболизма, строение костной и хрящевой тканей.
- Повышенная масса тела.
- Травмы и искривление позвоночника.
- Дефекты в опорно-двигательном аппарате – разная длина ног, плоскостопие, подагрические изменения в суставах, то есть то, что приводит к неравномерности нагрузки на позвоночник.
- Излишние нагрузки. Для шеи это может выражаться в напряжениях при неестественном положении головы при выполнении каких-либо работ, в случае неудобного положения во время сна. Выполнение физических упражнений с отягощением также дает излишние нагрузки на позвоночник, включая шейный отдел. Развивается спондилез.
- Аутоиммунные процессы.
Неправильная осанка, особенно во время работы или учебы, вызывающая искривление позвоночника, приводит к развитию спондилеза шейно-грудного отдела позвоночника.
J.M.W. Turner: Sketchbooks, Drawings and Watercolours
Read about one of Britain’s great Romantic artists
Остеохондроз
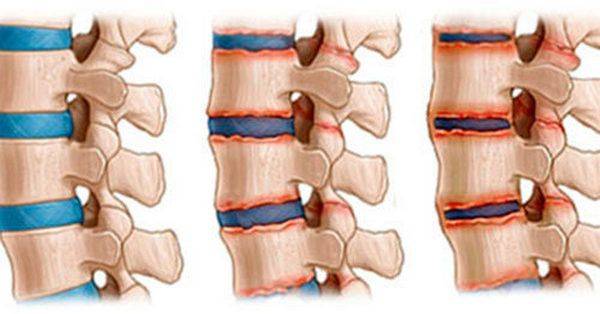
В свою очередь, остеохондроз – это патология межпозвонковых дисков, которые состоят из хрящевой ткани, и находятся между телами смежных позвонков, образуя «амортизационные вставки». Если человек не имеет лишнего веса, подвижен, хорошо питается, и не перегружает спину, то межпозвонковые диски изнашиваются равномерно, точно так же, как стареет нормальный организм: без боли и нарушения функции.
Остеохондроз
Но в том случае, если существуют проблемы в виде перегрузки или нарушения питания диска, возникает его разрушение: протрузия, если вещество центра диска (студенистое ядро) вышло в наружные его ткани (в область фиброзного кольца), и грыжа, если диск стал занимать больший объем. При грыже ткань диска выходит за пределы его анатомического контура, и вызывает компрессию нервных корешков, а также воздействует на соседний позвонок, заставляя его образовывать остеофиты, и вызывая в нем спондилез.
Симптоматика
На ранней стадии болезнь не имеет выраженных симптомов, а единичные проявления (ноющие боли в шее, дискомфорт при наклонах и поворотах головы) обычно списывают на переутомление. С развитием заболевания симптоматика усиливается, но и тогда признаки спондилоартроза можно спутать с проявлениями других патологий позвоночника, схожих по характеру.
Дискомфорт и болевые ощущения в шее могут быть проявлением самых разных заболеваний, и чтобы выявить причину недуга, стоит обращать внимание на сопутствующие симптомы
Основными симптомами спондилоартроза в шейном отделе являются:
- мышечные спазмы в шее;
-
боли в затылке острого или ноющего характера, распространяющиеся на плечевой пояс и верхние конечности;
- скованность в плечах и шее после сна или длительного отдыха;
-
онемение отдельных участков шеи, плеч, покалывание в пальцах рук;
- прострелы и хруст в позвонках при поворотах и наклонах головы;
- снижение остроты зрения и слуха, временные нарушения координации;
-
головные боли, головокружения, сопровождающиеся тошнотой.
Чем больше изменения в фасеточных суставах, тем интенсивнее выражены симптомы. Специалисты выделяют четыре степени спондилоартроза, в зависимости от тяжести поражения позвонков.
| Степень заболевания | Характеристика |
|---|---|
| Первая степень | Межпозвоночные диски истончаются, связки теряют эластичность, болевые проявления отсутствуют. Выявить изменения можно только с помощью аппаратного обследования. |
| Вторая степень | Хрящевая ткань разрушается при трении позвонков друг о друга, происходит уплотнение костей по краям суставов. В шее периодически возникают боли, ощущается скованность после сна и отдыха. |
| Третья степень | Прилегающие к позвонкам мышцы перенапрягаются, отчего в шее появляются болезненные спазмы. По краям позвонков образуются наросты неправильной формы, которые затрагивают нервные волокна и кровеносные сосуды. Это приводит к развитию невралгии и нарушению кровоснабжения, что проявляется резкими простреливающими болями, онемением отдельных участков, головокружением. |
| Четвертая степень | Остеофиты увеличиваются, позвонки срастаются между собой и утрачивают подвижность. Такое состояние сопровождается почти непрекращающейся болью, человек не может двигать шеей, наблюдается резкое ухудшение слуха и зрения. Из-за недостатка кровоснабжения возникают сильные головные боли, тошнота, головокружение, потеря координации. Консервативному лечению четвертая степень спондилоартроза не поддается, решить проблему можно лишь с помощью операции. |
Выраженность симптомов зависит от степени поражения фасеточного сустава
Чтобы не допустить серьезных осложнений со здоровьем, необходимо обращаться к врачу при первых признаках заболевания. Даже начальная стадия спондилоартроза требует длительного лечения, ведь восстановить хрящевую и костную ткань за короткий период времени невозможно. Если же болезнь запущена, о полном восстановлении речь не идет, и задача врача состоит в том, чтобы остановить прогрессирование патологии и сохранить подвижность позвонков.
Раннее выявление болезни повышает шансы на полное выздоровление, поэтому не стоит тянуть с визитом к специалисту
Методы диагностики
Признаки поражения позвоночника, в зависимости от стадии заболевания и локации, могут приобретать сходство с симптоматикой язвы желудка, кардиологических заболеваний и т.д. При подозрении на заболевания позвоночника, пациента направляют на прием к врачу-неврологу. Для точной диагностики важен анамнез – история болезни поможет определить давность и степень недуга.
Как врач ставит диагноз?
- диапазон движения;
- влияние компрессии позвоночника на походку;
- рефлексы и мышечную силу.
Для получения более точной клинической картины, врач может направить пациента на:
- рентгенографию (снимок покажет все аномалии позвоночника);
- компьютерную томографию (для более детального изображения);
- МРТ – для выявления области защемленных нервов;
- миелографию – введение трассирующего красителя в спинномозговой канал пациента для более четкого изображения на рентгене или томографе;
- электромиографию – измерение электрической активности в мышцах.
Что означает?
Определенный диагноз подразумевает начало терапевтических процедур. Чаще всего, это консервативное лечение. Оперативное вмешательство используют только в исключительных случаях – при серьезных осложнениях, негативно влияющих на образ жизни (подвижность) пациента.
Также операция необходима для освобождения места спинному мозгу и нервным корешкам:
- удаление грыжи;
- удаление части позвонка;
- вживление трансплантата.
Спондилез – не приговор!
Как и остеохондроз, спондилез
– частый спутник зрелого возраста (после 40, а особенно около 65-70 лет). Причем, среди мужчин данный недуг более распространен, у пациентов мужского пола он встречается примерно в три раза чаще, нежели у женщин. Тем не менее, исследования показывают, что при разумном подходе к жизни, и к ежедневной двигательной активности в частности, появления остеофитов вполне можно избежать, то есть спондилез не является обязательным признаком старения.
В подавляющем большинстве случаев от остеофитов страдает шейный отдел позвоночника. У заболевшего постепенно прогрессируют такие признаки, как:
- дискомфорт в шейной области;
- боль в шее, напоминающая ощущения при межпозвонковой грыже. По характеру она тупая, иррадиирующая в затылок или плечо. В состоянии покоя может не прекращаться, нередко вызывая бессонницу;
- онемение рук;
- покалывание в кончиках пальцев рук;
- часто появляющиеся перед глазами «мушки» и радужные пятна;
- сложности с движениями шеи, приводящие со временем к невозможности повернуть голову дальше определенного положения;
- скачки давления;
- возможно шум в ушах, головокружение.
Грудной спондилез
– более редкое явление, поскольку эта часть позвоночника наименее динамична. Обычно о локализованном в этой области заболевании человек узнает, когда его подвижность заметно ограничивается, а до тех пор симптомы малозаметны:
- боль может проявляться при ходьбе или во время резких движений;
- покалывания за грудиной;
- возможна слабость рук.
Для спондилеза пояснично-крестцового отдела
характерны:
- трудности при наклонах, поворотах, других аналогичных движениях, а также во время длительного стояния;
- тупая боль в пояснице (радикулит), иррадиирующая в ноги и/или ягодицы, возможны «прострелы». При спондилезе симптомы усиливаются во время физических нагрузок, а их интенсивность ослабевает, если пациент принимает позу «крючком» или «калачиком»;
- парестезия в бедре;
- периодически возникающая хромота;
- ноги часто становятся «ватными» или, напротив, «чугунными»;
- измененная осанка. Чрезмерно напряженные мышц спины и сращение позвонков провоцируют сколиоз, кифоз и лордоз.
Медицине известен также распространенный спондилез. Он охватывает два или больше участков позвоночного столба, его признаки наиболее многообразны.
Что вызывает деформирующий спондилез позвоночника?
Образование спондилофитов и нарастающая неподвижность отдельных участков позвоночника – результат нарушения обменных процессов в фиброзных тканях межпозвонкового диска, вызванный избытком холода в организме. Угнетение «горячей» конституции Желчь, преобладание иньской энергии приводит к разрушению фиброзного кольца и разрастанию костных «шипов». Эти патологические процессы влияют на эластичность позвоночника, нивелируя его амортизационные свойства.
Факторами, провоцирующими развитие заболеваний «холода», являются:
- систематическое переохлаждение;
- длительное нахождение в сырости или/и холоде;
- нерациональный подход к закаливающим процедурам;
- физическая или умственная леность или, наоборот, физическое или умственное перенапряжение и истощение;
- малоподвижный образ жизни;
- ожирение;
- однообразное или неправильное питание (пресная холодая пища, изобилие сырых овощей, а также фруктов и молочных продуктов в рационе, употребление большого количества сахара, соков и прохладительных напитков, особенно пива, перекусы на ходу и т.п.);
- негативные эмоции (уныние, страхи, тревожность во время стрессов и т.п.).
Основные методы терапии
Как лечить спондилоартроз, знают только врачи узкой специализации — ортопеды, травматологи. Для устранения болей и отечности они назначают пациентам нестероидные противовоспалительные средства в виде мазей, таблеток, уколов. Лучшими НПВП в терапии спондилоартроза считаются:
- Диклофенак;
- Мелоксикам;
- Нимесулид;
- Кетопрофен;
- Индометацин.
Усилить и пролонгировать действие системных препаратов помогает одновременное использование наружных средств: Фастум, Вольтарен, Дикловит, Долобене, Артрозилен. При неэффективности НПВС в терапевтическую схему включаются глюкокортикостероиды — Триамцинолон, Преднизолон, Дексаметазон, Кеналог, Гидрокортизон.
Физиотерапевтические процедуры
Физиолечение рекомендовано больным со спондилоартрозом любой степени. Терапевтические процедуры не только улучшают самочувствие человека, но и предупреждают дальнейшее разрушение позвонков пояснично-крестцового отдела. Вот самые эффективные методы:
- электрофорез. Его принцип действия заключается в проникновении в позвонки фармакологических препаратов под влиянием слабого электрического тока. Наиболее часто применяются растворы анальгетиков, нестероидные противовоспалительные средства, хондропротекторы;
- УВЧ-терапия. На пояснично-крестцовый отдел воздействуют электромагнитные поля ультравысокой частоты. В пораженных тканях повышается температура, ускоряется обмен веществ и процессы регенерации;
- магнитотерапия. Под действием статического магнитного поля в пораженные спондилоартрозом позвонки начинают поступать питательные и биологически активные вещества, а также молекулярный кислород;
- лазеротерапия. На область поясницы воздействуют низкочастотным лазерным излучением. Улучшается состояние сосудов, возникает обезболивающий эффект, повышается неизбирательная резистентность организма.
В лечении спондилоартроза пояснично-крестцового отдела позвоночника активно используется массаж, применяются полезные грязи и минеральные воды. Остановить прогрессирование патологии помогают аппликации с озокеритом, парафином, компрессы с голубой и зеленой глиной.
Лечебная гимнастика и физкультура
При спондилоартрозе 1 и 2 степени больному рекомендованы регулярные занятия гимнастикой при условии отсутствия нагрузок на позвоночник. Сначала тренировки проводятся под присмотром специалиста, который подбирает комплекс упражнений индивидуально для каждого пациента. Затем можно тренироваться в домашних условиях 1-3 раза в день. Терапевтически наиболее эффективны такие упражнения:
- лечь на спину и расслабиться. Медленно согнуть ноги, упираясь ступнями в пол. Затем, поочередно обхватывая колени руками, подтягивать их к туловищу;
- сесть на стул или табурет. Наклониться вперед, стараясь дотронуться сначала до одной, затем до другой ступни;
- стоя, прислониться спиной к стене. Сводить и разводить колени, а затем носки из стороны в сторону. При выполнении этого упражнения нельзя отрывать спину от вертикальной поверхности.
https://youtube.com/watch?v=fD5jnAxzxoQ
Нельзя сразу активно приступать к тренировкам — мышечный корсет укрепляется постепенно. Если во время тренировки возникает боль, то упражнения следует выполнять не в полную силу.
| Основные виды лечения спондилоартроза пояснично-крестцового отдел позвоночника | Фармакологические препараты, физиотерапевтические процедуры, укрепляющие методики |
| Лекарственные средства | Нестероидные противовоспалительные средства, глюкокортикостероиды, миорелаксанты, разогревающие мази, комплексы витаминов и микроэлементов |
| Физиотерапевтические процедуры | УВЧ-терапия, лазеротерапия, магнитотерапия, фонофорез, электрофорез |
| Немедикаментозная терапия | Занятия лечебной физкультурой и гимнастикой, массаж, подводная вытяжка |
Патология на начальной стадии успешно лечится 5-10 сеансами физиотерапевтических процедур. Поэтому ревматологи рекомендуют при появлении первых болей в пояснице обращаться за медицинской помощью. Это позволит купировать патологию, предупредить ее прогрессирование, избежать инвалидизации.
Спондилез грудного отдела
Развивается в основном у людей, чья работа требует долгого сидения за столом в неудобной позе. Спондилез грудной клетки долгое время протекает без каких-либо симптомов. Боли, чувство скованности и ухудшение подвижности в грудном отделе позвоночника появляются лишь на 2-3 стадии болезни.

Адекватное лечение патологии позволяет облегчить неприятные ощущения и улучшить состояние человека. При грудном спондилезе врачи рекомендуют больше двигаться, плавать и заниматься специальной гимнастикой.
Спондилез пояснично-крестцового отдела
Что это за болезнь, кто от нее страдает? Спондилез поясничного и крестцового отделов чаще всего поражает лиц с избыточной массой тела и людей, которые выполняют тяжелую физическую работу. Патология нередко развивается и у женщин, которые постоянно ходят на высоких каблуках.
Причиной пояснично-крестцового спондилеза является травматизация позвоночника или неправильное распределение нагрузки на него. Дегенеративные изменения обычно поражают сразу несколько позвоночно-двигательных сегментов. Чаще всего страдают третий, четвертый и пятый поясничные позвонки.
Симптомы поясничного спондилеза:
- чувство дискомфорта и скованности в пояснице;
- ноющие боли в спине, которые иррадиируют в ягодицу и ногу;
- мышечное напряжение в области поясницы;
- ощущения ползания мурашек по спине.
В случае поражения спинномозговых корешков у человека появляются чувствительные, двигательные и вегетативные нарушения в местах, которые они иннервируют. Болезненные ощущения могут возникать в пояснице, ягодице и всей нижней конечности.
Отдельно стоит упомянуть о болезни Бехтерева. Она развивается в основном у молодых мужчин и приводит к быстрой потере трудоспособности. Типичными признаками деформирующего спондилеза являются быстропрогрессирующее ограничение подвижности позвоночника, острые боли в крестце ниже поясницы, сопутствующее поражение периферических суставов и глаз.
https://youtube.com/watch?v=nkYu9-HVun8
Как лечить пояснично-крестцовый спондилез? Начинать следует с устранения фактора, которые провоцируют развитие заболевания. На ранних стадиях неплохо помогают специальные упражнения, лечебная гимнастика (ЛФК) и массаж. Для устранения мышечных спазмов в пояснице используют миорелаксанты. Для лечения болевого синдрома врачи назначают нестероидные противовоспалительные средства в мазях или таблетках.
Причины спондилеза
Чаще всего к спондилезу приводят закономерные возрастные нарушения обмена – естественный процесс старения тканей. Другими причинами патологии могут стать:
- Травматические повреждения позвоночника (крупные или мелкие).
- Эндокринопатии (сахарный диабет, заболевания щитовидной железы, акромегалия).
- Нарушения метаболизма (гиперкальциемия, кальциноз).
- Заболевания позвоночника (остеохондроз, злокачественные новообразования).
- Хронические инфекции (туберкулез).
- Деформация позвоночного столба (лордоз, сколиоз, неправильная осанка).
- Гипотермия (переохлаждение).
- Постоянная физическая нагрузка на позвоночник.
Деформация позвоночника
| В категорию риска попадают | Факторы риска |
|---|---|
|
Люди, ведущие активный, подвижный образ жизни |
Возраст (95 % больных – пожилые люди после 65 лет) |
|
Профессиональные спортсмены |
Гиподинамия |
|
Люди, связанные с многочасовой работой в статической позе (офисные работники, программисты), с тяжелым физическим трудом |
Шейный спондилез, который появляется в раннем возрасте (до 40 лет, обычно из-за травм), отличается более стремительным прогрессом и тяжелыми последствиями.
Диагностика и лечение спондилеза
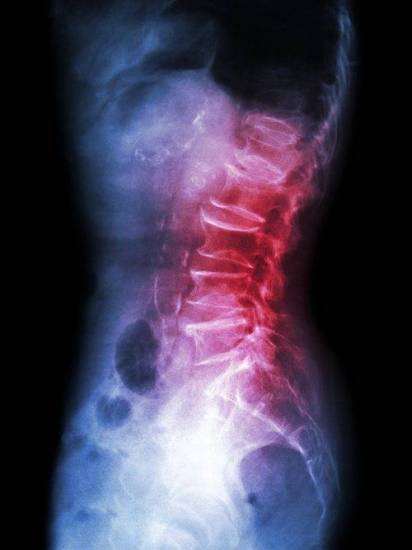
Спондилез на снимке
Развивается патология постепенно, поэтому ее легко пропустить. В начале никаких особых ощущений человек не испытывает. Затем, при появлении наростов, возникают первые, пока еще незначительные боли. С течением времени постепенно нарушаются двигательные функции позвоночника, суставов и нижних конечностей.
Для того, чтобы определить, как лечить спондилез, необходимо провести его тщательную диагностику. Обычно для этого применяется:
- рентгенография;
- магнитно-резонансная томография;
- компьютерная томография;
- ультразвуковое исследование.
Они дают возможность определить степень развития заболевания, точную локализацию патологического процесса, состояние хрящевой ткани и сосудов, наличие осложнений, образование межпозвоночной грыжи и т.д.
Обычно сначала лечить спондилез стараются терапевтическими методами. Для этого применяются анальгетики, миорелаксанты, спазмолитики, противовоспалительные средства, хондропротекторы, седативные препараты, мочегонные вещества, вазоактивные лекарства, иммуностимуляторы, транквилизаторы, витамины, антидепрессанты. Они дают возможность устранить боль, снять отечность, снизить давление на нервные окончания и сосуды.
Кроме того, эти медикаменты препятствуют дальнейшему прогрессированию патологии, уменьшают воспалительный процесс, укрепляют хрящевую ткань. Они усиливают защитные свойства организма, способствуют регенерации тканей и восстанавливают основные функции клеток.
Обычно лечение заболевания дополняется физиотерапией, воздействием ультразвука, лазера, УВЧ, фонофореза, электрофореза. Обязательно используется массаж, мануальная терапия, лечебная физкультура, акупунктура, применение бальнеологии, парафина, грязей, озокерита, специальной диеты и пр.
Эти методы помогают:
- устранить признаки спондилеза;
- облегчить его протекание;
- приостановить рост остеофитов;
- улучшить самочувствие пациента;
- расслабить мышцы поясницы;
- нормализовать двигательную активность позвоночника;
- возвратить ему гибкость;
- облегчить деятельность нервных корешков;
- усилить отток лимфы;
- активизировать кровообращение;
- сбросить лишние килограммы.
Причины спондилеза
На сегодняшний день мнения врачей разделяются, по отношению того, что вызывает спондилез позвоночника:
-
Одни полагают, что процесс развивается из-за дистрофических процессов, происходящих в позвоночном столбе.
-
Другие считают основной причиной – единовременное интенсивное травмирование или многократные микротравмы, которые затрагивают продольную связку по передней плоскости. При этом происходит выпячивание фиброзного кольца и вываливание пульпозного ядра из его анатомически корректного положения.
Но, помимо этого, также факторами, ускоряющими этот процесс являются:
-
Неполноценное питание клеток организма всеми необходимыми веществами, микроэлементами, витаминами и другими биохимическими компонентами.
-
Естественный процесс старения, вследствие чего не происходит полноценного обновления всех тканей. Затрудняется полноценное питание из-за медленного процесса обмена веществ и ухудшения всасываемости тех или иных компонентов.
-
Некорректная работа внутренних органов, которые также влияют на здоровое функционирование позвоночного столба.
-
Неправильная гигиена труда.
- Малоподвижный образ жизни, который вызывает статическое напряжение одних и тех же групп мышц, что и приводит к некорректному функционированию всех костных и хрящевых структур позвоночника.
- Имеющиеся дегенеративные процессы, которым не было уделено должного внимания. К таким можно отнести артроз, сколиоз, кифоз.
Травмы
Специалисты чаще склоняются к такому мнению, что интенсивные физические нагрузки крайне редко могут привести к появлению или формированию спондилеза. Из-за них только могут образовываться спортивные травмы, которые и приводят к различным дегенеративным процессам в позвоночном столбе, в том числе спондилезу. Ведь сама травма вызывает нарушение целостности тканей, в результате чего структуры не получают всего необходимого количества питательных веществ. Результат – нарушение нормальных биохимических процессов, неправильное и некорректное деление клеток, что, в совокупности, и вызывает дефектное функционирование тканей.
Чрезмерные физические нагрузки
Чрезмерные физические активные нагрузки практически не влияют на состояние больного и не вызывают это заболевание, за исключением некоторых особых случаев:
-
Спондилез – болезнь, которая может возникнуть из-за длительной статической нагрузки, при которой мышцы находясь в одном и том же положении, не позволяют полноценно циркулировать кровотоку и лимфотоку. В результате чего, из-за неполноценного питания костных и хрящевых структур, происходит их своеобразное разрастание.
-
Также спазмированные мышцы приводят к зажатию нервных окончаний.
Воспаление
Также провоцировать спондилез может воспалительное заболевание или процесс подобной природы. Дело в том, что любое отложение солей, которое может вызываться неправильным или нарушенным процессом обмена веществ, утолщение костной ткани – могут возникать из-за любых воспалительных процессов. А сами воспалительные процессы происходят из-за различных инфекций, которые попадают и развиваются в организме человека, а также по ряду других причин, например, из-за защемления нервных окончаний.
Таким образом, формируется своеобразный замкнутый круг: воспаление провоцирует интенсивное защемление, а оно, в свою очередь, еще более усиливает воспалительный процесс.
Отклонения в работе эндокринной системы и ЖКТ
Причиной тому является тот факт, что именно гормоны, такие как кальцитриол, паратиреоидный гормон и кальцитонин – это вещества, регулирующие обменный процесс всего поступающего в организм кальция, а также фосфатов.
Среди биохимических функций, которые регулируются гормонами, можно выделить следующие:
-
Регуляция концентрации фосфора и кальция в кровяных клетках.
-
Минерализация костных структур.
-
Нервные регуляции.
-
Стимулирование индуцирования в кишечнике белков, которые позволяют расщеплять и всасывать кальций и фосфаты.
К тому же если говорить о работе ЖКТ, то сбои в его работе приводят к невозможности полноценного всасывания минералов и витаминов. А это обедняет организм всем необходимым.
Пассивный стиль жизни

Таким образом, они начинают подвергаться интенсивному воздействию, которое не является анатомически корректным. Чем слабее мышечный аппарат, тем сильней будут изнашиваться суставные сумки как в конечностях, так и в пространстве между позвонками.
Именно поэтому врачи ортопеды рекомендуют регулярно заниматься правильными видами спорта, которые помогают поддерживать тонус мышечной системы. Таким образом, разгружаются суставы и позвоночник, поэтому диски в межпозвонковом пространстве не изнашиваются столь интенсивно.
 Деформирующий спондилез поясничного отдела позвоночника: симптомы и лечение
Деформирующий спондилез поясничного отдела позвоночника: симптомы и лечение Спондилез поясничного отдела позвоночника
Спондилез поясничного отдела позвоночника Спондилез шейного отдела позвоночника: симптомы и лечение
Спондилез шейного отдела позвоночника: симптомы и лечение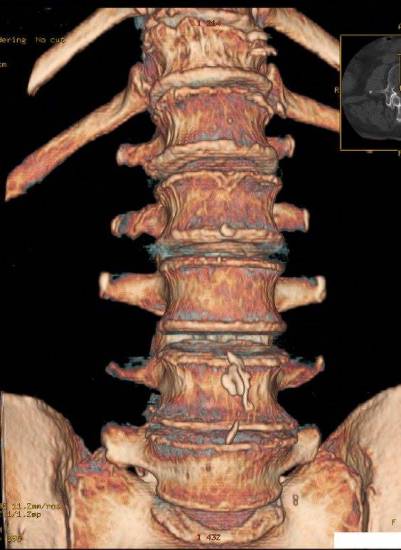


 Спондилез поясничного отдела позвоночника 2 степени прогноз жизни
Спондилез поясничного отдела позвоночника 2 степени прогноз жизни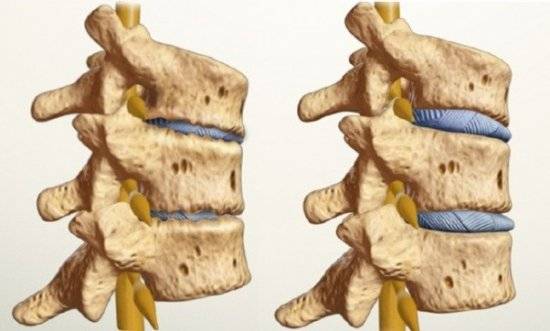 Дорсопатия грудного отдела позвоночника
Дорсопатия грудного отдела позвоночника Радикулит грудного отдела позвоночника
Радикулит грудного отдела позвоночника Упражнения при кифосколиозе грудного отдела позвоночника
Упражнения при кифосколиозе грудного отдела позвоночника