Содержание
- 1 Лечение спондилеза пояснично-крестцового отдела
- 2 Спондилез шейного отдела – что это такое
- 3 Как лечить спондилез в домашних условиях
- 4 Симптоматика в зависимости от локализации недуга
- 5 Причины появления спондилеза
- 6 Основные методы терапии
- 7 Симптоматика
- 8 Что такое деформирующий спондилез шейного отдела
- 9 Медикаментозное лечение шейного спондилеза
- 10 Анкилозирующий
Лечение спондилеза пояснично-крестцового отдела
Терапия этого патологического состояния — крайне длительный и сложный процесс. Стоит отметить, что полностью вылечить это нарушение невозможно. Терапия может проводиться как консервативными, так и оперативными методами. Медикаментозные препараты применяются для купирования симптоматических проявлений. Когда встает вопрос, как лечить спондилез пояснично-крестцового отдела позвоночника, в первую очередь назначаются нестероидные противовоспалительные средства. Они способствуют устранению воспаления тканей, отека и болевого синдрома.
Купировать имеющиеся симптомы помогут кремы и гели с раздражающим действием. Если диагностирован спондилез пояснично-крестцового отдела позвоночника, лечение может быть дополнено глюкокортикостероидами. Это гормональные препараты, поэтому их используют в случаях, когда НПВС не оказывают должного эффекта. Данные лекарственные средства имеют массу противопоказаний, поэтому применять их можно только по рекомендации врача.
Лечение спондилеза пояснично-крестцового отдела позвоночника нередко предполагает применение миорелаксантов. Эти препараты способствуют устранению спазма мышц в пояснице. Данный эффект способствует снижению компрессии нервных окончаний и устранению неприятных ощущений. Должно быть предписано и применение необходимых для обмена веществ в нервных волокнах витаминов группы В.
После затухания острой симптоматики назначается консультация у физиотерапевта, так как пациенту требуется лечебная гимнастика. Начинать следует с небольших нагрузок в утреннее время. Физиотерапевт подбирает необходимый комплекс упражнений. Длительность гимнастики не должна превышать 20 минут. Нагрузки должны наращиваться постепенно. Только так можно укрепить мышечный каркас и снизить воздействие на поврежденные элементы позвоночного столба. Для усиления эффекта рекомендуются занятия в бассейне и скандинавская ходьба.
Для улучшения местного кровообращения, снятия мышечного спазма 2 раза в неделю пациент должен посещать массажный кабинет. Кроме того, физиотерапия оказывает благотворное влияние при лечении патологий позвоночника. Нередко применяются такие методы, как:
- УВЧ;
- электрофорез;
- радоновые ванны;
- грязелечение;
- электромиостимуляция;
- лазеролечение.
При неэффективности консервативного лечения может быть показано оперативное вмешательство. Существует несколько вариантов операций, применяющихся при спондилезе поясничного отдела. Наиболее часто выполняется резекция позвонков.
При значительном повреждении прибегают к полному удалению позвонка и межпозвоночного диска с их дальнейшим протезированием. Такие оперативные вмешательства являются довольно травматичными. После их проведения пациентам необходим курс реабилитации, однако затем пациент возвращается к полноценной жизни без боли. В настоящее время протезирование пораженных элементов — наиболее эффективный метод устранения симптомов, вызванных защемление нервных окончаний.
Спондилез шейного отдела – что это такое
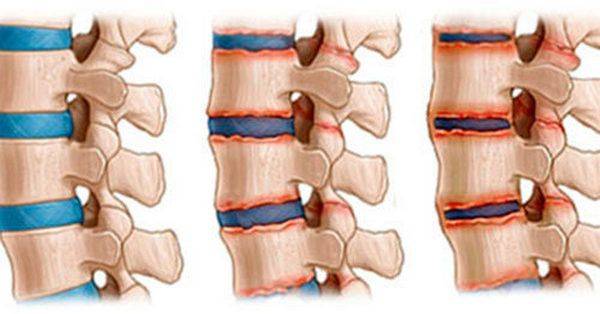
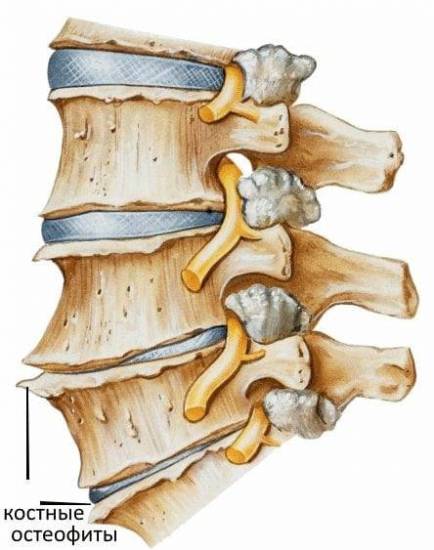
Спондилез любого отдела позвоночника, шейного, в том числе – это дегенеративно-дистрофическое заболевание тканей ОДА хронического течения. В процессе развития патологии происходят изменения тканей, которые носят локальный характер. Если говорить конкретно, то повреждаются передние отделы межпозвоночных дисков, а также ткани, которые окружают поврежденный болезнью участок позвоночного столба. Для спондилеза характерно возникновение остеофитов – костных наростов на позвонках. Остеофиты ограничивают функцию позвонков, способствуют возникновению сильных болей в шее и нарушения кровоснабжения головного мозга.
Если патология развивается в относительно молодом или среднем возрасте и не является следствием заболеваний позвоночника, поражаются только один-два позвонка. То есть проблема возникает в конкретной точке, на которую оказывалось постоянное негативное воздействие внешних или внутренних факторов. Причины такого изолированного варианта патологии – это регулярные и ненормированные статические или динамические нагрузки на шейный отдел. Или, как вариант, мелкие и серьезные травмы позвоночника. А также инфекционно-воспалительные болезни, сбои на гормональном фоне, метаболические нарушения. Если первичное заболевание ОДА отсутствует, спондилез может развиваться бессимптомно или же признаки будут слабовыраженными. Также возможна ситуация, при которой проявления спондилеза могут быть ошибочно интерпретированы как симптомы усталости, перенапряжения, других заболеваний или нарушений.
В случае, когда спондилез возникает на фоне или как следствие других дегенеративно-дистрофических болезней позвоночного столба, симптомы могут быть более интенсивными.
Как лечить спондилез в домашних условиях
- Используйте холодную терапию. Холодная терапия уменьшает отечность, вызывая уменьшение диаметра сосудов (сужение сосудов). Она также может обезболить от глубокой боли. Холодная терапия может быть применена с использованием холодных упаковок, мешков со льдом, холодных тряпок или пакетов с замороженными овощами или фруктами.
- Не используйте в течение более 15 — 20 минут ледяные пакеты или другие методы холодной терапии за раз.
- Всегда укладывайте полотенце между кожей и холодным источником.
- Воздержитесь от использования наружных обезболивающих средств одновременно с холодом.
- Не используйте холодную терапию, если у вас плохое кровообращение.
- Как лечить спондилез в домашних условиях — попробуйте тепловую терапию. Тепловая терапия увеличивает диаметр сосудов (вазодилатация), что увеличивает кровообращение. Это также уменьшает мышечные спазмы и изменяет ощущение боли. Тепловая терапия может применяться с использованием тепловых пакетов, нагревательных колодок или бутылок с горячей водой или замачивания тряпкой в теплой воде и нанесения на пораженный участок.
- Вы также можете понежиться в горячей ванне или душе.
- Не используйте тепловую терапию более 15 — 20 минут.
- Положите ткань между кожей и источником тепла.
- Не используйте наружные болеутоляющие средства одновременно с применением тепла.
- Проверьте температуру, чтобы избежать ожогов. Избегайте горячих ванн, если у вас высокое кровяное давление или сердечная недостаточность. Боли в суставах после гриппа.
- Отдых. Постельный режим в течение нескольких дней может быть полезным в некоторых случаях сильной боли из-за спондилеза. Однако любой постельный режим должен быть ограничен не более чем одним-тремя днями, потому что больше может увеличить восстановление.
Долгосрочный постельный режим также повышает риск развития тромбоза глубоких вен (ТГВ) или сгусток крови в нижних конечностях. ТГВ может привести к легочной эмболии или сгустку крови в легких, что может угрожать жизни.
- Регулярно тренируйтесь. Регулярное упражнение, даже если оно изменено во время болезненного эпизода спондилеза, может помочь ускорить выздоровление. Рекомендуется продолжать нормальные или почти нормальные действия. Хорошие варианты — упражнения с низкой отдачей, такие как ходьба или плавание. Йога — хорошая форма упражнений. Было отмечено, что люди, которые ежедневно ходят, менее склонны испытывать боль шеи или поясницы.
- В дополнение к тридцатиминутным кардио упражнениям три раза в неделю, вы должны выполнять основные упражнения, такие как тазовые вращения. Это помогает укрепить стержень для поддержки позвоночника.
- Вы должны всегда разговаривать с физиотерапевтом, прежде чем начинать новое упражнение. Вы и ваш физиотерапевт можете придумать упражнение, которое будет правильным для вашего конкретного состояния. Что это такое хиропрактика?
- Носите шейный или спинной бандаж. Временная фиксация может помочь облегчить боль от спондилеза. Однако не носите его более одной недели. Крепление позволяет мышцам расслабиться. Долгосрочная фиксация может ослабить мышцы и привести к боли в области шеи или спины.
- Используйте поддерживающую подушку. Сон с твердой подушкой ниже шеи или между ногами может помочь облегчить боль от спондилеза, особенно если ваша боль находится в середине до нижней части спины. Для шейного отдела позвоночника или шеи были разработаны специальные подушки, которые предлагают дополнительную поддержку, которая может помочь облегчить боль. Подушка меняет направление вашего позвоночника, придавая ему дополнительную поддержку и удерживая ее менее напряженной, пока вы отдыхаете.
Для этой функции предусмотрены специальные подушки, но если вы не можете найти одну из этих подушек, просто используйте самую полную подушку на своей кровати.
- Как лечить спондилез в домашних условиях — измените свой образ жизни. Модификация образа жизни может быть полезной для позвоночника в любом возрасте. Рассмотрите менее напряженную работу, если ваша работа влечет за собой чрезмерный изгиб или тяжелый подъем. Если вы страдаете избыточным весом или страдаете ожирением, потеря веса может снизить нагрузку на позвоночник. Бросить курить может улучшить здоровье костей, особенно в позвоночнике.
Вы также должны рассмотреть свою позу. Если вы сутулитесь, сидя или стоя, приложите больше усилий для исправления положения и поддержания спины и шеи. Симптомы спондилеза шейного отдела позвоночника.
Симптоматика в зависимости от локализации недуга
Деформирующий спондилез имеет различные симптоматические проявления, зависит это от отдела (грудного, поясничного или шейного) позвоночника в котором непосредственно и локализируется недуг.
Гораздо чаще встречается недуг шейного отдела, так как эта наиболее мобильная область, нежели область поясницы или грудного сегмента. Кроме того спондилез шейного сегмента еще и наиболее опасный, ведь через шейный отдел проходит кровеносная система питающая сердце и головной мозг, а при разрастании остеофитов артерии сдавливаются, нарушается кровоток, что может спровоцировать дополнительные патологии и даже инсульт. Своевременное лечение позволит избежать подобных опасных проявлений.
Симптомы заболевания шейного отдела – постоянно присутствующий болевой синдром в затылочной части головы, онемение верхних конечностей, хруст, ограниченная подвижность шеи.
Кроме того недуг шейного сегмента часто сопровождают головокружения, деформация лордоза.
Возникновение спондилеза поясничного отдела позвоночника определить достаточно просто, ему характерны следующие симптомы:
- поясничные боли, с прострелами в нижние конечности;
- двигательная активность ограничена;
- дисфункция мышц, сопровождающаяся слабостью в ногах;
- развивается радикулит;
- деформируется поясничный лордоз.
Для диагностирования поясничного деформирующего спондилеза следует пройти рентген исследование, МРТ лишь после этого врач сможет назначить необходимое лечение, однако не стоит рассчитывать на быстрые результаты, процесс восстановления может затянуться на несколько месяцев.
Заболевание грудного отдела позвоночника возникает значительно реже остальных, так как этот сегмент фиксируется крепким реберным каркасом. Недуг грудного сегмента развивается преимущественно у людей старшей возрастной группы, однако дегенеративно-дистрофические процессы протекают практически бессимптомно. Если прислушиваться к своему организму развитие грудного спондилеза определить можно:
- может возникнуть ноющая, тянущая боль иногда с прострелами схожая на межреберную невралгию;
- болевой синдром аналогичный сердечным заболеваниям;
- деформация позвонков;
- дисфункция дыхания.
Все эти проявления грудного спондилеза встречаются достаточно редко, но если вы все же заподозрили у себя недуг, не откладывайте поход к врачу, лечение на ранней стадии всегда результативнее, нежели более запущенные формы заболевания.
Причины появления спондилеза
Спондилез пояснично-крестцового отдела позвоночника относится к дегенеративным процессам в организме человека. Ранее врачи относили его к геронтологическим (старческим) болезням. Однако в последние годы патология начала стремительно «молодеть» — клинические проявления стали появляться у лиц в возрасте 28 – 35 лет. После детального изучения проблемы ученые пришли к выводу, что самая распространенная причина этой патологии – гиподинамия.
Сидячий образ жизни, отказ от физической активности, избыточное употребление калорий, малое количество употребляемой чистой воды – все это стало потенциальной угрозой для здоровья позвоночного столба современного человека.
Значение имеет состояние мышечной ткани в области поясницы и крестца. Если мышцы достаточно хорошо развиты, то они обеспечивают не только оптимальную защиту и поддержку позвоночного столба, но и создают благоприятные условия для питания хрящевой ткани. Как известно, межпозвоночные хрящевые диски не имеют собственной кровеносной сети. Они могут получать питательные вещества только при помощи диффузного обмена с окружающими их мышцами. Если мышцы не работают (не сокращаются и не расслабляются), то нарушается процесс диффузного питания и хрящевые ткани обезвоживаются. Запускается процесс развития остеохондроза.
При оказании физической нагрузки при отсутствии хорошо развитых паравертебральных мышц происходит столкновение тел позвонков. Это патологическое состояние, поскольку ткани позвонков не имеют никакой больше защиты от ударов и возникающих при этом трещин.
Разрастание остеофитов на краевых поверхностях тел позвонков является своеобразной защитной реакцией. Но в итоге это приводит к тому, что травмируются окружающие мягкие ткани. При расположении костных наростов в проекции спинномозгового канала может наблюдаться травма спинного мозга и его дуральных оболочек.
К потенциальным причинам развития спондилеза пояснично-крестцового отдела позвоночника можно отнести:
- избыточную массу тела – каждый лишний килограмм существенно увеличивает амортизационную и физическую нагрузку на позвоночный столб;
- ведение малоподвижного образа жизни (гиподинамия провоцирует развитие атонии мышц вдоль позвоночника и они утрачивают способность его поддерживать и питать);
- сидячая работа, при которой человек длительное время находится в вынужденном положении тела (затекают мышцы, нарушается кровоток, смещаются тела позвонков);
- травмы в области поясницы (падения, ушибы, скручивания тела) – провоцируют нарушение целостности костной, сухожильной и мышечной ткани, затем на этих местах образуются рубцовые деформации и отложения солей кальция;
- неправильная постановка стопы в виде плоскостопия и косолапости провоцирует неравномерное распределение амортизационной нагрузки на позвоночный столб;
- разрушение крупных суставов нижних конечностей;
- нарушение осанки, сколиоз и другие виды искривления позвоночника;
- тяжелый физический труд, сопряженный с подъёмом тяжестей, длительным нахождением на ногах.
Среди потенциальных причин могут находиться сахарный диабет и другие патологии эндокринной системы, беременность, разрушение подвздошно-крестцовых сочленений костей, негативная семейная наследственность, опухоли и инфекции. Точную причину развития спондилеза пояснично-крестцового отдела позвоночника сможет назвать только опытный врач. Поэтому не рекомендуем заниматься самостоятельной диагностикой и лечением. При появлении характерных симптомов обратитесь за медицинской помощью к вертебрологу.
Основные методы терапии
Лечением деформирующего спондилеза шейного отдела позвоночника занимаются врачи узкой специализации — вертебрологи, неврологи, травматологи, ортопеды. Практикуется комплексный подход к терапии патологии. Пациентам назначаются мероприятия, позволяющие нормализовать кровообращение в шее, снизить выраженность болевого синдрома, увеличить амплитуду движений, восстановить нормальное анатомическое соотношение между структурными единицами позвоночника. Важный этап лечения — предупреждение прогрессирования спондилеза, вовлечения в деструктивный процесс здоровых позвонков и межпозвонковых дисков.
Фармакологические препараты
Для купирования болей в терапевтические схемы включаются нестероидные противовоспалительные препараты (НПВП). В лечении патологий шейного отдела хорошо зарекомендовали себя таблетированные формы нимесулида, кеторолака, диклофенака, мелоксикама, ибупрофена. После снижения интенсивности болевого синдрома назначаются НПВП в виде мазей, кремов, гелей: Фастум, Вольтарен, Индометацин, Долгит, Долобене, Артрозилен. Их наносят тонким слоем на заднюю часть шеи и слегка втирают. В терапии спондилеза используются препараты:
- миорелаксанты Мидокалм, Сирдалуд, Баклосан для перорального приема или внутримышечного введения. Расслабляют скелетную мускулатуру, устраняют болезненные спазмы и неврологические нарушения;
- комплекс витаминов группы B — Пентовит, Мильгамма, Комбилипен в инъекционных растворах или таблетках. Улучшают иннервацию в шейном отделе, повышают функциональную активность центральной и вегетативной нервных систем;
- ангиопротекторы и корректоры микроциркуляции — Агапурин и все препараты с бетагистином. Улучшают кровоснабжение тканей питательными и биоактивными соединениями, нормализуют микроциркуляцию, быстро нейтрализуют симптомы вестибулярного головокружения;
- глюкокортикостероиды — Дипроспан, Кеналог, Триамцинолон, Дексаметазон, Гидрокортизон. Используются для устранения сильных болей, не снимающихся НПВП. Гормональные средства обычно применяются в виде блокад вместе с анестетиками или анальгетиками;
- хондропротекторы — Структум, Алфлутоп, Глюкозамин-Максимум, Хондроитин-Акос, Терафлекс, в том числе с ибупрофеном. Предупреждают дальнейшее поражение спондилезом позвонков. При длительном приеме накапливаются в тканях, оказывая выраженное обезболивающее, противоотечное, противовоспалительное действие.
Для ослабления симптоматики и улучшения кровообращения в терапии применяются мази, гели, бальзамы с согревающим действием. Это Випросал, Финалгон, Капсикам, Эфкамон, Апизартрон. После их нанесения на область боли ощущается приятное тепло, а скованность движений исчезает.
Физиотерапевтические процедуры
На любой стадии деформирующего спондилеза применяется электрофорез. Во время процедуры под действием электрических импульсов в глубоко расположенные ткани позвонков и межпозвонковых дисков проникают лекарственные вещества. Электрофорез проводится с растворами НПВП, анальгетиков, хондропротекторов. В лечении патологии используются и другие физиотерапевтические манипуляции:
- интерференцтерапия. Под воздействием среднечастотных импульсных токов различной периодичности ускоряется кровообращение в шейном отделе, расслабляется скелетная мускулатура;
- диадинамические токи. На позвонки воздействуют низкочастотными монополярными импульсными токами в различных комбинациях и в прерывистом режиме. Процедура помогает повысить двигательную активность шейных позвонков;
- чрезкожная электрическая нейростимуляция. Во время сеанса на рецепторы подаются электрические импульсы, поступающие в спинной мозг и ЦНС. В результате блокируются передача чувствительными нервными окончаниями болевых импульсов из пораженных тканей.
Заболевание на начальном этапе развития хорошо поддается лечению лазеротерапией, магнитотерапией, иглорефлексотерапией. При выборе подходящих для пациента физиотерапевтических мероприятий врач учитывает стадию спондилеза, степень поражения тканей.
Диадинамические токи.
Симптоматика
Если шейный спондилез имеет ограниченный характер и высота диска не пострадала, симптомов может не наблюдаться. Когда болезнь прогрессирует, возникают болевые ощущения. Чаще всего это тупые боли, которые долго не проходят и имеют ноющий характер. Обычно на этом этапе, люди стараются уменьшить нагрузку на шею – например, поворачиваются всем корпусом, оставляя шейную область неподвижной.
Если происходит сдавливание артерий позвоночника, присоединяются боли в голове. Нередко наблюдается головокружение, а при повреждении шейных нервов – ухудшение слуха и зрения. Пациенты отмечают нарушения фокусировки зрения, наличие «мушек» перед глазами. Чем дальше прогрессирует болезнь, тем сильнее становятся боли. Они приобретают постоянный. характер и не проходят даже после отдыха и сна.
Со временем, заболевание приводит к формированию «порочного круга».
Нарушение нормальной анатомии шеи ведет к постоянному перенапряжению мышц.
Спазмированные мышцы, в свою очередь, препятствуют нормальному движению позвоночника и сами являются причиной боли.
Кроме этого, анатомические нарушения могут стать предпосылкой воспаления нервных корешков. Развивается радикулит. Еще одно последствие – сужение позвоночного канала, которое называют стенозом. При этом начинает страдать мышечная и кожная чувствительность области шеи и воротниковой зоны. Часто отмечаются чувство слабости, снижение чувствительности рук и иррадиация боли в спину.
Уменьшение диаметра сосудов и сужение позвоночного канала может привести к формированию синдрома позвоночной артерии. Это сложное сочетание симптомов, причиной которых является нарушение артериального кровотока в области позвоночника.
На ранней стадии синдром позвоночной артерии проявляется в виде головной боли и головокружений, преходящих нарушений зрения. Синдром с течением времени прогрессирует в ишемическую стадию. Она проявляется приступами острого нарушения кровообращения, или транзиторными ишемическими атаками.
Отмечаются нарушения координации, приступы рвоты, острое и сильное головокружение. Часто эти признаки начинаются после резких движений в области шеи. При восстановлении положения, симптомы нарушения мозгового кровообращения могут полностью пройти.
Подробнее про синдром позвоночной артерии расскажет это видео –
Что такое деформирующий спондилез шейного отдела
Это заболевание своего рода компенсаторная функция организма в ответ на деструктивные нарушения.
Когда происходит уплощение межпозвоночного диска, расстояние между позвонками уменьшается, для того, чтобы компенсировать недостающую разницу в межпозвоночной щели, на позвонках нарастает костная ткань, которая не дает сомкнуться полностью позвонкам.
Данный процесс весьма болезненный и при отсутствии должного лечения может привести к необратимым последствиям.
В условиях современной медицины вернуть состояние позвоночника в прежнюю форму, к сожалению, невозможно, но всегда можно вовремя остановить деградацию и качественно улучшить состояние больного.
Чаще всего от заболевания страдают люди преклонного возраста, в молодом или зрелом возрасте патологии подвержены те, кто входит в группу риска. Давайте рассмотрим, что включают в себя данные факторы риска.
Медикаментозное лечение шейного спондилеза
Медикаментозная терапия носит чисто симптоматический характер, т. е. не устраняет причину, а лишь облегчает течение недуга.
Для лечения спондилеза шейного отдела используют следующие группы препаратов:
- противовоспалительные средства нестероидного класса — Диклофенак, Целекоксиб, Амидопирин, Индометацин, Напроксен;
- миорелаксанты — Толперизон, Мускофлекс, Миолгин, Мидокалм;
- поливитамины в комбинации с другими веществами — Кокарнит;
- корректоры микроциркуляции — Агапурин, Бетагистин;
- хондропротекторы — Терафлекс, Румалон, Дона, Структум, Артрадол.
При сильных болях в шейном отделе назначают опиоидные анальгетики и антидепрессанты: Пропоксифен, Кодеин, Труксал.
Анкилозирующий
Эта форма недуга характерна для молодых людей, в пожилом возрасте она возникает крайне редко. В этом случае поражаются суставы позвоночника, и чаще всего патологический процесс локализуется в области подвздошно-крестцового сочленения.
Это хроническое воспалительное заболеваниене инфекционного характера, в результате которого происходит поражение межпозвоночных суставов. При этом может нарушаться функциональность других органов – почек, сердца, глаз. По-другому данный вид спондилеза называется болезнью Бехтерева, заболеванию подвержены подростки и молодые люди до 30 лет.
Заболевание неизлечимо, снизить интенсивность клинической картины и затормозить прогресс недуга позволят медикаментозная терапия.
 Деформирующий спондилез поясничного отдела позвоночника: симптомы и лечение
Деформирующий спондилез поясничного отдела позвоночника: симптомы и лечение Что такое спондилез позвоночника: симптомы, лечение, профилактика
Что такое спондилез позвоночника: симптомы, лечение, профилактика
 Боли при грыже поясничного отдела позвоночника. причины, симптомы, диагностика и лечение грыжи поясничного отдела позвоночника
Боли при грыже поясничного отдела позвоночника. причины, симптомы, диагностика и лечение грыжи поясничного отдела позвоночника




 Лечение хондроза шейного отдела позвоночника в домашних условиях
Лечение хондроза шейного отдела позвоночника в домашних условиях Лечение грыжи шейного отдела позвоночника
Лечение грыжи шейного отдела позвоночника Лечение остеопороза поясничного, грудного, шейного отдела позвоночника
Лечение остеопороза поясничного, грудного, шейного отдела позвоночника Соли шейного отдела позвоночника лечение в домашних условиях
Соли шейного отдела позвоночника лечение в домашних условиях