Содержание
- 1 Виды физиотерапевтических процедур
- 2 Профилактика
- 3 Что такое амиотрофия Верднига-Гоффмана?
- 4 Четыре стадии и их признаки
- 5 Прогноз на выздоровление
- 6 Клинические особенности некоторых форм миопатий
- 7 Классификация типов СМА[править]
- 8 Диагностика амиотрофии Верднига-Гоффмана
- 9 Лечение: консервативное, оперативное
- 10 Хирургическое лечение
- 11 Симптомы нахождения лямблий в желчном пузыре, диагностика и лечение
- 12 Атрофия мышц спины. Причины и лечение
- 13 Лечение
- 14 Диагностика
Виды физиотерапевтических процедур
Профилактика
Мер, направленных на профилактику и предотвращение развития СМА, не существует
Женщина, ожидающая рождения ребенка, может заподозрить проблему, обратив внимание на слабость шевелений плода. Проведенный ДНК-анализ может подтвердить или развеять подозрения
При необходимости проводится медицинская комиссия, которая может порекомендовать прерывание беременности. Врач обязательно рассказывает о заболевании, его течении и последствиях.
После диагностики заболевания у уже родившегося ребенка его окружают заботой и вниманием. Использование системы искусственной вентиляции легких, отсасывателей мокроты, специальных приспособлений для движения малыша, который может передвигаться, помогают улучшить качество жизни и помочь ребенку жить
Рекомендовано регулярно делать массаж, физиопроцедуры. Детей даже с ограниченными движениями возят в бассейн.
Спинальная амиотрофия – опасная, пока не поддающаяся лечению патология. Она характеризуется атрофией мышц. Возникает в разном возрасте. Прогноз в большинстве случаев неблагоприятный.
Что такое амиотрофия Верднига-Гоффмана?
Спинальная амиотрофия 1-го типа или, по-другому, спинальная амиотрофия Верднига-Гоффмана
— это особое заболевание нервной системы, передающееся по наследству (чаще всего от обоих родителей). Эта патология характеризуется наличием мышечной слабости практически во всей мышечной системы организма. Ребёнок, страдающий от такого заболевания, не может самостоятельно сидеть, передвигаться и обслуживать себя.
К большому сожалению в мире не существует лекарства от этого типа заболевания. Максимум, что могут предложить врачи в наше время — дородовая диагностика. Такое обследование помогает избежать рождения больного малыша в семье.
Свое название патология получила от двух учёных, впервые описавших её в конце 19 в. В настоящее время под понятием спинальной амиотрофии понимается несколько форм болезни, отличающихся клинически. Но все они при этом связаны одним и тем же генетическим дефектом, которым обладают родители ребёнка.
Клиническая картина заболевания
Спинальная амиотрофия имеет несколько форм и разновидностей
, каждая из которых отличается возрастом появления характерных симптомов, тяжестью протекания заболевания и продолжительностью жизни пациентов.
Обычно эта патология приводит к инвалидности
, поскольку нарушается двигательная система организма, и пациент не способен ни самостоятельно передвигаться, ни самостоятельно себя обслуживать. При тяжелых клинических ситуациях может понадобиться постоянный врачебный контроль в повседневной жизни.
Передвигаться такому больному помогают инвалидные кресла, ходунки, костыли, трости. К смертельному исходу такое заболевание может привести только в том случае, когда появляются осложнения со стороны дыхательной и сердечно-сосудистой системы (при пневмониях и сердечной недостаточностью).
Под воздействие патологии не попадают чувствительные нервные волокна
, поэтому у ребёнка сохраняются все виды чувствительности. Не страдают также интеллект и ментальные функции, так при обучении ребёнок совершенно нормально воспринимает и усваивает информацию.
Классификация заболевания
В зависимости от возраста, при котором появились характерные симптому заболевания, амиотрофия Верднига-Гоффмана делится на несколько видов :
- Врожденная форма патологии . Примерный возраст появления изменений: от 0 до 6 месяцев. Обычно характеризуется слабым внутриутробным шевелением плода. При врождённой форме мышечная гипотония наблюдается с первых дней жизни малыша. В течение короткого времени происходит угасание глубоких рефлексов: ребёнок слабо кричит, плохо сосет молоко матери или соску, не может держать головку. Иногда случается так, что эти симптомы проявляются несколько позже, поэтому малыш может учиться держать головку и сидеть, но, поскольку имеется нарушение, эти навыки у него не разовьются. Также врожденная форма может сопровождаться бульбарными нарушениями, снижением глоточного рефлекса и фасцикулярными подергиваниями языка. Врожденная форма считается наиболее злокачественной и часто может сочетать в себе ещё и олигофрению, деформации грудной клетки, и 4 степени сколиоза . Быстрая обездвиженность и парез дыхательной системы приводит к дыхательной недостаточности и впоследствии к летальному исходу;
- Ранняя детская форма. При данной разновидности патологии первые симптомы могут проявиться после 6 месяцев. К этому моменту дети имеют нормальное физическое и психическое развитие. Они начинают потихоньку приобретать первые естественные навыки, вроде умения держать головку, стоять, садиться и переворачиваться. В большинстве случаев, при наличии данного типа заболевания, дети так и не научатся ходить. На начальной стадии возникают парезы в нижних конечностях, затем довольно быстро они развиваются в верхних конечностях и во всей мускулатуре. Наступает мышечная гипотония, угасают глубокие рефлексы, может проявиться тремор пальцев, непроизвольные мышечные сокращения. На более поздних этапах ко всем симптомам добавляются бульбарные нарушения, дыхательная недостаточность (прогрессирующая). Эта форма заболевание протекает медленнее, чем врожденный тип. Больные могут дожить вплоть до 15 лет;
- Амиотрофия Кугельберга-Веландера. Самая доброкачественная из всех форм спинальной амиотрофии. Симптомы проявляются после 2-х лет, иногда в период между 15-ю и 30-ю годами. При данной форме не встречается психической задержки развития, довольно длительное время пациенты способны двигаться самостоятельно. Многие доживают до глубокой старости на полном самообслуживании.
Четыре стадии и их признаки
На разных стадиях остеоартроза выраженность остеофитов различная:
Отсутствуют или нечетко видны
Их мало, они небольшого размера (1–3 мм)
Уже четко определяются на рентгене
Среднего размера (3–8 мм)
Массивные наросты (8–10 мм и более)
Значительно затрудняют движения в суставе
Прогноз на выздоровление
Клинические особенности некоторых форм миопатий
Болезнь Дюшенна
Мышечная дистрофия Дюшенна в Википедии определяется как наиболее тяжелая и распространенная форма прогрессирующих миопатий. Ее особенностями являются ранняя манифестация (в возрасте 2–3 лет) и быстро развивающаяся слабость проксимальных мышц вначале нижних, а позже и верхних конечностей.
Больные дети обычно ходят вразвалку, на пальцах, имеют выраженный лордоз. Им сложно вставать с пола, прыгать, бегать, подниматься по ступенькам. Характерны частые падения с переломами рук или ног (почти у 20% больных детей). Характерно стабильное прогрессирование слабости, практически у всех детей развивается сколиоз, сгибательные контрактуры конечностей и достоверная псевдогипертрофия (замещение отдельных групп мышц жировой/соединительной тканью).
Специфической особенностью дистрофии Дюшенна является вовлечение в патологический процесс сердечной мышцы (в 90% случаев) с развитием дилатационной кардиомиопатии, сопровождающейся нарушениями проводимости, реже аритмией.
Еще одной особенностью является легкое непрогрессирующее слабоумие, затрагивающее вербальные способности и вызывающее нейроповеденческие расстройства (синдром гиперактивности и дефицита внимания, расстройства аутистического спектра, отклонения в когнитивных функциях и др.), что затрудняет процесс обучения ребенка. Большинство детей прикованы к инвалидной коляске и умирают от осложнений к 20 годам.
Прогрессирующая миодистрофия Беккера
Вовлекаемые мышечные группы при миодистрофии Беккера
По клинической симптоматике она во многом напоминает форму Дюшенна, однако протекает более доброкачественно. Манифестирует эта врождённая позднее, в возрасте 10-15 лет, протекает мягко, пациенты сохраняют работоспособность на протяжении длительного периода, в 20-30 лет, иногда и позже могут еще ходить.
Фертильность не страдает, поэтому иногда заболевание прослеживается в 2-3 поколениях (“эффект деда”) — больной мужчина передает через свою дочь заболевание внуку. Заболевание прогрессирует медленно. Реакция ахилловых сухожилий менее резко выражена. Сердечно-сосудистые расстройства отсутствуют или выражены умеренно (кардиалгии, блокада ножек пучка Гиса). Интеллект сохранен.
Плечелопаточно-лицевая форма миопатии Ландузи—Дежерина
Манифестирует в возрасте 10-20 лет. Атрофии и мышечная слабость локализуются в мимической мускулатуре лица, плеч и лопаток. Лицо становится гипомимичным (толстые, вывороченные губы, «полированный» лоб, «поперечная» улыбка). Атрофии мышц плеча и трапециевидной мышцы вызывают появление специфических симптомов («крыловидных» лопаток, симптом свободных надплечий, сколиоза, уплощения грудной клетки). Мышечный тонус снижен в ранних стадиях болезни преимущественно в проксимальных группах мышц. Болезнь прогрессирует медленно, работоспособность длительно сохраняется.
Окулофарингеальная миопатия
Характерно сочетанное поражение глазодвигательных мышц с выраженной слабостью мышц глотки/языка. Особенностью является позднее начало (в 40-60 лет). Манифестирует первоначально двусторонним птозом с последующим развитием расстройства глотания.
Классификация типов СМА[править]
Дети испытывают недостаток моторного развития, имеют трудности с дыханием, затруднения с сосанием и глотанием. Тип 1 SMA проявляется у детей в период от рождения до 6 месяцев.
Тип 2 — несколько менее неблагоприятен.
Пациенты способны сидеть без поддержки или даже стоять с поддержкой и обычно не страдают при приёме пищи. Однако они имеют увеличенный риск осложнений от инфекций дыхательных путей. Тип 2 SMA проявляется у детей в период между семью и 18 месяцами.
Тип 3, также известный как болезнь Kugelberg-Welander — наименее смертельная форма SMA детского возраста.
Пациент способен стоять, но испытывает сильную слабость, с тенденцией инвалидизации (передвижение в коляске). Тип 3 SMA проявляется после 18 месяцев, реже — во взрослом состоянии.
Тип 4 — взрослая форма болезни, признаки проявляются после 35 лет.
Признаки атрофии обычно начинаются в мышцах рук, ног и языка, и распространяются к другим областям тела.
Взрослое X-связываемое начало SMA, также известное как Синдром Кеннеди, или бульбарная спинномозговая мышечная атрофия, развивается только у взрослых людей. Лицевые мышцы и мышцы языка заметно затронуты при этом заболевании. Кроме того, часто встречается гинекомастия. Прогноз болезни неопределённый, но обычно заболевание прогрессирует медленно.
Диагностика амиотрофии Верднига-Гоффмана
В диагностическом плане для невролога имеет значение возраст появления первых симптомов и динамика их развития, данные неврологического статуса (в первую очередь наличие двигательных нарушений периферического типа на фоне абсолютно сохранной чувствительности), наличие сопутствующих врожденных аномалий и костных деформаций. Врожденная амиотрофия Верднига-Гоффмана может быть диагностирована неонатологом. Дифференциальный диагноз проводится с миопатиями, прогрессирующей мышечной дистрофией Дюшенна, боковым амиотрофическим склерозом, сирингомиелией, полиомиелитом, синдромом вялого ребенка, ДЦП, обменными заболеваниями.
С целью подтверждения диагноза проводится электронейромиография — исследование нервно-мышечного аппарата, благодаря которому выявляются характерные изменения, исключающие первично мышечный тип поражения и указывающие на патологию мотонейрона. Биохимический анализ крови не выявляет существенного повышения креатинфосфокиназы, характерного для прогрессирующей мышечной дистрофии. МРТ или КТ позвоночника в редких случаях визуализируют атрофические изменения передних рогов спинного мозга, но позволяют исключить другую спинальную патологию (гематомиелию, миелит, кисту и опухоль спинного мозга).
Окончательный диагноз «амиотрофия Верднига-Гоффмана» устанавливается после получения данных биопсии мышц и генетических исследований. Морфологическое изучение мышечного биоптата выявляет патогномоничную пучковую атрофию мышечных волокон с чередованием зон атрофии миофибрилл и неизмененной мышечной ткани, наличием отдельных гипертрофированных миофибрилл, участков соединительнотканных разрастаний. Проводимый генетиками ДНК-анализ включает прямую и косвенную диагностику
С помощью прямого метода возможна также диагностика гетерозиготного носительства генной аберрации, что имеет важное значение в генетическом консультировании сибсов (братьев и сестер) больных лиц, супружеских пар, планирующих беременность. При этом большую роль играет количественный анализ числа генов локуса СМА
Дородовый анализ ДНК позволяет снизить вероятность рождения ребенка с болезнью Верднига-Гоффмана. Однако для получения ДНК-материала плода необходимо использовать инвазивные методы пренатальной диагностики: амниоцентез, биопсию хориона, кордоцентез. Амиотрофия Верднига-Гоффмана, диагностированная внутриутробно, выступает показанием к искусственному прерыванию беременности.
Лечение: консервативное, оперативное
Если наросты небольшие и не препятствуют нормальным движениям сустава, а только вызывают легкие боли под конец утомительного дня, их можно лечить консервативно.
Если же они затрудняют суставные движения и представляют опасность – с ними борются хирургическими методами.
Чем крупнее и многочисленнее наросты, тем менее благоприятен прогноз.
Консервативное лечение остеофитов – это не столько лечение самих остеофитов, сколько устранение симптомов. Сами остеофиты остаются в суставах. Назначенное лечение предупреждает их дальнейший рост и препятствует разрушению тканей.
При маленьких остеофитах (1–3 мм), не влияющих на подвижность колена, можно обойтись консервативными методами, однако лечение должно осуществляться постоянно.
Крупные (8–10 мм и более) остеофиты лечатся только оперативным путем.
Безоперационное лечение остеофитов коленного сустава направлено на устранение симптомов и профилактику увеличения шипов.
При остеофитах назначают в комплексе:
- медикаменты;
- физиотерапевтические процедуры;
- лечебную гимнастику.
Пациентам с шипами в коленных суставах врач может прописать следующие средства:
Нестероидные противовоспалительные препараты (НПВС): Индометацин, Кетопрофен, Диклофенак
Снимают болевой синдром
Устраняют воспаление околосуставных тканей, которое может быть спровоцировано остеофитами
Хондропротекторы – в таблетках (Терафлекс, Хондроксид, Артра) и инъекциях (Дона, Алфлутоп, Артрадол)
Укрепляют хрящевую ткань
Увеличение плотности и эластичности хряща уменьшает трение между костными концами сустава
Это предотвращает дальнейшее травмирование костей и разрастание остеофитов в качестве защитной реакции
Инъекции непосредственно в сустав защищают костную ткань от трения и повреждений
Сосудорасширяющие: (Пентоксифиллин, Трентал, Теоникол)
Помогают улучшить кровоснабжение хряща, тем самым замедлить его разрушение
Позволяют предотвратить дальнейшее увеличение костных наростов по краям сустава
При остеофитах будут полезны такие физиотерапевтические процедуры, как:
- Ультразвуковая терапия – воздействие на сустав ультразвуковыми волнами. Снимают воспаление, отек, боль, активизируют обменные процессы и ускоряют регенерацию тканей.
- Фонофорез – введение лекарственных веществ (противовоспалительных, обезболивающих) с помощью ультразвука.
- Грязелечение – нанесение лечебных грязей на сустав. Устраняют воспаление, снимают боль, ускоряют заживление тканей.
- Лечебные ванны с морской солью, эвкалиптовым и кипарисовым маслом, сосновыми иглами, шалфеем и др. Снимают воспаление в суставах.
- Диадинамические токи – воздействие на больное место токами с частотой 50–100 Гц. Снимают боль, стимулируют мышцы, улучшают кровоток в тканях.
- Гальванические токи – воздействие непрерывным током на суставы. Снимают воспаление, улучшают кровоснабжение тканей.
Они помогают улучшить кровообращение, благодаря чему питательные вещества будут лучше поставляться к хрящевой ткани. Это предотвратит дальнейшее разрушение хряща и еще большее разрастание остеофитов.
Процедуры физиотерапии: 1 – фонофорез, 2 – грязевое лечение, 3 – лечебная ванна с морской солью, 4 – диадинамические токи. Нажмите на фото для увеличения
ЛФК позволяет предотвратить нарушения подвижности в коленном суставе.
Упражнения подбираются индивидуально с учетом:
- стадии артроза;
- уровня физической подготовки;
- общего состояния здоровья.
Остеофиты можно устранить несколькими способами. Для многих из них не требуется открытый доступ к суставу.
Операцию можно выполнить при помощи артроскопии – введения артроскопа (прибора с камерой, который визуализирует коленное сочленение) и хирургических инструментов внутрь сустава через маленькие надрезы.
Малоинвазивные методики менее травматичны, поэтому требуют не такой продолжительной реабилитации, как операции на открытом суставе.
От остеофитов можно избавиться с помощью артроскопических техник (без разреза тканей – через небольшие проколы):
- шлифовка – стачивание шипов;
- артропластика – восстановление нормальной формы сустава.
В запущенных случаях – при крупных остеофитах, уродующих сустав и сильно затрудняющих движения в нем, требуется эндопротезирование. Это замена поврежденного патологическим процессом сустава на его искусственный аналог. Операция чаще проводится при открытом доступе к пораженной области. Заменитель – это искусственный имплант из полимерных материалов (керамика, металл и пластмасса).
Эндопротезирование коленного сустава – это наиболее эффективная, но вместе с тем и самая радикальная операция. На восстановление после такого хирургического вмешательства уйдет около 1,5 месяца. Затем пациент сможет вернуться к повседневной жизни.
Эндопротезирование больного коленного сустава. Нажмите на фото для увеличения
Хирургическое лечение
Симптомы нахождения лямблий в желчном пузыре, диагностика и лечение
Атрофия мышц спины. Причины и лечение
Мышцы не получают необходимую нагрузку для поддержания тонуса и постепенно начинают ослабевать, тем самым переставая быть для позвоночника надежным защитным корсетом. Действительно, мышечный корсет спины в здоровом состоянии создает защитный корсет для позвонков, связок и суставов. Наличие такого корсета сводит к минимуму вероятность травм спины в результате несчастного случая или при сильных физических нагрузках. Боль в спине при атрофии мышц может иметь различный характер. Это и боли тянущего характера, боли резкие и ноющие. Все зависит от первопричины ослабление мышц и стадии заболевания. Одна из причин атрофии, не имеющая наследственного характера – это заболевание миозит. При миозите воспаляются мышечные волокна, образуя при этом узелки. Сопровождается воспалительный процесс сильными болями.
Отсутствие своевременного и эффективного лечения может привести к развитию атрофии мышц. Причин самого миозита существует несколько. Чаще всего, это инфекция паразитарного характера, токсины, заболевания инфекционного характера или результат травм. Даже обычные ОРВИ или грипп могут стать причиной развития миозита. Люди, работающие с малой подвижностью, также находятся в зоне риска. Это работники офисов, водители, кассиры и т.д. Минимальная подвижность и длительное нахождения в недвижимом положении может привести к появлению миозита, и, как следствие, перейти в частичную или полную атрофию мышц спины.
Атрофия мышц спины предусматривает своевременное лечение и реабилитацию. Не стоит пренебрегать болевыми ощущениями в области поясницы или позвоночника. Кроме того, боли могут отдавать также в нижние конечности и доставлять существенный дискомфорт ежедневно. Центр здоровья позвоночника и суставов «ВОМЕД» — один из лидеров в медицинской сфере среди учреждений, специализирующихся на заболеваниях опорно-двигательного аппарата.
Лечение
Симптомы и лечение спинальной мышечной атрофии у детей и взрослых неразрывно друг с другом связаны. В зависимости от клинической картины заболевания врач определяет тактику лечения и перечень необходимых процедур.
Больным важно понимать, что патология неизлечима, и все методики направлены на устранение ее прогрессирования и укрепление организма. Недавно был зарегистрирован препарат «,Спинраза»,, но используется он пока только на территории США
Медикаментозная терапия
Лекарственные средства не способны избавить пациента от заболевания, но могут улучшить общее состояние, препятствовать прогрессированию патологии. Препараты принимаются курсами минимум дважды в год, после осмотра и назначения врача.
Пациентам атрофией мышц назначают следующие средства:
- Витамины группы В, как в таблетированной, так и в инъекционной форме. Выбор средств большой – «,Мильгамма«,, «,Нейромед форте»,, «,Нейромультивит«,, «,Неуробекс»,. Это комплексные препараты. Также используются растворы с содержанием одного вида витаминов. Обычно пациентам рекомендуют пройти курс из 10 инъекций, после чего в течение месяца пьют препараты в таблетированной форме. Схема применения устанавливается врачом.
- Лекарственные средства, улучшающие проводимость нервного импульса. Они также применяются как в виде инъекций, так и в виде таблеток. Препараты данной группы – «,Нейромидин«,, «,Ипигрикс»,, «,Прозерин»,. В начале приема больным вводят средства внутримышечно, курс – 10 инъекций. После этого препараты принимаются внутрь в течение 1-1,5 месяца.
- Лекарственные средства, влияющие на обмен веществ тканей центральной и периферической нервной системы, – «,Цитофлавин»,, «,Церебромедин»,, «,Церебролизат»,, «,Карнитин»,, антиоксиданты и препараты с аминокислотами. Они вводятся курсами внутривенно и внутримышечно в среднем 10 раз.
- Ноотропы и нейропротекторы – гамма-аминомасляная кислота, «,Цитиколин»,, «,Мексидол»,, «,Сермион», и другие. Данные препараты улучшают функционирование центральной нервной системы, схема приема зависит от конкретного средства.
Также таким пациентам может понадобиться прием антидепрессантов. Их назначением занимается психотерапевт, и выбор средства осуществляется индивидуально – обычно предпочтение отдается таким препаратам, как «,Сертралин»,, «,Грандаксин»,, «,Сульпирид»,.
Диета
Больным рекомендовано исключить из рациона жирные, жареные, соленые, острые блюда, консервы и пряности. Меню должно включать в себя овощи, фрукты, зелень, нежирные сорта мяса и рыбы. Следует ограничить себя в сладостях. Также исключаются спиртные напитки и газировки.
Питание должно быть дробным, 4-5 раз в сутки, маленькими порциями. Сама еда при этом не должна быть ни горячей, ни холодной. Также следует отметить, что больным рекомендовано выпивать по 0,5 литра чистой воды за 10 минут до основного приема пищи.
Физиотерапия и массаж
Пациентам с синдромом СМА показано посещение сеансов физиотерапии. Им назначают лечебные ванны, электростимулирующие процедуры. В среднем требуется 10 сеансов, которые больные проходят курсами.
Массаж при спинальной мышечной атрофии полезен, помогает держать мышечный корсет корпуса и конечностей в необходимом тонусе, препятствует его истончению. Процедуру необходимо проходить курсами, минимум дважды в год, только в медицинском учреждении, где ее будет осуществлять обученный специалист.
Лечебная физкультура
Больным с данным диагнозом важно ежедневно делать упражнения лечебной физкультуры, которые помогут укрепить мышцы и будут препятствовать их атрофии. Полезно заниматься плаванием, скандинавской ходьбой
Также важно делать упражнения для укрепления мышц спины и конечностей.
Особое значение придается дыхательной гимнастике (самый простой пример – надувание воздушных шариков), которая предупреждает развитие застойных процессов в грудной клетке.
Обучение пациентов осуществляется опытным медицинском персоналом, который должен проследить за правильностью выполнения всех упражнений, ведь в дальнейшем больной их будет делать в домашних условиях.
Народные средства
Методы народной медицины не используются при лечении спинальной мышечной атрофии. Заболевания данной группы —, наследственные, и подобное лечение не способно повлиять на их причины, течение и прогрессирование
Об этом важно помнить всем пациентам с данным диагнозом
Диагностика
Поскольку заболевание генетически обусловленное, то основной и единственный способ профилактики врожденных патологий – генетическая консультация при планировании беременности.
Для минимизации рисков, если оба родителя являются носителями мутации, можно провести ЭКО с преимплантационной генетической диагностикой (подтвердить отсутствие заболевания до переноса эмбриона в матку).
Возможна пренатальная диагностика – биопсия ворсин хориона до 12-й недели беременности или амниотической жидкости – после 14-й недели.
При подозрении на СМА у ребенка лучше всего провести генетическое тестирование – выявление мутаций в гене SMN1 и определение числа копий гена SMN2. Это исследование можно считать необходимым и достаточным для подтверждения диагноза СМА. Если оно невозможно или если при тревожных симптомах не выявлено мутаций, то проводят дополнительные исследования:
- анализ крови на уровень креатинкиназы – он позволяет отличить СМА (уровень в норме или незначительно повышен) от мышечной дистрофии Дюшенна (уровень креатинкиназы повышен существенно);
- электронейромиография (ЭНМГ) – инструментальное исследование нервно-мышечной передачи и возбудимости мышц позволяет отличить СМА от бокового амиосклероза и дистрофии Дюшенна;
- биопсия мышечных волокон или икроножного нерва – наиболее информативный анализ для подтверждения диагноза СМА.
 Что такое лордоз позвоночника: симптомы, причины, виды и диагностика
Что такое лордоз позвоночника: симптомы, причины, виды и диагностика
 Почему у пожилых людей трясутся руки: причины тремора, симптомы, виды, рекомендации
Почему у пожилых людей трясутся руки: причины тремора, симптомы, виды, рекомендации Плечевой бурсит: причины, симптомы, виды
Плечевой бурсит: причины, симптомы, виды




 Боли в тазобедренном суставе. причины, виды болей, патологии, вызывающие болезненность, помощь при болях
Боли в тазобедренном суставе. причины, виды болей, патологии, вызывающие болезненность, помощь при болях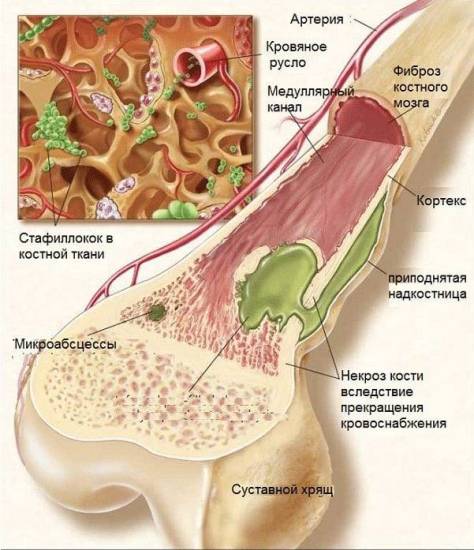 Заболевания суставов. полная информация (виды, профилактика, причины, симптомы, лечение)
Заболевания суставов. полная информация (виды, профилактика, причины, симптомы, лечение) Причины, симптомы и лечение кисты в тазобедренном суставе, виды образований
Причины, симптомы и лечение кисты в тазобедренном суставе, виды образований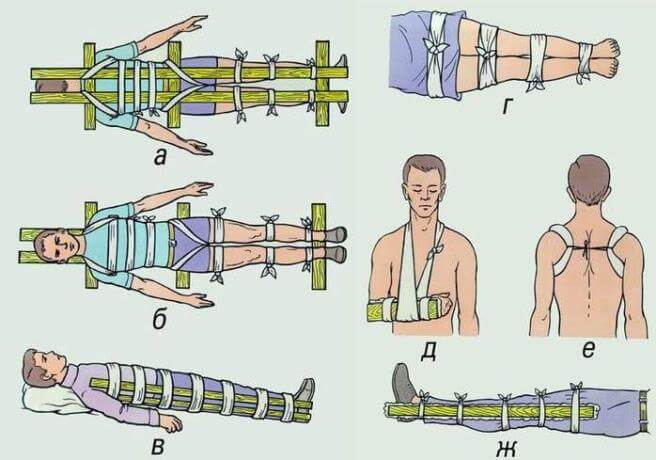 Причины растяжения связок и их лечение: симптомы, виды, оказание помощи
Причины растяжения связок и их лечение: симптомы, виды, оказание помощи