Содержание
Возможные заболевания
Как уже было сказано, любые поражения данного сочленения сказываются на возможности свободных движений верхней конечность и значительно снижают качество жизни таких пациентов. Любая повседневная деятельность у них сопровождается болью и невозможностью выполнить нужное движение. Рассмотрим самые частые виды заболеваний грудино-ключичного сочленения.
Артроз данного сустава относится к редким и малоизвестным локализациям этой болезни. Чаще всего он возникает после травмы и имеет односторонний характер, очень редко можно встретить одновременное поражение обеих соединений.
Чаще всего это заболевание протекает под маской плечелопаточного периартрита, артроза плечевого сустава, межреберной невралгии, остеохондроза, стенокардии. Очень часто таким пациентам выставляют неверный диагноз, что приводит к длительному и безуспешному лечению.
Помогут в диагностике следующие признаки:
- болезненность при ощупывании области грудино-ключичных суставов;
- развитие деформации в этой части тела;
- легкая отечность;
- наличие хруста при движениях;
- неприятные ощущения и боль при лежании на животе.
В диагностике помогает рентгенография области сочленения, где выявляют типичные для артроза патологические изменения.
Лечению это заболевание поддается хорошо. Применяют лечебную физкультуру, мануальную терапию, физиопроцедуры, медикаментозные средства для устранения острой боли. При необходимости выполняют блокаду области соединения с глюкокортикостероидными препаратами.
Это воспаление грудино-ключичного сустава, которое может иметь несколько причин. Чаще всего данный сустав поражается при реактивном полиартрите (синдром Рейтера). Также может развиваться острый гнойный артрит при занесении инфекции в полость сочленения. В некоторых случаях это соединение может втягиваться в патологический процесс при системных аутоиммунных заболеваниях, например, при ревматоидном артрите, болезни Бехтерева и пр.
- острая боль в области сустава, которая усиливается при любых движениях;
- отек и покраснение кожи над сочленением, повышение местной температуры;
- невозможность свободно двигать рукой из-за болевого синдрома;
- общие признаки: лихорадка, недомогание, боли в мышцах, слабость.
Лечение артрита грудино-ключичного сустава зависит от его причины. Поэтому при появлении указанных признаков необходимо обратиться за помощью к терапевту, ортопеду или ревматологу. Если не лечить артроз, то может наступить анкилоз сустава, то есть полное исчезновение суставной полости и обездвиженность. А такое состояние можно исправить только путем хирургического лечения.
Чаще всего приходится иметь дело с вывихом в грудино-ключичном суставе, с частичным или полным разрывом его связок.
Развитие такой травмы связано с прямым повреждающим действием в этой зоне, например, с ударом или падением на выпрямленную руку, отведенную назад.
Возможны два варианта вывиха: передний и задний (зависит от того, куда именно сместился стернальный конец грудины – на переднюю или на заднюю часть грудины).
Заподозрить вывих помогут такие симптомы:
- резкая боль в месте травмы, которая усиливается при любых движениях;
- нарастающий отек, деформация этой анатомической зоны, кровоподтеки, гематомы;
- при пальпации можно нащупать смещенный конец ключицы;
- значительное ограничение активных движение рукой и резкая болезненность при попытке пассивных движений;
- при надавливании на ключицу можно обнаружить повышенную подвижность кости, которая в норме отсутствует.
При вывихе ключицы существует опасность ранения органов шеи и грудной клетки, поэтому пациент должен быть немедленно доставлен в травматологический стационар, где ему окажут всю необходимую помощь.
В зависимости от вида повреждения и его степени, лечение может быть консервативным или хирургическим.
Существуют и более редкие заболевания грудино-ключичного сустава, например, синдром Фридриха (асептический некроз стернальной головки ключицы), синдром SAPHO (комбинация гиперостоза грудино-ключичного соединения с пустулезным поражением ладоней и подошв, псориазом или угрями, поражением позвоночника в виде остеита, артрита, сакроилеита), но они встречаются в единичных случаях.
Таким образом, грудино-ключичный сустав – это маленькое, но очень важное сочленение в нашем организме. А нарушение функции данного сочленения приводит к невозможности выполнять движения руками, к значительному дискомфорту, потере трудоспособности и снижению качества жизни таких пациентов
Диагностика
В травматологии существует четкий алгоритм постановки диагноза:
- Сбор анамнеза, когда больного расспрашивают об обстоятельствах получения травмы и первых симптомах.
- Осмотр и пальпация. При этом хорошо видна асимметрия рук (одна ниже другой), измененное положение ключицы (часто расположена выше положенного уровня) и лопатки (обычно смещается книзу). Если отек не успел сильно распространиться, видна ступенчатая деформация области АКС. При прощупывании места сочленения пациент ощущает сильную боль.
- Положительный «симптом клавиши»: больной находится в положении стоя с опущенными руками; надавливают на акромиальный конец ключицы и одновременно смещают плечо кверху; конец ключицы вправляется; при прекращении воздействия он снова оказывается в нетипичном месте.
- Дополнительное обследование: рентген плечевого сустава производят в положении стоя, иногда больному дают в пораженную руку груз для более четкой визуализации. На травмированной стороне щель ключично-клювовидного пространства больше, видны разобщенные суставные поверхности.
- Артроскопия — современный способ диагностики и лечения любых повреждений и заболеваний суставов. Процедура проводится в случае сомнения в степени повреждения сустава, когда нужно решить вопрос о методе лечения, при позднем обращении к врачу, когда возможно развитие осложнений и во многих других случаях. Это малоинвазивный метод вмешательства, позволяющий сократить срок лечения.
Если есть подозрение на разрыв не только связочного аппарата, но и мышц, назначают МРТ.
Врач пальпирует область акромиально-ключичного сочленения, выполняет специальные тесты, иногда это может вызывать болезненность, но осмотр крайне важен для установления точного диагноза. По результатам клинического осмотра назначается рентгенография.
При рентгенографии можно исключить переломы ключицы, а также определить степень смещения ключицы относительно акромиона при вывихе. При подозрении на сопутствующие повреждения плечевого сустава может быть выполнена МРТ. Большой процент пациентов с травмами АКС имеют сопутствующее повреждение SLAP.
Характер травмы, внешний осмотр поврежденной области и ее пальпация уже позволяют врачу выставить предварительный диагноз.
Для определения степени тяжести и уточнения выставленного диагноза используются несколько инструментальных обследований.
- Рентгенография плечевого сустава вместе с ключицей в нескольких проекциях – аксиальной, прямой, боковой.
- Проведение МРТ необходимо, если у пациента предполагается третья степень разрыва связок. Обследования позволяет точно установить все затронутые травмой мышцы и сухожилия.
- Артрография – вид рентгенографии при котором в полость сустава вводят контрастное вещество. Это позволяет точно установить все малейшие повреждения.
- При возможности проводится УЗИ сустава.
Лечение и реабилитация
Консервативными методами терапии полностью вылечить заболевание невозможно. Однако такой способ помощи больному эффективен с точки зрения контроля симптомов болезни. Удается снять проявления акромиально-ключичного артроза, стабилизировать прогрессирование костно-хрящевых изменений. Основные принципы лечения можно представить так:
- эффективное обезболивание – применяются НПВС и простые анальгетики, внутрисуставные блокады;
- улучшение кровотока в зоне сустава – используются периферические вазодилататоры;
- противовоспалительное лечение – применяются гормоны парентерально коротким курсом и внутрисуставным введением;
- терапия хондропротекторами – восстановление хрящевой ткани;
- препараты для наружного применения – усиливают эффективность системных средств;
- ЛФК, массаж, иглорефлексотерапия.
При неэффективности всего комплекса консервативных методик, нарастании клинической симптоматики выполняется хирургическая коррекция артроза.
Ниже в таблице представлены основные препараты, курс лечения и основные дозировки при различных видах доставки лекарства к пораженной зоне.
| Препарат – вид терапии | Наружно | Системно | Внутрь сустава |
| НПВС | В виде мази и геля 2 раза в сутки. Обычно применяются Кетопрофен, Ортофен и Нимесулид | Внутримышечно не более 5 дней – Кеторолак, Диклофенак (до 150 мг в сутки), затем пероральный прием таблеток в половинной дозе. При проблемах с ЖКТ – Нимесулид 200 мг в сутки либо ректальный способ введения препарата. Общий курс терапии — до 1 месяца | Не вводятся |
| Местные анестетики | В комбинации с НПВС (обычно используется лидокаин) | Не применяется | С целью обезболивания однократно в дозе 1-2 мл 10% раствора. Является диагностическим критерием – боли при введении в полость сустава анестетика полностью прекращаются |
| Гормоны | Не применяются | Внутривенно коротким курсом, обычно преднизолон в дозе 90-120 мг. Длительность — не более 5 дней | Для снятия воспалительной реакции — гидрокортизон или бетаметазон. Обычно достаточно однократной инъекции, которую можно повторить спустя 1 месяц |
| Хондропротекторы | Параллельно с НПВС или изолированно. Применяется хондроитин или глюкозамин | Длительно внутрь. Эффект терапии для артроза акромиально-ключичного сочленения не доказан. Средняя доза — 1000 мг хондроитина сульфата в сутки, курс — до 12 месяцев и более | Только в экспериментальной медицине, в обычной практике не используются |
| Простые анальгетики | Не применимы | Для быстрого купирования боли, парентерально или внутрь. Препараты выбора при наличии язвенных дефектов слизистой желудка. Применяется Метамизол или Парацетамол. Средняя доза — до 1500 мг в сутки для Анальгина и 3000 мг — для Парацетамола | Не применяются |
В клинической практике обычно сочетаются несколько препаратов из разных групп с разными способами введения. Внутрисуставные средства активно применяются вместе с лекарствами внутрь. Хондропротекторы часто назначаются при артрозе акромиально-ключичного сочленения. Однако исследований, доказывающих эффективность препаратов группы хондроитина и глюкозамина, при заболеваниях этого сустава не проводилось.
Хирургическая коррекция показана при наличии остеофитов в большом количестве и деструкции костной ткани дистального конца акромиона и проксимального участка ключицы. Обычно выполняется шлифовка костных структур для увеличения расстояния между ними. Формируется ложный сустав, заполненный соединительной тканью. Его функции достаточно для движений плеча без болезненных ощущений. Операция выполняется как открытым способом, так и посредством эндоскопической техники.
Запястно-пястный сустав большого пальца.
Отведение: длинная и короткая отводящие большой палец мышцы.
Приведение: приводящая большой палец мышца, I тыльная межкостная мышца.
Сгибание: длинный и короткий сгибатели большого пальца.
Разгибание: длинный и короткий разгибатели большого пальца.
Противопоставление (оппозиция): противопоставляющая и приводящая большой палец мышцы, а также оба сгибателя большого пальца.
Репозиция: длинная отводящая большой палец мышца и оба разгибателя большого пальца.
Пястно-фаланговый сустав большого пальца. Сгибание и разгибание: длинный и короткий сгибатели большого пальца. Межфаланговый сустав большого пальца. Сгибание и разгибание: только длинные сгибатель и разгибатель большого пальца.
Пястно-фаланговые суставы II-V пальцев. Сгибание: поверхностный и глубокий сгибатели пальцев, червеобразные и межкостные мышцы. Разгибание: разгибатель пальцев, разгибатели указательного пальца и мизинца.
Проксимальные межфаланговые суставы. Сгибание: поверхностный и глубокий сгибатели пальцев. Разгибание: разгибатель пальцев, разгибатели указательного пальца и мизинца, червеобразные и межкостные мышцы.
Дистальные межфаланговые суставы. Сгибание: глубокий сгибатель пальцев. Разгибание: те же мышцы, которые производят разгибание в проксимальных межфаланговых суставах.
Действие сгибателей пальцев проявляется более сильно при разогнутой кисти и слабо при согнутой (сжимание пальцев в кулак).
Что это такое – перихондрит?
По форме выделяют:
- острый перихондрит;
- хронический перихондрит.
По механизму развития делят на виды:
- Первичный – развивается в результате травм.
- Вторичный – поражение инфекцией.
По тяжести протекания делят на виды:
- Асептический – скопление жидкости;
- Гнойный – скопление гноя.
Разделяют 4 типа перихондрита по области, которая воспалилась. Далее будем рассматривать только их:
- Гнойный перихондрит ребер.
- Синдром Титце.
- Перихондрит гортани – вскрытие гнойника приводит к распространению гноя по пищеводу, глотке, реже – через кожу.
- Перихондрит ушной раковины — встречается чаще прочих видов.
Диагностика перихондрита надхрящницы проводится на основе общего осмотра и сбора жалоб, которые дополняются следующими процедурами:
- КТ и МРТ пораженной области.
- Анализ крови.
- Рентгенограмма.
- Биопсия хряща.
- Ларингоскопия при перихондрите гортани.
- Диафаноскопия при перихондрите наружного уха.
Лечение
Лечением данной патологии занимается артролог. Специалист этого очень узкого профиля есть далеко не в каждой поликлинике, поэтому подобную проблему помогают решить ортопеды, хирурги, ревматологи.
Лечение артроза акромиально-ключичного сустава может быть как медикаментозным, так и хирургическим, что находится в прямой зависимости от состояния пациента, степени тяжести заболевания и желания больного. Если выбран консервативный путь терапии, то оправданными считаются массаж, гимнастика, физиотерапия, использование лекарственных препаратов и назначение ЛФК.
Медикаментозное лечение
При медикаментозной терапии чаще всего назначают следующие группы средств:
- хондопротекторы, которые могут частично или полностью восстановить поврежденный хрящ (Глюкозамин, Артра, Алфлутоп, Структум);
- противовоспалительные препараты (нестероидные), с помощью которых снимается боль, устраняется воспаление (Диклофенак, Ацеклофенак, Наклофен, Напроксен, Индометацин);
- миорелаксанты (Мидокалм, Сирдалуд);
- лекарства, улучшающие кровообращение в поврежденных тканях (Тентал, Никошпан, Но-шпа).
Любое консервативное воздействие принято дополнять физиотерапевтическими процедурами: массажем, криотерапией, лазеротерапией.
Массаж ключицы
Выбор метода лечения осуществляется, прежде всего, исходя из стадии развития болезни. При артрозе 1 степени достаточно медикаментозной терапии. При 2 степени показано лекарственное воздействие на пораженную область, и лишь в некоторых случаях оправдано хирургическое вмешательство. При 3 степени чаще всего медикаментозное лечебное воздействие малоэффективно, поэтому основной путь лечения – операционный. В ходе осуществлении манипуляции происходит замена (как полная, так и частичная) плечевого сустава.
Процессы, которые происходят в организме при развитии артроза, невозможно обратить вспять. Следствием заболевания становится развитие патологических процессов в других органах и системах организма, нарушение двигательной активности пациента, снижение качества его жизни.
Народная медицина
В качестве вспомогательного метода лечения АКС плечевого сустава используют народную медицину. Это оправдывает себя при назначении пациенту консервативного лечения, а также в качестве помощи при реабилитации после операции. Прекрасно зарекомендовали себя следующие вещества и растения:
- пчелиный воск, смешанный с топленым свиным салом и втираемый в сустав до полного впитывания;
- листья белокочанной капусты, снимающие болевые ощущения и воспаление;
- брусника в виде отвара, принимаемого по две столовые ложки в сутки;
- кукурузные рыльца, приготовленные в виде настойки и принимаемые по 4-5 раз сутки в количестве одной чайной ложки;
- корень хрена, используемый в виде компресса, который накладывают на пораженную область;
- корень девясила, настоянный на водке и наносимый на воспаленное место до исчезновения болевых ощущений.
Артрит ключицы – заболевание неприятное как с точки зрения ощущений, так и с точки зрения прогноза восстановления соединения. Все люди, находящиеся в группе риска, должны принимать хондопротекторы, улучшающие обменные процессы в хрящевой ткани и выработку синовиальной жидкости. Назначение таких препаратов – компетенция лечащего врача.
Обращаться за помощью необходимо не только тогда, когда боль станет нестерпимой, но и в момент появления первых подозрений на возникающие проблемы с подвижностью сустава. Особенно подвержены воспалениям подобного плана пациенты с лишним весом и сахарным диабетом, а также пожилые граждане и профессиональные спортсмены.
Возможные болезни
Немеханические патологии, поражающие ключицу:
- Остеолиз: данное патологическое состояние встречается крайне редко и заключается оно в рассасывании костной ткани. Данный процесс связан с выработкой человеческим организмом таких антител, которые пагубно на него воздействуют. Никаких особенных признаков у данного заболевания нет. Оно проявляется лишь в плохой способности кости срастаться при переломах и трещинах.
- Артроз: данное заболевание чаще всего появляется после 40 лет у людей, чья профессиональная деятельность связана с тяжёлыми физическими нагрузками на руки. В течение длительного времени артроз может никак себя не проявлять, но позднее у человека наблюдается повышение утомляемости, ограничение в движении верхних конечностей, болевые ощущения в области плеча и иногда слышится хруст костей в этом месте.
- Хондрома: это одна из разновидностей доброкачественных новообразований ключицы. Единственными симптомами появления хондромы у человека является боль при движении кости. Чаще всего это заболевание появляется в подростковом возрасте, так как именно в этот период скелет человека активно развивается, а повышенный рост хрящевой ткани и может преобразоваться в эту опухоль.
- Невринома: это ещё один из вариантов доброкачественной опухоли, поражающей ключицу. В отличие от хондромы, данное образование растёт не вовнутрь кости, а наружу, вследствие чего его можно легко нащупать при пальпации. При надавливании на эту припухлость в локоть или плечо поступают болевые импульсы. Кроме того, при наличии данной патологии болевые ощущения могут возникать и при резком повороте головы.
- Остеомиелит: это воспаление костной ткани, возникающее при воздействии на организм человека инфекционных агентов. Остеомиелит бывает двух видов: гематогенный и травматический. При гематогенном остеомиелите болезнетворные бактерии проникают к ключице через систему кровообращения, а при травматическом – развитие воспалительного процесса является следствием нагноения, которое может возникнуть при переломе ключицы.
Ключица – бесспорно необходимая человеку кость, которая обеспечивает движение верхних конечностей, без которых жизнь человека не может быть полноценной. Поэтому любые патологии, которые связаны с данной костью, могут нанести непоправимый вред жизни и здоровью человека.
Повреждения
Благодаря своему поверхностному расположению и роли в движениях между костями и суставами плечевого пояса и туловища, сама ключица и суставы, прикрепленные к ней, часто подвергаются переломам и вывихам. Вывих происходит в результате резких движений плечевого пояса кзади или книзу и кзади. При этом разрывается передняя связка, образуя подвывих. При более сильном воздействии на это сочленение разрываются все связки, выпуская ключицу из суставной ямки, образуя вывих этого сустава, что легко распознается по внешним признакам. Еще один из видов вывихов возникает, если воздействие на ключицу и сустав прямое, то есть путем прямого удара или сильного давления, когда разрывается задняя связка. Такой вывих происходит внутри грудной клетки. Так же происходит при воздействии на сустав путем сильного сжатия плеч вперед и внутрь. Как правило, при таких воздействиях наблюдается и перелом первого или первых четырех ребер грудины.
Диагностические меры
По прибытию в медицинское учреждение обследование проводит врач-травматолог. Доктор осматривает пострадавшего, изучает симптоматику и оценивает общую клиническую картину. Вывих ключицы отличается специфическими проявлениями (деформация ключичной кости), а поэтому специалист легко определит тип травмы.
Однако чтобы диагноз был точным, и можно было определить степень, а также вид вывиха проводятся следующие исследования:
- Пальпация. В момент нажатия на повреждённый участок ключицы она становится на место, но потом кость вновь выдвигается. Это проявление ключичного вывиха называют «эффект клавиши»;
- Рентген ключицы позволяет выявить тип повреждения;
- Компьютерная томография или МРТ ключичной кости позволяет выявить состояние акромально-ключичного сочленения, окружающих его тканей и кровеносных сосудов.
Реабилитация после травмы
Обычно работоспособность после вывиха восстанавливается через 1,5-2 месяца. Это зависит не только от тяжести и характера травмы, но и от индивидуальных особенностей пациента. Реабилитация заключается в выполнении специальных физических упражнений. Это нужно, чтобы восстановить функции ключицы и руки. Сначала движения в плечевом суставе запрещены. Полная нагрузка на конечность разрешается только через 2-3 месяца после травмы. При несоблюдении рекомендаций врача возможен повторный вывих, который лечить намного сложнее.
Очень важно также обращать внимание на питание, которое должно поставлять в организм все необходимые витамины и микроэлементы. Особенно нужны кальций и коллаген. Помогает восстановить функции ключицы проведение различных физиотерапевтических процедур
Это может быть электрофорез, УВЧ, массаж, мануальная терапия. При неполном вывихе с их помощью можно быстро восстановиться. Более серьезные травмы требуют не менее 2 месяцев реабилитации
Помогает восстановить функции ключицы проведение различных физиотерапевтических процедур. Это может быть электрофорез, УВЧ, массаж, мануальная терапия. При неполном вывихе с их помощью можно быстро восстановиться. Более серьезные травмы требуют не менее 2 месяцев реабилитации.
Вывих ключицы не такая уж и простая травма, как может показаться. При несвоевременном обращении к врачу или при несоблюдении его рекомендаций возможно нарушение функций руки или повреждение нервов и сосудов.
Диагностика
Назначение правильного лечения возможно только при условии хорошей диагностики. Она должна быть не только грамотной, правильной, но и своевременной. Осуществляется исследование организма с помощью следующих методов:
- рентгенография;
- компьютерная томография;
- МРТ;
- рентген;
- лабораторные исследования, которые могут подтвердить или опровергнуть инфекционную природу заболевания.
После того, как врачом получены все данные о состоянии здоровья пациента, он оценивает степень тяжести патологии и принимает решение о назначении курса терапии. Лечение в соответствии с подобранной схемой начать нужно незамедлительно.
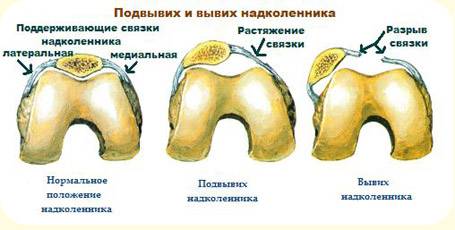 Симптомы, лечение и последствия вывиха надколенника
Симптомы, лечение и последствия вывиха надколенника Лечение врождённого вывиха бедра
Лечение врождённого вывиха бедра Разновидности, симптоматика, лечение, реабилитация переломов лучезапястного сустава
Разновидности, симптоматика, лечение, реабилитация переломов лучезапястного сустава


 Артрит запястья: симптоматика и лечение
Артрит запястья: симптоматика и лечение Симптомы вывиха ноги, оказание первой помощи и лечение травмы
Симптомы вывиха ноги, оказание первой помощи и лечение травмы Боль в указательном пальце на руке: заболевания, симптоматика и лечение
Боль в указательном пальце на руке: заболевания, симптоматика и лечение Воспаление суставов: причины, симптоматика, лечение
Воспаление суставов: причины, симптоматика, лечение