Содержание
- 1 Как появляется грыжа
- 2 Деструкция фасеточных нервов – особенности операции
- 3 Показания к операции
- 4 Методы лечения ↑
- 5 Возможные осложнения
- 6 Постановка диагноза
- 7 Истинная и ложная миопия
- 8 Какие виды хирургических вмешательств существуют
- 9 Причины
- 10 Реабилитация
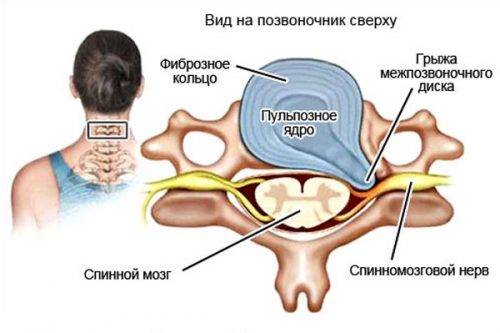
- 11 Что такое грыжа поясничного отдела позвоночника?
- 12 К какому врачу обратиться?
- 13 Лечение грыжи без операции. Виды терапии
- 14 Новый метод лечения небольших межпозвонковых грыж — внутридисковая электротермальная терапия
Как появляется грыжа
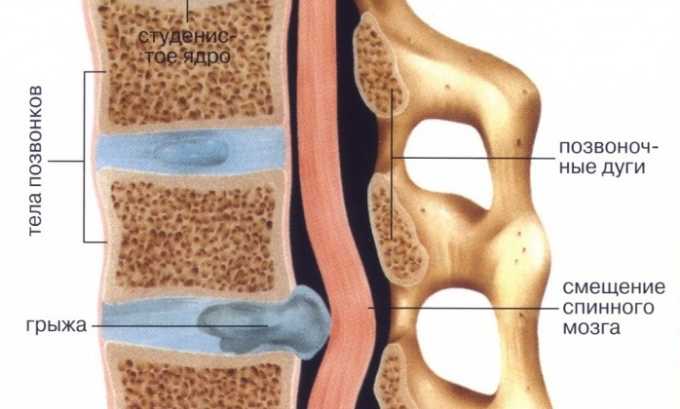
Образование грыжи проходит в три стадии:
- На первом этапе происходит смещение ткани внутри диска. В результате этого дисковые пластинки начинают выпирать наружу, нарушается нормальное питание тканей. Это проявляется быстрой утомляемостью.
- Вторым этапом является пролапс диска, протрузия. Ткань элемента деформируется и смещается. При разрушении ткань выдается за фиброзное кольцо, и процесс переходит в необратимую стадию. Изменения сопровождает боль, корешки нервов сдавливаются, ткань диска становится вялой и позвоночник теряет стабильность в отдельных участках.
- Третий этап характеризуется дискозом последней стадии. Это обычно наблюдается у пациентов старшего возраста. Дисковая ткань становится слишком плотной, происходит ее кальцинация, что существенно сокращает двигательные возможности. Отдельные участки позвоночника стабилизируются и не могут нормально функционировать, происходят дегенеративные изменения.
Деструкция фасеточных нервов – особенности операции
Суть операции – снятие выраженного болевого синдрома в поясничной части позвоночника, который значительно усиливается при разгибательных движениях.
Боль в этих ситуациях обусловлена избыточным раздражением болевых рецепторов фасеточных (между боковыми отростками) межпозвонковых суставов.
Предварительно, проводится диагностически-лечебная процедура — параартикулярная блокада. Если боль при введении анестетика проходит, то производят деструкцию фасеточных нервов.
- В зону локализации рецепторов вводят электрод.
- Производят подачу высокочастотного тока в ткань.
- В это время происходит мониторирование вторым электродом изменения температуры в зоне воздействия для исключения превышения заданных показателей.
- Процедуру повторяют на суставе с другой стороны, обрабатывая, таким образом, 3-4 позвоночных сочленения.
- Операция длится около получаса, под местным обезболиванием.
- Госпитализации не требуется.
Таким образом, снимая фасеточный синдром при малых размерах межпозвонковой грыжи, можно продолжить консервативное лечение, не прибегая к манипуляциям непосредственно на самом межпозвонковом диске. Процедуру можно повторять.
Показания к операции
Обязательная операция рекомендуется пациентам, у которых наблюдается следующее:
- длительные и сильные болезненные ощущения в области развития патологии, на которую не оказывают действия анальгетики;
- неэффективность курса консервативного лечения по истечении 1,5 месяца;
- ущемление нервных корешков и стеноз позвоночного канала;снижение двигательной активности конечностей, плечевого пояса;
- нарушения кровообращения в очаге поражения, что может спровоцировать инсульт в любом возрасте или вызвать нарушения в работе головного мозга.
После тщательной подготовки пациенту проводится операция. Но есть ряд показаний, которые не требуют отлагательств, и хирургическое вмешательство необходимо провести в кратчайшие сроки. К таким показаниям относятся:
- секвестрированная грыжа в отделе шейных позвонков;
- большие размеры грыжи (от 6 мм);
- резкое ухудшение состояния больного.
Методы лечения ↑
Существует два основных метода лечения грыжи межпозвоночного отдела поясничного отдела позвоночника:
консервативный (включает в себя лекарственные препараты, физиотерапию, массаж); хирургический.
Некоторые отдельно выделяют народные способы лечения. В этом разделе мы рассмотрим каждый из способов лечения более подробно.
Народные средства
Лечение межпозвоночной грыжи поясничного отдела народными средствами в какой-то степени можно отнести к методам консервативной терапии. Ее цель — снять отек корешков спинного мозга и убрать болевой синдром.
Наиболее широкое применение получили продукты пчеловодства. Также популярны компрессы из травы сабельника болотного, который обладает хорошими противовоспалительными свойствами, снимает отек и боль. Аналогичными свойствами обладают компрессы из конского жира и натирания пихтовым маслом.
Но такие способы лечения лишь на время способны снять болевой синдром, но не устранить основную проблему.
Операция по удалению
Операция на грыже межпозвоночного диска является тем методом лечения, который устраняет непосредственно саму причину. Показанием к ней является серьезная неврологическая симптоматика, связанная с нарушениями функций органов малого таза и слабостью и снижением чувствительности в конечностях.
После рождения малыша матери часто испытывают проблемы со здоровьем. Читайте статью, в которой описываются
боли в копчике после родов
, она содержит много полезных сведений.
Считаете, что вам необходимо сделать мрт шейного отдела? Читайте об этом методе диагностики здесь.
Операция заключается в удалении грыжи и части пораженного диска, заменой этой части имплантом и установки специальной фиксирующей системы на позвонки для стабилизирующего эффекта.
Сейчас при проведении хирургических вмешательств доктора стараются использовать инновационные технологии, позволяющие значительно сократить срок реабилитации, шрамы после них незаметны, так как величина разреза минимальна.
Еще один метод — эндоскопическое удаление грыжи. Разрез при такой операции всего 2 — 2,5 см, риск рецидивов и осложнений очень небольшой, и пациенты могут вставать и ходить практически сразу после операции. Однако метод новый и не до конца отработанный, кроме того имеются ограничения по локализации грыжи и ее размерам.
Стандартом современного лечения — микродискэктомия. Она выполняется с помощью специального оптического оборудования под многократным увеличением, разрез составляет всего 3-4 см.
Фото: трансфасеточное удаление грыжи
Возможные осложнения
Операция всегда влечет за собой риск и опасность. Заранее хирург осведомляет пациента о возможности развития осложнений, которые могут произойти во время операции или через время после нее. Если врач квалифицированный, то в течение процедуры риск возникновения осложнений минимален.
Существуют следующие опасности из-за хирургического вмешательства:
- паралич ног;
- изменения в работе мозга;
- нарушение работы сердца;
- занесение инфекции;
- стеноз позвоночника;
- отягощение остеохондроза;
- рецидивы.

В редких случаях человек становится инвалидом.
Постановка диагноза
Диагноз ставится после осмотра, обследования пациента. В первую очередь проводится инструментальная диагностика, помогающая определить в норме ли рефлексы сухожилий. Пациенту предлагают поднять выпрямленную ногу. Также проводятся тесты на чувствительность к вибрации, способность чувствовать температуру и боль. Если грыжа есть, будут определенные проявления:
- Врач определит нарушение чувствительности.
- У пациента будет изменена биомеханика движений.
- Рефлексы сухожилий будут отклоняться от нормальных.
Также для диагностики выпячивания проводится КТ или МРТ диагностика позвоночника. Эти исследования помогут не только визуализировать грыжу, но и определить состояние окружающих тканей, диагностировать сужение позвоночного канала, если оно имеется. При наличии показаний может быть назначена контрастная миелография. После обследования можно определить степень патологических изменений и назначить адекватное лечение. Если нервы не задеты, пациент жалуется только на боль, применяется консервативная терапия.
Истинная и ложная миопия
Временной, или ложной близорукостью, называют спазм аккомодации. Как уже описывалось выше, это способность глаза изменять оптическую силу, когда мы смотрим вдаль или рассматриваем предметы перед собой. Происходит это благодаря работе ресничной (цилиарной) мышцы, она давит на хрусталик, меняя его форму, делая то плоским, то выпуклым. Когда мы смотрим вдаль, эта мышца расслабляется, а когда перед собой, наоборот, сжимается.
Во время спазма мышца перестает расслабляться и все время находится в напряжении. В результате острота зрения падает, человек ощущает все те же симптомы, что и при истинной близорукости. Без консультации врача невозможно определить, с какой близорукостью Вы столкнулись — истинной или ложной.
Поставить правильно диагноз крайне важно, поскольку от этого будут зависеть меры, которые необходимо предпринять. В большинстве случаев для устранения ложной близорукости достаточно применения медикаментозных препаратов
Какие виды хирургических вмешательств существуют
Если межпозвонковая грыжа имеет абсолютные показания к операции, больному могут быть назначены такие типы вмешательств:
- Дискэктомия и ламинектомия. Эти операции по удалению межпозвонковой грыжи считаются радикальными. Они предусматривают вырезание выпячивания вместе с поврежденным диском. Вместо отсутствующей части, устанавливается искусственный имплант, благодаря которому есть возможность сохранить анатомическую структуру поврежденной области. Такие манипуляции считаются уже устаревшими, хотя иногда и практикуются. После операции по удалению позвоночных грыж пациенту придется пройти продолжительный курс реабилитации. А еще присутствует риск занесения инфекции на раневую поверхность. Единственным положительным моментом такой процедуры является то, что на прооперированном месте новое выпячивание уже не возникнет.
- Эндоскопия. Удаление позвоночной грыжи таким способом является предпочтительным, так как он малоинвазивный. Для коррекции выпячивания в этом случае используются специальные инструменты – спинальные эндоскопы, что провоцирует высокую стоимость вмешательства. При удалении грыжи диска таким методом мышцы и мягкие ткани практически не травмируются, риск возникновения кровотечения практически отсутствует. После проведения вмешательства существует высокая вероятность рецидива патологии.
- Микрохирургия. Удаление межпозвонковой грыжи подобным методом считается самым современным. Выпячивание удаляется настолько аккуратно, что окружающие ткани остаются целыми и невредимыми. Но риск повторного появления выпячивания остается.
- Нуклеопластика диска. Межпозвоночная грыжа поясничного отдела в этом случае удаляется быстро и практически безболезненно. Вмешательство предусматривает введение в диск специальной иглы, посредством которой подается лазерное, радиочастотное или плазменное излучение. Для такой операции грыжи позвоночника есть одно условие: выпячивание должно быть небольшим (менее 7 мм). Кроме того, оно не должно быть скрыто остеофитами. Вся процедура производится под контролем рентгена.
- Лазерная операция по удалению межпозвоночных грыж. Это вмешательство может быть самостоятельным или использоваться в комплексе с другими методами. Оно считается малоинвазивным и малотравматичным. Однако и лазерная операция имеет некоторые недостатки: структура позвоночно-двигательного сегмента не восстанавливается, возможно, появление воспалительного процесса.
Причины
ГМД является широко распространенным заболеванием. Причинами проблем с межпозвоночным диском становится гиподинамия и ожирением. Эти два состояния приводят к повышению статической нагрузки на позвоночник, появлению трещин в фиброзном кольце диска..
Проблемы с позвоночником могут возникать из-за следующих состояний:
- Переноса тяжелых предметов;
- Резких вращательных движений;
- Врожденной слабости соединительной ткани.
Другой риск – это нетренированные мышцы спины, которые не способны поддерживать позвоночник в стабильном состоянии и вызывают ГМД. При грыже фиброзное кольцо диска выпячивается или разрывается, вызывая неврологический дефицит (синдром конского хвоста и др.). Боль возникает только в редких случаях и вызвана воспалением нервных корешков, а не их защемлением.
Боль может распространяться за пределы ягодиц, вплоть до стопы. Часто прием обезболивающего средства и двухнедельный постельный режим помогают вылечить пациента. В это время рекомендуется избегать наклонов,подъемов по лестнице или переноса тяжелых грузов. Затем назначается физиотерапевтическая программа, которая укрепляет мышцы спины и брюшной полости и предотвращает дальнейшие осложнения.
Если через две недели существенного улучшения нет, потребуется уточнение диагноза. Пациент также может оценить риск или пользу от применения эндоскопической технологии.
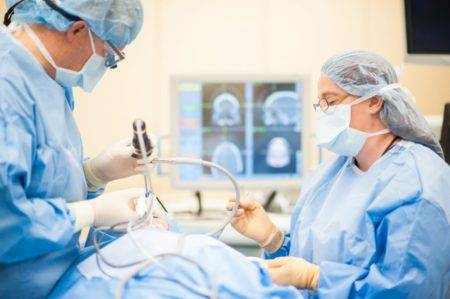
Эндоскопическое вмешательство – закрытая чрескожная хирургическая процедура, при которой поврежденная или перемещенная дисковая ткань удаляется. Нерв освобождают от препятствий, а боль в спине исчезает.
Процедура проводится под местной анестезией и вызывает лишь небольшую боль. В ходе процедуры маленькие канюли вводятся до 7 мм в ГМД. Остатки сжимаются (высушиваются) специальным лазером.
Во время операции не возникает значительных осложнений (сильные боли или шрамы), поскольку операция не открытая. При нормальных обстоятельствах пациента выписывают на следующий день. Для молодых пациентов возможно амбулаторное лечение.
Магнитно-резонансная томография выполняется почти во всех случаях перед проведением процедуры. Контроль состояния пациента осуществляется через 3 месяца после операции.
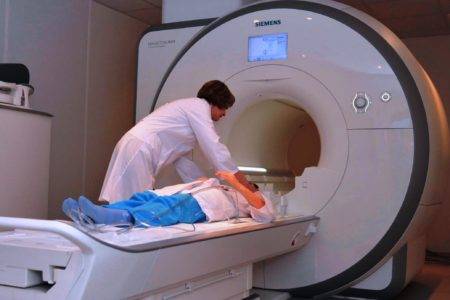
Используя специальную технику, тела позвонков обновляют после удаления просочившейся и дегенеративной ткани. Через три-пять недель МД восстанавливается и образует новую ткань. Через три месяца полное заживление может быть продемонстрировано МРТ.
Оперативное вмешательство через дорсальный доступ почти всегда приводит к повреждению нервно-защитной спинальной связки. Чувствительные нервы отодвигают, чтобы добраться до ГМД. Это повышает риск получения травмы и намного удлиняет период восстановления. Открытая операция всегда выполняется под общей анестезией, иначе пациент не сможет переносить боль.
С помощью лазера ткань может быть удалена под углом 90 градусов с использованием специальной техники. Это позволяет избежать риска травмирования нервов, в отличие от обычного вмешательства.
Медицинский осмотр необходим только в первый день после операции. Физиотерапевт несет ответственность за представление и объяснение пациенту адаптированных и индивидуальных мер реабилитации. Через неделю после процедуры можно начать программу физиотерапии под наблюдением врача. В первые две недели пациент носит удобный жесткий корсет, который стабилизирует спину и позволяет выполнять повседневные действия. Через шесть недель после операции возможно участие в нормальных спортивных мероприятиях.
Работу в офисе можно возобновить примерно через одну-две недели, поэтому пациент получит больничный лист. Однако в первые шесть недель следует избегать напряженных физических упражнений и нагрузок.
Все повседневные действия могут быть возобновлены вскоре после процедуры. К легким видам спорта (плавание, езда на велосипеде) можно приступить через две недели. Все остальные виды физических упражнений должны внедряться в жизнь пациента примерно через шесть недель.
Короткий период восстановления и гораздо меньшая боль говорят в пользу более безопасного, минимально-инвазивного удаления грыжи диска. МРТ демонстрирует, что удаление интерферирующей, воспаленной и дегенеративной ткани пролапсирующего диска наилучшим образом способствует заживлению. Удаление грыжи межпозвоночного диска должен осуществлять только врач.
Реабилитация
После того, как было проведено хирургическое вмешательство, организму необходимо восстановиться и адаптироваться к вживленной металлоконструкции. Реабилитация после операции на позвоночнике с металлоконструкцией может длиться от пары дней до нескольких лет. Для того чтобы ускорить процесс полного выздоровления, пациент должен заниматься консервативным лечением, ЛФК и правильно питаться.
Медикаменты
Первые несколько дней, а то и недель после операции на позвоночнике, пациент должен соблюдать постельный режим и принимать медикаменты, прописанные врачом. Во время реабилитации чаще всего назначаются такие лекарства:
- Наркотические анальгетики для снятия болевого синдрома: Морфин, Трамадол, Фентанил.
- НПВС для устранения боли, воспаления: Диклофенак, Ибупрофен, Мелоксикам.
- Миорелаксанты для расслабления мускулатуры: Мидокалм, Сирдалуд, Ксеомин.
- Хондропротекторы для восстановления хрящевой ткани: Артра, Терафлекс, Дона.
- Антикоагулянты, препятствующие образованию тромбов: Гепарин, Синкумар, Варфарин.
- Антибиотики, предупреждающие инфицирование тканей: Доксициклин, Амоксиклав, Цефазолин.
При необходимости назначаются дополнительные специфические препараты. Также необходимо принимать витамины группы В, витаминно-минеральные комплексы.
ЛФК и гимнастика
Первое время, после того, как была сделана операция по стабилизации позвоночника поясничного отдела, необходимо соблюдать строгий постельный режим. Начинать двигаться можно только с разрешения врача, причем, первые телодвижения должны быть самыми простыми:
- движение пальцами рук, ног;
- шевеление кистями;
- сгибание-разгибание локтей, коленей;
- различные дыхательные упражнения.
Через несколько дней больному разрешают подниматься с постели, но садиться после такой операции можно только через 2-3 месяца. Во время реабилитации обязательно назначается лечебная физкультура, способствующая восстановлению функций позвоночника, укреплению мышечного корсета, улучшению метаболизма. Гимнастический комплекс подбирается индивидуально.
Рекомендуется выполнение таких упражнений:
- ИП: лежа на спине, ноги на ширине плеч, руки сжаты в кулаки. Одновременно совершайте кулаками и стопами круговые движения внутрь, а затем в обратную сторону.
- ИП: лежа на спине, ноги вместе, руки сжаты в кулаки. Одновременно нужно приподнять голову и потянуть стопы на себя, расслабиться.
- ИП: лежа на спине, руки вдоль туловища. Выполните упражнение «велосипед» сначала левой, а затем правой ногой. После этого сделайте упражнение обеими конечностями.
- ИП: лежа на животе, руки вытянутые вперед, ноги вместе. Одновременно поднимите левую руку, правую ногу и голову, вытянитесь и вернитесь в начальное положение. Повторите на другие конечности.
- ИП: стоя, ноги на ширине плеч, руки на поясе. Поднимите руки вверх и хорошо потянитесь, вытягивая позвоночник.
ЛФК после операции на позвоночнике с металлоконструкцией необходимо выполнять регулярно, не совершая резких движений, поворачиваний или наклонов. Категорически запрещаются кардиоупражнения. Для достижения лучшего результата необходимо совмещать гимнастику с массажем, ношением ортопедического корсета.
Питание
Питание после стабилизации нестабильных сегментов позвоночника – это важный момент восстановления. В первый день после операции пациенту разрешается употреблять только негазированную минеральную воду. Начиная со второго дня реабилитационного периода, в рацион питания постепенно вводятся молочные продукты, чай, сухари, жидкая, перетертая пища. Первое время после хирургического вмешательства на позвоночнике необходимо употреблять легкую, нежирную пищу, насыщенную витаминами и минералами, в особенности кальцием. Питаться нужно не менее 5 раз на день небольшими порциями
Очень важно соблюдать питьевой режим, употреблять не менее 1,5 литра воды
Физиотерапия
Это один из важнейших этапов в реабилитационном периоде после операции на позвоночнике. Магнитотерапия, электрофорез, воздействие звуковыми волнами или ультразвуком, а также применение холода или тепла – все эти физиопроцедуры способствуют восстановлению кровообращения, ускоряют процесс регенерации и снимают болевые ощущения.
Что такое грыжа поясничного отдела позвоночника?
Грыжа поясничного отдела позвоночника представляет собой выпадение пульпозного ядра из прорвавшейся фиброзной оболочки межпозвоночного диска. В результате этого выпятившееся ядро оказывает давление на нервные корешки, располагающиеся в этой области. Человек страдает от болей, испытывает ишемию конечностей.
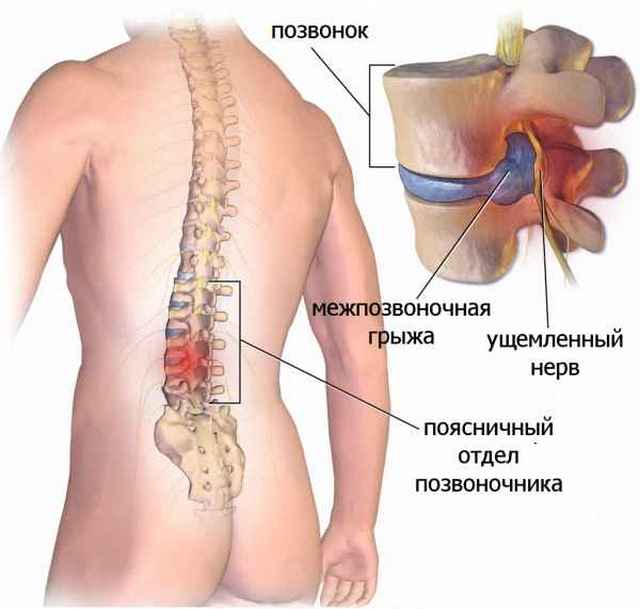
Сам поясничный отдел – это пять позвонков, которые соединены между собой межпозвоночными дисками. Последние выполняют суставно-амортизирующую функцию, в результате чего человек способен двигаться и принимать различные позы, совершать повороты, наклоны и прочее. При грыже диск меняет свое нормальное положение, из-за чего весь позвоночник не может функционировать нормально.
Чаще всего грыжи в этом отделе возникают между 4 и 5 позвонками.
Причины возникновения грыжи
Грыжа в поясничном отделе возникает чаще потому, что на эту область оказывается наибольшее давление. Ни шейный отдел, ни грудной не испытывают на себе такой «тяжести», а потому меньше подвержены повреждениям.
Основными причинами возникновения такого заболевания являются:
- Слишком пассивный физический образ жизни. Костные и хрящевые ткани позвоночника и конкретно межпозвоночного диска не могут получать необходимые питательные вещества напрямую или через кровеносные сосуды. Питание происходит благодаря процессу диффузии, то есть обмену кислорода и веществ между тканями. А для этого необходима регулярная физическая нагрузка. При ее недостатке ткани начинаю атрофироваться, постепенно разрушаться, теряя свою прочность. Рано или поздно это может привести к грыже.
- Чрезмерные физические нагрузки. Как ни странно, при сильных физических нагрузках может произойти то же самое. Если человек регулярно занимается тяжелым физическим трудом или, например, профессиональным спортом, он также может «заработать» грыжу поясничного отдела. Все происходит так потому, что из-за постоянного чрезмерного давления на эту область костная ткань словно «стирается», из-за чего и происходит выпячивание пульпозного ядра. Поэтому стоит грамотно распределять и дозировать физическую нагрузку, чтобы это не привело к печальным последствиям.
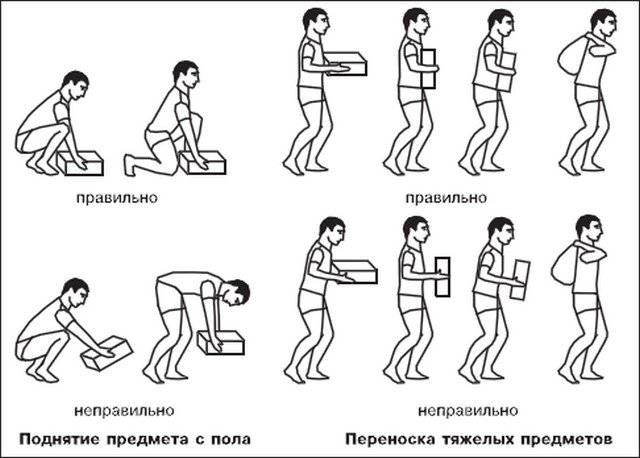
Однократная сильная нагрузка. Бывает и такое, что человек лишь единожды приложил сильную нагрузку на эту область – и грыжа уже возникла. Такое может произойти при неправильном поднятии большого веса или резком и сильном повороте или наклоне. Поэтому поднимать тяжести стоит правильно, а лучше вовсе не делать этого, если вы не имеете достаточной физической подготовки.
Цены на пояса для спины
Симптомы и последствия возникновения грыжи поясничного отдела
Если позвоночную грыжу оставить без внимания, не заняться ею всерьез, то могут проявиться серьезные последствия, от которых избавиться будет уже гораздо сложнее. Например, могут возникнуть сильные, нестерпимые боли в области поясницы и ног. Отмечается потеря нормальной чувствительности конечностей (потому что происходит давление на нерв), защемление седалищного нерва, исчезновение некоторых рефлексов, скованность движений и невозможность нормально передвигаться, наклоняться, поворачиваться и даже лежать, не испытывая болевых ощущений. Может случиться даже так, что при отсутствии лечения человек останется инвалидом – непрерывное защемление нервных окончаний приведет к необратимому результату.
Первичными симптомами грыжи поясничного отдела, на которые сразу следует обратить внимание, являются:
- Боль и онемение ноги. Такая боль может даже не сопровождаться дискомфортом в спине, однако тоже являться симптомом;
- Ползанье «мурашек» по спине и конечностям;
- Боль и слабость в пальцах ноги, в ягодице, в области колена;
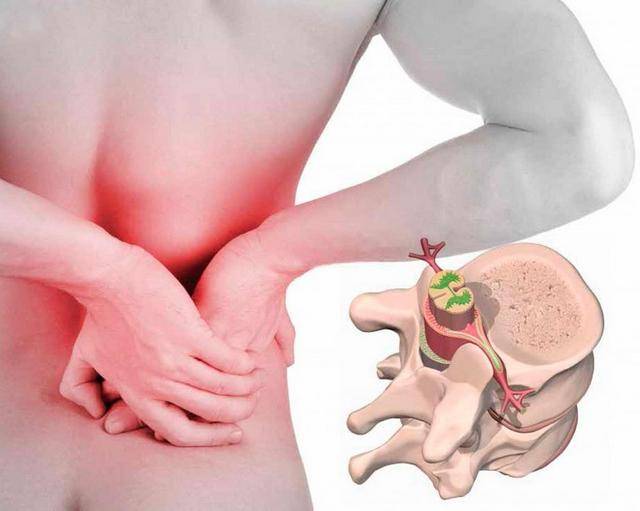
Бессмысленно ставить себе такой диагноз самостоятельно — необходимо обследоваться и пройти диагностику, например, на аппарате МРТ. Часто случается так, что человек, «определив» все в домашних условиях, начинает лечить себя от заболевания, не подозревая, что может принести этим еще больший вред организму. Возможно, грыжи у него и нет, а он принимает медикаменты и выполняет лечебную гимнастику. И если от второго хуже ему не станет, то первое явно может нанести ущерб.
К какому врачу обратиться?
Если вам кажется, что у вас грыжа, не следует сразу начинать самолечение
Позвоночник – дело серьезное, потому важно точное диагностирование, а это сделает только специалист
Терапевт. Начните с посещения участкового терапевта или семейного врача. Он выслушает вас, назначит необходимые анализы и разберется в дальнейшем лечении.
Вертебролог. Вертебролог (ортопед) – специалист по лечению опорно-двигательного аппарата. Он назначит необходимые исследования и протоколы лечения.
Остеопат. Данный врач последний шанс вылечить грыжу нехирургических способом.
Хирург. Этот специалист, несомненно, вам поможет. Но, скорее всего, хирургическим путем.
Лечение грыжи без операции. Виды терапии
При отсутствии показаний к операции лечебный курс назначает невролог или ортопед. Безоперационное лечение грыжевого образования начинается с устранения болевого синдрома
Во время обострения проведение любых процедур небезопасно, поэтому важно добиться состояния ремиссии. Также необходимо полное обследование пациента для точной оценки патологических изменений.
В диагностических целях обычно назначаются:
- МРТ;
- КТ;
- рентгенография;
- электромиография.
Диагностические процедуры дают возможность определить местоположение грыжевого образования, его размер, наличие воспалительных процессов.
При межпозвонковых грыжах эффективны следующие терапевтические методы.
Новый метод лечения небольших межпозвонковых грыж — внутридисковая электротермальная терапия
Примерно два десятка лет назад этот метод появился в практике хирургов, занимающихся лечением заболеваний позвоночника, но сразу же показал себя очень эффективным в отношении устранения хронической боли различной этиологии, в том числе и при грыже дисков.
Метод хорош всем – и несложностью выполнения, и практически отсутствием риска развития каких-либо осложнений.
Больных направляют на данную операцию, если у них в течение полугода сохраняется болевой синдром, без какого-либо заметного отклика на применяемые методы консервативной терапии. Такие боли сохраняются именно в зоне позвоночника, без распространения на нижние конечности, и значительно усиливаются при длительном сидении.
Не выполняют внутридисковую электротермальную терапию пациентам младше 18 лет, при стенозе позвоночного канала, спондилолистезе, дегенеративных изменениях диска, а также при общих противопоказаниях к оперативному вмешательству вообще.
Этапы и техника выполнения внутридисковой электротермальной терапии:
- Перед проведением манипуляций выполняют местную анестезию, по показаниям – с седативной терапией.
- После обработки поверхности кожи дезинфицирующим средством выполняется прокол, в диск вставляется специальный инструмент-игла.
- Находящийся в полости иглы очень тонкий катетер с нагревательным элементом на конце выдвигается к наружному слою фиброзного кольца. Хирург контролирует все свои действия по монитору, визуализирующему картинку из оперируемой зоны.
- Нагревательный элемент постепенно накаливают до 90 градусов С. Это позволяет спаять трещины в фиброзной ткани, сократить и подтянуть волокна, заставляя их принять былую форму, устраняя выпячивание вовне. Воздействие высоких температур на ткань патологически измененного диска разрушает в ней нервные волокна, что позволяет устранить хронические боли.
- В конце хирургической манипуляции катетер извлекается, а посредством иглы в оперируемый диск вводится антибиотик – для профилактики инфекционных и воспалительных осложнений.
В большинстве случаев больных выписывают домой в эти же или на следующие сутки.
В течение нескольких дней прооперированный чувствует усиление неприятных ощущений в спине, боль – это является нормальной реакцией на процедуру. Постепенно боли ослабевают и исчезают вообще.

 Боли при грыже поясничного отдела позвоночника. причины, симптомы, диагностика и лечение грыжи поясничного отдела позвоночника
Боли при грыже поясничного отдела позвоночника. причины, симптомы, диагностика и лечение грыжи поясничного отдела позвоночника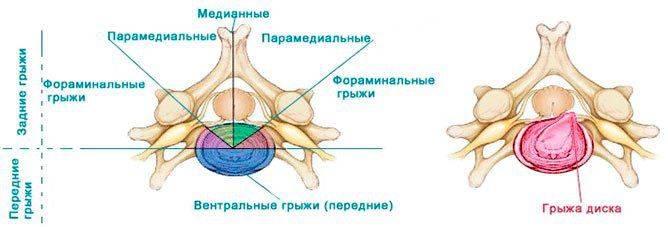 Методы лечения межпозвоночной грыжи поясничного отдела позвоночника
Методы лечения межпозвоночной грыжи поясничного отдела позвоночника Как проводится удаление грыжи поясничного отдела позвоночника лазером?
Как проводится удаление грыжи поясничного отдела позвоночника лазером?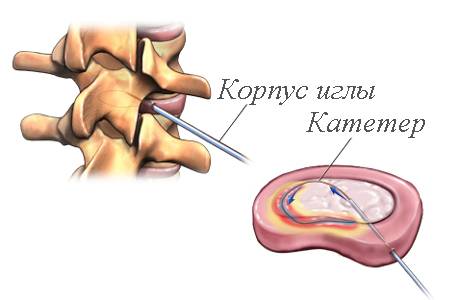

 Размеры грыжи поясничного отдела позвоночника: маленькие, средние, большие, огромные
Размеры грыжи поясничного отдела позвоночника: маленькие, средние, большие, огромные Эндоскопическая операция по удалению грыжи позвоночника: клиники москвы, цены и врач
Эндоскопическая операция по удалению грыжи позвоночника: клиники москвы, цены и врач Что делать при обострении грыжи поясничного отдела
Что делать при обострении грыжи поясничного отдела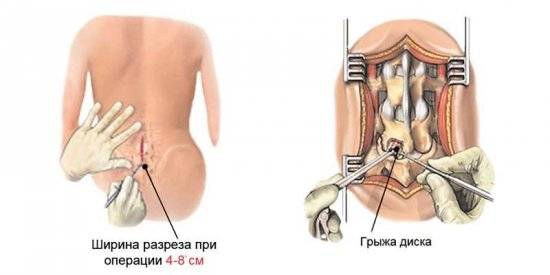 Лечение межпозвонковой грыжи поясничного отдела без операции: возможно или нет?
Лечение межпозвонковой грыжи поясничного отдела без операции: возможно или нет?