Содержание
- 1 Что нужно знать о заболевании
- 2 Симптоматика
- 3 Осложнения
- 4 Воспаление пальца у ребенка | БудьЛаска
- 5 Профилактика
- 6 Диагностика
- 7 Воспалившаяся заусеница на пальце. Первый поход к хирургу
- 8 Почему происходит воспаление околоногтевого валика
- 9 Профилактика
- 10 Дифференциальная диагностика
- 11 Дифференциальная диагностика
- 12 Дифференциальная диагностика
- 13 Воспаление суставов больших пальцев ног причины
- 14 Причины бактерий в моче у женщин и мужчин
- 15 Симптомы
- 16 Методы лечения
- 17 Какой вид лечения Вы предпочитаете?
- 18 Профилактические меры
- 19 Диагностика
- 20 Что такое паронихия?
- 21 Профилактика паронихии
- 22 Медикаментозное лечение паронихии
Что нужно знать о заболевании
Паронихий – это воспалительный процесс, затрагивающий пальцы на руке или ноге. Основными причинами является занесение инфекции в открытую ранку и воздействие на дерму агрессивными веществами. Заболевание имеет следующий код по МКБ-10 – L03.0. Недуг на ногах появляется после ношения неудобной узкой обуви из некачественного материала. В начале болезни ощущается легкий дискомфорт, однако при прогрессировании неприятные ощущения усиливаются. Есть несколько типов патологии:
- Простая форма. Наблюдается покраснение, но гноя и сильных болей нет. Возникает обычно на пальце руки после легкой травмы мягких тканей. Зачастую проходит самостоятельно, редко прогрессирует.
- Турниоль. Одинаково часто поражает руки и ноги, причина – поражение грибком рода Кандида. Отмечается небольшая отечность и покраснение, через некоторое время симптомы усиливаются. При отсутствии правильного лечения грибковая инфекция поражает кожу и ногтевые пластины. Они становятся желтого цвета, начинают крошиться и отслаиваться от ложа.
- Пиококковая. Наблюдается заражение стрептококками или стафилококками, которые проникают через небольшие ранки. В ближайшее время после инфицирования кожа на кончиках пальцев приобретет красный оттенок, образовывается нагноение около пластин и сильная отечность. Человека беспокоит пульсирующая боль, особенно в ночное время. Вылечить самостоятельно невозможно, требуется помощь хирурга.
- Язвенная. Развивается паронихий пальца на руке после контакта с ядовитыми веществами или попадания болезнетворных бактерий. Валик краснеет, покрывается небольшими язвами и зудит. В ранки нередко проникает инфекция, что вызывает нагноение и воспалительный процесс.
- Роговая. Кутикула становится очень грубой, трескается и воспаляется. Боковые валики краснеют, затем покрываются небольшими высыпаниями.
- Псориатическая форма. Диагностируется у больных псориазом людей, отмечается появление сыпи возле ногтя и отхождение гнойной жидкости. Пузырьки на поверхности пальцев со временем прорываются и подсыхают, образовывая корочки.
Болезнь развивается в несколько этапов. Сначала околоногтевые валики приобретают красноватый цвет, далее немного отекают, внутри появляется межклеточная жидкость. В медицине первый этап называют инфильтративным. На следующем (это гнойный этап) происходит отслойка ногтевого валика и появляется гной. Пузырь может самостоятельно прорваться и ранка заживет, а может произойти воспаление. В таком случае будут затронуты более глубокие слои: мышечная ткань, сухожилие, кости.
Симптоматика
Начинается недуг с покраснения околоногтевых валиков, потом появляется небольшой отек. Болевые ощущения постепенно нарастают, еще через несколько дней можно заметить гной. Нередко при надавливании жидкость выходит, засыхает и превращается в корочки. Иногда патологические изменения затрагивают ногтевую пластину. Она приобретает желтый или серый оттенок, образуются бугорки или отслойки. Попадание гноя под ноготь называется подногтевым панарицием.
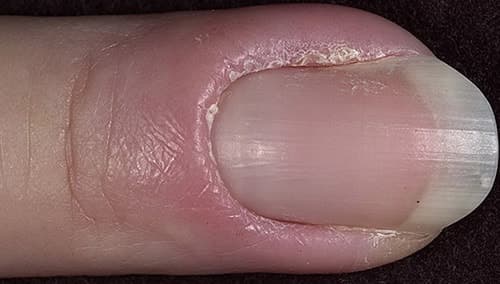
Некоторые формы болезни сопровождаются образованием трещин и язв на коже пальцев. Со временем многие пациенты замечают расщепление или отхождение пластины от ложа. Заболевание похоже на грибковую инфекцию, трудно определить самостоятельно что это такое, поэтому лучше обратиться к доктору.
Осложнения
Осложнениями могут быть следующие процессы:
- Развитие подногтевого абсцесса. Обычно данное осложнение может возникнуть, если запустить течение недуга. Гной будет постепенно накапливаться в поражённом месте, что приведёт к ухудшению общего состояния и показаниям немедленно прибегнуть к оперированию.
- Острая форма заболевания может перерасти в хроническую. Ребёнок на протяжении многих лет может страдать от повторения неприятного недуга то на ногах, то на руках. Не вылечив воспаление на одном пальце скоро можно заметить подобный процесс и на соседних пальцах. Поэтому тянуть с проведением лечения не стоит.
Воспаление пальца у ребенка | БудьЛаска
Это заболевание проявляется гнойным воспалением не только кожного покрова, но и более глубоких тканей пальца, развивающееся из-за проникновения инфекции.
Как правило, нарывы на пальцах рук не требуют проведения какого-либо специального лечения. Они не вызывают осложнений и через несколько дней нарыв вскрывается и гной выходит. Однако, бывают случаи, когда панариций вызывает, например, воспаление кости или случаются другие осложнения. Особенно следует быть внимательными родителям, если у малыша возникает подобное состояние.
Причины появления панариция
Предпосылками для проникновения микробов через кожный покров могут быть ссадины, занозы, мелкие порезы и другие. Бывает, что панариций появляется без видимых причин.
Рассмотрим основные причины появления гнойного воспаления на пальце.
- Из-за того, что маленькие дети часто берут пальцы в рот, грызут ногти, у них часто может появляться панариций.
- Появившийся заусенец на пальце нарывает у ребенка довольно часто, так как образуются надрывы кожи – открытые ворота для инфекции. Особенно, если учесть, что дети забывают мыть руки, часто играют в песочницах. Заусенцы могут появляться из-за нехватки витаминов в организме ребенка или из-за различного рода травм.
- Вросший ноготь повреждает кожу, а через образовавшиеся ранки бактерии попадают внутрь тканей.
- Наличие сахарного диабета, грибка ногтей.
Симптомы заболевания
- Непрерывная пульсирующая боль в месте воспаления.
- Воспаленный кожный покров опухает и приобретает ярко-красную окраску.
- Пальцем больно двигать, из-за сильной боли он не сгибается.
- Нарыв на пальце возле ногтя у ребенка часто сопровождается повышение температуры тела.
Как лечить? Какие меры предпринять?
Существует два способа лечения панариция: консервативный и оперативный. Лечение первым способом возможно лишь тогда, когда заболевание находится в начальной стадии, но все равно под контролем врача-хирурга. Рассмотрим, как можно помочь малышу, который страдает от данной проблемы.
- Ежедневные теплые (ни в коем случае не горячие) ванночки с слабым раствором марганца. Процедура длится около 10 минут, после чего пальчик необходимо просушить стерильной салфеткой и наложить бинт с тонким слоем левомеколя или диоксидиновой мази. Пальчик забинтовать, но сильно не затягивать.
- Хорошо запечь или сварить в молоке целую луковицу, затем разрезать ее пополам и срезом приложить к воспаленному месту, зафиксировать и оставить на 5-6 часов, после чего компресс поменять на новый. Данный способ лечения способствует быстрейшему созреванию и самовскрытию панариция.
- Компресс с применением листьев алоэ. Понадобятся нижние листы, на которых срезаются шипы, острие и листовую поверхность, после чего обматывают палец и закрепляют при помощи бинта компресс. Менять его следует через 4-4,5 часа.
Если такое лечение неэффективно, у ребенка поднялась температура, а гной не выходит, то следует без промедления доставить малыша в медицинское учреждение к хирургу.
Доктор, проведя местное обезболивание, делает разрез, “чистит” ткани пальца и вводит антибактериальные препараты местного действия.
Часто у родителей возникает вопрос: “Можно ли мочить больной пальчик?” Если не наложен компресс, то можно, ведь соблюдать правила личной гигиены – задача первостепенной важности. https://www.youtube.com/embed/vncZJMoMvOs
Если панариций развивается под ногтем, то ноготь удаляется. После операции ребенок нуждается в ежедневных перевязках в течение 6-7 дней.
Что касается применения таблетированных или инъекционных препаратов, то только врач может сделать назначения. Заниматься самолечением категорически не рекомендуется, особенно если это касается здоровья малыша.
Возможные осложнения панариция
Если возникла данная проблема у ребенка, то родители должны непременно проконсультироваться со специалистом, чтобы избежать тяжелых осложнений. Что же может спровоцировать панариций?
- Возможно развитие воспаления сухожилий пальца, так называемый тендовагинит. Данное осложнение очень часто заканчивается нарушением подвижности пальца из-за омертвения сухожилия.
- Флегмона кисти – это распространение гноя на жировую клетчатку. Данное осложнение является тяжелым и начинается с очень сильных болевых ощущений, усиливающихся при движении пальцем. Общее состояние ухудшается, ребенок становится капризным, температура повышается. При данном состоянии лечение только хирургическое.
- Самым опасным осложнением может быть заражение крови, которое без правильного лечения может закончиться летальным исходом.
Профилактика
Не допустить появления нагноения около ногтя и паронихии легко возможно. Надо лишь соблюдать простые правила гигиены. Основные рекомендации это:
- Избегать действия агрессивной среды (едкие вещества, высокие температуры);
- Элементарно не допускать загрязнения рук, как можно чаще мыть их с мылом;
- Не допускать повреждения ногтей и прилежащих мягких тканей;
- При первом подозрении на грибок и любого рода воспалении, продолжающемся более 3 дней, обращаться к врачу.
Прислушайтесь к данным правилам особенно внимательно, если Ваша работа связана с неблагоприятной средой для рук или ног, например, вы – продавец рыбы, строитель и т.д. Профессиональная паронихия – явление, возникающее у обладателей таких профессий. Неблагоприятная рабочая среда пагубно сказывается на состоянии рук, порождая всевозможные воспалительные заболевания и не только.
Чтобы не допустить этого необходимо соблюдать простые правила:
- работать в перчатках;
- знать положение о технике безопасности и следовать ему;
- чаще прибегать к советам по профилактике.
Диагностика
Воспалившаяся заусеница на пальце. Первый поход к хирургу
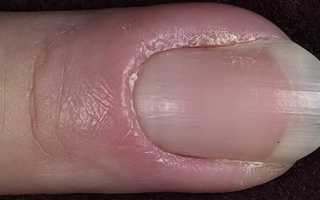
Не знаю, то ли слюна у меня ядовитая, то ли потому, что я, не обратив на сей незначительный факт внимания, продолжила заниматься домашними делами, боковую часть пальца начало со временем подёргивать, ногтевой валик воспалился. Дошла очередь до хирурга, уже видно, что само не пройдёт. А казалось бы — какая-то заусеница на пальце!

Видно, что краснота не только в месте прикушенной заусеницы образовалась, но и разлилась вниз, к основанию ногтя.

Доктор сказал: «резать к чёртовой матери, не дожидаясь перитонитов!» Нет, не так. Доктор сказал «это паронихий, надо вскрывать». Момент операции я не засняла — доктор не разрешил, побоялся, что я могу «куда-нибудь с этим видео пойти». Не очень мне понятно, чего опасаться, если работаешь нормально, но мало ли… Бывает же у людей страх камеры… Не стала настаивать, дабы не было хуже.
Обкололи лидокаином, вскрыли, сделали перевязку. Несмотря на анестетик, было очень больно.

Меня предупредили, что кровить будет сильно, надо держать средний палец вверх. В таком положении я и добралась до дому.
Почему происходит воспаление околоногтевого валика
Профилактика
Дифференциальная диагностика
Опытный врач способен определить заболевание в процессе осмотра пациента. Он анализирует имеющиеся жалобы, тщательно собирает анамнез и делает первые выводы. Но для составления схемы лечения ему необходимо знать, какие бактерии спровоцировали воспалительный процесс. Для идентификации патогенного фактора используются следующие лабораторные тесты:
- развернутый анализ крови;
- биопсия ногтевой пластины и последующее микроскопическое изучение биологического материала;
- окраска по Грому;
- бактериологический посев на гонококки и грибы.
Расшифровка результатов помогает подбирать наиболее эффективные лекарственные препараты.
Дифференциальная диагностика
Опытный врач способен определить заболевание в процессе осмотра пациента. Он анализирует имеющиеся жалобы, тщательно собирает анамнез и делает первые выводы. Но для составления схемы лечения ему необходимо знать, какие бактерии спровоцировали воспалительный процесс. Для идентификации патогенного фактора используются следующие лабораторные тесты:
- развернутый анализ крови;
- биопсия ногтевой пластины и последующее микроскопическое изучение биологического материала;
- окраска по Грому;
- бактериологический посев на гонококки и грибы.
Расшифровка результатов помогает подбирать наиболее эффективные лекарственные препараты.
Дифференциальная диагностика
Опытный врач способен определить заболевание в процессе осмотра пациента. Он анализирует имеющиеся жалобы, тщательно собирает анамнез и делает первые выводы. Но для составления схемы лечения ему необходимо знать, какие бактерии спровоцировали воспалительный процесс. Для идентификации патогенного фактора используются следующие лабораторные тесты:
- развернутый анализ крови,
- биопсия ногтевой пластины и последующее микроскопическое изучение биологического материала,
- окраска по Грому,
- бактериологический посев на гонококки и грибы.
Расшифровка результатов помогает подбирать наиболее эффективные лекарственные препараты.
Воспаление суставов больших пальцев ног причины
Перед тем как специалист приступит к лечению заболевания, необходимо выяснить, что послужило причиной подобного состояния. Ниже мы рассмотрим основные причины, по которым суставы на пальцах воспаляются.
Подагрический артрит
Подагра – заболевание является частой причиной, в результате которого суставы на пальцах ноги начнут воспаляться. Симптомы патологии весьма типичны, поэтому поставить диагноз можно уже на первом осмотре. Главный признак заболевания – боль ноющего характера. Человек не знает, что сделать, чтобы боль перестала беспокоить. Первый приступ краткосрочен, постепенно боль будет длиться все дольше и дольше, до тех пор, пока заболевание не перерастет в хроническую подагру.
При развитии подагры всегда происходит воспаление большого пальца на ноге. В исключительных случаях воспаление поражает другие суставы. Боль чаще всего возникает ночью, сон нарушается. Кожа вокруг больного места отекает и приобретает багровый оттенок. Из-за отека палец не может шевелиться. Такие типичные симптомы позволяют заподозрить развитие заболевания на раннем этапе развития.
Артрит при подагре может быстро перейти в хроническую форму. Если не начать лечение вовремя, боль станет постоянной. В итоге произойдет полное или частичное разрушение хряща. Лечение должно проходить под контролем специалиста.
Ревматоидный артрит
При развитии заболевания поражаются мелкие суставы на ногах и руках, в частности на пальцах. Для ревматоидного артрита характерно поражение абсолютно всех пальцев, но чаще всего страдают суставы именно на большом пальце. Как правило, заболевание поражает только женщин, которые находятся в возрасте от 40 лет. Симптомы заболевания следующие:
1. Сильная боль, при движении она усиливается.
2. Утром пальцы скованны.
3. Кожа в месте воспаленного сустава отечная, имеет красный цвет.
4. Другие органы поражаются, например, сердце, почки.
В острой стадии развития заболевания признаки патологии выражены более сильно. Мало кто из больных может проигнорировать симптомы патологии. При ее переходе в хроническую форму, скованность и ограниченность в движении будет присутствовать почти постоянно. Лечение является эффективным только на ранней стадии, затем трудно избавиться от заболевания.
Остеоартроз
Если вдруг суставы на большом пальце начинают сильно болеть, то можно говорить о развитии такого заболевания, как остеоартроз. Это серьезная патология, которая может привести к разрушению сустава. Артрит связан с разрастанием соединительной ткани. Патология может привести к тому, что стопа просто не сможет двигаться. Если лечение не начать вовремя, на месте хряща образуются стойкие контуры, которые будет препятствовать любому движению.
Остеоартроз может поразить не только суставы большого пальца, но и другие, крупные структуры. Заболевание поражает людей в зрелом возрасте. Лечение длится долго и должно проходить под постоянным контролем лечащего врача.
Бурсит
Бурсит – это заболевание, при котором воспаляется околосуставная сумка. Симптомы проявляются в момент совершения движений, при нагрузке на стопу. Больной постоянно ощущает сильную боль, внутри как будто все жжет, палец отекает, а его цвет становится очень красным. На большом пальце может образоваться шишка. Если патологию не лечить, она будет прогрессировать дальше, в итоге сустав может полностью разрушиться, а это в свою очередь приведет к другим, более серьезным последствиям.
Травмы
Травма большого пальца не может быть не замеченной. Ушиб и развитие отека на большом пальце говорит о том, что произошла травма. Отек и боль постепенно могут нарастать, особенно если сустав вывихнут. Лечением занимается травматолог.
Воспаление суставов больших пальцев ног, причины которого описаны выше, нельзя оставлять без внимания. При возникновении подозрительных симптомов, необходимо посетить медицинское учреждение.
Причины бактерий в моче у женщин и мужчин
Симптомы
Симптоматика тесно связана с определённым видом недуга. Проявления того или иного типа патологии немного различаются.
Так, если малыш болен пиококковой разновидностью заболевания, пациент испытывает интенсивные болевые ощущения, из поражённого места выделяется гной, границы воспалительного процесса очерчены не чётко, они размыты. В результате младенец часто плачет, беспокойно ведёт себя ночью, иногда отказывается сосать грудь. По причине местного воспалительного процесса у грудничка может подняться температура.
При течении кандидозной паронихии, каликула исчезает. Задний валик подушкообразной формы нависает. Если на него слегка надавить, из-под него может выделяться секреция творожистого характера.
Недуг, начавшийся на фоне экземы, проявляется следующим образом: на покрасневшем валике появляются мелкие пузырьки, корочки, которые впоследствии шелушатся. Может возникнуть зуд, хотя и не всегда.
Псориатический вид болезни распространяется на всей фаланге пальца, также отмечается шелушение. Из поражённого участка может выделять гной.
При любой паронихии обычно наблюдается процесс онихии. Он представляет собой патологическую деформацию ногтевой пластины и её оттенка. При язвенном типе недуга может отмечаться наросты на ногтевом валике. Роговая паронихия протекает при сифилисе, отличается наличием папулезных высыпаний.
Диагностирование, прежде всего, основывается на визуальном осмотре поражённого пальца. Специалист внимательно осматривает ногтевой валик, слегка нажимает на воспалённый участок кожи, чтобы проверить выделяется ли гнойное содержимое. Помимо ногтей, осматривает малыша целиком. При постановке диагноза с целью выявить причину, специалист может взять ряд анализов на изучение.
Так специалист берёт посев на грибковую инфекцию, осуществляет окраску по Грому.
Нередко данными исследованиями специалист не ограничивается. Если присутствуют другие сопутствующие симптомы у грудничка, врач исследует, какое заболевание явилось причиной, и выявляет возбудителя. В этом случае берётся кровь, моча.
Методы лечения
Главное правило при хронической или острой форме – держать пальцы сухими. Во время уборки следует надевать резиновые перчатки, тем более, если используется бытовая химия. Терапия подбирается после выявления причины, поэтому заниматься самолечением не стоит. В домашних условиях рекомендуется делать ванночки, которые помогут снять боль и отечность до похода к врачу. Для них используют антибактериальное мыло, соду, календулу, марганцовку или морскую соль. Держат кисти или стопы в теплой жидкости примерно 15 минут, повторяют 2–4 раза в сутки. Курс лечения длится 3–5 дней, пока отечность не спадет.
Какой вид лечения Вы предпочитаете?
Можно выбрать до 3 вариантов!
Ищу метод лечения по интернету
47
1481
Спрашиваю у знакомых
60
117

Обнаружив панариций и паронихий, хирург вскрывает и дренирует пораженную область для предотвращения заражения. Дальше накладывается повязка с антибактериальным или антисептическим средством. Иногда требуется удалить пластину, если болезнь затронула ее или есть такая проблема, как вросший ноготь. Последующие двое суток после операции необходимо делать ванночки и обрабатывать антисептиком ранку, чтобы отек спал и не было воспаления. Подойдет Хлоргексидин, которым промывают фаланги пальцев 2–3 раза в сутки.
Легкая форма заболевания, не сопровождающаяся сильными болями и отечностью, не требует приема медицинских препаратов. Достаточно делать ванночки с лечебными травами, солью и прикладывать ихтиоловую мазь или мазь Вишневского. Постоянный дискомфорт, нагноение и пульсирующая боль являются показаниями для приема антибиотиков. В некоторых случаях доктора назначают антибактериальные средства. Паронихий пальца ноги или руки, появившийся на фоне грибкового заболевания, устраняется с помощью комплексной терапии. Она состоит из антимикотических (назначают препараты для внутреннего или наружного применения) и антибактериальных средств.
Паронихий хорошо поддается лечению в домашних условиях, поэтому необходимости в госпитализации нет. Она требуется в тех случаях, когда недуг поразил обширные зоны и затронул глубокие ткани.
Профилактические меры
Чтобы навсегда обезопасить себя от заболевания, необходимо четко следовать правилам профилактики. Порезав или повредив палец, надо сразу обработать его любым обеззараживающим раствором (йод, перекись водорода, Хлоргексидин) и заклеить пластырем. При начале воспалительного процесса незамедлительно обращаться к врачу, не дожидаясь абсцесса. Помимо этого, есть и другие правила:
- отказаться от привычки грызть ногти, если она есть;
- использовать защитные перчатки во время уборки или работы с агрессивными средствами;
- регулярно посещать специалиста при наличии хронических заболеваний, которые способны спровоцировать рецидив паронихия;
- правильно делать маникюр и педикюр, применяя только чистые инструменты;
- при обрезании ногтей стараться не срезать их слишком коротко и не закруглять пластины.
Надевать мокрую обувь настоятельно не рекомендуется. Во влажной и теплой среде бактерии быстро размножаются и способны вызвать грибковое заболевание. Если появились признаки микоза, то лучше обратиться к доктору и вылечить недуг на ранней стадии.
Возникновение покраснения вокруг ногтевой пластины, а также болевых ощущений и гноя говорит о развитие паронихия. Заболевание сопровождается неприятными симптомами и причиняет сильный дискомфорт человеку. В легкой форме панариций и паронихий можно вылечить самостоятельно, делая ванночки и использую обеззараживающие средства. Запущенный придется вскрывать у хирурга, а затем правильно ухаживать за ранкой.
Диагностика
Даже на начальном этапе развития болезни, когда клиническая картина еще нечеткая, распознавание паронихии не составляет трудностей – благодаря локализации заболевания. Хирурги шутят: «Возле ногтя не может развиться аппендицит – поэтому диагноз ясен».
Симптомы паронихии:
- боль в области околоногтевого валика – сначала ноющего, тупого характера, затем по мере образования и скопления гноя – характерная дергающая или пульсирующая (пациенты отмечают, что в месте поражения они явственно чувствуют «пульсацию крови»); иногда боль настолько интенсивная, что до обращения в клинику пациенты всю ночь не могут уснуть;
- отечность тканей, которая может стартовать с околоногтевого валика, но потом распространяется по мягким тканям дистальной (более отдаленной от центра тела) фаланги, а в запущенных случаях – и на среднюю фалангу;
- болезненность в области ногтя, особенно при надавливании на него;
- из-за боли и отечности мягких тканей – снижение функций пальца, невозможность согнуть и разогнуть его в ближайшем до паронихии суставе;
- характерное изменение цвета кожных покровов в месте поражения – кожа краснеет, затем становится синюшной и словно прозрачной изнутри;
- на стадии нагноения – скопление под эпидермисом характерного зеленовато-серого мутного гноя;
- повышение температуры тканей;
- в запущенных случаях – повышение температуры тела до 37,5-38,3 градусов по Цельсию, а в осложненных «гнойных» случаях – еще выше.
Развитие болезни от момента повреждения кожи в области околоногтевого валика и до появления ярко выраженной симптоматики может проходить очень быстро и исчисляться несколькими часами.
Что такое паронихия?
Профилактика паронихии
Медикаментозное лечение паронихии
Лечение во многом зависит от этиологии и формы патологического процесса, наличия и отсутствия инфекционного агента, грибковой инфекции. В терапии используют средства для внутреннего применения (таблетки), антисептические растворы, противовоспалительные лекарства, мази и кремы.
Антибиотики
Если диагностика показала, что причиной выступают бактерии, то без проведения антибактериальной терапии не обойтись.
Длительность курса варьируется от 7 до 14 суток.
Обычно используются антибиотические препараты с широким спектром антибактериальной активности.
Для лечения паронихии назначают антибиотики, представленные в таблице:
Название препарата
Активное вещество
Способ применения
Противопоказания
Эритромицин
Эритромицин
Взрослому человеку назначают 200-400 мг каждые шесть часов. При необходимости увеличивают до 4000 мг в сутки. Детям 40 мг на один кг веса.
Значительное снижение слуха, гиперчувствительность, беременность, аритмия, лактация
Осторожно при патологиях почек.
Цефалексин
Цефалексин
Средняя доза для взрослого человека 250-500 мг каждые шесть часов. Таблетки пьют за полчаса до приема пищи.
Непереносимость, беременность, недостаток сахаразы в организме
Осторожно на фоне почечной недостаточности.
Тетрациклин
Тетрациклина гидрохлорид
По 250-500 мг 4 раза в день или по 500-1000 мг два раза в сутки. Детям от 8 лет назначают в зависимости от веса и интервала между применениями.
Детский возраст до восьми лет, беременность, патологии почек и печени, лейкопения.
Местная обработка
Паронихия на ноге или руке обязательно лечится с применением местных средств. Назначают растворы антисептического действия. Кратность применения – до трех раз в сутки. Обрабатывают воспаленный валик препаратами – Фурацилин, Хлоргексидин, Мирамистин, зеленка.
Между манипуляциями можно наносить Ихтиоловую мазь. Кратность до 3 раз в сутки. Ее накладывают под повязку. Длительность лечения определяется индивидуально.
Лечение при грибке
При наличии запущенной формы грибка для излечения от паронихии используют таблетки противогрибкового свойства.
Противогрибковые таблетки:
- Интраконазол. В составе вещество с одноименным названием в дозировке 100 мг. Форма выпуска – капсулы. Средство обладает противогрибковым эффектом. Дозировка зависит от вида возбудителя, клиники. Лечение длится от нескольких недель до пары месяцев.
- Флуконазол. Дозировка составляет 250 мг в неделю. Прием длится в течение нескольких месяцев.
Дополнительно используются в лечебном курсе местные средства – крем Клотримазол, Акридерм, Миконазол, Микостоп. Наносят на пораженную область 1-3 раза в день. Курс терапии варьируется от 2 до 4 недель.
Препараты для предупреждения вторичной инфекции
Схема медикаментозного лечения часто включает в себя лекарственные средства, предназначенные для предупреждения развития вторичной инфекции. Назначают местные медикаменты в виде крема, раствора, порошка и мазей:
- Левомеколь мазь наносят тонким слоем на пораженную область. Лечебный курс до десяти суток.
- Банеоцин (порошок). Накладывают под повязку до 4-х раз в сутки. Предельная суточная дозировка порошка для взрослого человека не более 1000 мг.
- Диоксидин (мазь). На ноготь и кожу наносят раз в день. Терапия длится 21 день.
Оперативное вмешательство
Когда консервативная терапия не дает результата, заболевание прогрессирует, то гнойник приходится вскрывать, чтобы предупредить осложнения. Чаще всего используется хирургическое вмешательство, называемое операцией Кеневела.
Суть вмешательства в том, что хирург обнажает угол ногтевой пластины, удаляет гнойные массы и патологические ткани, устанавливает дренаж. После операции остается рана. Для ускорения регенерационных процессов и предупреждения инфицирования назначают мази и растворы – антисептические, противовоспалительные и антибиотики (перечислены выше).
Операция требует аккуратности, поскольку повреждение ногтевого ложа ведет к тому, что в дальнейшем произойдет деформация ногтя.
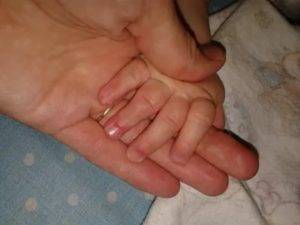
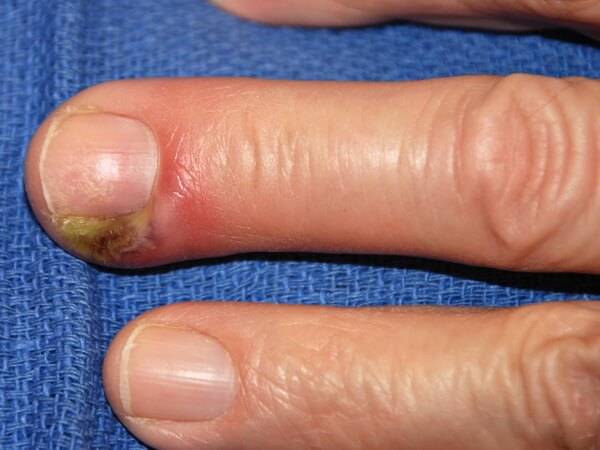 Подногтевой панариций: лечение воспаления
Подногтевой панариций: лечение воспаления Причины, симптомы и лечение болезней суставов пальцев рук
Причины, симптомы и лечение болезней суставов пальцев рук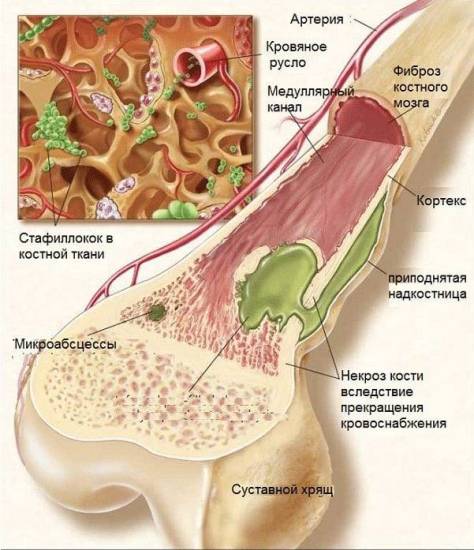 Заболевания суставов. полная информация (виды, профилактика, причины, симптомы, лечение)
Заболевания суставов. полная информация (виды, профилактика, причины, симптомы, лечение)

 Что такое кифоз грудного отдела позвоночника? причины возникновения, симптомы и лечение заболевания спины
Что такое кифоз грудного отдела позвоночника? причины возникновения, симптомы и лечение заболевания спины Боль в суставах пальцев рук: причины и лечение, что делать если болят суставы пальцев
Боль в суставах пальцев рук: причины и лечение, что делать если болят суставы пальцев Что такое спондилоартроз, симптомы и лечение заболевания
Что такое спондилоартроз, симптомы и лечение заболевания Бурсит локтевого сустава: симптомы и лечение заболевания
Бурсит локтевого сустава: симптомы и лечение заболевания