Содержание
- 1 Главное меню
- 2 Настойка каланхоэ при варикозе
- 3 Диагностирование оптиконевромиелита
- 4 Механизм зарождения и развития
- 5 Важные моменты
- 6 Лечение и прогноз оптикомиелита
- 7 Лечение болезни Девика в Юсуповской больнице
- 8 Затронутые группы населения
- 9 Оптикомиелит: причины заболевания, основные симптомы, лечение и профилактика
- 10 Как развивается миелит
- 11 Клиническая картина, симптомы оптикомиелита
- 12 Причины патологии
- 13 Краткий вывод
Главное меню
Только самые актуальные официальные инструкции по применению лекарственных средств! Инструкции к лекарствам на нашем сайте публикуются в неизменном виде, в котором они и прилагаются к препаратам.
ЛЕКАРСТВЕННЫЕ ПРЕПАРАТЫ РЕЦЕПТУРНОГО ОТПУСКА НАЗНАЧАЮТСЯ ПАЦИЕНТУ ТОЛЬКО ВРАЧОМ. ДАННАЯ ИНСТРУКЦИЯ ТОЛЬКО ДЛЯ МЕДИЦИНСКИХ РАБОТНИКОВ.
Регистрационный номер: ЛСР-001296/08-310714
Торговое название препарата: Ципрофлоксацин
Лекарственная форма: капли глазные и ушные
1-циклопропил-6-фтор-1,4-дигидрокинолин-4-оксо-7-(1-пиперазинил)-3-хинолин карбоновая кислота (в виде гидрохлорида моногидрата)
активный компонент: ципрофлоксацина гидрохлорида моногидрата в пересчете на ципрофлоксацин 3,0 мг;
вспомогательные компоненты: натрия ацетата тригидрат 0,68 мг, маннитол 46,00 мг, динатрия эдетата дигидрат 0,50 мг, бензалкония хлорид 0,10 мг, уксусная ледяная кислота до рН 4,5-5, вода очищенная до 1,0 мл.
ОПИСАНИЕ: прозрачный, бесцветный или слегка желтоватый раствор.
ФАРМАКОТЕРАПЕВТИЧЕСКАЯ ГРУППА: Противомикробное средство, фторхинолон.
Код АТХ: S03AA07
Противомикробное средство широкого спектра действия, производное фторхинолона, подавляет бактериальную ДНК-гиразу (топоизомеразы II и IV, ответственные за процесс суперспирализации хромосомной ДНК вокруг ядерной РНК, что необходимо для считывания генетической информации), нарушает синтез ДНК, рост и деление бактерий; вызывает выраженные морфологические изменения (в том числе клеточной стенки и мембран) и быструю гибель бактериальной клетки.
Действует бактерицидно на грамотрицательные организмы в период покоя и деления (так как влияет не только на ДНК-гиразу, но и вызывает лизис клеточной стенки), на грамположительные микроорганизмы — только в период деления.
Низкая токсичность для клеток макроорганизма объясняется отсутствием в них ДНК-гиразы. На фоне приема ципрофлоксацина не происходит параллельной выработки устойчивости к другим антибиотикам, не принадлежащим к группе ингибиторов гиразы, что делает его высокоэффективным по отношению к бактериям, которые устойчивы, например к аминогликозидам, пенициллинам, цефалоспоринам, тетрациклинам и многим другим антибиотикам.
К ципрофлоксацину чувствительны грамотрицательные аэробные бактерии: энтеробактерии (Escherichia coli, Salmonella spp., Shigella spp., Citrobacter spp., Klebsiella spp., Enterobacter spp., Proteus mirabilis, Proteus vulgaris, Serratia marcescens, Hafnia alvei, EdwardsieIla tarda, Providencia spp., Morganella morganii, Vibrio spp., Yersinia spp.), др. грамотрицательные бактерии (Haemophilus spp., Pseudomonas aeruginosa, Moraxella catarrhalis, Aeromonas spp., Pasteurella multocida, Plesiomonas shigelloides, Campylobacter jejuni, Neisseria spp.), некоторые внутриклеточные возбудители — Legionella pneumophila, Brucella spp., Chlamydia trachomatis, Listeria monocytogenes, Mycobacterium tuberculosis, Mycobacterium kansasii, Corynebacterium diphtheriae; грамположительные аэробные бактерии: Staphylococcus spp. (Staphylococcus aureus, Staphylococcus haemolyticus, Staphylococcus hominis, Staphylococcus saprophyticus), Streptococcus spp. (Streptococcus pyogenes, Streptococcus agalactiae).
Большинство стафилококков, устойчивых к метициллину, резистентны и к ципрофлоксацину. Чувствительность Streptococcus pneumoniae, Enterococcus faecalis, Mycobacterium avium (расположенных внутриклеточно) — умеренная (для их подавления требуются высокие концентрации).
К препарату резистентны: Bacteroides fragilis, Pseudomonas cepacia, Pseudomonas maltophilia, Ureaplasma urealyticum, Clostridium difficile, Nocardia asteroides. Неэффективен в отношении Treponema pallidum.
Резистентность развивается крайне медленно, поскольку, с одной стороны, после действия ципрофлоксацина практически не остается персистирующих микроорганизмов, а с другой — у бактериальных клеток нет ферментов, инактивирующих его.
Cmax в плазме при использовании глазных капель — менее 5 нг/мл. Средняя концентрация — ниже 2.5 нг/мл.
В офтальмологии: инфекционно-воспалительные заболевания глаз (острый и подострый конъюнктивит, блефарит, блефароконъюнктивит, кератит, кератоконъюнктивит, бактериальная язва роговицы, хронический дакриоцистит, мейбомит (ячмень), инфекционные поражения глаз после травм или попадания инородных тел), пред- и послеоперационная профилактика инфекционных осложнений в офтальмохирургии.
В оториноларингологии: наружный отит, лечение послеоперационных инфекционных осложнений.
Гиперчувствительность, вирусный кератит, детский возраст (до 1 года — для глазных капель).
При беременности и в период лактации Ципрофлоксацин следует применять лишь тогда, когда возможная польза для матери оправдывает потенциальный риск для плода (ребенка).
В офтальмологии: при легкой и умеренно тяжелой инфекции закапывают по 1-2 капли в конъюнктивальный мешок пораженного глаза каждые 4 часа, при тяжелой инфекции по 2 капли каждый час. После улучшения состояния дозу и частоту инстилляций уменьшают.
При бактериальной язве роговицы: по 1 капле каждые 15 минут в течение 6 часов, затем по 1 капле каждые 30 минут в часы бодрствования; на 2 день — по 1 капле каждый час в часы бодрствования; с 3 по 14 день — по 1 капле каждые 4 часа в часы бодрствования.
В оториноларингологии: осторожно очищается наружный слуховой проход. Рекомендуется, чтобы при употреблении раствор имел комнатную температуру или тела во избежание вестибулярной стимуляции
Препарат закапывают в наружный слуховой проход. Рекомендуемая доза — 3-4 капли 2-4 раза в день или чаще в зависимости от необходимости. Пациент должен лежать на противоположном больному уху боку в течение 5-10 минут после инсталляции. В единичных случаях после локального очищения можно закладывать в ухо, в наружный слуховой проход ватный тампон, смоченный раствором ципрофлоксацина; тампон может находиться в наружном слуховом проходе до следующей процедуры. В основном длительность лечения не должна превышать 5-10 дней. В некоторых случаях, лечение может быть продлено, если локальная флора является чувствительной.
Аллергические реакции, зуд, жжение, легкая болезненность и гиперемия конъюнктивы или в области наружного слухового прохода и барабанной перепонки, тошнота, редко — отек век, светобоязнь, слезотечение, ощущение инородного тела в глазах, неприятный привкус во рту сразу после закапывания, снижение остроты зрения, появление белого кристаллического преципитата у больных с язвой роговицы, кератит, кератопатия, появление роговичных пятен или инфильтрация роговицы, развитие суперинфекции.
Данные по передозировке ципрофлоксацина при использовании в форме глазных капель отсутствуют. При случайном применении препарата внутрь появление симптомов передозировки маловероятно, так как содержание препарата в одном флаконе капель крайне мало (15 мг), при максимальной суточной дозе для взрослого 1 г (500 мг для детей). При случайном применении препарата внутрь — проконсультируйтесь с врачом.
Взаимодействие капель Ципрофлоксацина с другими препаратами при одновременном применении не выявлено.
Имеются сведения, что системное применение некоторых хинолонов приводит к повышению концентрации теофиллина в плазме крови, влияет на метаболизм кофеина и усиливает действие пероральных антикоагулянтов, таких как варфарин и его производные. Сообщалось о временном повышении уровня креатинина в сыворотке крови у пациентов, которым назначали циклоспорин вместе с системным применением ципрофлоксацина.
Ципрофлоксацин несовместим со щелочными растворами.
Раствор в виде глазных капель не предназначен для внутриглазных инъекций. При использовании других офтальмологических лекарственных средств интервал между их введением должен составлять не менее 5 минут. Применение препарата следует прекратить при появлении любых признаков гиперчувствительности. Пациента следует информировать о том, что если после применения капель длительное время продолжается или нарастает конъюнктивальная гиперемия, то следует прекратить использование препарата и обратиться к врачу. В период лечения препаратом не рекомендуется ношение мягких контактных линз. При использовании жестких контактных линз следует снять их перед закапыванием и вновь одеть через 15-20 минут после инсталляции препарата.
Капли глазные и ушные 0,30 %. По 5 мл раствора в белый полимерный флакон-капельницу закрытый полимерной крышкой с предохранительным кольцом. По одному флакону-капельнице вместе с инструкцией по применению в картонной пачке.
В сухом, защищенном от света месте, при температуре не выше 25 °С.
В недоступном для детей месте.
3 года. После вскрытия флакона хранить не более 4 недели.
Не использовать по истечении срока годности, указанного на упаковке.
УСЛОВИЯ ОТПУСКА ИЗ АПТЕК
По рецепту врача.
К.О. Ромфарм Компани С.Р.Л.,
ул. Ероилор 1А, Отопень, Румыния.
Претензии по качеству препарата направлять по адресу:
ООО «Ромфарма», Россия
121596, г. Москва, ул. Горбунова, д. 2, стр. 204, тел./факс: (495) 269-00-39.
Материалы:
Препарат Ципрофлоксацин — капли ушные и глазные группы фторхинолонов, выпускаются во флаконе-капельнице на 5 мл. В состав входят ципрофлоксацин, тригидрат ацетата натрия, магнитол, дигидрат эдетата динатрия, хлорид бензалкония, вода дистиллированная. Одно из самых эффективных фторхинолонных средств. Широко применяется для лечения заболеваний глазного яблока и ушных проходов.
Существует две формы препарата Ципрофлоксацин: капли глазные и капли ушные. Он быстро устраняет болезненные ощущения и другие симптомы заболеваний, а также убирает бактерии, которые послужили причиной болезни. Из аптеки медицинское средство отпускается только по рецепту врача. Инструкция по применению прилагается.
Капли глазные и ушные Ципрофлоксацин показаны к применению при таких заболеваниях:
- конъюнктивит;
- кератит;
- ячмень;
- инфекционные болезни глаз при поражении глазного яблока инородными средствами;
- при операционном вмешательстве как профилактика осложнений болезней глаз;
- язва роговицы глаза;
- блефарит;
- отит;
- профилактика заболеваний уха после операционного вмешательства.
Противопоказан к использованию до 1 года при лечении глаз, также при аллергических реакциях на действующие вещества средства. При беременности и кормлении грудью применение проводится под строгим контролем лечащего врача.
Препарат Ципрофлоксацин широкого спектра действия имеет антибактериальные свойства. При местном применении нарушает работоспособность и развитие ДНК бактерий, подавляет их функции роста и размножения. Вызывает поражение и разрушение клеточных стенок и мембран, что приводит к гибели клеток микроорганизмов.
Нетоксичен для клеток организма-носителя бактерий. При приеме данного средства не выявлено привыкания организма к действующим веществам препарата, не отмечается устойчивости к активным компонентам для системного лечения инфекций. Высокоэффективен в лечении устойчивых бактерий. Раствор действенен при мультирезистентной флоре. Пациенты отмечают быстрое и эффективное действие средства, несмотря на его низкую стоимость.
При лечении офтальмологических заболеваний инструкция по применению Ципрофлоксацина предлагает различные варианты в зависимости от тяжести патологии. При заболевании І степени в глаза нужно капать нечасто, 3 раза в день. При тяжелом заболевании ІІ степени препарат капают через каждый час. Офтальмолог уменьшит дозировку и частоту закапывания после облегчения инфекции.
При поражении глазного яблока язвой Ципрофлоксацин капают каждые 15 минут на протяжении первых 6 часов. Затем капают каждые 30 минут. На 2 день лечения капают каждый час. Далее, на протяжении 14 дней, капают каждые 4 часа.
При лечении отоларингологических заболеваний препарат закапывают в прочищенный слуховой проход уха.
Раствор комнатной температуры капают 2-4 раза за день. При необходимости медицинское средство используется чаще
Обязательно нужно осторожно прочистить наружный слуховой проход перед закапыванием. После закапывания больной должен держать голову в горизонтальном положении на протяжении 5-10 минут
Курс лечения назначается на 5-14 дней, в зависимости от заболевания.
Инструкция по применению рассматриваемого препарата данных о передозировке не имеет. При проглатывании капель побочных симптомов не возникает. Побочная симптоматика средства при применении для лечения слухового прохода не отмечается.
Капли глазные и ушные Ципрофлоксацин с другими средствами для лечения офтальмологических и отоларингологических заболеваний не взаимодействуют. При приеме Циклоспорина вместе с Ципрофлоксацином, возможно временное повышение в крови пациентов креатинина. Наблюдается несовместимость со щелочными растворами.
При применении Ципрофлоксацина возможны зуд, болезненные ощущения, жжение глазного яблока или слухового прохода. Редко встречается отек век пациента, слезотечение. Очень редко проявляется тошнота. Возможно развитие аллергических реакций на действующие вещества препарата.
Хранение средства должно осуществляться в недоступном для детей, сухом, темном месте. Температура хранения — до 25°C. Срок годности препарата — 3 года. После вскрытия срок годности — 4 недели. При проявлении аллергических реакций следует немедленно обратиться к врачу.
При развитии конъюнктивной гиперемии глаза следует обратиться к врачу для диагностики и смены лечения. Использование линз для корректировки зрения во время курса лечения не рекомендуется. Действующее вещество препарата, ципрофлоксацин, быстро и эффективно обезвреживает бактерии в организме человека, поэтому препарат широко применяется в медицинской практике.
Обратите внимание: данная статья носит исключительно информационный характер и не является руководством к действию. Диагностировать причину заболевания и назначить правильное лечение может только врач
Поэтому при первых признаках заболевания настоятельно рекомендуем обратиться к специалисту. Лечение должно проводиться своевременно во избежание осложнений. Не занимайтесь самолечением, обязательно проконсультируйтесь с врачом.
- Выберите город
- Выберите врача
- Нажмите Записаться онлайн
2015-2017. BezOtita — всё про отит и другие ушные заболевания.
Вся информация на сайте носит исключительно справочный характер. Перед любым лечением необходимо обязательно проконсультироваться с врачом.
Сайт может содержать контент, не предназначенный для лиц младше 16 лет.
Материалы:
Настойка каланхоэ при варикозе
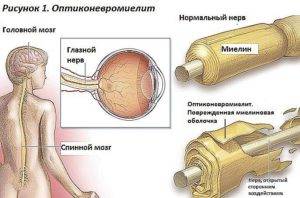
Диагностирование оптиконевромиелита
Большие критерии Миллера:
- опровержение данных об аутоиммунных болезнях иной природы, вирусное и туберкулезное воспаление ткани спинного мозга;
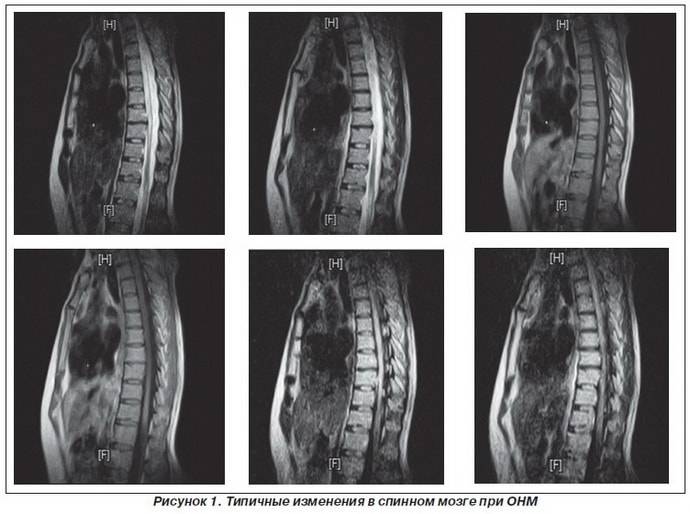
- поперечный миелит с воспалением трех и больше сегментов, определенный при выполнении МРТ;
- двусторонний или односторонний зрительный неврит.
Малые критерии Миллера:
- определение маркера в крови воспаления – антител к аквапорину-4;
- плеоцитоз в спинномозговой жидкости (повышенное количество лейкоцитов из-за нейтрофилов);
- обнаружение неспецифических очагов в гипоталамусе, продолговатом мозге при выполнении МРТ или отсутствие специфического воспаления головного мозга.
Для определения оптикомиелита требуется подтверждение одного малого и трех больших диагностических критериев.
Отличие рассеянного склероза от болезни Девика
Продолжительное время оптикомиелит считали тяжелой стадией рассеянного склероза. После определения специфического маркера заболевания – аквапорина-4 – болезнь перенесли в отдельную нозологическую группу. Между оптикомиелитом и рассеянным склерозом существуют значительные отличия в тяжести клинических проявлений и патоморфологических изменениях нервных окончаний.
Отличительные особенности болезни Девика:
- тяжелые нарушения со стороны двигательной активности конечностей и зрительного органа;
- тяжелое течение болезни;
- воспаление спинного мозга на уровне больше трех сегментов, что приводит к параличам и парезам;
- большая протяженность поражения зрительного нерва, зачастую вызывающая слепоту;
- частое двустороннее поперечное воспаление сегментов спинного мозга;
- в головном мозге очаги носят асимптомный характер или отсутствуют;
- плеоцитоз в спинномозговой жидкости (число лейкоцитов составляет больше 60 клеток);
- определение аутоиммунного маркера – аквапорина-4.
Отличительные особенности рассеянного склероза:
- поражение головного и спинного мозга, зрительного нерва;
- постепенное развитие заболевания;
- редко появляется паралич конечностей и слепота;
- неврологические симптомы средней или легкой степени тяжести;
- в спинном мозге очаги воспалительного процесса имеют несимметричный характер и образуются в одном сегменте;
- признаки воспаления структур головного мозга;
- не выявляют аквапорина-4;
- в спинномозговой жидкости не характерен плеоцитоз.
Правильное установление диагноза определяет схему поведения пациента, прогноз заболевания и характер лечения.
Механизм зарождения и развития
Постепенное уничтожение миелиновой оболочки является главным признаком всех демиелинизирующих патологий. Постепенно симптоматика будет усугубляться и зависеть от очага повреждения. Такой патологический процесс имеет свои звенья, которые привели к его развитию и механизм зарождения, на примере РС, у него следующий:
- Развивается патология вследствие возникновения фактора способного повредить механизм иммунной защиты;
- Возникший аутоиммунный сбой провоцирует базовый распад внешний оболочки аксонов;
- Постепенно уничтожается гематоэнцефалический барьер и в кровь больного попадают мозговые антигены;
- Далее, вследствие иммунной реакции на попадание в кровь антигенов, лимфоциты мигрируют в головной мозг и вырабатывают антитела, уничтожающие миелин;
- В итоге образуются очаги повреждения в белом веществе, которые напоминают по внешнему виду бляшки.
Локализуются повреждения в зависимости от типа заболевания. При РС очаги повреждения располагаются преимущественно перивентрикулярно (вокруг боковых желудочков), а при недуге Бинсвангера бляшки обнаруживаются еще и в таламусе и хвостатом теле.
Демиелинизирующие болезни обычно протекают в хронической форме и в период ремиссии может наблюдаться небольшая ремиелинизация. Такой процесс обозначает начало восстановления миелиновой оболочки. Скорость ремиелинизации обычно значительно меньше демиелинизации, а при длительном течении патологии она и вовсе останавливается.
Важные моменты
Лечение и прогноз оптикомиелита
Терапия оптикомиелита Девика представляет собой сложную задачу. Имеются противоречивые данные о результатах лечения при помощи иммуномодулирующих и иммуносупрессивных препаратов. В мире зарегистрированы всего 6 фармпрепаратов для патогенетической терапии оптикомиелита, 3 из них являются интерферонами. Однако их клиническая эффективность не доказана. С целью купирования атак миелита и неврита традиционно используют высокие дозы кортикостероидов и плазмаферез. При некупируемой атаке возможно использование ритуксимаба или митоксантрона. Терапией выбора при предупреждении обострений выступает применение преднизолона.
Симптоматическое лечение оптикомиелита включает применение миорелаксантов (дантролена, толперизона), интратекальной инфузии баклофена, антидепрессантов (имипрамина, амитриптилина), центральных анальгетиков (прегабалина), физиотерапии (электрофореза, СМТ, озокерита, парафинотерапии, массажа). С целью восстановления двигательной и чувствительной функции конечностей, улучшения координации, уменьшения спастичности показана лечебная физкультура.
Среди исходов оптикомиелита Девика может наблюдаться полное выздоровление, остаточные парезы и расстройства зрения (в наихудшем варианте — амавроз), ремиссия, в тяжелых случаях — летальный исход. Причиной последнего зачастую выступает тяжелый миелит шейных сегментов спинного мозга, приводящий к развитию дыхательной недостаточности. Прогностически более неблагоприятным считается оптикомиелит с монофазным течением, стойким двигательным дефицитом, атрофией зрительных нервов.
Лечение болезни Девика в Юсуповской больнице
В лечении болезни Девика используются препараты, подавляющие активность иммунитета, а также плазмаферез в случае неэффективности первого. Своевременная терапия в острой фазе заболевания позволяет уменьшить выраженность некоторых симптомов и препятствует ее прогрессированию.
При обнаружении вышеперечисленных признаков необходимо обратиться в Юсуповскую больницу, где будет проведена полная диагностика и лечение высококвалифицированными врачами-неврологами. Отделение реабилитации предоставляет необходимые условия для восстановления утраченных функций в кратчайшие сроки.
Затронутые группы населения
Оптикомиелит встречается у людей всех рас. Распространенность заболевания составляет примерно 1-10 на 100 000 человек и, похоже, примерно одинакова во всем мире, хотя несколько более высокие показатели были зарегистрированы в странах с более высокой долей лиц африканского происхождения. По сравнению с рассеянным склерозом, который он имитирует, он чаще встречается у лиц азиатского и африканского происхождения, но большинство пациентов с этим заболеванием в западных странах — европеоиды.
Заболеванием могут быть затронуты люди любого возраста, но обычно болезнь Девика, особенно серопозитивная по AQP4-IgG, встречается у женщин позднего среднего возраста. Равное количество мужчин и женщин имеют форму, которая не повторяется после первоначального шквала приступов, но женщины, особенно с AQP4-IgG, в четыре или пять раз чаще страдают рецидивирующей формой, чем мужчины. Дети также могут пострадать от этого состояния; у детей чаще развиваются симптомы со стороны мозга с самого начала, и, по-видимому, у них чаще монофазные проявления, чем у взрослых.
Оптикомиелит: причины заболевания, основные симптомы, лечение и профилактика
Болезнь Девика представляет собой демиелинизирующую патологию, отличающуюся избирательным поражением спинного мозга и зрительных нервов. Клинические проявления недуга обусловлены сочетанием зрительных расстройств с симптомами миелита.
Причины
Несмотря на то, что патогенез оптикомиелита изучен недостаточно, специалисты относят данную патологию к аутоиммунным заболеваниям. Специфические для данного недуга антитела NMO-IgG были выявлены в 2004 г.
Они обнаруживаются примерно у 73% больных и не выявляются у пациентов с другими аутоиммунными нарушениями,такими как типичная форма рассеянного склероза, РЭМ или иными воспалительными поражениями центральной нервной системы. В 2005 г. был обнаружен белковый канал аквапорин-4, который является мишенью для антител NMO-IgG.
Аквапорин-4 обнаруживающийся преимущественно в тканях спинного мозга, в головном мозге — перивентрикулярно и в области гипоталамуса. Аквапорин-4 локализуется в отростках астроцитов и стенках сосудов, формирующих гематоэнцефалический барьер.
Повреждение белковых каналов антителами NMO-IgGсопровождается повышением проницаемости гематоэнцефалического барьера и свободным проникновением через него других иммунных комплексов с развитием аутоиммунного воспаления.
Морфологически оптикомиелит характеризуется развитием некроза белого и серого мозгового вещества и формированием зон демиелинизации. Патологические изменения могут обнаруживаться в спинном мозге, зрительных нервах, гипоталамусе и хиазме.
В областях демиелинизации и периваскулярно при оптикомиелите обнаруживаются отложения IgG. Хронические спинальные воспалительные очаги сопровождаются развитием кистозной дегенерации, атрофии и глиоза. Иногда обнаруживается формирование полостей, характерных для сирингомиелии.
Одним из компонентов морфологических изменений при оптикомиелите во многих случаях является аутоиммунный васкулит.
Симптомы
Начальными симптомами оптикомиелита, является оптический неврит и воспалительное поражение спинного мозга. Примерно в 80% невриту зрительного нерва предшествует возникновение миелита, который возникает не позднее чем через 3 месяца с момента дебюта зрительных нарушений.
Примерно в 20% случаев оптикомиелит манифестирует симптомами миелита и только с течением времени у больного присоединяется оптический неврит. Однако зафиксированы случаи оптикомиелита, которые манифестировали лихорадкой или симптомами острой респираторной инфекции.
В редких случаях оптикомиелит может возникать на фоне других аутоиммунных заболеваний, таких как ревматоидный артрит, синдром Шегрена, антифосфолипидный синдром, аутоиммунный тиреоидит или тромбоцитопеническая пурпура.
В большинстве случаев при этом недуге возникает двустороннее поражение зрительных нервов.
На начальных этапах патологии пациенты жалуются на нарушение четкости изображения, появление пелены перед глазами и болей в глазнице.
После устранения острого воспаления у некоторых больных может наблюдаться частичное восстановление зрительной функции, однако чаще всего возникает полная атрофия зрительного нерва и слепота.
Диагностика
При постановке диагноза наряду с тщательным изучением клинической картины специалист учитывает данные, полученные при исследовании спинномозговой жидкости и магнитно-резонансной томографии. Также для подтверждения диагноза больному может потребоваться проведение магниторезонансной томографии.
Абсолютными диагностическими критериями оптикомиелита является наличие у больного оптического неврита и острого миелита, при отсутствии проявлений иных поражений вне спинальных структур и зрительных нервов.
Лечение
Лечение оптикомиелита – это сложная задача. Имеются противоречивые данные о результатах лечения при помощи иммуномодулирующих и иммуносупрессивных препаратов.
На сегодняшний день мире зарегистрировано всего 6 фармпрепаратов,которые могут использоваться в патогенетической терапии оптикомиелита, 3 из которых являются интерферонами. Однако их клиническая эффективность не доказана.
Симптоматическая терапия оптикомиелита основана на применении миорелаксантов, интратекальной инфузии баклофена, антидепрессантов, центральных анальгетиков, физиотерапевтического лечения. С целью восстановления двигательной и чувствительной функции конечностей, улучшения координации, уменьшения спастичности больным показана лечебная физкультура.
Профилактика
В связи с тем, что причины оптикомиелита пока не установлены методы профилактики данного заболевания не разработаны.
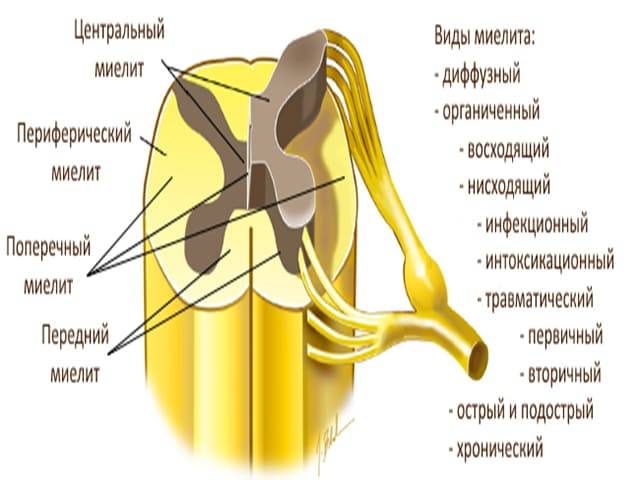
Как развивается миелит
Вне зависимости от причины, механизм развития этой болезни всегда одинаков: в результате повреждения ткани спинного мозга развивается отек. Спинномозговой канал достаточно узок, и отечным тканям некуда расширяться.
В результате нарушается кровообращение, сдавливаются кровеносные сосуды, в них возникают тромбы. Тканям не хватает кислорода, а они очень чувствительны к гипоксии. В результате клетки гибнут и замещаются соединительной тканью, которая уже не может проводить нервные импульсы. Этим обусловлены последствия заболевания, которые могут остаться даже после выздоровления.
Клиническая картина, симптомы оптикомиелита
По характеру протекания болезни и преобладанию той или иной клинической картины принято выделять несколько форм оптикомиелита:
- монофазный – характеризуется одновременным поражением миелиновых оболочек спинного мозга и зрительного тракта, что приводит к тяжелому нарушению их функций (встречается в 10-15% случаев);
- ремитирующий – постепенное поражение разной группы нервных волокон, чередование периодов обострения и относительного благополучия (встречается в 85-90-% случаев, по прогнозу более благоприятный вариант).
Основные симптомы оптикомиелита следующие:
- постепенное или внезапное снижение остроты зрения, вплоть до полной слепоты (в тяжелых случаях);
- болезненность при движении глазных яблок;
- появление «пелены» перед глазами, нечеткость зрения;
- нарушение подвижности и чувствительности в конечностях (могут проявляться тетра- или парапарезами);
- дискоординация движения в нижних конечностях, затруднение в сохранении выбранной позы, слабость и атония мышц;
- нарушения в работе тазовых органов (длительные запоры, задержка мочеиспускания или недержание кала и мочи);
- резкие «простреливающие» боли в разных отделах позвоночника, иррадиирующие в верхние или нижние конечности, шею, голову и другие части тела (симптом Лермитта, он наблюдается примерно в 35% случаев);
- неспецифические вегетативные расстройства: сильная одышка, усиление частоты сердечных сокращений, повышенная потливость, слабость и т.д.
Причины патологии
Болезнь Девика является аутоиммунным заболеванием, точную причину которого на сегодняшний день не установили. Патологический процесс развивается при локальных аутоиммунных воспалениях в нервной системе. Если увеличивается проницаемость барьера между оболочками мозга и сосудами, то это приводит к развитию патологического процесса.
При отсутствии миелина наблюдается нарушения в работе определенного нерва. Дополнительно наблюдается прогрессирование локального васкулита, что приводит к нарушению кровообращения в патологическом участке.
В некоторых случаях наблюдается прогрессирование синдрома Девика при аутоиммунных болезнях – ревматоидном артрите, системной красной волчанки.
Причиной патологического процесса может стать дерматомиозит. Заболевание появляется при синдроме Шегрена. В группе риска находятся люди с идиопатической тромбоцитопенической пурпурой.
Болезнь Девика появляется при разнообразных аутоиммунных заболеваниях, поэтому пациенту рекомендовано внимательно следить за своим здоровьем.
Краткий вывод
Лечение суставов при артрозе травами дает отличные результаты. Все же для быстрого эффекта лечить заболевания нужно в комплексе с медикаментозными назначениями врача. К тому же доктор должен наблюдать за ходом лечения, назначать дозы и необходимость использования тех или иных методов народной медицины. Только комплексное лечение даст хороший результат.
 Что такое аномалия киммерли, симптомы, продолжительность жизни и как лечить болезнь?
Что такое аномалия киммерли, симптомы, продолжительность жизни и как лечить болезнь? Болезнь бехтерева
Болезнь бехтерева Болезнь педжета
Болезнь педжета

 Болезнь келлера
Болезнь келлера Болезнь осгуда шляттера
Болезнь осгуда шляттера Болезнь гентингтона
Болезнь гентингтона Болезнь подагра и ее последствия
Болезнь подагра и ее последствия