Содержание
Диагностические мероприятия
Вам будет интересно:Диетический завтрак для похудения — рецепты и рекомендации
Вопрос о необходимости терапии поднимается лишь после тщательного обследования, включающего следующие пункты:
- Визуальный осмотр конечности.
- Сбор жалоб пациента.
- Выяснение анамнеза болезни и данных о ранее полученных травмах, перенесенных инфекциях, принимаемых лекарствах и так далее.
- Установление причин возникновения патологии.
- Рентген колена.
- Ультрасонография и КТ.
В подавляющем большинстве случаев диагностика болезни достаточно проста. При наличии характерных симптомов патологии и присутствии факторов риска, диагноз устанавливается уже после проведения опроса и осмотра ребенка.
Для подтверждения установленного диагноза больной проходит рентгенографическое исследование собственно коленных суставов и смежных с ними костей, выполняемое в боковых проекциях.
При этом на снимках четко просматривается остеохонропатия либо фрагментация костей.
В случаях, когда диагностика по каким-либо причинам затруднительна, пациенту рекомендуют прохождение МРТ либо КТ. Кроме того, информативным методом является УЗИ сустава и окружающих его мягких тканей.
Показатели лабораторных исследований при заболевании Осгуда — Шлаттера не изменены.
Методы лечения
Болезнь Осгуда-Шляттера излечивается в 99 % случаев. При диагностировании этой болезни любое лечение будет только сдерживать прогрессирование патологического процесса. Выздоровление происходит самостоятельно без специального лечения. Терапия назначается только для снятия симптомов.
Полного излечения можно ожидать только с остановкой роста костей. Обычно это происходит в возрастной период от 17 до 20 лет.
Консервативная терапия
Консервативные методы позволяют достичь ремиссии в подавляющем большинстве случаев.
Первый и обязательный этап терапии – отмена интенсивной физической активности (отказ от тренировок и всевозможных репетиций).
Для снятия нагрузки с ноги может потребоваться ортез (фиксирующая накладка из ткани со вставками пластика или металла) или фиксирующая повязка. Если этих мер недостаточно, то пациенту накладывают гипс на срок до нескольких недель.
Второй этап – назначение комплекса медикаментов, которые помогут устранить боль и снимут асептическое воспаление тканей:
- Для обезболивания назначают местные средства, хороший эффект дают Диклофенак-гель, Фастум-гель или Индометацин. Медикаменты в таблетках или уколах применяют очень редко.
- Неприятные ощущения помогает снять электрофорез с Новокаином (под влиянием электрического тока малой силы лекарство попадает прямо к месту назначения)
- Поврежденные участки кости укрепляют, применяя электрофорез, насыщающий кость кальцием.
После стихания выраженности симптомов лечение болезни Шляттера коленного сустава продолжают, назначая физиотерапию. Она помогает улучшить метаболизм в тканях, ускорить их восстановление и заживление.
Лечащий врач может назначить:
- ударно-волновую и магнитотерапию;
- грязевые аппликации;
- парафинотерапию;
- УВЧ (ультравысокочастотную терапию);
- массаж;
- ЛФК, задействующую мышцы бедра.
Консервативная терапия длится не менее 3–6 месяцев, редко – до 3 лет. Все это время ноге обеспечивают покой без строгого постельного режима.
Оперативное лечение
Хирургические методы применяют при:
- быстром разрушении кости;
- упорных болях;
- сохранении симптомов после 20 лет.
Обычно операцию проводят не раньше, чем в 14 лет. Отмерший участок кости и ее отломки удаляют, дефект восстанавливают специальным трансплантатом.
После процедуры на ногу накладывают давящую повязку (сроком на 4 недели), назначают антибиотики (Доксициклин, Цефазолин, Амоксиклав) и противовоспалительные средства (Ибупрофен, Вольтарен, Диклофенак), а также физиотерапию.
На восстановление конечности после операции уходит до 3 месяцев, на полное восстановление – не меньше 6. После этого срока ногу разрешают нагружать в прежнем режиме.
Профилактикой заболевания является разумное ограничение физических нагрузок.
Остеопатия
Из альтернативных способов лечения болезни Шляттера хорошие результаты дает остеопатия. В основе этой альтернативной системы – восстановление баланса между различными частями и структурами тела с целью улучшения их функций.
Остеопатия напоминает массаж и мануальную терапию.
В процессе лечения удается:
- Расслабить связки, сухожилия и мышцы.
- Восстановить кровоснабжение пораженной области.
- Снять выраженные симптомы.
- Запустить процессы саморегуляции и даже обратное развитие заболевания.
Большое преимущество остеопатии – отсутствие возрастных ограничений.
Народная медицина
В домашних условиях можно лечиться доступными средствами по рецептам народной медицины:
- Компресс, улучшающий кровоснабжение. Возьмите свежую луковицу. Измельчите в блендере, добавьте 0,5 ч. л. сахара. Выложите смесь на ткань, прикладывайте к месту поражения (на 2–4 часа) в течение месяца. Повторите через 2 недели.
- Прогревающая растирка. Возьмите по 1 ч. л. камфарного масла, сока алоэ, ментола. Добавьте в смесь по 0,5 ч. л. гвоздичного и эвкалиптового масла. Втирайте в область поражения 2 раза в день (если нет раздражения – месяц или до исчезновения беспокоящих симптомов). Повторите курс через 14 дней.
Лечение болезни Шлаттера
Большинству пациентов с синдромом Осгуда-Шлаттера показано амбулаторное консервативное лечение. Пациент наблюдается у ортопеда, травматолога, хирурга. Первым делом необходимо осуществить следующее:
- Исключить физические нагрузки.
- Обеспечить максимально возможный покой пораженного коленного сустава. В тяжелых случаях накладывается фиксирующая повязка.
В целом, существует два варианта лечения: консервативное и хирургическое. В первом случае терапия может длиться от полугода до 2 лет, поскольку это максимальное количество времени, в течение которого наблюдается болезнь Шлаттера. Симптомы недуга самоустраняются к моменту окончания роста костей – примерно к 17-19 годам. Общие методы лечения:
- ношение бандажа;
- прием лекарственных препаратов;
- прохождение курса физиотерапии;
- при наличии показаний – хирургическое вмешательство.
Консервативная терапия
Нехирургическое лечение проводится сразу несколькими методами. Основная цель терапии – обеспечение благоприятных условий для восстановления коленного сустава. Дополнительно предпринимаются меры по уменьшению неприятных проявлений болезни. Для выполнения этих задач больному назначаются:
- Медикаментозное лечение. Для купирования симптомов синдрома Осгуда-Шлаттера используют нестероидные противовоспалительные средства (Ибупрофен, Тайленол), препараты кальция, антиагреганты, анальгетики, витамины группы В и Е.
- Ограничение физических нагрузок. Пациент с синдромом Осгуда-Шлаттера должен избегать бега, прыжков, стояния на коленях и приседаний. Вместо травматичных видов спорта стоит выбрать более щадящие методы – плавание в бассейне.
- Ношение бандажа или фиксирующих повязок. Они уменьшают амплитуду смещения хоботовидного отростка.
- Занятия лечебной физкультурой. Специально подобранный комплекс упражнений направлен на растягивание четырехглавой мышцы бедра и подколенных сухожилий.
Физиотерапевтические методы
Проведение курса физиотерапии зависит от присвоенной больному рентгенологической группы. С учетом этого врач может назначить следующие процедуры:
|
Номер рентгенологической группы |
Рекомендованные процедуры физиотерапии |
|
I |
|
|
II |
|
|
III |
|
Часто физиотерапевтическое лечение дополняется и другими эффективными процедурами. При синдроме Осгуда-Шлаттера полезны следующие методы физиотерапии:
- ультрафиолетовое облучение;
- электрофорез;
- фонофорез;
- лазеротерапия;
- ударно-волновое лечение.
Хирургическое лечение
Суть операции – удаление всех отделившихся костных фрагментов с дальнейшим проведением пластики связок и сухожилий. Бугристость большеберцовой кости фиксируют при помощи подшивания костного трансплантата. В послеоперационный период пациенту прописывают медикаменты, которые ускоряют заживление костей. На протяжении 1 месяца рекомендовано ношение бандажа или давящей повязки. Показания к хирургическому лечению:
- Возраст ребенка на момент диагностирования болезни составляет 14 лет и больше.
- Стойкий болевой синдром, который не снимается другими методами.
- Лечение болезни в течение более 2 лет и неэффективность консервативной терапии.
- Фрагментация большеберцовой бугристости и отделение отломков кости.
Как лечить болезнь Шлаттера
Ортопеды рекомендуют выжидательную тактику и покой, а именно:
- ограничить физическую активность;
- использовать холодные компрессы в период воспаления;
- снимать боль противовоспалительными средствами;
- носить наколенник;
- укреплять мышцы.
При воспалении лед прикладывают на 15-20 минут каждые 2-4 часа. Не рекомендовано применять кортикостероиды, в том числе внутрисуставно – препараты могут вызвать атрофию подкожной жировой клетчатки.
Также применяются физиотерапевтические методы: магнитотерапия, лечение грязями, ударно-волновая терапия, УВЧ, массаж нижних конечностей, парафинолечение.
Хирургические методы
Хирургическое вмешательство у подростков не оправдано. Удаление фрагмента костной ткани может привести к преждевременному сращению большеберцового бугорка. Как лечить болезнь Шляттера у детей, если болезнь не проходит самостоятельно?
Вмешательство проводится у скелетно-зрелых пациентов. Исследование показало, что почти 80% пациентов восстановили прежний уровень предоперационной спортивной активности. Чаще всего применяется иссечение около и внутрисухожильных костей.
Удаление части большеберцового бугорка проводится не всегда. Вмешательства с обычным иссечением кости – более эффективные.
Операции проводятся, если увеличение большеберцовой бугристости сохраняется. Если бугорок увеличивается из-за контрактуры разгибательного механизма сустава, то проводится активная редукция и внутренняя фиксация сухожилия. У взрослых людей, перенесших болезнь ранее, требуется иссечение бурсы, если боль при вставании на колени сохраняется.
Как лечить болезнь Шлаттера в домашних условиях народными средствами?
Народные средства как правило не используются, но дома нужно регулярно выполнять ЛФК при болезни Шляттера. Изолированное укрепление двуглавой мышцы проводят лежа с утяжелителем на голени. Помогают упражнения, связанные с развитием мышц- стабилизаторов: стойка на одной ноге, наклоны и тяги на одной ноге, стойка на нестабильной опоре.
При исчезновении боли выполняются прыжки, дающие нагрузку на стабилизирующие мышцы. Массаж фоам-роллером проводят как по передней, так и по задней поверхности бедра.
После снятия воспаления лечение в домашних условиях дополняют теплыми ваннами, аппликациями с парафином и озокеритом.
Медикаментозная терапия
Рекомендовано втирать в коленный сустав согревающие и противовоспалительные мази. Против отечности помогает Троксевазин. Среди обезболивающих средств применяются нестероидные противовоспалительные средства, но не дольше 2 недель.
Физиотерапия
Длительная иммобилизация коленного сустава противопоказана. Бандаж назначают сроком на 4-6 недель с перерывами в ношении. После утихания боли назначают упражнения:
- растяжка четырехглавой мышцы бедра;
- самомассаж и растяжка двуглавой мышцы бедра.
При наличии отека назначают магнитную терапию и УВЧ-терапию. При болевых синдромах требуется электрофорез с лидокаином, кальцием.
Болезнь Шляттера: симптомы у подростков, лечение болезни Шляттера коленного сустава
Болезнь Шляттера, или остеохондропатия большеберцовой кости – это патология опорно-двигательного аппарата, при которой вследствие постоянного воздействия травмирующих сил на большеберцовую кость в месте прикрепления к ней сухожилий мышц бедра образуется болезненная шишка (немного ниже коленной чашечки). Страдают данным заболеванием дети подросткового возраста, у которых активно растет скелет, причем преимущественно мальчики, что связано не с какими-то зависящими от половой принадлежности особенностями болезни, а с образом жизни и спортивными предпочтениями юношей.
Причины болезни Шляттера Факторы риска Симптомы болезни Шляттера Диагностика болезни Шляттера Лечение болезни Шляттера Профилактика болезни Шляттера
Факторы риска
Основной фактор риска для болезни Шляттера – это занятия спортом:
- Футболом.
- Волейболом.
- Баскетболом.
- Гимнастикой.
- Гандболом.
- Хоккеем.
- Борьбой.
- Легкой и тяжелой атлетикой.
- Фигурным катанием.
- Спортивным туризмом и пр.
Помимо этого, спровоцировать развитие рассматриваемого заболевания могут занятия балетом и некоторыми видами танцев.
Особенно часто возникновение или обострение заболевания регистрируется тогда, когда идет активная подготовка к каким-либо соревнованиям и в ходе самих соревнований.
Симптомы болезни Шляттера
Основные симптомы болезни Шляттера следующие:
- Боль и отечность под коленной чашечкой.
- Болезненность в коленном суставе во время физических нагрузок.
- Напряженность мышц бедра, болезненность по ходу сухожилия.
Интенсивность боли у всех ребят разная – все зависит от индивидуального порога болевой чувствительности и степени повреждения хрящевой ткани. Сохраняются описанные симптомы также разное количество времени: у одних больных несколько недель, у других – несколько месяцев.
После затихания острых симптомов и уменьшения отечности тканей у некоторых ребят можно прощупать небольшую шишку чуть ниже надколенника. Эта шишка сохраняется на всю жизнь, однако обычно никаких проблем в будущем она за собой не влечет и никаким образом не влияет на функционирование коленного сустава и всей нижней конечности в целом.
Симптомы болезни Шляттера могут периодически обостряться, но, как правило, во взрослом возрасте, когда кости перестают расти окончательно и хрящевая ткань в зонах роста полностью окостеневает, больные о патологии забывают.
Диагностика болезни Шляттера
Диагностировать рассматриваемое заболевание врач (ортопед или травматолог) может на основании данных, полученных в ходе беседы с пациентом (информации о занятиях спортом и жалоб), и результатов осмотра.
Для подтверждения диагноза может потребоваться дополнительные исследования – рентгенография коленного сустава и голени (позволяет оценить состояние большеберцовой кости в месте прикрепления сухожилия четырехглавой мышцы), УЗИ коленного сустава, чтобы исключить его травмы или воспалительные заболевания, анализы крови (общий клинический и ревмопробы).
Профилактика болезни Шляттера
Профилактика остеохондропатии большеберцовой кости заключается в следующем:
- в использовании во время занятий спортом специальных защитных наколенников;
- в минимизации травм колена;
- в постепенном увеличении нагрузок и обязательных разогревающих разминках в начале каждой тренировки (если мышцы и сухожилия эластичны и податливы, нагрузка на области их прикрепления к костям значительно уменьшается).
Кроме того, ортопеды рекомендуют в периоды активного роста и повышенных физических нагрузок давать юным спортсменам специальные витаминно-минеральные комплексы, в которые обязательно должен входить кальций.
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
13,261 4
(192 голос., 4,71 из 5) Загрузка…
Симптомы болезни Осгуд-Шлаттера
Выраженность негативных проявлений данной патологии у различных пациентов может отличаться в зависимости от характера полученных травм, степени физической активности и персональных особенностей организма.
Вначале развития заболевания больной начинает испытывать невнятные болевые ощущения в области колена, которые обычно появляются после или в процессе физических нагрузок на пораженную конечность. Как правило, подобная боль еще не ассоциируется с внутренним патологическим процессом и потому в этом периоде обращений к врачу достаточно мало.
С течением времени болевые симптомы начинают нарастать, локализуются в одном месте и могут проявляться не только при физической активности, но и в состоянии покоя. Вместе с тем вокруг пострадавшего колена появляются обусловленные отеками припухлости, а чуть ниже него возникает шишкообразный нарост. В этом периоде болезни пациенту (в особенности спортсмену) все сложнее становится выполнять обычные для него упражнения, а иногда и естественные движения ногой. Наибольшая интенсивность болевого синдрома отмечается в положении тела – стоя на коленях.
Помимо этого, у больного могут возникать и другие симптомы негативного характера:
При самостоятельной пальпации пострадавшего колена ощущаются точки болезненности, а также сглаженность контуров большеберцовой кости. Фактура коленного сустава осязается как плотно-эластическая, а под отечными мягкими тканями прощупывается твердое шишкообразное образование. Общее самочувствие пациента, несмотря на сопровождающие его болевые ощущения и патологические процессы в колене, существенно не изменяется. Кожные покровы над пораженным суставом не краснеют, температурные показатели остаются в норме.
В большинстве клинических случаев данное заболевание протекает в размеренной хронической форме, однако иногда может наблюдаться его волнообразное течение с периодами внезапного обострения и относительного спокойствия. Без вмешательства врача и при продолжении физических нагрузок негативная симптоматика способна сохраняться на протяжении многих месяцев и усугубляться на фоне дальнейшего механического повреждения коленного сустава. Тем не менее, проявления болезни постепенно исчезают самостоятельно в течение 1-2-х лет, а ко времени окончания срока роста костной ткани (приблизительно к 17-19 годам) обычно самоустраняются. Перед тем как лечить Осгуд-Шляттера следует всесторонне и в индивидуальном порядке оценить необходимость проведения подобной терапии, так как в некоторых случаях она может быть нецелесообразной.
Лечение
Как правило, патология хорошо поддается лечению, имеет благоприятный прогноз, но основная проблема – это длительность терапии (от 6-ти месяцев до 2-х лет) и необходимость соблюдать рекомендации по режиму физических нагрузок. Лечение может быть консервативным и хирургическим.
Консервативная терапия
Это основной вид лечения данной проблемы. Основная задача терапии – купировать болевой синдром, снизить интенсивность асептического воспаления и обеспечить нормальный процесс оссификации бугристости большеберцовой кости.
Основной метод консервативной терапии – это щадящий режим физической активности. На время лечения нужно обязательно прекратить все занятия спортом и прочие чрезмерные физические нагрузки. В обязательном порядке нужно применять различные ортопедические изделия для защиты коленного сустава – ортезы, бандажи, эластические повязки, фиксаторы, пателлярные бандажи

В комплексной терапии назначают и медикаментозную коррекцию. В случае болевого синдрома назначают в соответствующих возрастных дозах анальгетики и нестероидные противовоспалительные препараты. Также всем пациентам показаны препараты кальция, поливитамины. Обязательной составляющей консервативной терапии является физиотерапия. Пациентам назначают курсы:
- УВЧ,
- магнитной терапии,
- фонофореза,
- электофореза,
- лазерной терапии,
- ударно-волновой терапии.
Также всем пациентам показана лечебная гимнастика и курсы массажа.
Как правило, такое комплексное лечение приносит положительные результаты спустя 3-6 месяцев, но иногда терапия может затянуться. В случае, когда консервативная терапия оказалась неэффективной, а болезнь прогрессирует, развиваются ее осложнения, прибегают к оперативному вмешательству.

Хирургическое лечение
Показаниями к назначению операции у пациентов с болезнью Осгуда-Шлаттера являются:
- длительное течение патологии и неэффективность консервативной терапии (когда курс лечения длится более 2-х лет);
- наличие стойкого болевого синдрома, который не устраняется прочими методиками лечения;
- если с помощью рентгенографии наблюдается фрагментация большеберцовой бугристости и наблюдается отделение отдельных отломков кости;
- если возраст ребенка на момент диагностирования болезни составляет 14 лет и больше.
Сама по себе операция считается технически несложной. Хирург удаляет все отделившееся костные фрагменты и проводит пластику сухожилий и связок. Реабилитация после хирургического лечения не является длительной. После курса консервативного лечения ребенок снова сможет вести активный образ жизни и полностью избавиться от болезни.
Лечение
Заболевание Осгуда-Шлаттера легко излечивается. Но продолжительность лечения довольно длительная — от 4 до 24 месяцев с необходимостью снижения на этот период физических нагрузок. При незначительных проявлениях болезни бывает достаточно только местных препаратов наряду с иммобилизацией коленного сустава. При более серьезной патологии дополнительно проводятся физиопроцедуры и даже возможно оперативное вмешательство.
Консервативная терапия
Основу лечения составляет консервативная терапия, направленная на устранение боли, снятие воспаления и нормализацию окостенения бугристости. Для этого сначала выполняется иммобилизация сустава путем наложения накладки, пателлярного бандажа, ортеза. Также может использоваться эластичный бинт или другая закрепляющая повязка.
Для устранения болевых и воспалительных симптомов используются такие препараты:
- «Фастум-гель», «Финалгон», «Индометацин» — для снятия боли;
- «Ибупрофен», «Диклофенак» — для уменьшения воспаления;
- поливитамины с кальцием — для общего укрепления.
Дозировка всех лекарств устанавливается врачом в индивидуальном порядке.
Физиотерапевтические процедуры
При болезни Осгуда-Шлаттера физиопроцедуры назначаются по результатам рентгенографии и могут включать:
- электрофорез — с лидокаином, никотиновой кислотой, гиалуронидазой, другими препаратами в зависимости от симптомов;
- магнитную терапию — применяется как альтернативный метод лечения при неэффективности других методик;
- ударно-волновую терапию — ударные пневматические или электромагнитные волны проникают в ткани и снимают воспалительный процесс;
- лазеротерапии — с применением лазера низкой интенсивности, расширяющего сосуды, снимающего воспалении и боль, улучшающего заживление;
- УВЧ, ЛФК, массаж.
Лечение физиотерапевтическими методами дает хорошие результаты, но должно выполняться в течение 3-5 месяцев, а иногда и дольше. В случае неэффективности консервативного и физиотерапевтического метода может проводиться хирургическая операция.
Оперативное вмешательство
Избавление от болезни Осгуда-Шлаттера хирургическим путем выполняется редко. Показаниями к такому методу могут стать:
- тяжелые поражения колена с появлением отломков большеберцовой кости;
- стойкий болевой синдром, который невозможно устранить;
- длительное (более 2 лет) течение болезни, не поддающейся медикаментозному и физиотерапевтическому лечению.
Хирургическая операция проводится только у подростков старше 14 лет. Исключением являются особые клинические ситуации.
Сама операция технически несложная. В зависимости от поражения обычно удаляются фрагментарные костные части и подшиваются связки. В послеоперационный период:
- на колено надевается давящая повязка без гипсовой иммобилизации сустава;
- болевой синдром сначала купируется, а через 2 недели сам исчезает полностью;
- проводится консервативное лечение, состоящее из медикаментозной терапии и физиопроцедур.
Реабилитационный период не является длительным. Вернуться к активной жизни можно через 6 месяцев, но только после прохождения повторного обследования.
В дальнейшем для профилактики заболевания при спортивных или других высоких нагрузках необходимо соблюдать правильный режим тренировки и работы:
- предварительно разогревать мышцы, разминать суставы;
- обеспечивать периодический отдых;
- использовать наколенники для поддержания связок.
Также к эффективным превентивным мерам относится правильное питание и регулярный прием витаминно-минеральных комплексов для суставов.
Предлагаем посмотреть видео, в котором идет речь о причине болевых ощущений в коленных суставах у детей, а также рассказано о диагностике и лечении болезни Осгуда-Шлаттера.
Постановка диагноза
Большую роль в выявлении заболевания играет внешний осмотр и рентгенологическое обследование. Также возможно назначение дополнительных методов диагностики для исключения инфекционного поражения сустава.
Осмотр лечащего врача
Предварительный диагноз ставится при выявлении доктором симптомов остеохондропатии. Косвенным признаком болезни является детский или подростковый возраст, а также данные истории заболевания – появление симптомов после физической нагрузки.
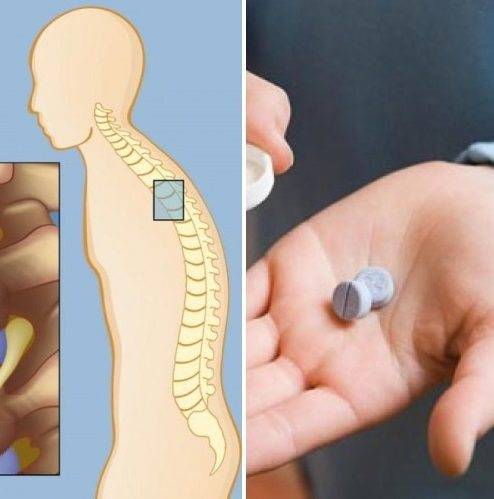
Как показано на фото болезнь Осгуда Шляттера характеризуется отёком и последующим формированием шишки в нижней части колена.
Рентгенологическое обследование
Самый информативный инструментальный метод при данной патологии. При исследовании делаются снимки в двух проекциях – прямой и боковой. Наиболее информативным является проведение рентгена в динамике для выявления процесса прогрессирования болезни.
Рентгенологические признаки болезни Шляттера:
- Небольшие «свисающие» удлинения бугристости большеберцовой кости,
- Наличие одного или нескольких костных обломков.
Благодаря рентгену удаётся отличить данную патологию от болезни Кенига, имеющую схожую симптоматику – отламывание отмершего участка хрящевой ткани, расположенного внутри сустава. При проведении рентгена доктор сразу увидит, какая область повреждена – бугристость кости или хрящ.
Другие методы
Для дополнительного обследования возможно назначение радиоизотопного и ультразвукового исследования, магниторезонансной томографии, денситометрии, а также анализов крови.
Радиоизотопное сканирование основано на введении в кровоток специальных радиоактивных веществ, безопасно влияющих на организм.
Денситометрия позволяет определить участки поражения костной ткани и отрывы связок от костей.
УЗИ и МРТ выявляют повреждение связки надколенника, а также осложнения в виде смещения коленной чашечки и развитие воспаления в суставе.
Для дифференциации от инфекционного и аутоиммунного поражения сустава назначаются:
- Общий анализ крови,
- Анализ крови на ревматоидный фактор и С-реактивный белок,
- Полимеразная цепная реакция.

 Болезнь осгуда-шляттера
Болезнь осгуда-шляттера


 Болезнь осгуда-шлаттера в футболе
Болезнь осгуда-шлаттера в футболе










 Болезнь бехтерева
Болезнь бехтерева Болезнь келлера
Болезнь келлера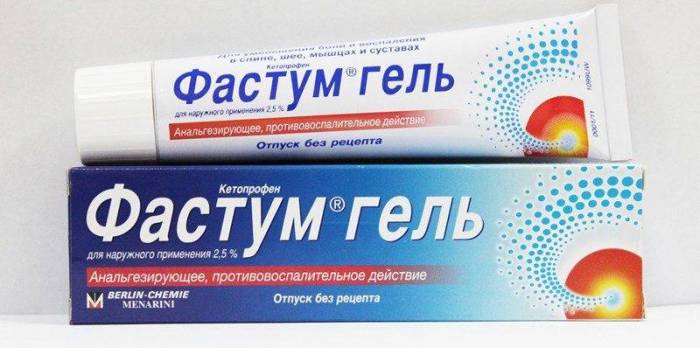 Болезнь кенига коленного сустава
Болезнь кенига коленного сустава Болезнь педжета
Болезнь педжета