Содержание
- 1 Почему происходит защемление в шейном отделе позвоночника
- 2 Формы невралгии и особенности протекания болезни
- 3 Что такое сакроилеит
- 4 Симптомы
- 5 Лечение в домашних условиях
- 6 Причины
- 7 Причины развития невралгии
- 8 Что делать, если защемило спину?
- 9 Возможные осложнения при заболевании
- 10 Иннервация шейного отдела
- 11 Причины
- 12 Особенности органа
- 13 Симптоматика шейной невралгии
- 14 Добавочный нерв. Оценка функции добавочного нерва
Почему происходит защемление в шейном отделе позвоночника
Вызвать защемление нервов в шейном отделе могут разнообразные патологии:
- Врожденные пороки развития шейного отдела (чаще всего наблюдаются шейные ребра и аномалии в первых двух шейных позвонках).
- Родовые травмы из-за неправильного положения плода в утробе, тяжелых родов и иных причин (врожденные вывихи, подвывихи, кривошея, синдром короткой шеи и др.).
- Унковертебральный артроз, при котором происходит сужение отверстия, в поперечных боковых отростках позвонков.
- Межпозвоночная грыжа шейного отдела заднебоковой направленности.
- Стеноз позвоночного канала.
- Смещение позвонков (спондилолистез).
- Воспалительные паравертебральные процессы.
Коснемся наиболее частых патологий, рассмотрим их симптомы и лечение.
Формы невралгии и особенности протекания болезни
Существует всего два вида затылочной невралгии:
- Первичная затылочная невралгия, или болезнь Арнольда.
- Вторичная затылочная невралгия, или симптоматическая.
Отличие – причина развития. Первичная начинается как самостоятельное заболевание без предшествующих болезней. Вторая форма является следствием других состояний, приводящих к повреждению затылочных нервов, их воспалению, что в итоге будет вызывать болезненные ощущения.
Причины первичной, или идиопатической, неизвестны – об этом и говорит слово «идиопатический». Механизм развития вторичной невралгии выяснен лучше.
Что такое сакроилеит
Симптомы
При невралгии шейного отдела симптомы бывают достаточно разнообразные. Но все они проявляются так, что не заметить их практически невозможно. Невралгия шейного отдела проявляется ярко. Симптомы долго терпеть вам не удастся. Так что при появлении первых же признаков шейной невралгии обращайтесь за помощью к врачам.
Основной симптом шейной невралгии — это болевой синдром. Но и он имеет свои особенности. В общей сложности можно выделить ряд основных признаков невралгии шейного отдела позвоночника:
- пульсирующая и жгучая боль в затылочном отделе;
- болевой синдром может проявляться в виде стреляющей боли;
- во многом состояние пациента напоминает мигрень;
- любые движения (особенно резкие) шеей вызывают приступы боли;
- в большинстве случаев дискомфорт ощущается только с одной стороны;
- намного реже боль двусторонняя;
- иногда даже малейшие прикосновения к шее, голове или затылку вызывают сильный болевой синдром;
- при взгляде на яркие источники света возникает боль в глазах и области бровей;
- у некоторых пациентов возникает ощущение разрыва внутри головы;
- при наклонах и разворотах шеи дискомфорт усиливается;
- симптомы проявляются при чихании или покашливаниях.
Основной симптом шейной невралгии — это болевой синдром. Но и он имеет свои особенности.
Как видите, в основном защемление нерва провоцирует болевые ощущения у человека с невралгией шейного отдела. Но это не единственные симптомы, по которым идентифицируется невралгия шейного отдела:
- при движениях головы возникает ощущения тошноты, а иногда возникает рвотный рефлекс;
- проблемные зоны становятся гиперчувствительными, и любые прикосновения только ухудшают состояния;
- мурашки по коже, ощущение холода и онемение;
- кожа шейного отдела становится красной или белой;
- активно выделяются слезы;
- при длительном течении заболевания пораженная невралгией область утрачивает былую чувствительность.
Лечение в домашних условиях
Исключительно народными средствами вряд ли удастся вылечить невралгию, однако домашние методы могут стать очень важным компонентом комплексной терапии – в сочетании с другими лечебными методиками:
- Травяные ванны. Приготовить настой из чабреца, душицы, перечной мяты (по 1 столовой ложке каждой из трав на стакан кипятка), пропустить жидкость через марлю и добавить ее в ванну с горячей водой. Затем полежать в ванной в течение 10 минут. Выполнять каждый день, в течение месяца.
- Компрессы. Измельчите овощи: картофель, соленый огурец, луковицу. Залейте кашицу разбавленным винным уксусом, дайте смеси настояться несколько часов (периодически помешивайте е). Компрессы прикладываются на лобную и затылочную зоны, утром и вечером. Процедура длится один час.
- Ушные капли. Закапайте в ухо пару капель сока сырой свеклы. Или же можно натертую свеклу завернуть в марлю и положить тампон в ухо (со стороны болевых ощущений).
- Травы внутрь. Залейте 2 ч. л. засушенной травы прострела раскрытого (ни в коем случае не применяйте свежую, она ядовитая!). Принимать раз в день, по 50 миллилитров.
Внимание еще раз: одними народными способами не лечитесь. Вы можете не только не избавиться от невралгии, но и усугубить текущее состояние
Грамотное устранение заболевания основывается на выявлении его причин.
Причины
По происхождению плечевая невралгия может быть:
- первичной (эссенциальной) — при клиническом обследовании не выявлено сопряженных заболеваний, влияющих на воспалительный процесс;
- вторичной (симптоматической) — выявляются опухоли и воспаления, отрицательно влияющие на структуру нервных волокон.
Основные причины:
- возрастные изменения организма (по статистике патология чаще встречается у пациентов преклонного возраста);
- родовые травмы (при патологических родах возможно повреждение нервного ствола у новорожденного);
- сильное и систематическое переохлаждение (резкие колебания температурного режима критически снижают иммунитет, вызывает воспаление);
- различные вирусные, грибковые, бактериальные инфекции, осложнения при простуде и гриппе – причина первичной невралгии;
- отравление организма (токсины и химические вещества могут быть возбудителями заболевания);
- опухоли, в том числе и раковые — любое новообразование вызывает сильное сдавливание нервных ответвлений (дефицит кислорода в тканях провоцирует гибель клеток, импульсы становятся слабыми или пропадают вообще);
- травмы плеча – вывихи, переломы, ушибы, микро надрывы сухожилия, повреждение мышц и связок (при быстром расширении кровеносных сосудов возникает воспаление, отеки);
- неправильно наложенный жгут, гипс, долгое использование костылей;
- болезни сосудистого русла (плохая проходимость, тромбы, бляшки) — нарушение обмена между тканевой жидкостью и кровью вызывает избыток (скопление) жидкости, вызывающее отеки;
- большие физические нагрузки (спортсмены, тяжелая работа) вызывает отеки, спазмы мышц и связок;
- шейный и грудной остеохондроз, позвоночные грыжи (костная ткань, деформация дисков повреждает сосуды мозга, нарушает кровоток, защемляет нервы);
- сахарный диабет, хронические болезни желудка и 12-перстной кишки (язвы, колиты), гормональный сбой (нарушение обменных процессов) вызывает воспаление тканей, что становится косвенной причиной невралгии;
- на фоне стресса возможно появление патологии;
- ослабленный иммунитет.
Причины развития невралгии
Чаще всего воспаление окципитального нерва и его боль вызывается повреждением нервного волокна мышцами, через которые он проходит. Это может быть из-за длительного напряжения шеи при, например, работе за компьютером или пользовании мобильным телефоном.
Как и любые другие невриты спинномозговых нервов, окципиталгия может вызываться остеохондрозом. Изменения шейных позвонков и межпозвоночных дисков может привести к сдавлению нерва в месте его прохождения через отверстия в позвоночном столбе.
Точно так же влияют и деформации позвоночника в целом: нарушение осанки, травмы, резкие физические нагрузки.
Инфекционные заболевания и их осложнения тоже могут привести к невралгии. Это могут быть как специфические инфекции нервной системы, так и осложнение других заражений.
Местные переохлаждения области шеи и задней части головы тоже могут привести к болям в чувствительных нервах. Реже приступы связаны с опухолями и другими хроническими заболеваниями (сахарный диабет, атеросклероз, артериальная гипертензия и другие).
Что делать, если защемило спину?
Выявить симптомы и лечение человека можно начать
Важно точно определить проблемные моменты, возникшие неприятности. Лечащему врачу необходимо понять, какие позвонки прищемляют нерв, если проблема определена и заключается в их сдвиге
Врач проводит обследование, выясняет проблемные места, которые необходимо лечить. Чтобы эффект был сильнее, процесс выздоровления проходил быстрей, проводится комплексная терапия.
Туда включают физиотерапевтические процедуры и применение медикаментов. Использование народных средств тоже иногда оправдано, но перед их применением стоит уточнить все нюансы у лечащего врача. Если произошло защемление шейного нерва, симптомы могут говорить о другом заболевании
Потому важно обследоваться у специалиста, понять главную причину болей
Чем лечить?
Проблемная зона шеи, как и при воспалении грушевидной мышцы, должна оставаться в покое. Обязательно применение пациентами витаминов группы В и Е. Чтобы воспаление не прогрессировало, необходимо использовать противовоспалительные мази, препараты, способствующие снятию мышечных спазмов.
Если боль сильная, могут назначаться обезболивающие. Если действие других, применяемых при лечении медикаментов не возымело требуемого действия, применяются кортикостероиды. Это один из подклассов стероидов, вырабатываемых надпочечниками, а не половыми железами. Хондропротекторы ускоряют заживление костной ткани, так что они могут быть прописаны при проблемах с хрящами.
У каждого лекарства, призванном устранить защемление нерва в шейном или ином отделе, имеются побочные эффекты
Некоторые их блокируют другие или усиливают действие других принимаемых препаратов, потому важно обсуждать каждый принимаемый препарат с врачом. Остеохондроз защемление вызывает достаточно часто, если болезнь произошла в шейном отделе
Потому важно принимать только прописанные лечащим врачом препараты, так как иногда необходимо справиться не с одной проблемой.
Как лечить с помощью физиотерапевтических методов?
Физиотерапевтические процедуры могут стать основным средством для снятия мышечных спазмов как при лечении шеи, так и при восстановлении после боли грушевидной мышцы. Методы лечения включают в себя: массаж, лазерное лечение, иглоукалывание, магнитные или ультразвуковые стимуляции, гимнастика. При защемлении нерва в голове проблему не удается устранить приведенными методами. Здесь необходимы более современные и сложные процедуры.
Массаж при защемлении шейного нерва широко распространен. Продолжительность курса терапии, чаще всего, не превышает 15 сеансов. Неправильные действия могут только ухудшить состояние. Чаще всего, болезнь не проходит, если лечить ее только медикаментозно. Полное восстановление работы шейного отдела позвоночника – длительное и сложное мероприятие.
Защемление шейного нерва, лечение в домашних условиях болезни возможно. Упражнения, предназначенные для снятия болевых ощущений, можно выполнять в любом удобном помещении. Выполнять их нужно правильно, чтобы действия принесли пользу для организма. В стандартный комплекс упражнений входят наклоны головы, растяжения шеи.
При низкой результативности применяемых методов, назначается хирургическое вмешательство. Подобная мера является крайней.
Что делать в домашних условиях?
Для лечения защемления в шейном отделе позвоночника, как и при восстановлении после травмы грушевидной мышцы, применяются следующие варианты средств, изготовленных в домашних условиях:
- Ванна с ромашковым отваром, коры дуба, шалфея.
- Холодные компрессы.
- Грелка не всегда подходит для лечения, однако, если врач одобрил ее применение, можно накладывать теплый компресс на ¼ часа 3-4 раза в день.
- Средства для разогрева и повышения подвижности суставов. Мазь от защемления нерва в шейном или ином отделе способна быстро справиться с проблемой, если случилось растяжение.
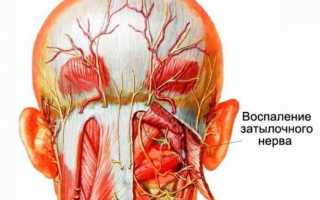
Возможные осложнения при заболевании
В случаи неправильно подобранного этиотропного и симптоматического лечения воспалительного процесса по ходу волокон затылочного нерва оно может распространяться на рядом расположенные структуры. На фоне прогрессирования заболевания могут появляться такие осложнения:
- Невропатия — это специфическое осложнение, которое характеризуется структурным изменением в оболочках нервных волокон, это способствует развитию чрезмерной чувствительности нервной ткани к любого рода раздражителям. Структурные изменения мышечного волокна способствуют развитию интенсивной боли.
- Слепота, данное осложнение развивается в том случаи если воспалительные процессы прогрессируют и распространяются на нервные волокна зрительного нерва, провоцируя развитие его атрофии.
- Для того чтобы уменьшить интенсивность болезненных ощущений больной человек использует определенную комфортную для него позу. Со временем у человека происходят деформирующие изменения в позвонках шейного отдела, таким образом постепенно формируется кривошея.
- Изменения в психическом состоянии происходят в случаи постоянно протекающего болевого синдрома.
Иннервация шейного отдела
Спинномозговые нервы образованы парами корешков, выходящих из спинного мозга по обе стороны позвонка через отверстия, образованные боковыми суставными отростками позвонков. Хотя всего шейных позвонков семь, из шейного отдела выходят восемь пар нервов: первый и восьмой нервы находятся в переходных зонах — краниовертебральном переходе (между атлантом и костями черепа) и шейно-грудном (между позвонками С7 и Т1).
Поражение первого спинномозгового нерва может вызвать судорожный спазм нижней косой мышцы и характерное подёргивание головы.
- Благодаря мышечным нервам, возможны движения шеи и языка, подъем лопатки, жевание и мимика.
- Кожные нервы образованы малым затылочным нервом, продолжающим С2 — С3, большим ушным (С3), надключичным (СЗ — С4) и поперечным.
- Диафрагмальные нервы (продолжают чаще нерв С4, реже С3) иннервируют верхнее и среднее средостение, перикард, плевру, диафрагму и часть брюшины.
Нетрудно представить, сколь разнообразна может быть картина при защемлении ветвей шейного сплетения:
- Например, защемление нерва в шейном отделе, иннервирующего ГКСМ, приводит к кривошее.
- Раздражение нерва, проходящего через подъязычную мышцу, может вызвать трудности при глотании, нарушение речи.
- Ущемление диафрагмального нерва проявляется болью в груди, патологическим неправильным дыханием, одышкой и икотой.
- Поражение затылочного нерва может привести к приступообразным болям в затылке, нарушению чувствительности, мурашкам, онемению.
- Аналогичные симптомы, но в околоушной, боковой нижней области лица, на передних и боковых поверхностях шеи и в области ключицы дают соответственно нарушенная иннервация со стороны большого ушного, шейного и надключичного кожных нервов.
Поражение нескольких нервов шейного сплетения, например, из-за травмы или опухоли, может вызвать тонические судороги мышц шеи и диафрагмы и симптомы миастении: наклон головы назад и в сторону, запрокидывание назад или свисание вперед.
Нижние четыре пары нервов С5, С6, С7 и С8 иннервируют плечелопаточную область и верхние конечности.
Острая невралгия и невропатия
В первой фазе заболевания наблюдаются:
- симптомы цервикалгии с иррадиацией в области, иннервируемые передними спинномозговыми ветвями, с которыми связан ущемленный нерв;
- тонический синдром при ущемлении глубоких мышечных нервов с последствиями, описанными выше (наклоны головы, судорожная мимика; парадоксальное дыхание и т. д);
- парестезию (онемение, покалывание, ощущения жжения, ползающих мурашек) при раздражении поверхностных кожных нервов шеи.
Это необратимая фаза ущемления, с тяжелыми проявлениями невропатии:
- полная потеря чувствительности иннервируемых зон (в этой фазе иррадиирующая цервикалгия исчезает);
- мышечный паралич (мышцы атрофированы, голова свисает в ту или иную сторону) — такая картина наблюдается при гибели мышечных нервов;
- онемение (при атрофии подъязычного нерва);
- невозможность глубокого брюшного дыхания (при атрофии диафрагмального нерва) и др. симптомы.
Причины
Нейропатия являются полиэтиологическим заболеванием, т.е. причиной его могут выступать разнообразные факторы. Среди наиболее распространенных выделяют следующие:
- травматическое повреждение: возникает в результате действия физических факторов (разрыв, разрушение, сдавление), экстремальных температур, ионизирующего излучения, электрического тока и т.д.;
- аутоиммунные процессы: нейропатия развивается в результате того, что иммунная система организма распознает элементы нервных волокон в качестве чужеродных и продуцирует вещества, направленные на их разрушение (хроническая воспалительная полинейропатия);
- токсическое повреждение химическими веществами (мышьяк, свинец), лекарственными средствами (амиодарон, цитостатики);
Одной из наиболее частых нейропатий является алкогольная.
Но есть и другие, например:
- ишемия: развивается в результате нарушения притока метаболических веществ при атеросклеротическом поражении сосудов, питающих нервные стволы (vasa nervorum);
- системные заболевания (саркоидоз, ревматоидный артрит, амилоидоз);
- злокачественные новообразования (паранеопластическая нейропатия): подобная нейропатия наблюдается достаточно редко и наиболее характерна для мелкоклеточного рака легкого;
Развитие нейропатии может предшествовать клиническому проявлению опухолевого процесса:
- наследственные заболевания (нейрофиброматоз, акромегалия): могут приводить к сдавлению извне нервных стволов;
- метаболические нарушения, при недостатке витаминов Е, группы B различной этиологии; или избытке мочевины при декомпенсированной хронической почечной недостаточности;
- генетическая патология (семейная амилоидная нейропатия, болезнь Фабри);
- инфекционные заболевания (ВИЧ-инфекция, дифтерия, проказа, болезнь Лайма): за счет непосредственного или опосредованного поражения нервных волокон.
В значительной доле случаев развитию патологии способствует комбинация нескольких вышеперечисленных факторов. Диабетическая нейропатия возникает в результате поражения артериол и капилляров (ишемический фактор), нарушения утилизации глюкозы (метаболический и токсический фактор).
Особенности органа
Нервная система представлена центральными и периферическими отделами. Центральный отдел, образованный головным и спинным мозгом, является высшей регуляторной структурой, поддерживающей работу органов и сознательные функции. Периферические нервы, выходящие из спинного мозга, иннервируют внутренние органы, кожный покров, мышцы и другие структуры.
Сам по себе нерв представляет собой совокупность длинных отростков нейронов, изолированных миелиновым волокном. По нерву в ткани распространяются импульсы, необходимые для выполнения определенных функций. Поступление импульсов в мышечную ткань обуславливает двигательную активность или торможение. По чувствительным нервам информация о состоянии тканей передается в центральную нервную систему.
Плечевое сплетение состоит из шейных и грудных спинномозговых нервов. Эта анатомическая структура связана с тканями плечевого пояса и нижних конечностей. Длинные и короткие ветви нерва приводят в движение мышцы, получают чувствительную информацию и контролируют работу кровеносных сосудов. Недостаточное поступление кислорода и питательных веществ в нервы при ишемии может вызвать воспалительный процесс.
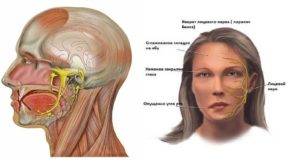
Симптоматика шейной невралгии
Добавочный нерв. Оценка функции добавочного нерва
Добавочный нерв является чисто двигательным.
Его первые нейроны заложены в нижних отделах передней центральной извилины, откуда волокна проходят белое вещество больших полушарий в составе кортико-нуклеарного пути и заканчиваются в ядре добавочного нерва.
Ядро добавочного нерва представлено церебральной и спинальной частями, Спинальное ядро XI пары располагается у основания боковых рогов в дорсолатеральном отделе спинного мозга. Эти клеточные группы прослеживаются до 5-7 шейных сегментов.
От спинального ядра XI пары начинаются волокна, которые в виде 6-7 корешков выходят между передними и задними корешками спинного мозга и, поднимаясь вверх, входят в полость черепа через большое затылочное отверстие, где присоединяются к церебральному корешку добавочного нерва. Волокна церебрального корешка XI пары в составе 3-6 берут начало от самой каудальной части nucl. ambiquus, выходят из вещества мозга из борозды продолговатого мозга, находящейся позади оливы непосредственно под блуждающим нервом.
Верхние и нижние корешки XI пары, соединяясь, образуют общий стволик, который вместе с IX, X парами ЧН выходит из полости черепа через яремное отверстие (foramen jugularis).
После выхода из яремного отверстия он делится на две ветви – внутреннюю и наружную.
Внутренняя ветвь подходит к блуждающему нерву и входит в его состав; большую часть этой ветви составляют волокна церебральной части.
Наружная ветвь (ramus externus) идет назад и вниз позади внутренней яремной вены к m. sternoclaidomastoideus и m. trapezius. Добавочный нерв анастомозирует с ветвями шейного сплетения, которые принимают участие и иннервации m.m.
sternoclaidomastoideus и trapezius. Функцией m. sternoclaidomastoideus при двустороннем сокращении мышц является поднятие подбородка, подтягивание головы вперед, при запрокинутой голове – книзу.
При одностороннем сокращении мышц происходит поворот головы в противоположную сторону.
Термины, обозначающие патологию XI пары: Кривошея (torticollis) – вынужденный поворот головы в сторону.
Методика обследования функции добавочного нерва
Больного могут беспокоить тянущие боли в области шеи, плеча, непроизвольные повороты головы, невозможность поднять руку (руки) через стороны вверх, свисание головы и др.
Осмотр больного: при двустороннем параличе m. sternoclaidomastoideus голова откинута назад. С большим усилием она может быть приведена в обычную позу. Поворот головы невозможен или совершается с большим трудом.
При одностороннем параличе голова больного повернута в больную сторону подбородком кверху. Поворот ее в здоровую сторону практически невозможен.
При длительном параличе на здоровой стороне развивается гипертрофия мышц, пораженная мышца атрофична.
Паралич трапециевидной мышцы сопровождается возникновением крыловидных лопаток. Лопатка на пораженной стороне своим нижним и верхним внутренним углом стоит выше, чем на здоровой стороне, отстает от грудной клетки.
При просьбе вытянуть руки вперед ладонями внутрь и вместе пальцы на больной стороне выступают.
Плечевой пояс на больной стороне опущен. Имеет место углубление надключичной ямки и выступание акромиальной части ключицы. При выраженной атрофии трапециевидных мышц происходит анормальная пассивная подвижность плеч («шаткие» плечи по Виллигеру). При одновременном параличе трапециевидных и грудино-ключично-сосцевидных мышц голова свисает, плечи опущены, руки свисают вдоль туловища.
– Также рекомендуем “Проверка функции мышц иннервируемых добавочным нервом. Семиотика поражения пути XI пары”
Оглавление темы “Поражения вестибулярного, языкоглоточного и блуждающего нервов”: 1. Вестибулярный нерв. Опрос больного при поражении вестибулярного нерва 2. Методика исследования спонтанного нистагма. Проверка тоногенных реакций 3. Вращательная проба. Поражение лабиринта – лабиринтиты 4. Поражение корешка вестибулярного нерва. Поражение вестибулярного пути на стволовом уровне 5. Надъядерный вестибулярный синдром. Вестибулярный синдром при патологии в супратенториальном пространстве 6. Локальный подкорковый вестибулярный синдром. Языкоглоточный нерв 7. Семиотика поражения пути языкоглоточного нерва. Блуждающий нерв 8. Семиотика поражения блуждающего нерва. Синдром Арнольда 9. Диафрагмальный нерв. Синдромы поражения черепных нервов 10. Добавочный нерв. Оценка функции добавочного нерва 11. Проверка функции мышц иннервируемых добавочным нервом. Семиотика поражения пути XI пары 12. Подъязычный нерв. Обследование подъязычного нерва 13. Синдром Джексона, Эйзенлора. Бульбарный синдром 14. Синдром псевдобульбарной дизартрии. Характеристика бульбарного синдрома
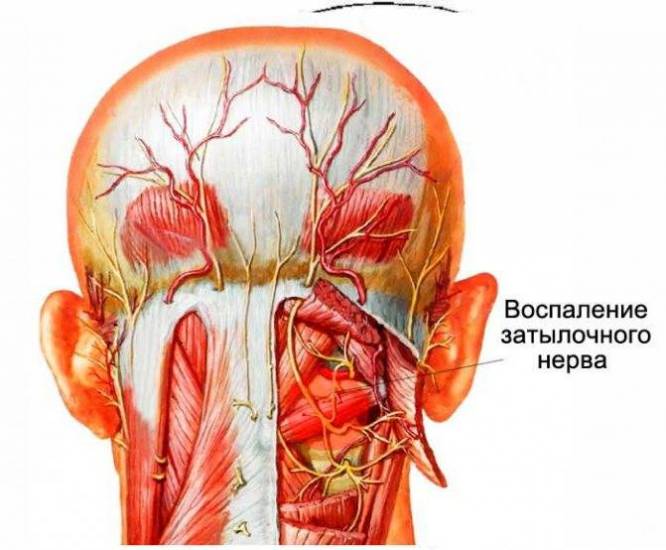

 Поперечный нерв шеи и другие нервы шейного отдела позвоночника
Поперечный нерв шеи и другие нервы шейного отдела позвоночника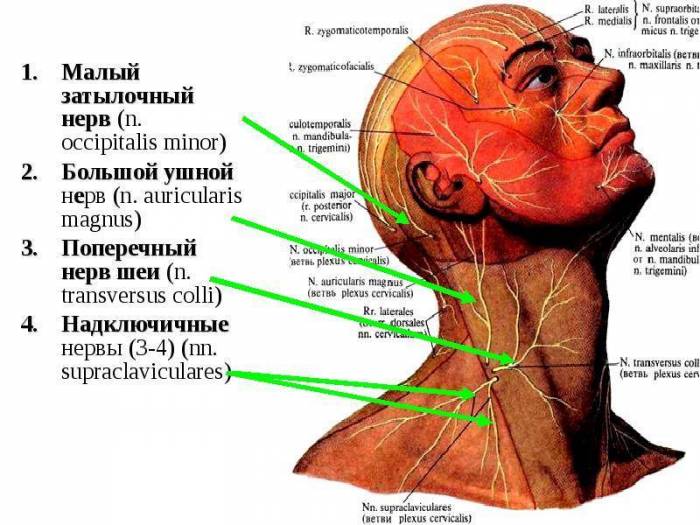 Шейное сплетение
Шейное сплетение Защемление плечевого нерва: маленькая неприятность или серьезная патология?
Защемление плечевого нерва: маленькая неприятность или серьезная патология?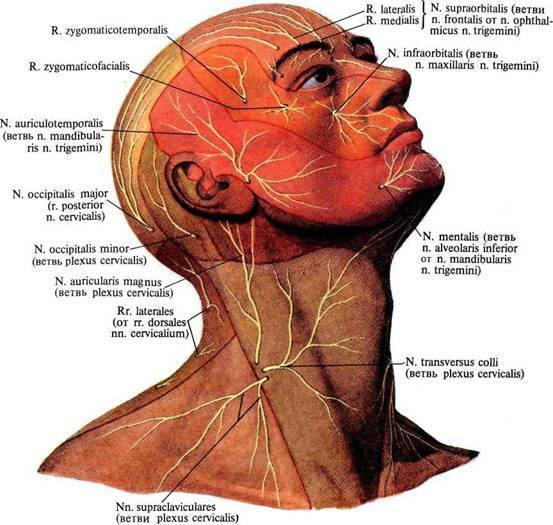

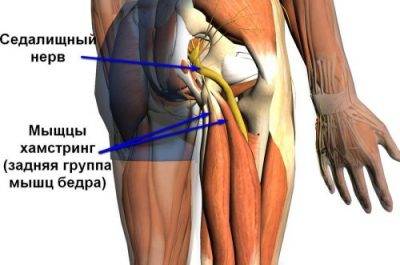 Защемление тазобедренного нерва симптомы и лечение
Защемление тазобедренного нерва симптомы и лечение Костяшки пальцев потемнели
Костяшки пальцев потемнели Защемление нерва: причины, симптомы для разных отделов позвоночника и методы лечения
Защемление нерва: причины, симптомы для разных отделов позвоночника и методы лечения