Содержание
- 1 Консервативное лечение
- 2 Диагностика проблем с нервами
- 3 Почему воспаляется тройничный нерв
- 4 Хирургическое вмешательство
- 5 Профилактика
- 6 Массаж
- 7 Народная медицина в лечении невралгии
- 8 Болит шея и голова? Причины могут скрываться в спине!
- 9 Современные способы лечения
- 10 Осложнения невралгии
- 11 Консервативное лечение
- 12 Почему происходит защемление в шейном отделе позвоночника
- 13 Схема иннервации позвоночника
- 14 Хирургическое лечение
- 15 ИШИАС и другие проявления болезни
- 16 Кровоснабжение шейного отдела
- 17 Симптомы сдавливания тройничного нерва
- 18 Лечение
- 19 Иннервация шейного отдела
- 20 Терапевтические процедуры при головной боли на нервной почве
- 21 12 пар черепно-мозговых нервов и их функции
Консервативное лечение
Для уменьшения болевого синдрома препаратом выбора является Карбамазепин. Лекарство имеет свои особенности, поэтому дозировку подбирает только врач. Лечение длительное, но уже через несколько суток отмечается улучшение. Подбирают такую дозу, при которой пациенту не больно жевать и разговаривать больше месяца, а потом постепенно снижают. Лечение длится, пока приступы не прекратятся в течение 6 месяцев.
Если причиной является герпес, назначаются противовирусные лекарства. Золотым стандартом является препарат Ацикловир или его аналоги (Лавомакс, Герпевир).
Для обезболивания используют противовоспалительные препараты (Диклофенак, Анальгин, Кеталгин, Кетанов). В случае особо сильных болей временно назначают наркотические анальгетики Трамадол, Промедол и другие.
Для уменьшения воспаления, снятия отека и мышечного спазма применяют препараты, оказывающие быстрый эффект: Преднизолон, Гидрокортизон, Дексаметазон, Мидокалм.
С целью укрепления общего иммунитета и ускорения выздоровления назначаются витамины: группы В, Мильгамма, Нейрорубин, Нейровитан, никотиновая кислота.
Диагностика проблем с нервами
Диагностика невралгии требует применения разных методов, так как ни общие анализы, ни визуальный осмотр не могут дать ответа на вопрос – с каким именно нервом возникла проблема, не связана ли она с другими заболеваниями. Чтобы определить фактор головных болей, необходимо:
- пройти компьютерную томографию – результаты с высокой точностью покажут изменения структуры шеи и других отделов головы;
- рентген – покажет структуру костей разных участков;
- МРТ – даст сведения о состоянии мягких и костных тканей.
Пациенту нужно получить консультацию невролога, ортопеда и некоторых других узких специалистов, которых назначит терапевт.
Почему воспаляется тройничный нерв
До настоящего времени нет однозначного мнения о причинах тройничного неврита. Иногда можно найти взаимосвязь между воспалением и вызвавшим его недугом. В остальных случаях причину выяснить не удается. Среди главных факторов выделяют такие.
- Вирусные инфекции. При этом почти любой вирус может вызвать этот недуг. Частой причиной считаются вирусы герпеса. Лидером среди болезней является опоясывающий лишай.
- Местное и общее переохлаждение. Пребывание на сквозняке или другое воздействие низкой температуры на лицо.
- Снижение общего иммунитета организма способствует тому, что активизируются вирусы и другие вредные микробы.
- Сильные стрессовые факторы или чрезмерные физические нагрузки.
- Общие инфекции, если они имеют тяжелое течение.
- Плохое питание, что также снижает иммунитет.
- Сдавление тройничного нерва опухолью головы.
- Попадание инфекции из кариозных зубов.
- Хронические болезни (туберкулез).
- Гайморит.
- Нарушения обмена веществ при сахарном диабете.
- Неврологические болезни (рассеянный склероз).
Хотя указанные причины являются основными, не всегда удается найти достоверную.
Хирургическое вмешательство
Операции показаны только в редких случаях, когда физиотерапия и медикаменты не дают никаких результатов по устранению невралгии головы. Любое оперативное вмешательство в работу нервных окончаний может привести к необратимым последствиям и осложнениям. Чаще всего назначают следующие методы:
- рассечение нерва или разрушение с помощью надувной емкости – процедура необходима для устранения резких болей. Если операция проведена верно, осложнений не возникает;
- удаление или изменение сосуда, который раздражает нерв – хорошо устраняет боль, но может снизить чувствительность лицевых мышц;
- спиртовые блокады – заморозка поврежденного волокна, которая снимает боль на небольшой промежуток времени;
- глицериновые инъекции – курс лечения устраняет болезненные ощущения на 3-5 лет.
После устранения основных признаков болезни хирургическим путем назначается медикаментозная терапия и физиотерапевтические процедуры. Эти методы заметно увеличивают продолжительность действия хирургических вмешательств.
Профилактика
Как бы это странно не звучало, но лучшей профилактикой болей в голове и шее является просто слежение за состоянием своего здоровья. Необходимо каждый год проходить диспансеризацию, обращаться к врачам при наличии постоянных симптомов, заниматься лечебной физкультурой, своевременно проходить курсы лечения от различных заболеваний – всё это позволит не допустить развития болевого синдрома не только в шее или голове, но и в других частях тела.
Если причиной болевых ощущений является остеохондроз, то необходимо систематически посещать массажный кабинет, проходить назначенные врачом физиотерапевтические процедуры, принимать хондропротекторные препараты. Это позволит значительно улучшить питание тканей, оказать стимулирующее воздействие на кровоток, снизить риски возникновения различных воспалительных патологий.
Нельзя перегружать свой позвоночник и мышцы во время тренировок в спортивном зале. Излишние нагрузки будут неизменно вызывать боли в области позвоночника, шеи, головы.
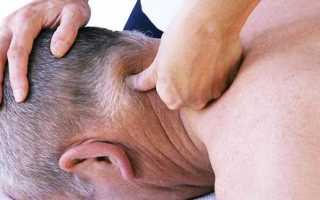
Массаж
При болях в шее и голове одной из наиболее полезных процедур является массаж. Это безопасная, приятная, действительно помогающая лечебная методика, с помощью которой можно в короткий срок надолго избавиться от неприятных ощущений в области шеи и головы.
Профессиональный массажист, грамотно воздействуя на кожные покровы, мышцы, рефлекторные зоны, оказывает выраженный противовоспалительный, обезболивающий, релаксирующий эффект. Можно выделить огромное количество видов массажа. Основными противопоказаниями к проведению массажных процедур являются: наличие ракового новообразования, патологии кожных покровов, воспалительные заболевания в острой стадии развития.
Народная медицина в лечении невралгии
Методы народной медицины не могут решить проблему защемления или воспаления нервов. Но их можно использовать, если болит голова. Лекарственные мази и гели, сделанные из растений, способствуют устранению спазмов и улучшают кровообращение:
- Кора ивы. Используется в виде отвара: на 10 г сухого сырья берут 250 мл кипятка. Затем доводят до кипения на плите и варят 20 минут.
- Комнатная журавца. Используют 3 листочка травы, выложенной на льняной салфетке. Их немного разминают, а затем прикладывают компресс к больной области и обматывают теплым шарфом. Рецепт применяют при выраженной головной боли.
- Масло чеснока. Берут 1 ст. л. чесночного масла, разводят в 0,5 л водки или коньяка. Смазывают средством виски и лоб, когда возникает головная боль.
- Широколистный сну. Используют 1 ст. л. растения, замоченного в 2 стаканах теплой воды. Настаивают 10 часов. Затем принимают в течение дня, чтобы избавиться от бессонницы, спазмов и головной боли.
- Перечная мята. Готовят отвар из 1 ст. л. сушеной мяты и 2 стаканов воды. Проваривают 10 минут, процеживают, а затем принимают по 100 мл перед сном и после пробуждения.
- Американская агава. Используют свежие листья, разделенные вдоль. Накладывают их на область боли, держат около 1-2 часов.
Болит шея и голова? Причины могут скрываться в спине!
Боль в спине – это обобщающий термин для целого ряда различных клинических картин характерной боли, вегетативных изменений и двигательных расстройств. Общим знаменателем этих синдромов является то, что основа и причины их заключаются в позвоночнике.
Изменения в позвоночнике изначально бывает только функциональным, позже – морфологическим. Они выражаются различными клиническими симптомами в соответствующих сегментах, сжатием мозговых корней и, иногда, спинного мозга. Вследствие этого у человека болит голова и шея, давит в затылке; нередко боль отдаёт вперёд головы, болит в области висков и лба, в основном, боль стреляет при наклоне.
Давайте, рассмотрим основные причины и симптомы расстройств позвоночника и, что делать с этой проблемой.
Современные способы лечения
Прогрессивные способы лечения тройничной невралгии – это операции с применением гамма и кибер-ножа. При этом лечении пациенту не нужно делать прямое хирургическое вмешательство. Не требуется обезболивания, результат самый высокий. Процедура безопасная, а выздоровление комфортное и быстрое. Серьезных ухудшений не бывает, а лечение осуществляется в амбулаторных условиях.
Гамма-нож – это особый шлем с радиоизотопом кобальта, который производит гамма-излучение. Особой рамкой излучение направляется точно на пораженную часть тройничного нерва, не облучая здоровых участков. Низкая доза радиации разрушает пораженный тройничный нерв и оказывает лечебный эффект.
Кибер-нож – это тоже сконцентрированное облучение участка воспаления, но при этом шлем не используется. Специальная головка испускает низкую дозу радиации, меняя положение относительно головы. Но при этом все равно облучается только нужное место.
Осложнения невралгии
Осложнения невралгии головы развиваются, если не лечить заболевание, либо неконтролируемо использовать различные препараты. При отсутствии лечения усиливаются разрушительные процессы. Если нерв полностью утрачивает функции, возникают проблемы со здоровьем:
- медикаментозно зависимая головная боль, которая возникает всегда, когда прекращается действие препаратов;
- потеря зрения – случается не от медикаментов, а от разрушения волокон;
- психические расстройства, вызванные постоянной болью;
- кривошея – процесс инвалидизации приводит к деформации.
Невралгии неясного характера, вызывающие резкие головные боли, должны быть диагностированы на специальном оборудовании. Если ощущения возникают чаще 5 раз в месяц, сопровождаются дополнительными симптомами, следует получить консультацию доктора. Иначе возникнут осложнения невралгии головы, не подлежащие устранению.
Консервативное лечение
После постановки диагноза невралгии врач назначит консервативное лечение – таблетками или инъекциями. При невралгии тройничного нерва часто назначают «Карбамазепин» — противоэпилептический препарат. Уже через несколько дней после начала лечения пациент чувствует облегчение, но прекращать принимать таблетки нельзя.
Для достижения стойкого результата врачи рекомендуют принимать препарат не менее 6 месяцев.
В зависимости от формы болезни и сопутствующих состояний назначают противовирусные препараты, анальгетики и НПВС. Если пациента беспокоят спазмы, отеки, то назначают «Дексаметазон», «Преднизолон», «Мидокалм».
Для улучшения кровообращения и ускорения процессов регенерации в голове назначаются препараты, улучшающие иммунитет. Принимают их в течение 2-6 месяцев по рекомендациям доктора.
Физиотерапия
В устранении невралгии особое место занимают физиотерапевтические методы. Их необходимо сочетать с приемом медикаментов. Физиотерапия помогает избавиться от выраженных симптомов невралгии.
Одна из самых популярных процедур для устранения невралгии головы – электрофорез. Его делают с обезболивающими и сосудорасширяющими веществами. Могут назначаться парафиновые аппликации, ультразвуковая и лазерная терапия. Эти методы влияют на кровообращение, ускоряют процесс восстановления поврежденных волокон и повышают их функциональность.
Почему происходит защемление в шейном отделе позвоночника
Плексит или плексопатия – целая группа заболеваний, основанных на поражении сплетения спинномозговых нервов. Заболевание проявляется плексалгией и нарушением функций (отношение между элементами, в котором изменение в одном влечёт изменение в другом: Функция (философия) — обязанность, круг деятельности) нервных стволов, входящих в пораженные сплетения:
- парезы;
- мышечная атрофия и гипотония;
- вегетативные и трофические расстройства;
- отсутствие сухожильных рефлексов.
Обратите внимание! Лечить плечевой плексит необходимо в соответствии с этиологией. В основном применяются консервативные методы терапии
Хирургическое вмешательство требуется при комплексном или травматическом плексите.
Спинномозговые нервы после выхода из позвоночного столба делятся на передние и задние ветви. Передние группируются и переплетаются между своими же волокнами, образуя таким методом парные нервные сплетения.
Сплетение шейного отдела состоит из передних ветвей корешков С1 – С4 и находится за грудино-ключично-сосцевидной мышцей. Плечевое сплетение, которое образуют ветви С5 — Th1 располагается в межлестничном промежутке и переходит в подмышечную ямку.
Спинномозговые нервы, расположенные на грудном уровне, не формируют сплетений (исключение составляет Th1). Следующее нервное сплетение находится в глубине поясничной мышцы и поэтому носит название поясничное.
Среди факторов, вызывающих плексит, значительное место принадлежит травме. Речь идет:
- о сильном ударе в район сплетения (ушибе руки в области плеча, травме позвоночника, повреждении поясничного или шейного отдела ( Отдел — таксономический ранг в ботанике, микологии и бактериологии, аналогичный типу в зоологии Отдел — стратиграфическая единица, часть системы «Отдел» — российский телесериал Отдел — структурное ), падении на копчик);
- о колотом, резаном или огнестрельном ранении;
- о растяжении нервных стволов при резком рывке за руку или ногу;
- о вывихе бедра, плеча или переломе тазовых костей ( мужское русское личное имя латинского происхождения; восходит к лат. constans (родительный падеж constantis) — «постоянный, стойкий» ).
Брахиоплексит характерен тем, что основными патогенетическими механизмами при травматическом нарушении являются:
- сдавливание нервных стволов отеком или посттравматической гематомой;
- повреждения ветвей сплетений с полным или частичным разрывом волокон.
Среди других причин, вызывающих плексит, можно назвать:
- опухоли, расположенные в области сплетения;
- лимфоузлы, увеличенные лимфоденитом;
- аномалии развития позвоночника ( несущий элемент скелета позвоночных животных (в том числе, скелета человека) );
- сколиоз;
- некоторые инфекционные болезни (бруцеллез, туберкулез, грипп, сифилис, опоясывающий герпес);
- переохлаждение.
Заболевание обычно носит односторонний характер. Ее развитие протекает в несколько стадий. Стадия невралгическая характеризуется тем, что ее ведущим симптомом является плексалгия – болевой синдром, возникающий в нервном сплетении и отдающий по нервным стволам в периферические отделы (Отдел — таксономический ранг в ботанике, микологии и бактериологии, аналогичный типу в зоологии Отдел — стратиграфическая единица, часть системы «Отдел» — российский телесериал Отдел — структурное).
Нередко симптомы плексалгии носят спонтанный характер: при надавливании в район нервных сплетений боль усиливается, то же самое происходит во время движений и ночью. Возможны легкие сенсорные нарушения.
Схема иннервации позвоночника
Нервные импульсы передаются «туда-обратно». В зависимости от направления передачи различают следующие виды иннервации:
- афферентная (центростремительная) – передача сигналов от органов и тканей к ЦНС;
- эфферентная (центробежная) – передача сигналов от ЦНС к структурам организма.
За каждым позвонком «прячутся» спинномозговые нервы. Они состоят из нервных волокон передних и задних корешков, выделяющихся из спинного мозга. Их у человека – 31 пара. Следовательно, спинной мозг включает 31 пару сегментов:
- восемь шейных;
- двенадцать грудных;
- пять поясничных;
- столько же крестцовых;
- один копчиковый.
Какие органы и системы они иннервируют?
- Шейные позвонки: гипофиз и симпатические нервы, зрительную и слуховую системы, височные области; лицевые нервы и зубы, носогубные участки, рот, горловые связки, шейные мышцы, предплечье, плечевой и локтевой суставы.
- Грудные позвонки: руки, трахею, бронхи, легкие, солнечное сплетение и грудину; пищевод, желчный пузырь и протоки, печень, двенадцатиперстную кишку и селезенку; почки, надпочечники и мочеточники; толстый и тонкий кишечник; фаллопиевы трубы, пах.
- Поясничные позвонки: брюшную полость, органы малого таза, верхнюю часть бедра, колени, голени и стопы (включая пальцы).
- Крестцовые позвонки: ягодичные мышцы и бедренные кости.
- Копчик: задний проход и прямую кишку.
Хирургическое лечение
Если результата от консервативного лечения нет или симптомы остаются, для решения проблемы используются хирургические методы.
Микрососудистая декомпрессия – операция, удаления или отведения сосудов, сдавливающих нерв. За ухом делают небольшой разрез, от нерва отодвигают сосуды. Способ достаточно эффективный, но имеет риск снижения слуха, онемения и слабости лицевых мышц. Серьезным осложнением может быть инсульт.
Ризотомия и баллонная компрессия. С помощью первой операции рассекают тройничный нерв через небольшой кожный разрез за ухом. При втором методе с помощью гибкого катетера вводят специфическую надувную емкость, который разрушает нерв. Эти методы убирают симптомы на определенный период. Среди побочных явлений временное онемение и слабость мышц лица.
Инъекции глицерина под контролем МРТ: через овальное отверстие головы иглой вводят стерильный глицерин. Через несколько часов тройничный нерв частично разрушается, блокируются импульсы и наступает облегчение. Продолжительность обезболивания от 2 до 5 лет.
Спиртовые блокады делаются в области воспаленной части тройничного нерва. Процедура оказывает замораживающий эффект. Это приносит временное облегчение. Имеет выраженный, но непродолжительный обезболивающий эффект, что и является главным недостатком.
ИШИАС и другие проявления болезни
Невралгия по типу ИШИАС встречается довольно редко, связана она с седалищным нервом, но симптомы могут охватывать всё тело. Нерв характеризуется большой длиной и толщиной. Патология встречается в смешенном виде при нарушении кровообращения в корешках поясницы.
ИШИАС может возникнуть на фоне заболеваний кожного нерва бедра. Чаще всего появляется у мужчин от 50 лет и старше, а также у беременных женщин. Боль локализуется в бедре, но может отдавать в шею и голову, как при поражении седалищного нерва.
Еще одна причина невралгии головы – ганглионит. При этом заболевании ухудшается состояние крылонебного узла. Лечение этой формы болезни проходит с привлечением стоматолога. Для ганглионита характерно ночное течение и прогрессирование в темное время суток. Проявляется болезненными ощущениями в нёбе, глазах, висках и шее. Обычно невралгия этого вида длится 1-2 недели и проходит самостоятельно.
Кровоснабжение шейного отдела
Шейный отдел позвоночника представлен сложной кровеносной системой. Кровь от головы и шеи оттекает по яремным венам. Передняя яремная вена собирает кровь от кожи и подкожной клетчатки передней области шеи. Наружная яремная вена собирает кровь от затылочной области головы, кожи и подкожной клетчатки боковой области шеи. От головы, мышц и органов шеи кровь оттекает преимущественно во внутреннюю яремную вену.
По верхнему краю щитовидного хряща проходит общая сонная артерия, которая делится на наружную и внутреннюю сонные артерии. На уровне деления общей сонной артерии находится образование, содержащее хеморецепторы, которые реагируют на изменения химического состава крови. Между общей сонной артерией и внутренней яремной веной расположен блуждающий нерв.
Кровоснабжение органов головы и шеи осуществляется ветвями сонных и подключичных артерий. Внутренняя сонная артерия снабжает головной мозг и глазничный органокомплекс. Наружная сонная артерия питает лицевую область головы, крышу черепа, зубы, поверхностные мышцы шеи, щитовидную железу, гортань и глотку.
Симптомы сдавливания тройничного нерва
Одна из самых распространенных форм невралгии головы – это поражение лицевого нерва, вызванное сдавливанием. Происходит это из-за того, что расположено волокно в очень узком отверстии черепа, поэтому иногда его сдавливают окружающее ткани.
Приступы боли могут возникать до 300 раз в сутки, при этом наблюдаются следующие симптомы:
- боль расположена в разных областях лица;
- характер дискомфорта – острый, стреляющий, как разряд электричества;
- если первые приступы затрагивают левую часть лица, то в этой зоне они обычно и остаются (либо в правой);
- чаще всего болит лоб вместе с глазами, либо нижняя челюсть, десна, щеки;
- приступы беспокоят каждые 10-20 секунд, либо раз в 2-3 минут;
- между приступами головной боли иногда наступает длительный период улучшения;
- когда температура за окном падает, болезнь усиливается;
- приступы могут беспокоить человека в течение нескольких дней или месяцев;
- частота приступов у разных пациентов отличается: у одних они возникают 1-2 раза в день, у других – до 40-100 раз и больше;
- приступы головной боли со временем становятся чаще и интенсивнее.
Невропатологи выделяют факторы, которые усиливают приступы невралгии головы. К ним можно отнести: чистку зубов, прием пищи, простые прикосновения к лицу, стоматологические процедуры. Дискомфорт может появляться во время разговора, либо при сильных порывах ветра, улыбке.
Лечение
Если у человека начала болеть голова от шеи, то первое, что он делает, это вспоминает название подходящих обезболивающих таблеток, которыми сегодня современный фармацевтический рынок просто изобилует. Также нашим населением активно используются народные средства, помогающие от головных болей.
Можно выделить несколько медикаментозных препаратов, которые оказывают довольно хороший терапевтический эффект, но имеют определенные противопоказания и побочные эффекты:
- Ибупрофен.
- Диклофенак.
- Мелоксикам.
- Кетопрофен.
К препаратам с умеренным действием и минимальным количеством противопоказаний и побочных эффектов можно отнести: Диацереин, Ацеклофенк, Целекоксиб.
- Если болевой синдром сильный, нетерпимый, то рекомендуется прием сильнодействующих средств. Таковыми являются: Прегабалин, Карбамазепин, Флупиртин.
- Если боли вызваны напряжением мышц, то рекомендован прием специфических лекарственных препаратов. Например: Баклофен, Тизанидин, Толперизон. Эти лекарства будут устранять спазмы мышц, из-за которых происходит сдавливание нервных корешков спинного мозга, что зачастую и вызывает болевые ощущения в затылочной области головы и шее.
- Если болевые ощущения возникают из-за вегетативных нарушений, то должны использоваться препараты-вегетокорректоры, а также средства с легким успокоительным эффектом. К наиболее распространённым и действенным вегетокорректорам можно отнести: Афобазол, Тералиджен, Грандаксин (препараты такого типа обычно продаются только по рецепту), лекарственное воздействие которых оценивается крайне высоко.
Многие врачи при болях в шее и голове, которые вызваны определенными сосудистыми и метаболическими патологиями, назначают комбинированные средства: Берокка, Нейромультивит, Мильгамма, Мексидол, Пентоксифиллин, Тиоктовая кислота и т.д.
Иннервация шейного отдела
Спинномозговые нервы образованы парами корешков, выходящих из спинного мозга по обе стороны позвонка через отверстия, образованные боковыми суставными отростками позвонков. Хотя всего шейных позвонков семь, из шейного отдела выходят восемь пар нервов: первый и восьмой нервы находятся в переходных зонах — краниовертебральном переходе (между атлантом и костями черепа) и шейно-грудном (между позвонками С7 и Т1).
Поражение первого спинномозгового нерва может вызвать судорожный спазм нижней косой мышцы и характерное подёргивание головы.
- Благодаря мышечным нервам, возможны движения шеи и языка, подъем лопатки, жевание и мимика.
- Кожные нервы образованы малым затылочным нервом, продолжающим С2 — С3, большим ушным (С3), надключичным (СЗ — С4) и поперечным.
- Диафрагмальные нервы (продолжают чаще нерв С4, реже С3) иннервируют верхнее и среднее средостение, перикард, плевру, диафрагму и часть брюшины.
Нетрудно представить, сколь разнообразна может быть картина при защемлении ветвей шейного сплетения:
- Например, защемление нерва в шейном отделе, иннервирующего ГКСМ, приводит к кривошее .
- Раздражение нерва, проходящего через подъязычную мышцу, может вызвать трудности при глотании, нарушение речи.
- Ущемление диафрагмального нерва проявляется болью в груди, патологическим неправильным дыханием, одышкой и икотой.
- Поражение затылочного нерва может привести к приступообразным болям в затылке, нарушению чувствительности, мурашкам, онемению.
- Аналогичные симптомы, но в околоушной, боковой нижней области лица, на передних и боковых поверхностях шеи и в области ключицы дают соответственно нарушенная иннервация со стороны большого ушного, шейного и надключичного кожных нервов.
Нижние четыре пары нервов С5, С6, С7 и С8 иннервируют плечелопаточную область и верхние конечности.
В первой фазе заболевания наблюдаются:
- симптомы цервикалгии с иррадиацией в области, иннервируемые передними спинномозговыми ветвями, с которыми связан ущемленный нерв;
- тонический синдром при ущемлении глубоких мышечных нервов с последствиями, описанными выше (наклоны головы, судорожная мимика; парадоксальное дыхание и т. д);
- парестезию (онемение, покалывание, ощущения жжения, ползающих мурашек) при раздражении поверхностных кожных нервов шеи.
Это необратимая фаза ущемления, с тяжелыми проявлениями невропатии:
- полная потеря чувствительности иннервируемых зон (в этой фазе иррадиирующая цервикалгия исчезает);
- мышечный паралич (мышцы атрофированы, голова свисает в ту или иную сторону) — такая картина наблюдается при гибели мышечных нервов;
- онемение (при атрофии подъязычного нерва);
- невозможность глубокого брюшного дыхания (при атрофии диафрагмального нерва) и др. симптомы.
Вызвать защемление нервов в шейном отделе могут разнообразные патологии:
- Врожденные пороки развития шейного отдела (чаще всего наблюдаются шейные ребра и аномалии в первых двух шейных позвонках).
- Родовые травмы из-за неправильного положения плода в утробе, тяжелых родов и иных причин (врожденные вывихи, подвывихи, кривошея, синдром короткой шеи и др.).
- Унковертебральный артроз, при котором происходит сужение отверстия, в поперечных боковых отростках позвонков.
- Межпозвоночная грыжа шейного отдела заднебоковой направленности.
- Стеноз позвоночного канала.
- Смещение позвонков (спондилолистез).
- Воспалительные паравертебральные процессы.
Коснемся наиболее частых патологий, рассмотрим их симптомы и лечение.
Подвывихи разных типов из-за блокировки первых двух позвонков, либо их повреждений могут стать причиной сильной боли в шее у новорожденного, его постоянном плаче, плохом сне. Шея ребенка часто отклонена в сторону, направленную от смещения, движения в определенных направлениях блокируются. Также бывает кривошея у новорожденных из-за нарушения иннервации ГКСМ. Повышенный тонус мышцы с одной стороны приводит к подвывиху.
- фиксация шейного отдела воротником Шанца;
- вытяжение марлевой повязкой или петлей Глиссона;
- вправление при помощи мягкой мануальной терапией под местной анестезией;
- массаж;
- нейротропные препараты (нейровитан, триметабол);
- лечебная гимнастика.
- острая боль при малейших движениях в шее с признаками цервикобрахиалгии (отдающая в руку шейная боль);
- онемение боковых нижних поверхностей лица;
- ишемия нерва может сочетаться с ишемией позвоночной артерии и сопровождаться сильными прострелами в голове, головокружениями, перепадами давления и другими признаками.
Терапевтические процедуры при головной боли на нервной почве
12 пар черепно-мозговых нервов и их функции
Черепные или черепно-мозговые нервы. Функции пар.
Рассмотрим более подробно функции пар черепно-мозговых нервов, которые, как мы уже упомянули выше, обозначаются римскими цифрами по порядку их расположения.
1. Обонятельный нерв (I пара черепных нервов)
Это чувствительный или сенсорный нерв, отвечающий за передачу обонятельных стимулов от носа к мозгу. Связан с обонятельной луковицей. Это самый короткий черепно-мозговой нерв.
2. Зрительный нерв (II пара черепных нервов)
Эта пара черепных нервов отвечает за передачу визуальных стимулов от глаз к мозгу. Зрительный нерв образован аксонами ганглиозных клеток сетчатки, которые несут информацию от фоторецепторов к мозгу, где затем она будет обработана. Связан с промежуточным мозгом.
3. Глазодвигательный нерв (III пара черепных нервов)
Эта пара нервов относится к двигательным нервам. Отвечает за движение глазного яблока и размер зрачков (реакцию зрачков за свет). Связан со средним мозгом.
4. Блоковый нерв (IV пара черепных нервов)
Это нерв с двигательными и соматическими функциями, связанными с верхней косой мышцей, благодаря чему глазное яблоко может поворачиваться. Ядра блокового нерва также связаны со средним мозгом, как и в случае глазодвигательного нерва.
5. Тройничный нерв (V пара черепных нервов)
Тройничный нерв считается смешанным (чувствительный, сенсорный и двигательный) и является самым крупным среди черепных нервов. Его функцией является передача чувствительной информации тканей лица и слизистых оболочек, регулирование жевательных мышц и другие.
6. Отводящий нерв (VI пара черепных нервов)
Это пара двигательных черепно-мозговых нервов, отвечающая за передачу двигательных стимулов латеральной прямой мышце, обеспечивая, таким образом, отведение глазного яблока.
7. Лицевой нерв (VII пара черепных нервов)
Эта пара черепно-мозговых нервов также считается смешанной, поскольку состоит из нескольких нервных волокон, выполняющих различные функции, например, передача команд к лицевым мышцам, что делает возможным создание выражений лица и отправку сигналов слюнным и слёзным железам. Кроме того, лицевой нерв собирает вкусовую информацию с помощью языка.
8. Преддверно-улитковый нерв (VIII пара черепных нервов)
Это чувствительный черепной нерв. Его также называют слуховым или вестибулярным нервом. Он отвечает за равновесие, зрительную ориентацию в пространстве и передачу слуховых импульсов.
9. Языкоглоточный нерв (IX пара черепных нервов)
Связан с языком и глоткой. Собирает чувствительную информацию языка и вкусовых рецепторов глотки. Передаёт команды слюнной железе и различным шейным мышцам, обеспечивающим глотание.
10. Блуждающий нерв (X пара черепных нервов)
Этот смешанный нерв также называют лёгочно-желудочным. Берёт начало в луковице продолговатого мозга и иннервирует мышцы глотки, пищевода, гортани, трахеи, бронхов, сердца, желудка и печени. Как и предыдущий нерв, влияет на глотание, а также отвечает за отправку и передачу сигналов в автономную нервную систему, участвуя в регулировании нашей активности и контроле уровня
 Корсет при грыже позвоночника шейного отдела позвоночника
Корсет при грыже позвоночника шейного отдела позвоночника
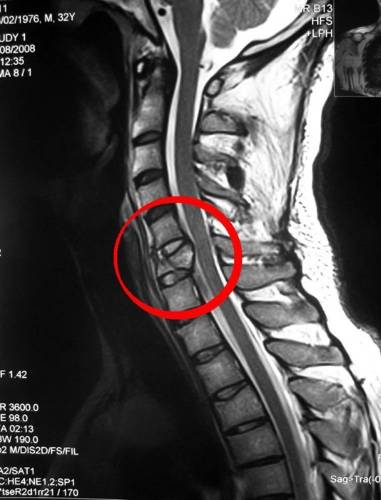 Компрессионный перелом шейного отдела позвоночника: симптомы, лечение
Компрессионный перелом шейного отдела позвоночника: симптомы, лечение
 Невралгия шейного отдела позвоночника: причины, симптомы и лечение
Невралгия шейного отдела позвоночника: причины, симптомы и лечение



 Роль шейного отдела позвоночника
Роль шейного отдела позвоночника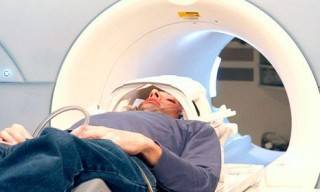 Кт шейного отдела позвоночника
Кт шейного отдела позвоночника Грыжа шейного отдела позвоночника 3мм
Грыжа шейного отдела позвоночника 3мм Как лечить грыжу шейного отдела позвоночника
Как лечить грыжу шейного отдела позвоночника