Содержание
- 1 Дж. Мерта
- 2 Как проходит лечение?
- 3 Открытые повреждения шеи.
- 4 Профилактические мероприятия
- 5 Почему возникает шейный миозит?
- 6 1 Что такое хлыстовая травма?
- 7 Клиническая картина
- 8 Течение и прогноз
- 9 Причины хлыстовой травмы
- 10 Симптомы и диагностика
- 11 Что такое хлыстовая травма?
- 12 Симптомы хлыстовой травмы
Дж. Мерта
URL
Боль в шее – очень частая жалоба. Она встречается в любом возрасте и у мужчин, и у женщин. Основные ее причины – остеохондроз и остеоартроз шейного отдела позвоночника. Источниками боли при этих заболеваниях могут быть межпозвоночные суставы и диски, а также связки позвоночника и мышцы спины (рис. 1).
Рис. 1. Строение шейного отдела позвоночника
Боль обычно локализуется в задней части шеи, может иррадиировать в голову, плечи и грудную стенку. Помимо боли остеохондроз и остеоартроз позвоночника проявляются напряжением мышц шеи и ограничением движений головы. Подробнее причины боли в шее приведены в табл. 1.
|
Как проходит лечение?
Когда у пациента обнаружено маленькое новообразование, которое не надавливает на нервные окончания, не провоцирует ухудшения функционирования сочленения и мышечной ткани, а также не увеличивается в объемах, лечение заболевания не требуется. В остальных ситуациях терапия остро необходима, чтобы не допустить развития неприятных последствий. Лечение экзостоза коленного сустава заключается в проведении хирургического вмешательства.
В процессе операции хирург проводит резекцию нароста, удаляя его вместе с основанием. В некоторых ситуациях требуется изъятие части здорового сочленения или кости. Ход оперативного вмешательства напрямую связан с областью, где расположено образование. Наибольшую аккуратность хирургу потребуется соблюдать, если осуществляется операция по устранению опухоли, находящейся на задней поверхности сустава
Обусловлены меры предосторожности тем, что в этой области находится нервный пучок, который может быть сдавлен
Открытые повреждения шеи.
Проникающие: рана, выраженное
кровотечение, нарушение общего состояния,
зависящее от болевого шока и нарастания
кровопотери.
Проникающие: рана с повреждение
воздухо- и пищепроводных путей.
-
С повреждение воздухопроводных путей:
шок, гипоксия, ОДН, боль, кровохарканье,
рана зияет, кровотечение, выход воздуха
при кашле, разговоре и выдохе, при вдохе
– засасывание воздуха. Может быть
подкожная эмфизема, разбрызгивание
пузырьков крови при кашле, разговоре. -
С повреждением пищепроводных путей:
рана, вытекание слюны, резкая боль при
глотании, нет признаков гипоксии.
Первая помощь:
-
Борьба с шоком, асфиксией (подача
кислорода), восстановление внешнего
дыхания при использовании раневого
канала. -
Экстренное горлосечение или коникотомия
-
Остановка кровотечения (пальцевое
прижатие общей сонной артерии,
кровоточащего сосуда в ране, жгут на
область шеи).
Быстро доставить в лечебное учреждение.
Общеврачебная помощь:
-
Ликвидация или профилактика состояний,
угрожающих жизни (борьба с шоком,
асфиксией) -
Трахеостомия
-
Первичная хирургическая обработка
раны и лигирование кровоточащего
сосуда. -
Интенсивная консервативная терапия
-
Гастростома или носо-пищеводный зонд.
-
Реконструктивно-пластическая операция
с восстановлением анатомической
целостности пищепроводных и
воздухопроводных путей.
Профилактические мероприятия
Для того чтобы не допустить такого заболевания, как миозит мышц шеи, необходимо придерживаться определенных правил:
- не сидеть на сквозняке;
- выбирать одежду, соответствующую погодным условиям;
- не выходить на холод в разгоряченном состоянии, то есть сразу после тренировки или бани;
- если работа является малоподвижной — чаще прерывайтесь на разминку и выполнение несложных упражнений;
- сбалансированное питание, прием витаминов и полезных витаминов;
- использовать ортопедическую подушку для того, чтобы мышцы шеи получали полноценный отдых ночью.
Соблюдение этих несложных правил позволит снизить до минимума появление такого неприятного заболевания.
Соблюдение основных правил, послужат профилактическими приемами в недопущении заболевания ребенка миозитом. К их числу можно отнести:
- осуществление родительского контроля над режимом сна и наличия у ребенка удобной кровати и подушки;
- укрепление мышечной системы ребенка, посредством умеренного занятия физическими упражнениями;
- недопущение переохлаждения ребенка или пребывание его на сквозняках.
Лечение миозита может протекать от нескольких дней до одного месяца. Если пренебрегать лечением, то есть вероятность ослабления болевых ощущений, но мышцы, на которые оказывают давления спазмы, все равно останутся в аномальном положении. Это может стать началом образования межпозвонковых грыж, по причине смещения суставов или привести заболевание в хроническое состояние. Поэтому бдительность родителей – залог здоровья детей.
У детей встречается несколько типов миозита, который может дать усложнение на мышцы шеи. Одна из разновидностей этой болезни — так называемый ювенильный .
Другая форма миозита, которая может возникнуть у детей — ювенильный полимиозит — крайне редко встречающаяся.
Самая распространенная форма миозита у детей — доброкачественный острый миозит, основным симптомом которого является внезапная и сильная боль в ногах. Однако, не смотря на столь пугающее начало, симптомы, как правило, исчезают в течение нескольких дней
Важно знать, что детский миозит отличается от той формы, которая встречается у взрослых.Заболевание обычно встречается у детей, которые восстанавливаются после гриппа или какой-либо другой респираторной инфекции, вызванной вирусом
При появлении любых тревожных симптомов нужно показать ребенка врачу. Как правило, общего осмотра достаточно для того, чтобы заподозрить наличие воспалительного процесса. Пальпация пораженных участков сопровождается острыми болями. Мышцы отекают, кожа здесь краснеет, можно прощупать мышечные узлы.
Медикаментозное лечение обязательно дополняют различными физиотерапевтическими процедурами:
- Нередко маленького пациента направляют к остеопату. Разумеется, к выбору специалиста в данном случае нужно отнестись со всей возможной ответственностью. Курс лечения позволяет снять напряжение с мышц, улучшить кровообращение, вывести токсины и ликвидировать застой жидкости в тканях.
- Эффективным является и лечебный массаж. Всего несколько курсов позволяют усилить приток крови к мышцам, снять спазм, улучшить циркуляцию лимфы, активировать метаболизм в тканях и избавиться от болей.
- Лечение миозита порой дополняется магнитотерапией. Подобные процедуры прекрасно справляются с воспалительным процессом, укрепляют мышцы, помогают бороться со слабостью и болями. Кстати, такое лечение укрепляет локальный иммунитет и положительно влияет на работу иммунной системы в целом. Пациенты отмечают, что неприятные ощущения, которыми сопровождается миозит, ослабевают уже после первой процедуры.
- К перечню популярных методик при миозите относится и миостимуляция. На пораженные мышцы воздействуют электрическим током, что позволяет нормализовать метаболизм на клеточном уровне, снять спазм, справиться с болью и воспалительным процессом.
Нет записей по теме.
Почему возникает шейный миозит?
Существуют разные формы болезни, вызваны они различными причинами.
- Воспалительные заболевания. Некоторые болезни характеризуются хроническими воспалительными процессами вразных частях организма, втом числе вмышцах шеи. Обычно они вызваны аутоиммунными состояниями, при которых иммунные клетки начинают вести себя неправильно иатаковать собственные ткани. Например, шейные мышцы (нонеони одни) могут страдать при таких заболеваниях, как дерматомиозит, полимиозит.
- Инфекционные болезни. Самая распространенная причина— вирусы. Воспаление вмышечной ткани может возникать при гриппе, простуде. Реже виновниками становятся болезнетворные грибки ибактерии.
- Прием некоторых лекарств. При этом вмышцах невсегда обнаруживают воспаление (такие состояния называют миопатиями). Причиной могут быть статины (лекарства, которые используют для снижения вкрови уровня вредногохолестерина),альфа-интерферон идр.
- Отравления. Например, алкоголем, кокаином.
- Травмы. Травмирование шейных мышц споследующим развитием воспалительного процесса может произойти врезультате слишком интенсивных спортивных занятий.
1 Что такое хлыстовая травма?
Термин «хлыстовая травма шеи» исключительно бытовой. На самом деле подобные травмы не разделяют на подвиды, а зачисляют в одну общую группу травм, согласно МКБ-10. В МКБ-10 хлыстовая травма проходит под кодом «S12» в группе общих травм шеи «S10-S19».
Хлыстовая травма возникает из-за резкого запрокидывания шеи
Чаще всего данное повреждение возникает в результате дорожно-транспортных происшествий (не менее 55% всех случаев хлыстового повреждения шеи). Реже повреждение возникает в бытовых условиях (падение, неаккуратные движения и так далее).
1.1 Причины получения
Помимо автомобильной аварии (ДТП) к причинам хлыстовой травмы шеи можно отнести еще несколько ситуаций.
При хлыстовой травме возникают крайне сильные боли
Основные причины:
- Дорожно-транспортные происшествия.
- Травмы во время занятия спортом (чаще всего наблюдаются у профессиональных спортсменов или наоборот у новичков, из-за неопытности и недостаточного уровня подготовки).
- Падение, причем не обязательно на голову или шею – повреждение может возникнуть просто из-за резких движений головы из стороны в сторону при приземлении.
- Сильный удар в голову (в том числе в результате драк).
Обычно для такой травмы требуется мощное физическое воздействие, однако в ряде случаев достаточно сравнительно слабых сил.
1.2 Последствия: чем это опасно?
Последствия хлыстовой травмы шеи крайне опасны. Из-за повреждений позвоночного столба и окружающих его тканей (в том числе сосудов) возможен даже летальный исход.
Полученный перелом может быть оскольчатым. Осколки могут дополнительно повредить окружающие ткани: привести к разрывам мышц и сосудов, повреждению нервных узлов.
Пострадавшему с хлыстовой травмой требуется иммобилизация шеи
Даже при своевременном и адекватном лечении полностью восстановить функционал позвоночника до исходного состояния практически невозможно. То есть перенесшие такую травму люди всю оставшуюся жизнь будут иметь те или иные проблемы с шеей.
В самом удачном случае могут остаться постоянные боли и скованность движений в шейном отделе. В худшем случае боли могут быть мучительными, требующими постоянно приема болеутоляющих медикаментов.
У большей части больных пожизненно остается ограниченность в движениях или их полная невозможность (такое состояние можно попытаться вылечить оперативно, но это крайне тяжело и дорого).
1.4 Смертельно ли это?
Любая травма шейного отдела позвоночника потенциально и с высокой вероятностью смертельно опасна. В случае конкретно с хлыстовой травмой шансы смертельного исхода достаточно высоки. Но из-за чего конкретно можно погибнуть при хлыстовой травме шеи?
Во-первых, опасна сама травма позвоночного столба. Вдоль позвоночника проходят спинномозговые нервны, сам спинной мозг, сосуды различного размера. Их повреждение или тем более разрыв – причина смерти в некоторых случаях.
Хлыстовые травмы лечат в том числе с помощью физиотерапии
Во-вторых, опасны осколки, которые могут повредить позвоночные артерии (две артерии проходят как раз вдоль шейного отдела). Повреждение одной артерии при своевременной медицинской помощи можно остановить и спасти больного. Разрыв сразу двух артерий практически всегда кончается смертью пострадавшего.
В-третьих, опасен послеоперационный период. Получение ранения и лечение ее в стационарных условиях – на самом деле не окончание мучений пострадавшего. В послеоперационный период могут развиваться несовместимые с жизнью осложнения, как в результате самой операции (совершенные ошибки хирургов), так и в результате специфики травмы.
Клиническая картина
Как и во время повреждения любой другой части тела, при травме шейного отдела позвоночника возникают болезненные ощущения, место локализации повреждения становится отёчным, и затрудняются движения.
Помимо основных признаков при повреждении шеи возникают такие симптомы:
- болевой синдром локализуется не только в шее, но и в лопатке, руке или затылке;
- начинает кружиться голова;
- в глоточной мускулатуре возникают спазмы, затрудняющие глотание и речь;
- в верхних и нижних конечностях возникает паралич;
- кожные покровы теряют чувствительность;
- происходит нарушение дыхательной системы;
- зрачки сужаются, радужная оболочка становится мутной;
- во многих внутренних органах происходят сбои.
При тяжелой степени травмы возможен спинальный шок и серьезное поражение спинного мозга, что приводит к задержке или непроизвольному мочеиспусканию, полной потере чувствительности и рефлексов. Данные симптомы могут остаться навсегда, почти в ста процентах случаев такое состояние становится причиной пожизненной инвалидности.
Течение и прогноз
У большинства пострадавших симптомы регрессируют в течение 1-6 месяцев после травмы (6 месяцев достаточный срок для полного заживления мягкотканных повреждений); в случаях полного регресса симптоматики обратное развитие клинических проявлений происходит в первые 3 месяца. Чем большее время сохраняются симптомы, тем больше вероятность того, что они останутся надолго.
В целом, по данным медицинской литературы, у 60% пациентов, перенесших болезнь, спонтанное улучшение наступает в течение первого года, у 32% — в течение последующего года, а у 8% больных симптомы становятся перманентными, т.е. развивается «постхлыстовой синдром».
Постхлыстовой синдром
Постхлыстовой синдром проявляется болью в шее и ограничением в ней подвижности, болью и парестезиями в руках, зрительными нарушениями. Характерны выраженные невротические расстройства.
Вероятно, при ХТ образуется порочный круг: психические особенности личности (эмоциональная нестабильность, враждебность, зависимость) способствуют хронизации симптоматики ХТ, а сама ХТ — акцентуации природных личностных свойств.
Не исключены и рентные установки
В то же время доказано, что «постхлыстовой синдром» достоверно чаще развивается после тяжелой хлыстовой травмы (III — IV степени), что свидетельствует о немаловажной роли органических повреждений опорно-двигательного аппарата и нервной системы в его развитии
Причины хлыстовой травмы
Чаще всего травма возникает при автоавариях, когда в стоящий автомобиль сзади «врезается» другое транспортное средство, или при сильном торможении автомобиля. У сидящих в автомобиле людей при этом происходит резкое двухэтапное (хлыстовое) движение шеи, что и является причиной соответствующих повреждений.
При наезде на автомобиль сзади голова сидящего в нем вначале по инерции совершает резкое разгибательное движение назад, а затем — форсированное сгибание. При резком торможении автомобиля движения в шее происходят в обратной последовательности (вначале — резкое сгибание, затем — разгибание). Однако в том и другом случае повреждения структур шеи аналогичны. При лобовых или боковых столкновениях автомобилей ХТ возникают реже. Такая травма возможна также у ныряльщиков и при некоторых других несчастных случаях.
Среди пациентов с хлыстовой травмой шеи женщин в 2,5 раза больше, чем мужчин, преимущественно это женщины 30-50 лет. Объяснением могут служить меньшая сила мышц шеи у лиц женского пола, а также более частое обращение их за медицинской помощью.
Симптомы и диагностика
Боль в шее может быть разной, часто она сопровождается другими симптомами. В самых легких случаях это всего лишь небольшой дискомфорт, как будто мышца напряжена постоянно. Иногда боль возникает только при движениях, при этом человеку трудно поворачивать или наклонять голову. Возникает хруст при движениях, сильное ограничение подвижности. Иногда кожа шеи немеет, теряет чувствительность.
В сложных случаях цервикалгия сопровождается другими симптомами. Чаще всего боль отдает в левую руку, могут наблюдаться онемение пальцев или небольшой парез мышц. Если сильно сводит мышцы, может произойти сдавливание кровеносных сосудов. При этом возникают признаки нарушения мозгового кровообращения. Это головные боли, тошнота, снижение зрения, повышенная утомляемость. Часто появляется головокружение, шум в ушах. Все симптомы обычно усиливаются при поворотах или наклонах головы, при кашле и чихании.
Если шея болит сильно или дискомфорт продолжается дольше недели, необходимо обратиться к врачу для обследования. Ведь самолечение может привести к осложнениям или к переходу заболевания в хроническую форму.
Сначала рекомендуется обратиться к терапевту, который после предварительного осмотра пациента направит его к специалисту. Чаще всего это невролог, ЛОР, ревматолог, ортопед или кардиолог. Если же шея заболела после травмы, можно сразу обратиться к травматологу.
Для определения причины цервикалгии сначала проводят рентгенографию. Она помогает выявить наличие опухолей, повреждений позвонков и дисков. Дополнительно могут быть назначены УЗИ или МРТ. Если присутствуют признаки нарушения мозгового кровообращения, нужно обследовать состояние сосудов в шее. Обязательно назначаются также анализы мочи и крови.
Что такое хлыстовая травма?
Хлыстовая травма (сокр. ХТ) — это термин, используемый для описания травмы шейного отдела позвоночника, вызванной внезапным движением головы вперёд, назад или в сторону. Внезапное, энергичное движение головы повреждает связки и сухожилия в шее. Сухожилия — жесткие, волокнистые соединительной ткани, соединяющие мышцы с костями. Связки — это плотные образования из соединительной ткани, скрепляющее части скелета или внутренние органы. Хлыстовая травма также называется растяжением шеи.
Несмотря на то, что связки не рвутся, повреждения часто могут заживать долгое время (иногда несколько месяцев). Как правило, это вызывает боль, скованность и временную потерю движение в шее. Головные боли, мышечные спазмы и боль в плечах или руках — это другие возможные симптомы данного состояния.
Хлыстовая травма шеи часто возникает после автокатастрофы, при которой при столкновении голова сильно и быстро сгибается вперёд, назад или в сторону. ХТ может быть также результатом жестокого удар по голове (например, во время занятий контактными видами спорта, такими как бокс и регби).
Симптомы хлыстовой травмы

Клинические симптомы хлыстовой травмы шее обусловлены поступлением ноцицептивных импульсов из поврежденных тканей шеи с последующим развитием мышечного спазма и локального отека. Ряд проявлений (синдром позвоночной артерии) может быть связан с ирритацией симпатических волокон, расположенных вокруг позвоночной артерии. Симптомы обычно появляются сразу или вскоре после травмы; у трети больных в первые часы, у остальных в первые 2-3 суток, их выраженность может быть разной.
Ведущие симптомы, практически всегда сопровождающие состояние включают:
- боль в области шеи и плечевого пояса, усиливающаяся при движениях головой и руками; она сопровождается ограничением движений в шее (в первую очередь сгибания головы);
- головокружение, сопровождающая приблизительно 20-25% случаев ХТ; оно может быть системным, сочетаться с нарушением равновесия.
Нередко возникает и головная боль, которая чаще локализуется в затылке, но иногда иррадиирует в висок, глазницу. Характерны также кохлеарные (звон, шум в ушах) и зрительные (нечеткость изображения, пелена перед глазами) нарушения, могут наблюдаться парестезии в области лица. Почти в трети случаев развиваются неспецифические умеренно выраженные когнитивные нарушения:
снижение способности концентрировать внимание;
негрубые расстройства памяти.
Часто отмечаются изменения настроения:
- тревожность;
- подавленность.
Надо отметить, что после травмы шея очень часто становится зоной психологической фиксации. Постоянная боль в шее после травмы провоцирует депрессию, в то же время тревожные и конверсионные расстройства способствуют хронизации боли.
Объективные симптомы при хлыстовой травме, неосложненной радикулопатией, плексопатией либо миелопатией, ограничиваются:
- снижением объема активных движений в шейном отделе позвоночника;
- напряжением и наличием болезненных точек в области шейных и лопаточных мышц;
- локальной болезненностью суставных отростков при надавливании.
Оценка подвижности и пальпация структур шейного отдела позвоночника при хлыствой травме требуют определенных навыков.
Неврологических симптомов не обнаруживается, нарушения чувствительности если и выявляются, носят чаще склеротомный характер. Неврологическая симптоматика характерна для тех достаточно редких случаев, когда имеются повреждения корешков, сплетений либо спинного мозга. К редким проявлениям хлыствой травмы следует отнести поражение X, XI и XII пары черепных нервов.
 Последствия родовой травмы ребенка шейного отдела позвоночника
Последствия родовой травмы ребенка шейного отдела позвоночника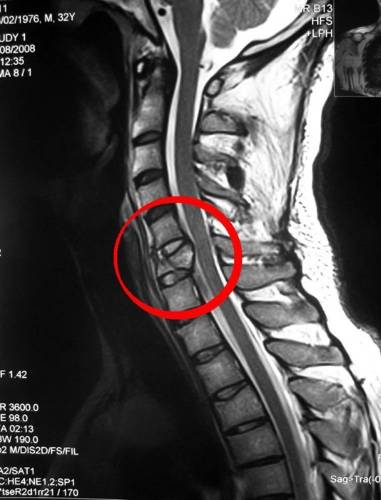 Компрессионный перелом шейного отдела позвоночника: симптомы, лечение
Компрессионный перелом шейного отдела позвоночника: симптомы, лечение
 Тошнота при остеохондрозе шейного отдела
Тошнота при остеохондрозе шейного отдела


 Грыжа с5 с6 шейного отдела
Грыжа с5 с6 шейного отдела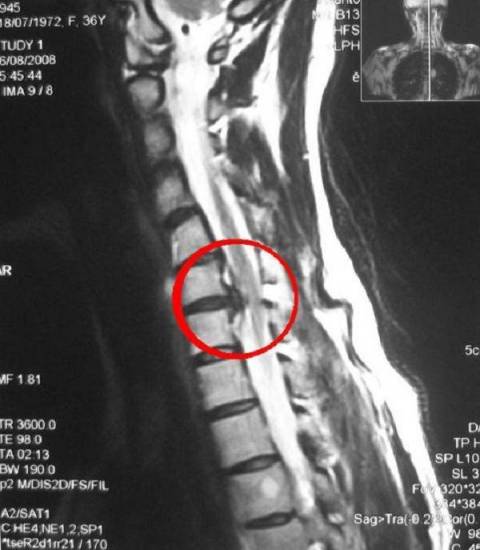 Чем опасна грыжа шейного отдела позвоночника и как ее лечить?
Чем опасна грыжа шейного отдела позвоночника и как ее лечить? Гипермобильность шейного отдела позвоночника
Гипермобильность шейного отдела позвоночника Таблетки от остеохондроза шейного отдела
Таблетки от остеохондроза шейного отдела