Содержание
- 1 Патогенез
- 2 Стадии заболевания
- 3 Физиотерапия
- 4 Классификация и признаки спондилеза
- 5 Классификация
- 6 Лечение
- 7 Особенности и причины заболевания
- 8 Причины формирования
- 9 Основные методы терапии
- 10 Как проводится терапия деформирующего спондилеза
- 11 О чём говорят спондилёз и спондилоартроз при шейном остеохондрозе
- 12 Клиническая картина
- 13 Причины спондилеза
Патогенез
При проведении рентгенологического исследования для обнаружения патологий опорно-двигательного аппарата, например, остеохондроза, ревматологи предупреждают пожилых пациентов о развитии у них начальной стадии спондилеза. Его признаки хорошо просматриваются на полученных изображениях. Патология поражает более 80% людей старше 60 лет, но иногда выявляется у пациентов младше 30 лет. Несмотря на подвижность шеи, ее позвонки не защищены мощным мышечным корсетом. Во время выполнения профессиональных обязанностей или работ по дому шейный отдел позвоночника может долгое время находиться в неподвижном состоянии или принимать неестественное положение. В результате избыточным нагрузкам подвергаются практически все анатомические структуры шеи:
- межпозвонковые диски;
- мышечные волокна;
- связочный аппарат.
Деформирующий спондилез начинает развиваться при частичной утрате жесткости фиброзными кольцами. Пульпозные ядра, находящиеся под давлением, выпячиваются в сторону передних продольных связок, что становится причиной формирования участков окостенения. Чтобы обеспечить стабильность шейному отделу, на краях костных пластинок формируются патологические разрастания. Это помогает обеспечить на некоторое время функционирование позвонков, но усугубляет симптоматику. Наросты давят на соединительнотканные структуры (мышцы, связки, сухожилия), провоцируя их повреждение.

По мере старения организма шейный отдел могут поражать остеохондроз, остеоартроз. В сочетании со спондилезом происходит их взаимное усугубление, ускорение деструктивно-дегенеративных изменений. Анатомическое строение шеи серьезно нарушается. Высота межпозвонковых дисков уменьшается, подвижность ограничивается, а мелкие суставы и вовсе ее утрачивают.
Стадии заболевания

Всего специалисты выделяют 3 стадии развития этого недуга. Для деформирующего спондилеза 1 степени характерно образование небольших выростов на позвонках, не выходящих за их пределы. Симптомы болезни проявляются слабо, нерегулярно и, как правило, сводятся к небольшому дискомфорту и скованности в отдельном участке позвоночника. В некоторых случаях к этим ощущениям могут присоединяться кратковременные мышечные спазмы, но они редко вызывают серьезные опасения, а значит, и выявить спондилез на этой стадии удается далеко не всегда.
Деформирующий спондилез 2 степени проявляется ярче — костные образования увеличиваются в размерах, оказывая давление на нервные окончания. На этой стадии появление спондилофитов перестает быть компенсаторной реакцией организма на разрушение межпозвоночных дисков — они начинают разрастаться навстречу друг другу, заставляя позвоночник испытывать постоянное перенапряжение. Эти процессы сопровождаются частыми и более продолжительными болями в спине, ноющими или тянущими, которые могут усиливаться при резких движениях или долгом пребывании в неудобной позе.
О спондилезе 3 степени речь заходит, когда костные образования начинают срастаться между собой, обездвиживая пораженный участок позвоночника. При этом пациента мучают острые боли, возникающие вследствие сосудистых и мышечных спазмов. Без своевременного лечения дальнейшее прогрессирование болезни крайне опасно для здоровья человека — патологический процесс начинает затрагивать близлежащие позвонки, мягкие ткани и даже расположенные в этой области внутренние органы.
Физиотерапия
Физиотерапевтические процедуры при лечении спондилеза уменьшают боль и отек, улучшают кровообращение и обмен веществ, восстанавливают структуру хрящей, замедляют прогрессирование недуга.
Для лечения поражения шейного отдела позвоночника назначают:
- импульсную терапию;
- ударно-волновое воздействие;
- диадинамотерапию;
- синусоидальные модулированные токи;
- интерференцтерапию;
- чрескожную электрическую нейростимуляцию;
- облучение лазером;
- электрофорез с анальгетиками.
Хороший эффект при спондилезе шейных позвонков дает пелоидотерапия и прогревание пораженной области сухим теплом.
Классификация и признаки спондилеза
Чтобы окончательно установить диагноз, нужно опираться на международную классификацию болезней. Поражение может затрагивать любой из пяти позвонков пояснично-крестцового сегмента:
- L1-L2 – спондилез первого и второго поясничного позвонка.
- L2-L3 – обнаружение патологии между вторым и третьим поясничными позвонками.
- Уровень L4 – L5.
- L5-S1 – поражение пояснично-крестцового отдела.
Последний вариант встречается чаще всего. Болезнь возникают при наличии неблагоприятных факторов, и включает яркие симптомы проявления.
Стадии заболевания включают:
- Развитие заболевания на начальном этапе практически никак не проявляется. В редких случаях при тяжелой нагрузке на позвоночник возникают умеренные боли в области поясницы. На начальном этапе развития спондилеза деформации незначительны. Определить патологию удается на начальном этапе развития случайно. Если провести диагностическое исследование, можно заметить на снимках позвоночника начало разрастания костных наростов на пораженных участках дисков.
- На второй степени боли становятся значительными, ощущается скованность по утрам. Боль усиливается в положении стоя и в наклоне вперед, поэтому нужно избегать длительной статической нагрузки. Признаки спондилеза усиливаются. Боль меняет течение. Возникает сильный дискомфорт, характеризующийся большой длительностью.
- На последнем этапе возникновение боли не зависит от провоцирующих факторов. Наблюдается онемение, парестезии конечностей, потеря чувствительности ног. Пациент не может выполнять привычные действия, двигательные навыки практически полностью нарушены, ведь остеофиты сильно разрослись, из-за чего подвижность сильно ограничена. Требуется хирургическое устранение патологии.
Общие симптомы спондилеза, указывающие на болезнь, включают:
- Болевой синдром – ноющий и пульсирующий на уровне развития поражения. Нет иррадиации в другие отделы позвоночника или внутренние органы. Обычно дискомфорт, по утрам сковывающий и усиливается при наклонах, физических нагрузках. Разогревание мышц немного и временно облегчает состояние.
- Нарушение подвижности. Больной не может прогнуться в спине или наклониться до упора. При поворотах туловища ощущается явное ограничение движения в стороны.
- Хромота – признаки пережатия волокон седалищного нерва. Сначала хромота возникает при физической нагрузке, а позже – в спокойном состоянии.
- Потеря чувствительности в нижних конечностях – симптом, связанный с ущемлением нервного корешка.
В трети случаев заболевание протекает бессимптомно, но реже наблюдается только хромота. При таких скудных симптоматических признаках патологию уже определяют на поздней стадии, когда больному становится действительно плохо. На поздних этапах появляется скованность в позвоночнике, связанная с разрастанием остеофитов.
По выраженности симптомов наблюдают несколько этапов:
- На начальной стадии спондилеза признаки болезни отсутствуют или слабо выражены.
- На втором этапе развития патологии происходит частичное ограничение подвижности. Иногда наблюдают онемение конечностей.
- Третий этап – терминальный. У пациента хронически болит спина, движения скованы. Больному присваивают инвалидность.
Чем раньше возникнет неблагоприятная симптоматика, тем быстрее нужно обращаться за помощью к специалисту. На начальных этапах развития болезни еще можно справиться с дискомфортом с помощью консервативной терапии.
Классификация
Деформирующий спондилез может поражать шейный, грудной, поясничный или крестцовый отделы позвоночника. Повреждаться может один или сразу несколько отделов. При вовлечении в патологию одного позвоночно-двигательного сегмента речь идет о моносегментарном, нескольких – полисегментарном спондилезе. Естественно, последний имеет более выраженное и тяжелое течение.
Отдельно стоит упомянуть о болезни Бехтерева (анкилозирующий спондилез или спондилоартроз). Для патологии характерен ранний дебют (возраст пациента — 15-30 лет). Заболевание приводит к хроническому воспалению и деформации межпозвоночных суставов, а затем и к образованию анкилозов.
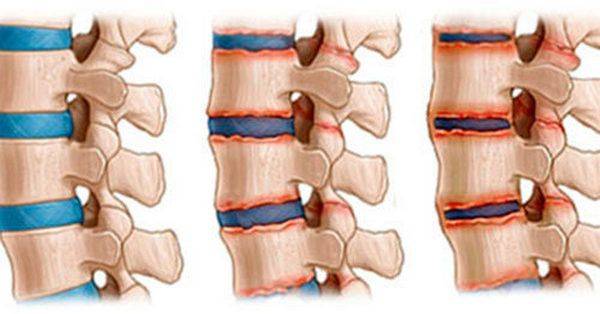
Классификация спондилеза в зависимости от рентгенологических признаков:
- Новообразованные остеофиты имеют небольшой размер, не выходят за пределы тел позвонков. Спондилез 1 степени обычно протекает бессимптомно.
- Остеофиты разрастаются по направлению друг к другу, огибая межпозвоночный диск. В некоторых случаях костные наросты образуют неоартрозы.
- Сросшиеся остеофиты формируют костную скобу, которая плотно соединяет тела двух смежных позвонков. Это приводит к нарушению функционирования позвоночно-двигательного сегмента.
Спондилез шейного отдела
Встречается в 75% случаев. Чаще всего развивается у людей, ведущих малоподвижный или сидячий образ жизни. От патологии страдают лица старше 55 лет. Появление патологических симптомов в молодом возрасте обычно указывает на деформирующий спондилез. Болезнью Бехтерева страдают преимущественно мужчины.
Из обсуждений на многочисленных форумах можно узнать, что шейный спондилез может долгое время протекать бессимптомно. Остеофиты, оссификацию передней продольной связки и признаки остеопороза нередко выявляют случайно, во время рентгенографии позвоночного столба. Боль в шее и другие неприятные явления возникают при развитии спондилоартроза, грыж МПД, радикулита, миофасциального болевого синдрома и т. д.
Даже “запущенный” ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Наиболее частые симптомы шейного спондилеза:
- боль в области шеи, иррадиирующая в затылок, голову, уши, глаза и даже верхнюю конечность;
- частые головные боли, усиливающиеся к вечеру и исчезающие после полноценного отдыха;
- появление хруста при движениях, ухудшение подвижности, чувство напряжения, скованности и дискомфорта в шейной области;
- чувствительные расстройства, ощущение ползания мурашек и онемение в шее, затылке, плечах;
- периодические головокружения, мелькания мушек перед глазами, нарушение сна, снижение слуха и даже обмороки.
Для диагностики патологии используют рентгенографию и МРТ. Магнитно-резонансная томография является более информативной и позволяет выявить патологические изменения позвоночника на самых ранних стадиях.
Как лечить заболевание? Даже при наличии типичных симптомов лечение шейного спондилеза следует начинать лишь после консультации со специалистом и подтверждения диагноза. Терапия должна быть направлена на купирование болевого синдрома, снятие мышечного напряжения, восстановление подвижности позвоночника и улучшение состояния позвонков, межпозвонковых дисков и суставов.
Лечение

Существует несколько методов лечения и воздействия на негативную симптоматику этого болезненного состояния. Врачи рекомендуют комплексные меры из следующего списка:
В первую очередь необходимо коренным образом изменить образ жизни. Нужно нормализовать рацион питания, включи в него все необходимое для полноценного питания костных и хрящевых структур. Исключить алкоголь, кофе и табак. Любые вредные привычки должны быть устранены или при невозможности, сведены к минимуму.
Вторым этапом в полноценной борьбе за здоровье спины может послужить ЛФК
Но важно помнить, что комплекс упражнений должен быть подобран специалистом. В противном случае можно навредить еще больше своей собственной спине.
Не обойтись также без применения медикаментов
Врач может назначить одновременно несколько препаратов. Чаще всего используются обезболивающие, нестероидные противовоспалительные, миорелаксанты и медикаменты для улучшения кровоснабжения и насыщения тканей витаминами и минералами.
Также применяются самые различные физиопроцедуры. Их существует довольно большое количество и каждая из них воздействует, так или иначе, на человеческий организм и всегда приводит к улучшению состояния.
Врач может при необходимости, прописать ношение специального корсета.
Также применяют нетрадиционные методы воздействия, к которым может быть отнесена гирудотерапия, иглоукалывание и народные методы лечения и рецепты.
При неэффективности всех вышеперечисленных методик может быть назначено оперативное вмешательство.
Лечение препаратами

Важно помнить, что деформирующий спондилез 1 степени поясничного отдела и других участков спины еще не проявляет интенсивно боль. Но это абсолютно не значит, что стоит игнорировать прием медикаментов
Ведь некоторые из них направлены на улучшение общего состояния костно-хрящевой ткани.
Врач, в зависимости от состояния конкретного человека и запущенности его болезни, может назначить препараты из следующих групп:
-
Нестероидные противовоспалительные в форме таблеток, капсул, мазей и гелей.
-
Группа миорелаксантов позволяет снять мышечные спазмы, что налаживает процесс кровообращения и устраняет защемление нервных окончаний. Когда возникает деформирующий спондилез 1 ст. эти препараты позволяют избежать неполноценного функционирования внутренних органов в том числе и головного мозга.
-
Поливитаминные и мультиминеральные комплексы улучшают метаболические процессы. По этой причине их прописывают на любой стадии таких заболеваний, как остеохондроз шейного позвонка и деформирующий спондилез.
-
Группа хондропротекторов позволяет восстановить хрящевую структуру и поддержать межпозвоночные диски, когда у пациентов возник деформирующий спондилез 1 степени. В этом случае эффективность приема любого вида медикамента хондропротекторной группы особо высока.
Упражнения, ЛФК, массаж

ЛФК выполняют только по назначению врача в первой или второй стадии развития болезни. Необходимо выполнять гимнастические упражнения только исключительно те, которые подберет специалист по реабилитационной медицине. Поэтому он должен иметь всю информацию о стадии и развитии болезни.
Массаж также должен выполнять специалист в своей области. В противном случае здоровью может быть нанесен вред. Чаще всего длительность курса составляет 10–15 процедур и длится около 20 25 минут. После массажа необходимо дать телу отдохнуть для улучшения циркуляции крови и распространения кислорода с кровяным руслом по всем частям.
Хирургическое лечение
Когда пропущен деформирующий спондилез 2 степени поясничного отдела или других частей спины и заболевание перешло в третью форму, которая грозит инвалидизацией, может быть принято решение о более кардинальных методах избавления от болезни. Это решение может быть принято исключительно консилиумом врачей.
Лечение в домашних условиях народными средствами

Даже если врач прописал полный комплекс лечения, то это не повод отказываться от народных методов, которые могут эффективно дополнить уже прописанные процедуры и медикаменты. Так, достаточно эффективно проявляют себя следующие рецепты:
-
Применяемая красная бузина и вытяжка из нее. С помощью этого состава делаются растирки или компрессы.
-
Сок хвоща, зимующего за счет обилия железа, кремния и цинка гарантирует повышение гибкости суставов и снижает болевые ощущения. Принимается внутрь, но только если у пациента отсутствует проблемы с почками.
Особенности и причины заболевания
Спондилёз характеризуется рядом признаков, которые необходимо учитывать при подозрении или диагностике этого состояния.
- Как правило, патология развивается в области между 4 и 5 позвонком. Повреждения не затрагивают весь межпозвоночный диск, а наблюдаются только на наружной части так называемого фиброзного кольца.
- Если патологию не лечить, позвоночная костная ткань может разрастаться, образовывая остеофиты («шипы»).
- Из-за дистрофических изменений состояние позвоночника сильно ухудшается. Пациент часто ощущает боль, которую можно уменьшить, если поменять положение тела.
- Тяжелая стадия заболевания отличается сильным разрастанием остеофитов, что приводит к развитию деформирующего спондилеза в поясничном отделе.
- У пациента страдают нервные окончания, может развиться хромота, конечности часто немеют, кровообращение заметно ухудшается.
Если вовремя не проводить правильную терапию, человек будет постоянно бороться с сильными болями.

На сегодняшний день врачи не могут объяснить, какая именно причина вызывает негативные изменения. Но большинство специалистов утверждает, что деформирующий спондилез развивается чаще всего у людей с неправильным обменом веществ. Еще одной причиной может быть длительное сдавливание позвонков при тяжелом физическом труде или лишних нагрузках.
Кроме того, на развитие болезни могут влиять следующие факторы:
- лишний вес;
- эндокринные заболевания;
- сидячий образ жизни;
- минимальная двигательная активность;
- хронические заболевания печени, почек, сахарный диабет;
- профессиональное занятие спортом;
- употребление «неправильной» пищи (слишком много жиров и углеводов в рационе);
- пожилой возраст;
- тяжелая физическая работа;
- некоторые особенности работы (например, длительное пребывание за рулем).
https://youtube.com/watch?v=waStxEVOAwE
Причины формирования
Основной негативный фактор, провоцирующий появление деформирующего спондилёза в шейном отделе – преклонный возраст. С годами изнашиваются анатомические структуры (появляются микротрещины в связках, мышцах, появляются сбои в обменных процессах, разрастается фиброзная ткань). На фоне такой ситуации первые признаки заболевания появляются у лиц старше 50 лет.
На формирование деформирующего спондилёза позвоночника у пациентов старше двадцати лет влияет накопление кальция, травматические повреждения шейного отдела, течение других болезней (например, сколиоз, кифоз). С «молодым» недугом справиться легче, ведь патологический процесс наблюдается только в одной зоне позвоночника, организм полон сил для борьбы с заболеванием.
Второе место занимает наследственная предрасположенность к деформирующему спондилёзу. Врождённая слабость суставно-связочного аппарата приводит к повреждению мышц и связок во время даже незначительных нагрузок. Патологии провоцируют чрезмерное отложение кальция в области разрывов, дальнейшее формирование болезни.
На появление недуга влияют другие негативные факторы, помимо наследственности и возрастных изменений:
- нарушения обмена веществ;
- недостаточное питание тканей вокруг позвонков, что ведёт к разрушению межпозвоночных дисков;
- разрастание костных элементов по краям позвонков;
- наличие артроза фасеточных суставов.
Спондилёз формируется в результате чрезмерных нагрузок на шейный отдел, травматических повреждений этой зоны. Отсутствие лечения или неправильная терапия приводит к развитию деформирующей формы болезни, с которой трудно справиться.
Основные методы терапии
Лечением деформирующего спондилеза шейного отдела позвоночника занимаются врачи узкой специализации — вертебрологи, неврологи, травматологи, ортопеды. Практикуется комплексный подход к терапии патологии. Пациентам назначаются мероприятия, позволяющие нормализовать кровообращение в шее, снизить выраженность болевого синдрома, увеличить амплитуду движений, восстановить нормальное анатомическое соотношение между структурными единицами позвоночника. Важный этап лечения — предупреждение прогрессирования спондилеза, вовлечения в деструктивный процесс здоровых позвонков и межпозвонковых дисков.
Фармакологические препараты
Для купирования болей в терапевтические схемы включаются нестероидные противовоспалительные препараты (НПВП). В лечении патологий шейного отдела хорошо зарекомендовали себя таблетированные формы нимесулида, кеторолака, диклофенака, мелоксикама, ибупрофена. После снижения интенсивности болевого синдрома назначаются НПВП в виде мазей, кремов, гелей: Фастум, Вольтарен, Индометацин, Долгит, Долобене, Артрозилен. Их наносят тонким слоем на заднюю часть шеи и слегка втирают. В терапии спондилеза используются препараты:
- миорелаксанты Мидокалм, Сирдалуд, Баклосан для перорального приема или внутримышечного введения. Расслабляют скелетную мускулатуру, устраняют болезненные спазмы и неврологические нарушения;
- комплекс витаминов группы B — Пентовит, Мильгамма, Комбилипен в инъекционных растворах или таблетках. Улучшают иннервацию в шейном отделе, повышают функциональную активность центральной и вегетативной нервных систем;
- ангиопротекторы и корректоры микроциркуляции — Агапурин и все препараты с бетагистином. Улучшают кровоснабжение тканей питательными и биоактивными соединениями, нормализуют микроциркуляцию, быстро нейтрализуют симптомы вестибулярного головокружения;
- глюкокортикостероиды — Дипроспан, Кеналог, Триамцинолон, Дексаметазон, Гидрокортизон. Используются для устранения сильных болей, не снимающихся НПВП. Гормональные средства обычно применяются в виде блокад вместе с анестетиками или анальгетиками;
- хондропротекторы — Структум, Алфлутоп, Глюкозамин-Максимум, Хондроитин-Акос, Терафлекс, в том числе с ибупрофеном. Предупреждают дальнейшее поражение спондилезом позвонков. При длительном приеме накапливаются в тканях, оказывая выраженное обезболивающее, противоотечное, противовоспалительное действие.
Для ослабления симптоматики и улучшения кровообращения в терапии применяются мази, гели, бальзамы с согревающим действием. Это Випросал, Финалгон, Капсикам, Эфкамон, Апизартрон. После их нанесения на область боли ощущается приятное тепло, а скованность движений исчезает.
Физиотерапевтические процедуры
На любой стадии деформирующего спондилеза применяется электрофорез. Во время процедуры под действием электрических импульсов в глубоко расположенные ткани позвонков и межпозвонковых дисков проникают лекарственные вещества. Электрофорез проводится с растворами НПВП, анальгетиков, хондропротекторов. В лечении патологии используются и другие физиотерапевтические манипуляции:
- интерференцтерапия. Под воздействием среднечастотных импульсных токов различной периодичности ускоряется кровообращение в шейном отделе, расслабляется скелетная мускулатура;
- диадинамические токи. На позвонки воздействуют низкочастотными монополярными импульсными токами в различных комбинациях и в прерывистом режиме. Процедура помогает повысить двигательную активность шейных позвонков;
- чрезкожная электрическая нейростимуляция. Во время сеанса на рецепторы подаются электрические импульсы, поступающие в спинной мозг и ЦНС. В результате блокируются передача чувствительными нервными окончаниями болевых импульсов из пораженных тканей.
Заболевание на начальном этапе развития хорошо поддается лечению лазеротерапией, магнитотерапией, иглорефлексотерапией. При выборе подходящих для пациента физиотерапевтических мероприятий врач учитывает стадию спондилеза, степень поражения тканей.

Как проводится терапия деформирующего спондилеза
Основные задачи лечения спондилеза — устранение болей и тугоподвижности. Пациентам рекомендуется не находиться долго в одном положении, следить за осанкой. Им показано ношение ортопедических приспособлений: воротников Шанца для шеи, эластичных бандажей с жесткими вставками для поясницы и грудного отдела позвоночника. Необходимо также ограничить физические нагрузки, больше отдыхать.
Медикаментозное лечение
Паравертебральные блокады применяются при острых болях. В мягкие ткани, расположенные около пораженных спондилезом позвонков, вводится смесь растворов глюкокортикостероидов (Триамцинолон, Дипроспан, Дексаметазон) и анестетиков (Лидокаин, Новокаин). Процедуры устраняют боли на несколько дней, а иногда и недель. Но гормональные средства весьма токсичны для внутренних органов, хрящей, костей, поэтому при возможности вместо блокад внутримышечно вводятся нестероидные противовоспалительные средства — Мовалис, Ортофен, Лорноксикам.
НПВС применяются и в других лекарственных формах:
- таблетки, капсулы — Целекоксиб, Эторикоксиб, Найз, Кеторол, Индометацин, Кетопрофен, Мелоксикам;
- мази, гели — Вольтарен, Нимесулид, Быструмгель, Фастум, Финалгель, Диклофенак, Артрозилен.

ЛФК
Лечебная физкультура — основной, самый эффективный метод лечения деформирующего спондилеза. Сразу после устранения болей пациент направляется к врачу ЛФК с результатами рентгенодиагностики. Он составляется индивидуальный комплекс упражнений с учетом общего состояния здоровья, степени тяжести спондилеза, характера его течения.
Ежедневные занятия лечебной физкультурой необходимы для выработки правильных двигательных стереотипов, позволяющих избежать перегрузок уже поврежденных позвонков, связок, дисков. А за счет формирования крепкого мышечного корсета улучшается осанка. Регулярные тренировки способствуют ускорению кровообращения в позвоночных сегментах, устранению дефицита в них питательных веществ.
Массаж
После физкультуры массаж считается вторым по эффективности способом терапии спондилеза. Он особенно востребован при наличии у пациентов противопоказаний к ЛФК. Им назначается проведение 20-30 процедур несколько раз в год, как в качестве лечения, так и в профилактических целях. Наиболее часто используются такие разновидности массажа:
- классический;
- вакуумный, или баночный, в том числе аппаратный;
- точечный, или акупунктурный.
Физиотерапия
Для улучшения кровообращения в позвоночнике, ускорения восстановительных процессов в дисках и связках проводятся физиопроцедуры. Это магнитотерапия, лазеротерапия, ударно-волновая терапия. Пациентам назначаются от 5 до 10 процедур, хорошо сочетающихся с ЛФК, всеми видами массажа. Но наиболее эффективны в лечении спондилеза такие физиотерапевтические мероприятия:
- ультразвук — воздействие высокочастотными звуковыми колебаниями низкой интенсивности;
- диадинамические токи — воздействие током низкой частоты.
Хирургическое вмешательство
Довольно редко при спондилезе проводится хирургическое лечение. Показаниями к нему становятся устойчивые боли, не устраняемые медикаментозно, осложнения, возникшие из-за сильной деформации позвонков. Наиболее часто выполняются такие хирургические вмешательства:
- спондилодез — обездвиживание смежных позвонков с помощью их сращивания;
- декомпрессия спинномозговых структур за счет иссечения остеофитов, реконструкции позвонков.
Народная медицина
При спондилезе народные средства неэффективны. Их ингредиенты не способны устранить ограничение движений, предупредить разрастание костных тканей. Поэтому пользоваться народными средствами врачи разрешают только по окончании основного лечения. Компрессы, мази, аппликации, растирания обычно применяются при слабых болях, возникающих после физических нагрузок или переохлаждения.
О чём говорят спондилёз и спондилоартроз при шейном остеохондрозе
Спондилёзные патологии — это осложнения после любого типа остеохондроза, вызванные дегенеративно-дистрофическими процессами в разных системах организма. Больше всего нарушениям подвержены:
- Костно-мышечный аппарат. Формируются костные разрастания, которые вызывают хрупкость опорно-двигательного аппарата и шеи, а также скованность движений.
- Связочный аппарат. Патологии фасеточных суставов, связок и сухожилий провоцируют ограничение подвижности и быструю изнашиваемость хрящевых тканей.
- Нервная система. Смещённые вследствие остеохондроза позвонки и другие болезни (грыжи, протрузии, радикулопатии) приводят к сдавливанию нервных корешков и развитию неврологических отклонений.
- Кровообращение. Кроме нервов, также сдавливаются кровеносные сосуды, что замедляет движение крови, способствует образованию тромбов и атеросклеротических бляшек.
- Деятельность сердца и головного мозга. Из-за передавленных сосудов и артерий в мозг не поступает кислород, а сердечный ритм замедляется.
- Дыхание. Недостаток кислорода, вызванный замедленным кровообращением, негативно сказывается на дыхательных функциях, например, провоцирует эмболию лёгочной артерии.
- Кроме того, страдает эндокринная система — при сахарном диабете кровеносные сосуды сужаются ещё больше, а также возникают перепады артериального давления.
Любой тип спондилёзных заболеваний — это серьёзная угроза здоровью, так как есть высокий риск развития стеноза позвоночного канала (образование полостей) и шейной миелопатии (нарушения спинного мозга, приводящие к его компрессии).
Клиническая картина
Спондилёз является осложнением остеохондроза, фиброзные волокна выпячиваются за пределы межпозвоночного диска, что способствует образованию остеофитов. Деформирующий спондилёз характеризуется появление костных наростов по краям позвонков, поэтому клиническая картина заболевания связана с этим процессом.
На шейный спондилёз в деформирующей форме указывают следующие неприятные симптомы:
- болевые ощущения в шейной зоне, которые могут распространяться на затылочную область, мышцы плечевого сустава. Дискомфорт может быть хроническим или появляться внезапными приступами прострелов в шейном отделе;
- характерный хруст или щелчок во время поворота головы;
- ощущение «мурашек», онемение в области верхних конечностей;
- по мере прогрессирования заболевания ограничивается подвижность шейного отдела, деформация этой зоны приводит к формированию горба;
- сдавливание артерии, которая питает головной мозг, провоцирует приступы сильной головной боли, головокружения. К таким неприятным симптомам также приводит резкий поворот головы;
- постоянная, ноющая боль в области затылка сопровождается практически все случае шейного деформирующего спондилёза;
- в мышцах рук уменьшается сила.
На заметку! Вышеописанные клинические признаки могут сопровождать другие заболевания в шейной зоне, поэтому важно посетить врача для выяснения первопричины дискомфорта. Самостоятельно пытаться избавиться от болевых ощущений с помощью анальгетиков не рекомендуется
Неправильная терапия может навредить здоровью, тем временем спондилёз будет прогрессировать, ухудшая состояние больного.
Причины спондилеза
Чаще всего к спондилезу приводят закономерные возрастные нарушения обмена – естественный процесс старения тканей. Другими причинами патологии могут стать:
- Травматические повреждения позвоночника (крупные или мелкие).
- Эндокринопатии (сахарный диабет, заболевания щитовидной железы, акромегалия).
- Нарушения метаболизма (гиперкальциемия, кальциноз).
- Заболевания позвоночника (остеохондроз, злокачественные новообразования).
- Хронические инфекции (туберкулез).
- Деформация позвоночного столба (лордоз, сколиоз, неправильная осанка).
- Гипотермия (переохлаждение).
- Постоянная физическая нагрузка на позвоночник.

| В категорию риска попадают | Факторы риска |
|---|---|
|
Люди, ведущие активный, подвижный образ жизни |
Возраст (95 % больных – пожилые люди после 65 лет) |
|
Профессиональные спортсмены |
Гиподинамия |
|
Люди, связанные с многочасовой работой в статической позе (офисные работники, программисты), с тяжелым физическим трудом |
Шейный спондилез, который появляется в раннем возрасте (до 40 лет, обычно из-за травм), отличается более стремительным прогрессом и тяжелыми последствиями.
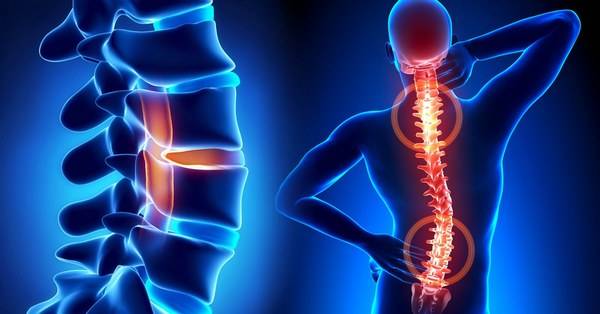 Что такое деформирующий спондилез: причины и признаки заболевания
Что такое деформирующий спондилез: причины и признаки заболевания Остеохондроз и деформирующий спондилез грудного отдела позвоночника
Остеохондроз и деформирующий спондилез грудного отдела позвоночника
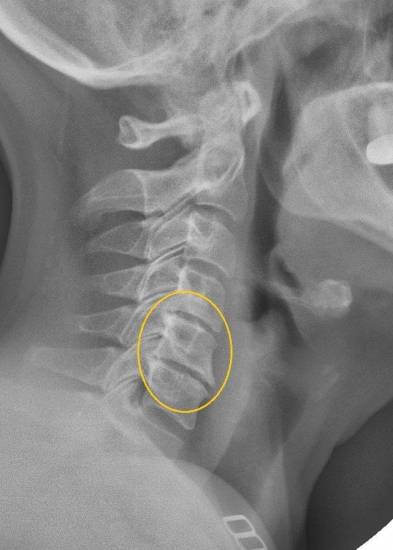
 Деформирующий спондилез поясничного отдела позвоночника: симптомы и лечение
Деформирующий спондилез поясничного отдела позвоночника: симптомы и лечение


 Что такое спондилез позвоночника: симптомы, лечение, профилактика
Что такое спондилез позвоночника: симптомы, лечение, профилактика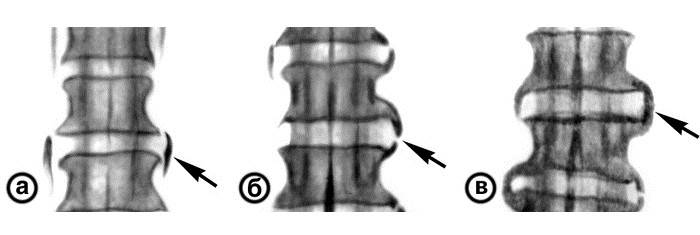 Спондилез поясничного отдела позвоночника
Спондилез поясничного отдела позвоночника Спондилез поясничного отдела позвоночника 2 степени прогноз жизни
Спондилез поясничного отдела позвоночника 2 степени прогноз жизни Спондилез шейного отдела позвоночника: симптомы и лечение
Спондилез шейного отдела позвоночника: симптомы и лечение