Содержание
- 1 Последствия и осложнения
- 2 Обследование
- 3 Реабилитация
- 4 Отличия перелома от вывиха руки
- 5 Диагностика
- 6 Диагностика опухолей и опухолеподобных заболеваний костей с помощью рентгена. Где можно сделать рентген костей?
- 7 Лечебные мероприятия
- 8 Утренняя зарядка
- 9 Причины травмы
- 10 Реабилитация запястья руки после снятия гипса
- 11 Виды переломов лучевой кости и их признаки
Последствия и осложнения
Обследование
Реабилитация
Период восстановления после травмы лучезапястного сустава является наиболее важным этапом лечения, так как отказ от легких физических нагрузок или прохождения курса физиотерапии может привести к ухудшению подвижности и появлению хронических болей. После перелома лучезапястного сустава реабилитация занимает от 2 до 3 месяцев, в зависимости от физиологических особенностей.
Лечебный комплекс включает следующие методики:
| Вид процедур | Лечебный эффект |
| Легкие физические нагрузки | Ускорение кровотока к поврежденному суставу |
| Предотвращение мышечной атрофии | |
| Улучшение эластичности связок | |
| Увеличение амплитуды движений | |
| Физиопроцедуры | Ускорение регенерации костей и суставов |
| Нормализация обменных процессов | |
| Улучшение циркуляции крови и лимфы | |
| Тейпирование | Спад отека |
ЛФК следует начинать на 2–3 день после получения травмы и постепенно увеличивать нагрузки. Как тренироваться после перелома лучезапястного состава, чтобы ускорить период регенерации, читайте в статье «Эффективные упражнения, которые быстро восстановят руку после перелома в лучезапястном суставе».
Физиопроцедуры
Наиболее действенные техники физиотерапии во время реабилитации после перелома лучезапястного сустава со смещением, представленные в пособии «Частная физиотерапия», описаны ниже.
Купирование болевого синдрома:
- Интерференцтерапия. Благодаря воздействую низкочастотных токов, блокируются болевые импульсы в ЦНС. Назначается на 2—3 день после получения травмы. Длительная сеанса — 6—10 мин. Оптимальный курс 10—13 процедур.
- Ультрафонофорез обезболивающих препаратов. Ускорение поступления лекарственных средств к очагу повреждения обусловлено действием ультразвукового излучения. Рекомендуемое количество процедур — 10—12.
Расширение сосудов:
- Ванны с добавлением скипидара. Ускорение кровотока вызывает усиленную регенерацию тканей. Процедуры проводятся после снятия гипса. Рекомендованная температура воды — 36 °C. Оптимальная длительность нахождения в воде — 10—15 мин. Лечебный курс состоит из 10—15 процедур.
- Низкочастотная магнитотерапия. Благодаря процедуре нормализуется кровоток, спадает отечность тканей и уменьшается болевой синдром. Сеансы проводятся на 2—3 день после травмы. Длительность воздействия — 15—20 минут в сутки.
Ускорение регенерации:
- Инфракрасная лазеротерапия. Благодаря воздействию излучения ускоряется процесс образования костной мозоли. Длительность воздействия — 5 минут. Курс состоит из 10 сеансов.
- Озокеритотерапия. Химическое повышение локальной температуры поврежденного участка ускоряет кровоток, что приводит к ускорению регенерации. Длительность воздействия — 30 минут — 1 час. Количество процедур — 10—12.
Использование кинезиотейпа и ортеза
В период реабилитации показано наложение тейпа или ортеза на лучезапястный сустав после перелома со смещением. Согласно исследованиям, проведенным в Медицинском центре университета Утрехта (UMCU), обе методики одинаково эффективны для уменьшения нагрузки на поврежденную кисть. Благодаря ношению тейпа или ортеза период восстановления сокращается на 10—12 дней.
В пособии Дубровского «Спортивная медицина» описана пошаговая инструкция нанесения тейпа:
- Кисть фиксируется в неподвижном и удобном положении. Пальцы должны располагаться с учетом длительного нахождения в такой позиции.
- Сначала закрепляются туры, а затем лента с левой стороны на правую.
- Ленты должны накладываться одна на другую, покрывая 2/3 пространства.
- Для удобства при наложении тейпа следует использовать две руки, потому рекомендуется попросить помощи, а не выполнять процедуру самостоятельно.
- Пластырь следует выровнять на коже, чтобы не было складок.
- Конец тейпа фиксируется специальными турами.
Подробнее о том, как правильно выполнять тейпирование лучезапястного сустава, читайте в статье «Функциональное тейпирование после перелома кисти руки и травмы плечевого сустава».
Отличия перелома от вывиха руки
Согласно травматологический статистике, приведенной в медицинском пособии Смирновой Л.А., перелом руки в запястье составляет 1% от общего числа нарушений целостности костей. Повреждения зачастую сопряжены с вывихами, но нарушения могут встречаться отдельно.
ВАЖНО! Перелом запястья руки часто не диагностируют, ошибочно принимая за растяжение связок. При сильных болях и ухудшении функциональных способностей кисти рекомендуется пройти обследование у нескольких травматологов
Определить перелом или вывих запястья можно по таким основным отличиям:
| Вывих кисти | Трещина в запястье |
| Неизменная длина и форма кисти | Ярко выраженная внешняя деформация |
| Отечность тканей быстро охватывает всю поверхность суставов | Отек проявляется в месте разрыва |
| Деформация выпуклостей и впадин в районе сустава | Подвижность костных фрагментов |
Подробнее о том, как правильно диагностировать и лечить вывих руки у ребёнка, читайте в статье «Как понять, что у ребёнка вывих руки – патогенез и симптомы патологии».
Диагностика
Когда к врачу поступает пациент с подозрением на перелом, тот в первую очередь проводит визуальный осмотр и пальпирует поврежденную область. Перелом руки со смещением отломков нередко проявляется уже на этом этапе диагностики, так как осколки проникают в мягкие ткани и прощупываются. После обязательно назначается рентгенография в разных проекциях. Эта мера дает полное понимание о картине перелома, позволяет разработать стратегию лечения и дальнейшей реабилитации. Помимо этих мер, возможно использование дополнительного диагностического инструментария:
- Общие анализы. Они позволяют оценить текущее состояние пациента и помогают дать прогнозы на процесс сращения кости.
- Методы визуализации – КТ (компьютерная томография) или МРТ (магнитно – резонансная томография). Применяются при возникновении осложнений со стороны других систем органов (нервная, кровеносная, мышечные группы и т.д.)
- Пункция. Используется для диагностирования внутрисуставных переломов. Определяет наличие крови и необходимость ее извлечения и остановки кровотечения.
Диагностика опухолей и опухолеподобных заболеваний костей с помощью рентгена. Где можно сделать рентген костей?
Рентгенодиагностика доброкачественных опухолей костей (остеома, хондрома, гемангиома)
Рентгенологически различают следующие виды доброкачественных опухолей:
- Остеома. Данная опухоль растет из костной ткани. Она может состоять как из компактной, так и из губчатой ткани. Остеома обычно расположена в наружных отделах костей и покрыта надкостницей. На рентгенограмме остеома выглядит как округлая тень с широким основанием и ровным контуром. Остеома имеет костную структуру, в ней можно обнаружить костные балки, есть костномозговые пространства. Остеома при больших размерах приводит к деформации кости.
- Хондрома. Такой вид опухоли состоит из хрящевой ткани. Хондрома чаще всего растет внутрь кости, поэтому она может приводить к деформации кости в виде вздутия. Хондрома обычно локализуется в коротких трубчатых костях кистей или стоп. На рентгене объем опухоли выглядит как просветление с небольшими тенями, соответствующими включениям кальция.
- Остеохондрома. Данная опухоль состоит одновременно из костной и хрящевой ткани. Остеохондрома растет кнаружи от кости в виде «цветной капусты», соединена с костью тонкой ножкой. На рентгене остеохондрома имеет смешанные признаки, которые характерны как для остеомы, так и для хондромы.
- Гемангиома. Гемангиома происходит из сосудистой ткани. Из всех костей скелета гемангиома чаще всего расположена в теле позвонков. Гемангиома представляет собой просветление, через которое проходит несколько грубых, толстых костных балок. От окружающей ткани опухоль отделяется полоской затенения.
- Остеобластокластома. Данная опухоль имеет некоторые признаки злокачественных опухолей. Она увеличивается относительно быстро и может становиться злокачественной. В трубчатых костях данная опухоль располагается в эпифизах, при этом она приводит к закрытию просвета костномозгового канала. Остеобластокластома также может располагаться в плоских костях и в позвонках. Эта доброкачественная опухоль имеет яйцевидную форму и ровные контуры.
Рентгенологическая картина злокачественных опухолей костей (рак, метастазы, саркома)
периоститунапример, рака молочной железы или рака предстательной железысаркомаРентгенологически саркома проявляется следующими признаками:
- расположение в метафизе и диафизе длинных трубчатых костей;
- реакция надкостницы в виде бахромчатого периостита (козырек, шипы);
- очаг разрушения кости (просветление) веретенообразной формы;
- иногда остеосаркома проявляется в виде интенсивного затенения, поскольку содержит клетки, формирующие кость (остеобласты).
легкихсцинтиграфиирадионуклидов
Рентгенодиагностика фиброзной дисплазии костей
Существуют различные формы фиброзной дисплазии:
- Внутрикостная. Внутрикостная форма характеризуется ограниченным очагом соединительной ткани внутри кости, которая сохраняет свою анатомическую форму и размеры.
- Тотальное поражение кости. В случае массивного замещения костной ткани наблюдается деформация кости, повышен риск патологических переломов.
- Опухолевая форма. Очаги фиброзной ткани достигают значительных размеров, распространяются за пределы кости и приводят к эстетическим нарушениям.
- Обызвествленная фиброма. Данная форма встречается редко, характеризуется высоким содержанием минеральных веществ в очаге фиброзной дисплазии.
Внутрикостная форма фиброзной дисплазии на рентгене проявляется следующими признаками:
- хорошо очерченное овальное просветление внутри костной структуры;
- размеры очага чаще всего составляют 1 – 2 см, иногда несколько очагов сливаются в один более крупный;
- структура просветления может быть неоднородной из-за включения костных балок и очагов минерализации.
Остеохондропатия пяточной кости (болезнь Хаглунда-Шинца)
Болезнь Шинца характеризуется следующими стадиями:
- Асептический некроз. В результате травмы образуется очаг некроза, который на рентгенограмме характеризуется повышенной плотностью.
- Вдавленный перелом. С течением времени по краю пораженной области образуется зона просветления — линия перелома. В этом месте костные балки рассасываются, а область некроза выглядит как затенение с повышенной плотностью.
- Разделение зоны некроза на фрагменты. Постепенно зона некроза делится на части и медленно рассасывается (удаляется из организма).
- Остеолиз пораженных тканей. Рассасывание пораженной кости происходит очень медленно, однако этот процесс необходим для восстановления нормальной кости.
- Восстановление. Через некоторое время форма кости частично восстанавливается, на рентгенограмме она выглядит как зона с пониженной минерализацией. Однако постепенно данная область приобретает все черты здоровой кости.
Лечебные мероприятия
Лечение при переломе кости лучезапястного сочленения направлено на восстановление ее анатомического положения и обеспечение полного покоя травмированной конечности. От тяжести травмы зависит дальнейшая тактика лечения и необходимость в стационарном наблюдении. Типичные переломы, не имеющие осложнений, контролируются амбулаторно.
Консервативное лечение
Консервативный метод применяется для неосложненных переломов, травматолог проводит местное обезболивание и вправляет кость (при смещении, но без признаков патологии). Фиксация анатомически правильного положения кости обеспечивается при помощи гипсовой лонгеты (от пальцев до области локтевого сустава). Большой палец на поврежденной руке также подлежит фиксации. Для обеспечения полного покоя, поврежденная конечность помещается в косынку, либо ортопедический бандаж.
Оперативное лечение
Деформация кости, либо перелом с множественными оскольчатыми фрагментами, является показанием для проведения инструментального вмешательства. Сопоставление фрагментом кости (репозиция) проводят с использованием вспомогательных приспособлений.
Виды оперативной репозиции:
- Закрытая – через кожу проводятся спицы или пластины, необходимые для фиксирования фрагментов (применяется местное обезболивание);
- Малоинвазивная – костные фрагменты фиксируются винтами в кости и пластиной расположенной подкожно (применяется местная анестезия);
- Открытая – кожные слои рассекаются, для устранения мелких осколков вручную. Кости придают анатомически правильное положение при помощи скоб и штифтов (применяется медикаментозный сон);
- Компрессионно – дистракционная фиксация – применяют аппарат для внешней фиксации костных фрагментов (общая анестезия).
После снятия фиксирующих приспособлений проводят контрольную диагностику (рентген или КТ), чтобы проверить адекватность восстановления кости и оценить проведенную репозицию.
Утренняя зарядка
Причины травмы
Главная причина появления трещины на кости – применение силы, существенно превышающей предел прочности. Это бывает при многих обстоятельствах, и наиболее распространенные из них:
- падение;
- ушиб;
- ДТП;
- пренебрежение техникой безопасности на производстве.
Предрасполагающие факторы:
- неправильное употребление гормональных медикаментов в повышенных дозировках;
- расстройства функции щитовидки;
- расстройства месячного цикла у женщин;
- деструкция костной ткани (остеопороз);
- гипокальциемия (падение уровня кальция);
- авитаминоз;
- наличие туберкулеза костей (также и в анамнезе);
- недостаточное и нерациональное питание, недоедание.
Чаще трещина в руке бывает у лиц старшего возраста. Это связано с повышенной в старшем возрасте, нарушением обмена веществ, расстройством координации движения. Примерно треть всех случаев травм приходится на возраст от 25 до 45 лет. Особенно часто случаются профессиональные поражения костей у тренеров, спортсменов и инструкторов. Важнейшие причины травм у спортсменов – это неправильное выполнение физических упражнений в период подготовки к физическим упражнениям.
Патогенез
В основе патогенеза трещины в кисти лежит собственно нарушение целостности костной ткани. Особенно опасны множественные трещины с формированием костных осколков. Из-за их смещения повышается риск травмирования мягких тканей. На пораженном месте может порваться кожа, из-за чего у больного могут развиваться гнойные, инфекционные или септические процессы.
Нередко трещины осложняются ушибами, растяжениями или разрывами связок и сухожилий. На месте травмы часто накапливается жидкость – экссудат.
Проявления травмы
Важнейшие симптомы трещины в кости на руке такие.
- Резкая боль в районе поврежденного участка. Боль значительно возрастает при попытке двигать или шевелить конечностью. Иногда боль в кисти может иметь ноющий характер.
- Наличие хруста кости. Этот симптом трещины кости руки свидетельствует о ее поражении.
- Усиление боли происходит и при ощупывании руки.
- В состоянии покоя на месте трещены обнаруживается пульсация. Больной ощущает небольшое покалывание в области травмы.
- Отек конечности. Иногда отечность может прогрессировать очень быстро, в течение считанных минут.
- Появление синяка из-за повреждения кровеносных сосудов во время травмы.
- Отмечается практически абсолютная утрата функциональности конечности.
Различают несколько видов трещин:
- одиночные;
- множественные (имеют более трех линий);
- поверхностные (когда повреждается только надкостница);
- сквозные (поражение всей поверхности кости);
- продольные;
- в зависимости от направления повреждающей силы различают продольные, косые и поперечные трещины руки.
Как определить трещину в кости
Человек может самостоятельно определить наличие подобного рода травм по таким характерным признакам:
- появление сильной боли во время движения;
- появление выраженной гематомы в месте локализации травмы;
- формирование отека в пораженном участке;
- ощущение покалывания ушибленного места в спокойном состоянии.
Реабилитация запястья руки после снятия гипса
Рука после снятия гипсовой повязки может находиться в разном состоянии, все зависит от вида травмы:
- Если перелом закрытый и без смещения, достаточно в течение последующих 2-х недель аккуратно обращаться с рукой – не поднимать тяжести, не давать больших физических нагрузок, не откручивать кран, подвижные игры замените пассивными, отложите спорт еще на месяц.
- Если запястье было травмировано со смещением лучевой кости, часто требуется сопутствующая терапия обезболивающими препаратами. Гипс для кости, поломанной со смещением, накладывают 2 раза – первый изогнутый не снимают в течение пары недель, второй накладывают в прямом положении конечности и отсчитывают еще 2-3 недели.
Для многих пациентов становится шоком момент снятия гипса. Дело в том, что травмированная рука лишена подвижности, при этом ко всему чувствительна и отечна. Для восстановления запястья необходимо с самого первого дня освобождения из гипсовой повязки посещать тренажеры для разработки и восстановления функций руки. Тренажерный зал предлагает свои услуги в поликлинике. Ваша задача – натренировать мышцы, которые в течение 1 месяца находились в бездейственном состоянии.
Дома можно тренироваться с помощью теннисного мячика, губки или резинового кистевого эспандера. Лечебную физкультуру необходимо начинать с разогревания кисти – аккуратно шевелите запястьем, описывая круг, до появления первой боли. Дайте руке слегка передохнуть, а затем сжимайте упругие предметы. Упражнение проводят до тех пор, пока конечность не устанет.
Бывает так, что пальцы уже разработаны, а запястье по-прежнему не хочет сгибаться под углом. Восстанавливать болезненное место необходимо не спеша, наклоняя кисть по чуть-чуть и обязательно чередуя с поглаживаниями и разогреваниями.
Виды переломов лучевой кости и их признаки
Повреждение лучевой кости предплечья бывает внутрисуставным, нарушающим целостность и функциональность лучезапястного сустава, и внесуставным, когда линия перелома не распространяется на суставную поверхность.
При закрытой травме видимых повреждений кожи нет, при открытом переломе нарушается целостность кожных покровов, что часто сопровождается такими осложнениями, как разрыв кровеносных магистралей и нервных стволов.
Перелом без смещения костных отломков
Каждый второй случай перелома лучевой кости происходит без смещения. Это обусловлено тем, что группы мышц на предплечье слабо развиты, и не оказывают механического воздействия на кость в момент ее повреждения. На рентгене обнаруживается трещина. Неполный перелом может локализоваться как в области головки, так и тела.
Травма без смещения в большинстве случаев диагностируется у детей и подростков вследствие активных игр или занятий спортом. Симптоматическая картина смазана. Нет видимой деформации конечности, отек невыраженный, болевые ощущения напоминают ушиб.
Перелом со смещением отломков
Смещение костных отломков происходит под действием внешней силы или внутренней ─ давление скелетных мышц на луч. Характерный признак ─ четко определяется деформация верхней конечности.
Линия разлома чаще поперечная или косая. Смещение происходит в продольной или поперечной плоскости, в 50% случаев кость одновременно смещается по горизонтали и вертикали.
При автомобильных или профессиональных травмах чаще фиксируются вколоченные (компрессионные) переломы. Они сопровождаются массивным повреждением мышечной ткани, глубоких слоев кожи. На рентгене видны мелкие отломки (фрагменты кости).
Типичная травма лучевой кости
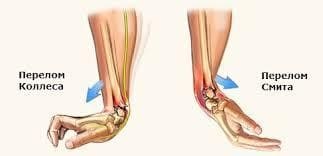
Переломы лучевой кости в типичном месте ─ это самая распространенная травма предплечья. При падении на руку под действием силы тяжести тела лучевая кость не выдерживает и ломается в области нижней трети, на 3-5 см выше лучезапястного сустава. В зависимости от расположения ладони во время падения (выворотность наружу или вовнутрь), различают два типа травмы.
Перелом Колеса или сгибательный ─ происходит при прямом падении на раскрытую ладонь, при этом костный отломок сдвигается к тыльной стороне предплечья. По статистике 2/3 подобных травм в типичном месте относятся к такому виду.
Перелом Смита или разгибательный ─ падение происходит на завернутую внутрь ладонь, отломки смещаются к внутренней стороне запястья.
Важно! Параллельно повреждаются расположенные рядом анатомические образования, нарушается целостность лучелоктевых и лучезапястных связок, происходит вывих или перелом полулунной, ладьевидной костей, шиловидного отростка. Отличительные признаки перелома луча в типичном месте:
Отличительные признаки перелома луча в типичном месте:
-
штыкообразная деформация нижней части руки;
-
резкая и выраженная боль;
-
быстро сформированный отек и припухлость;
-
расширенный лучезапястный сустав;
-
любые резкие ограничения движений предплечья и кисти.
Для травмы характерна сезонность. Перелом в типичном месте чаще диагностируется у женщин после 45 лет в зимнее время (в период гололеда). Прочность костной ткани снижается после менопаузы, она становится рыхлой, уязвимой, чувствительной к механическому воздействию.
 Гигрома (синовиальная киста, ганглий) запястья, кисти, руки, стопы, колена и др
Гигрома (синовиальная киста, ганглий) запястья, кисти, руки, стопы, колена и др Перелом руки: виды, симптомы, лечение
Перелом руки: виды, симптомы, лечение


 Почему у пожилых людей трясутся руки: причины тремора, симптомы, виды, рекомендации
Почему у пожилых людей трясутся руки: причины тремора, симптомы, виды, рекомендации Эффективное лечение ушиба запястья
Эффективное лечение ушиба запястья Когда и как использовать фиксатор запястья спортивный
Когда и как использовать фиксатор запястья спортивный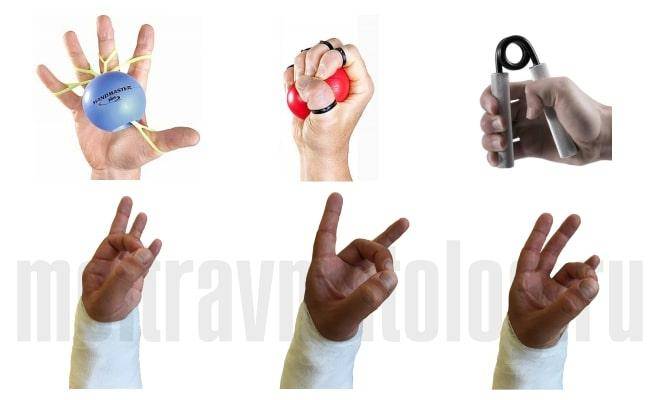 6 упражнений (лфк) для восстановления после перелома запястья (лучевая кость)
6 упражнений (лфк) для восстановления после перелома запястья (лучевая кость)