Содержание
Диагностические мероприятия и лечение
При жалобах пациента на боль в левом боку, отдающую в спину, диагностика начинается с первичного осмотра терапевтом, который направляет больного на различные исследования для уточнения диагноза. Современная диагностическая аппаратура и лабораторные анализы позволяют достаточно быстро установить причину левосторонней боли в спине и боку. С этой целью используется:
- Электрокардиограмма – если боль локализуется в грудном отделе, врач в первую очередь исследует состояние сердца, чтобы исключить вероятность кардиопатологий, как наиболее опасных в плане возможного критического развития ситуации в течение короткого промежутка времени.
- Рентгеноскопия – этот метод позволяет диагностировать травмы и патологии скелетного аппарата.
- Ультразвуковое исследование (УЗИ), компьютерная и магнитно-резонансная томография (МРТ и КТ) – дают возможность визуально отследить состояние внутренних органов и мышечно-связочных тканей.
Важные сведения о наличии либо отсутствии в организме воспалительных и иных патологических процессов позволяют получить лабораторные анализы крови и мочи. Они также входят в число первоочередных исследований, которые необходимо делать при постановке диагноза.
После завершения диагностических процедур больной, в зависимости от локализации и характера выявленной патологии, направляется к специалистам узкого профиля. Сердечно-сосудистыми заболеваниями заимается кардиолог, легочными – пульманолог, патологиями ЖКТ – гастроэнтеролог, почечными болезнями – нефролог, болезнями позвоночника – невролог или вертебролог.
Получив результаты исследования, медики разрабатывают тактику лечения. В зависимости от выявленного заболевания используются консервативные и оперативные терапевтические методики.
При диагностировании патологий, причиной которых становятся воспалительные процессы внутренних органов, используются антибиотики и противовоспалительные средства, выбор которых делает наблюдающий больного врач.
Для снятия болевой и воспалительной симптоматики вертебрального характера, а также в тех случаях, когда человек заболевает из-за развития патологических процессов в мышечно-связочной и вегетативной нервной системе, применяются нестероидные противовоспалительные лекарства – Индометацин, Кетопрофен, Диклофенак, Ксрфокам, Мовалис. Кроме того, назначаются физиотерапевтические процедуры – прогревание, массаж, лечебная физкультура, включающая ходьбу, сгибание и разгибание позвоночника и суставов, и другие упражнения.
При онкозаболеваниях проводится специфическое лечение – лучевая и химиотерапия, а также хирургическое вмешательство.
Диагностика
Диагностика включает осмотр, который определяет локализацию боли при движении и пальпации (фото), наличие отека на запястье. Так как тендинит сложно обнаружить по причине отсутствия специфических симптомов, и схожестью по проявлениям с другими патологиями (бурсит, разрыв сухожилий), необходима дифференциальная диагностика.
Врач направляет пациента на инструментальные и лабораторные обследования:
- анализ крови — проводится исследование на наличие инфекционного возбудителя, а также выполняется ревмопроба;
- рентгенография — показывает патологию только в случае образования кальцинитов;
- КТ и МРТ позволяют определить наличие или отсутствие разрыва сухожилия и участков дегенеративных изменений.
В качестве дополнительного метода обследования применяются УЗИ, выявляющее изменения в структуре сухожилия.

Лечение тендинита
Если у пациента диагностировано заболевание тендинит, тогда существует несколько вариантов, которые позволят избавиться от недуга и соответствующих проблем. Например, можно снизить нагрузку на ту область мышц, которая страдает больше всего, также не нужно забывать и о применении эластичных бинтов, поскольку бинтование участков, которые соседствуют с пораженным сухожилием – это достаточно эффективный метод устранить симптомы и помочь сухожилию зажить.
В случае, когда боль действительно острая и мешает заниматься своими делами, могут применяться нестероидные противовоспалительные средства, чаще всего подразумеваются таблетки, но существуют и специальные гели, кремы, которые применяются на пораженной области.
Когда-то еще использовались инъекции глюкокортикоидов, но теперешние исследования показывают, что такой гормон может ускорить процесс повреждения сухожилия, что очень часто приводит к полному разрыву.
Методы лечения
Лечение назначает врач-специалист, учитывая общее состояние больного и стадию развития патологического процесса. Если болезнь запущена, курс лечения будет намного сложнее и более длительный. Однако, независимо от формы тендинита надостной мышцы плечевого сустава, терапия представляет собой комплекс мероприятий, включающих в обязательном порядке медикаментозные средства и физиотерапевтические процедуры.
Врачи не рекомендуют лечение холодом, снятие болевого синдрома возможно холодным компрессом только в первые сутки появления боли на ранней стадии развития процесса. В острой фазе с болью помогут справиться только медикаментозные средства.
Физиопроцедуры добавляются в комплекс только после снятия болевого синдрома при полном отсутствии обострения. В случае, если инструментальное обследование выявило скопление солей кальция, доктор сначала удалит все солевые отложения и промоет пораженные ткани особым раствором, только после этого в курс лечения будут включены медикаментозная терапия и физиотерапевтические процедуры.
Методы лечения
Заболевание можно вылечить полностью (консервативными или хирургическими методами).
Консервативное лечение
Сразу после травмы (если она стала причиной тендинита) больному необходимо оказать первую помощь.
Ее алгоритм:
- Ледяные компрессы на область поражения (на 20 минут, 6 или 7 раз в течение первых суток).
- Тугая повязка на область голеностопного сустава (начинается выше голеностопного сустава на 5–10 см; бинт постепенно охватывает сустав, причем каждый последующий виток должен перекрывать на 2/3 предыдущий; заканчивается на середине стопы).
- Покой для конечности в течение всего периода лечения.
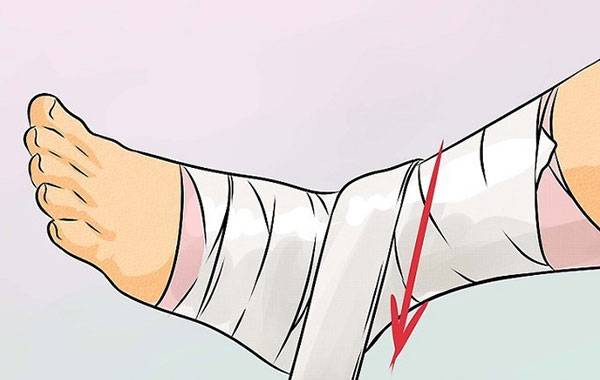
При острых болях на стопу накладывают гипсовую повязку, которая надежно фиксирует ее в одном положении.
Медикаменты, которые назначают во время лечения тендинита стопы:
- негормональные противовоспалительные и обезболивающие средства в таблетках и мазях для местного применения: Мовалис, Целебрекс, Диклофенак;
- гормональные препараты для блокады при выраженном болевом синдроме – Гидрокортизон, Дипроспан;
- антибиотики при септическом, гнойном воспалении: Флексид;
- разогревающие, раздражающие, обезболивающие местные средства (с 3-го дня после травмы): Випросал, Капсикам.
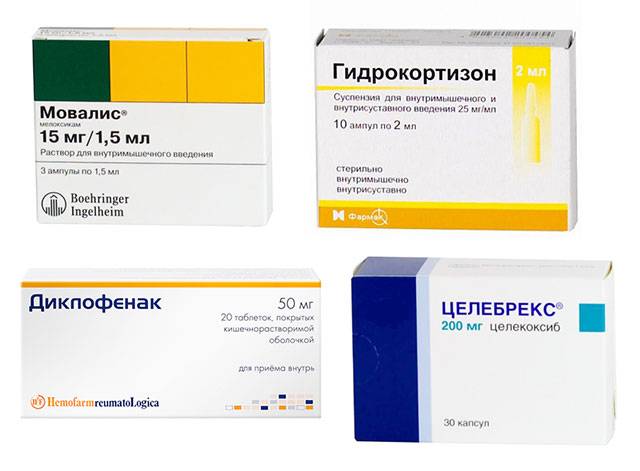
Консервативное лечение тендинита стопы сочетают с физиотерапией, которую назначают в период восстановления (после того, как стихли выраженные симптомы болезни – боль и воспаление).
Физиотерапевтические процедуры:
- электрофорез с лекарственными препаратами;
- магнитотерапия;
- лечение ультразвуком и ультрафиолетовым облучением;
- лазеротерапия;
- лечебный массаж.
Данные методы стимулируют микроциркуляцию в тканях, улучшают отток лимфы, снимают интоксикацию, способствуют ускоренному делению клеток и заживлению тканей.
После исчезновения всех признаков заболевания больному назначают щадящие упражнения, например:
- Исходное положение – встать напротив стены, упереться в нее руками. Правую ногу поставить перед собой, левую оставить позади. Присесть как можно ниже. Остаться в таком положении 30 секунд. Выпрямиться, поменять ноги и повторить упражнение. Сделать по 6–8 подходов для каждой ноги.
- Исходное положение – стоя. Вращать стопой по часовой и против часовой стрелки по 6–8 подходов для каждой ноги.
В общей сложности терапия может занять от 2 недель до 2 месяцев.
Хирургическое лечение
К оперативному вмешательству прибегают, если:
- консервативное лечение не приносит результатов несколько месяцев (до года);
- начинаются дегенеративно-дистрофические изменения тканей;
- возникает гнойный, септический тендинит.
Для восстановления функций сухожилий голеностопа могут осуществить:
- неполное отсечение коллагенового тяжа от места прикрепления – позволяет удлинить, послабить его и улучшить подвижность стопы;
- иссечение и удаление поврежденных тканей;
- иссечение измененных тканей с прикреплением сухожилия к другому месту.
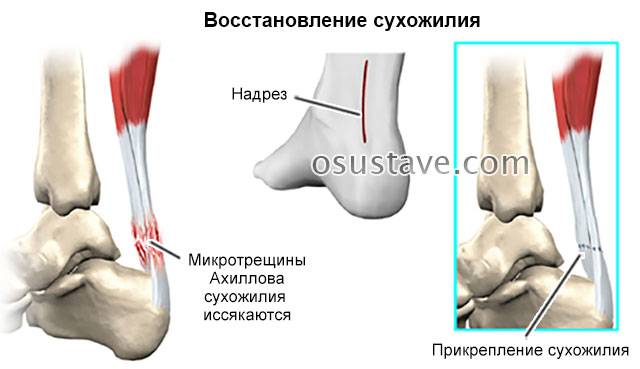
В первые дни (до 1 недели) ногу обездвиживают, назначают курс обезболивающих, противовоспалительных и антибактериальных средств. В первые 3–5 дней препараты вводят внутримышечно или внутривенно, далее переводят больного на таблетки и капсулы.
Через неделю разрешают выполнять некоторые упражнения ЛФК.
Послеоперационное восстановление занимает до 4 месяцев – в зависимости от тяжести процесса.
Терминология
Тендинит — очень распространенный, но вводящий в заблуждение термин. По определению суффикс «-ит» означает «воспаление». Воспаление — это местная реакция организма на повреждение тканей, которая включает эритроциты, белые кровяные тельца, белки крови с расширением кровеносных сосудов вокруг места повреждения. Сухожилия относительно бессосудистые. Кортикостероиды — это препараты, уменьшающие воспаление. Кортикостероиды могут быть полезны для облегчения хронической боли при тендинопатии, улучшения функции и уменьшения отека в краткосрочной перспективе. Однако существует больший риск долгосрочного рецидива. Обычно их вводят вместе с небольшим количеством обезболивающего препарата, называемого лидокаином. Исследования показывают, что после инъекций кортикостероидов сухожилия становятся слабее. Тендинит по-прежнему является очень распространенным диагнозом, хотя исследования все чаще подтверждают, что тендинит обычно считается тендинитом.
Анатомически близкие, но отдельные состояния:
- Энтезит , при котором возникает воспаление энтезов — участков, где сухожилия или связки входят в кость. Это связано с артропатиями HLA B27, такими как анкилозирующий спондилит , псориатический артрит и реактивный артрит .
- Апофизит , воспаление костного прикрепления, обычно связанное с чрезмерным употреблением у растущих детей.
Причины и механизм развития заболевания
Тендиноз является дегенеративно-дистрофическим заболеванием опорно-двигательной системы. Связки и сухожилия ежедневно подвергаются значительной физической нагрузке. В конечном итоге цена такого воздействия – разрушение эластичных элементов сочленения. При это необязательно присутствует воспалительный процесс либо он приобретает асептический характер.
В целом причинами развития патологии могут быть:
- аллергическая реакция организма;
- частые травмы суставов и связок;
- повышенные физические нагрузки;
- выполнение однообразной работы длительное время;
- хронические патологии опорно-двигательного аппарата;
- воспаление, спровоцированное аутоиммунными нарушениями;
- воспаление инфекционного происхождения, локализующееся в соседних тканях;
- дефицит или избыток кальция;
- ношение неудобной обуви, высокого каблука;
- возрастной износ тканей.
Люди из группы риска
Существует несколько категорий людей, которые в наибольшей мере подвержены развитию тендиноза.
В группу риска входят представители таких профессий:
- грузчики;
- работники конвейера;
- строители;
- механики;
- операторы компьютерного набора;
- ювелиры;
- швеи;
- спортсмены.
Таким образом, заболевание часто обнаруживается у людей, задействованных в тяжелом физическом труде, работе с мелкими деталями, длительном нахождении в напряженном состоянии. У спортсменов-легкоатлетов профессиональной болезнью является тендиноз коленного сустава, у теннисистов и гольфистов чаще страдают локти и плечи.
Постоянное травмирование и перегрузка связок приводит к накопительному эффекту. Микроразрывы провоцируют образование спаек и усугубляют степень разрушения тканей.
В конечном итоге сухожилия теряют свою эластичность, возникают надрывы, сустав теряет свою стабильность и способность нормально функционировать. Дееспособность человека существенно снижается, в особо тяжелых случаях устанавливается категория инвалидности.
Лечение
Каждому больному важно знать, как лечить тендинит надостной мышцы. Терапия комплексная, требует терпения и выполнения всех рекомендаций
Только соблюдение всех рекомендаций и профилактических мер со стороны пациента будет способствовать успешному выздоровлению.
Физиотерапия
Физиолечение является обязательным пунктом в терапии заболевания, поскольку оно улучшает метаболизм в тканях и устраняет воспаление. Пациентам назначаются магнитная и лазерная терапия, которые оказывают прогревающее действие. Хороший результат дает обертывание грязями и парафином.
Также могут использоваться фоно- и электрофорез, ударно-волновая терапия. Воздействие на пораженные ткани происходит через ультразвук, электрический ток, волны. Последние способствуют разрушению оссифицированных отложений, поэтому эффективны при наличии петрификатов в зоне патологии.
Медикаментозное лечение
На начальных этапах развития тендинита большинство пациентов не обращает внимание на симптомы заболевания. Это является ошибкой, поскольку в этот период патологию можно успешно вылечить без лекарственных препаратов при помощи лечебной физкультуры, массажа, физиотерапии, рационализации образа жизни
Но подобное происходит довольно редко, чаще врачам приходится проводить терапию тендинита минимум 2 степени. Что касается лекарственных средств, то они направлены на устранение болевого синдрома. С этой целью применяются нестероидные противовоспалительные препараты (нимесулид, кетопрофен) как в инъекционной, так и в таблетированной форме.
Длительность и дозировки препаратов устанавливаются и корректируются только врачом, данные показатели зависят от динамики процесса выздоровления.
В качестве вспомогательных средств могут применяться витамины группы В (Нейромед, Мильгамма и другие) и лекарства, улучшающие периферическое кровообращение (Пентоксифиллин).
Лечебная физкультура
Лечебная физкультура имеет важное значение в лечении тендинита сухожилия надостной мышцы плечевого сустава. Она используется на любом этапе развития патологии, обязательна в качестве профилактического средства
Начинают использовать лечебную физкультуру после снятия болевого синдрома. Пациенты обучаются инструкторами ЛФК, на первых этапах делают все упражнения под их руководством
После этого больным важно регулярно выполнять лечебную физкультуру в домашней обстановке. Это будет способствовать предупреждению дальнейшего прогрессирования заболевания и предотвращать его рецидивы
Народные средства
Лечение народными методами используется только в составе комплексной терапии в качестве вспомогательного средства. Применять следует после консультации врача
Важно отметить, что использование исключительно народных методов запрещено, поскольку это не принесет пользу, а только усугубит ситуацию
При болевом синдроме рекомендовано прикладывать лед, обернутый чистой ветошью. Можно также массировать место воспаления.
Иногда используются различные фитосборы, которые легко приобрести в аптеке. Они оказывают противовоспалительное и обезболивающее действие, но их результативность существенно ниже традиционных методов терапии тендинопатии сухожилия надостной мышцы.
Хирургическое вмешательство
Хирургическое вмешательство показано в тех случаях, когда консервативное лечение не дает никакого улучшения. В подобных ситуациях, как правило, имеется 3 стадия патологии и у пациентов фиксируются изменения мягких тканей, сужение сосудов.
Во время вмешательства проводится удаление кальцификатов, рассечение или удаление патологически измененных зон. Проводится пластика тканей. После оперативного лечения пациенты в обязательном порядке проходят курс реабилитационных мероприятий, направленных на восстановление полноценной двигательной активности верхней конечности.
Прогноз
Первоначальное выздоровление обычно занимает от 2 до 3 месяцев, а полное выздоровление — обычно в течение 3-6 месяцев. Около 80% людей полностью выздоравливают в течение 12 месяцев.
Медикаментозная терапия
Независимо от того, на какой стадии диагностирован тендинит, категорически запрещается заниматься самолечением, особенно использовать сильнодействующие препараты без назначения врача.
Только лечащий врач может рекомендовать прием лекарственных средств с учетом всех особенностей течения заболевания, каждое лекарство назначается доктором в индивидуальном порядке.
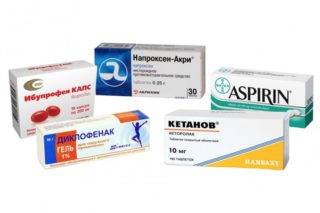
Стандартными обезболивающими в таком случае являются Анальгин, Парацетамол, Ибупрофен, Солпадеин. Доктор может порекомендовать прикладывать к пораженной области компрессы с Димексидом, действующее вещество которого активно проникает в ткани, снимает воспаление, обезболивает пораженный участок.
Для восстановления нормального кровообращения, значительной регенерации тканей и обменных процессов назначают гели и мази для наружного применения, обычно это Вольтарен эмульгель, Дип Релиф, Троксевазин, Ибупрофен, Диклак гель, Фастум гель.
Воспалительный процесс при такой болезни чаще всего купируется гормональными лекарственными средствами, которые, кроме того, снимают отечность и боль, это Наклофен, Мовалис, Кеторол, Индометацин, Ревмоксиб, Ортофен. Препараты принимают курсом до 7 дней.
Поскольку такие серьезные лекарственные средства имеют множественные побочные эффекты, вполне возможно, что больному потребуется дополнительная терапия с применением пробиотиков и гепатопротекторов. В случае, если гормональные препараты не оказывает должного эффекта, либо болезнь находится на очень поздней стадии, и воспаление занимает обширную область, врач может назначить стероидные гормоны, например, Гидрокортизон или Преднизолон.
Лечение
Методы лечения и выраженность симптомов тендовагинита плечевого сустава тесно взаимосвязаны. При появлении острых болей и сильной отечности пациентам показано ношение фиксирующей повязки, использование жесткого или полужесткого ортеза. Это позволяет избежать нежелательных нагрузок на воспаленное сухожилие и сдавливания отеком чувствительных нервных окончаний. Иммобилизация также способствует быстрой регенерации поврежденных тканей сухожилия. В первые дни лечения травматологи рекомендуют прикладывать к верхней части руки пакет, наполненный кубиками льда. Его оборачивают плотной тканью для профилактики обморожения. Длительность одной холодовой процедуры — не более 15 минут.
Для снижения выраженности болевого синдрома и воспаления могут применяться препараты из различных клинико-фармакологических групп:
нестероидные противовоспалительные средства (НПВС) — Кетопрофен, Нимесулид, Диклофенак, Мелоксикам, Целекоксиб, Кеторолак, Ибупрофен. Купируют воспалительные процессы, устраняют боли, способствуют рассасыванию отеков. Эффективно справляются с высокой температурой, лихорадочным состоянием, ознобом;
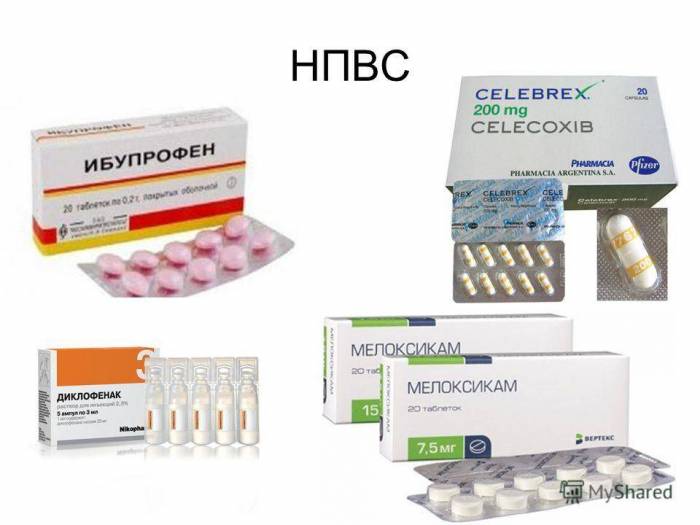
глюкокортикостероиды (синтетические гормоны) — Преднизолон, Гидрокортизон, Дексаметазон, Кеналог, Флостерон, Триамцинолон. В виде таблеток при тендовагините предплечья применяются редко. Практикуется их введение непосредственно в воспаленное сухожилие.
При невыраженных болях используются анальгетики (Парацетамол, Эффералган) или мази с НПВС — Фастум, Вольтарен, Артрозилен, Кетонал, Нурофен. Наружные средства втирают в область боли и воспаления 1-3 раза в день в течение 7-10 дней. После купирования воспалительного процесса врач может назначить разогревающие мази (Капсикам, Випросал, Финалгон). Активные ингредиенты препаратов оказывают местнораздражающее, отвлекающее, обезболивающее и стимулирующее регенерацию сухожилия действие.
Для рассасывания воспалительного отека, предупреждения накапливания экссудата применяются компрессы с Димексидом, электрофорез с анальгетиками, НПВС, Лидазой, фонофорез с гидрокортизоном. Пациентам назначаются 5-10 сеансов лазеротерапии, магнитотерапии, УВЧ-терапии.
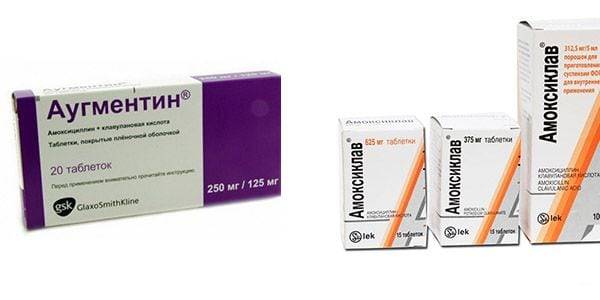
В терапии инфекционных тендовагинитов применяются антибиотики, к которым чувствительны спровоцировавшие их микроорганизмы. Наиболее часто в лечебные схемы включаются Кларитромицин, Азитромицин из группы макролидов, Цефазолин, Цефотаксим из цефалоспоринового ряда, полусинтетические защищенные пенициллины Аугментин, Амоксиклав. Также применяются сульфаниламиды, а при необходимости — иммуномодуляторы или иммуностимуляторы.
После проведения антибиотикотерапии пациентам рекомендован курсовой прием эубиотиков для восстановления кишечного биоценоза. Лечением тендовагинитов, спровоцированных специфическими инфекционными агентами, занимается фтизиатр, уролог, венеролог.
 Инфекционный артрит: симптомы, диагностика и методы лечения
Инфекционный артрит: симптомы, диагностика и методы лечения
 Как связаны всд и остеохондроз, симптомы, диагностика и методы лечения
Как связаны всд и остеохондроз, симптомы, диагностика и методы лечения



 Артроз суставов. симптомы, стадии артроза, современная диагностика и методы эффективного лечения
Артроз суставов. симптомы, стадии артроза, современная диагностика и методы эффективного лечения Киста бейкера (беккера): что это, какие причины, симптомы, диагностика, методы лечения кисты в подколенной ямке
Киста бейкера (беккера): что это, какие причины, симптомы, диагностика, методы лечения кисты в подколенной ямке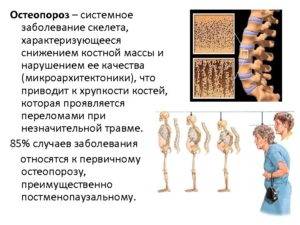 Околосуставной остеопороз: этиопатогенез, симптомы, разновидности и методы терапевтической коррекции
Околосуставной остеопороз: этиопатогенез, симптомы, разновидности и методы терапевтической коррекции Лечение суставов и мышц: диагностика, методы лечения
Лечение суставов и мышц: диагностика, методы лечения