Содержание
- 1 Симптоматика
- 2 Медикаментозное лечение
- 3 Особенности лечения
- 4 Как диагностировать
- 5 Физические упражнения и диета
- 6 Механизм и причина возникновения
- 7 Что такое артрит у ребенка
- 8 Симптомы артрита коленного сустава у детей
- 9 Неправильное представление об упражнениях с ревматоидным артритом
- 10 Аутоиммунный артрит, клиническая картина
- 11 Классификация артрита у детей
- 12 Каким заболеваниям подвержена ткань
Симптоматика
Проявление юношеского ревматоидного артрита зависит от формы болезни. Различают суставные и внесуставные проявления. При серонегативной и ранних этапах суставной формы симптомы выражены слабо, диагностика затруднительна
Но для успешного лечения и уменьшения риска развития осложнений важно обнаружить болезнь как можно раньше
Родителей должны насторожить такие симптомы:
- утренняя скованность, зажатость суставов длящиеся продолжительное время, неспособность легко и быстро встать после сна, потребность размять суставы, чтобы начать активно двигаться;
- появление припухлости сустава (у младенцев визуально обнаружить сложно, диагностировать поможет осмотр кожного покрова в этом месте – на ощупь она натянутая, горячая, покрасневшая);
- болезненность при движении и в покое, ночные боли, деформации сустава, что отражается на походке ребенка, возможности совершать привычные действия;
- затрудненность движений сгибания и разгибания;
- быстрая утомляемость, малоподвижность, наблюдаются щадящие больную конечность движения, ребенок часто плачет, становится раздражительным и капризным, теряет в весе;
- вечерние скачки температуры – до 38-39 градусов и выше;
- нарушение сердечного ритма, кровяного давления, жалобы на боль в сердце, затрудненность дыхания, кашель, обнаружение при пальпации увеличения лимфатических узлов;
- синюшность кожи, появление ревматоидных узелков – подвижных безболезненных уплотнений 0,5-2,5 см размера, подкожных или надкостных, мелких темно-красных или коричневых участков некроза тканей около ногтей;
- зудящая аллергического характера сыпь, воспаление слизистой глаз, покраснение глазных белков.
Тяжелым формам присвоены отдельные названия:
- Синдром Стилла – проявляется устойчивым повышением температуры в пределах 37-38 градусов, свидетельствующим о вялотекущем воспалении или фебрильной температурой, достигающей 38-39 градусов, говорящей об остром воспалительном процессе. Симптомами также являются: изменение формы или увеличение лимфатических узлов, селезенки или печени, воспаление радужки глаз, серозных оболочек суставов и других полостей, красные высыпания на коже похожие на ожог от крапивы.
- Субсепсис аллергический Висслера-Фанкони – симптомокомплекс, характеризующийся: температурой 38-39 градусов, удерживающейся в течение недель и месяцев; одновременное высыпание на коже различных морфологических элементов – эритемы, папул, везикул; воспалительные процессы в серозных оболочках внутренних органов, сердце, легочной ткани; суставные и боли в области живота. Сопровождается симптомами интоксикации – тошнотой, ознобом, аритмией, головокружением, повышенным потоотделением.
Объектом поражения ювенильного ревматоидного артрита у детей обычно являются крупные суставы – голеностопные, лучезапястные, коленные, но иногда бывают случаи, когда с самого начала болезни поражаются и мелкие суставы конечностей. Для ювенильного ревматоидного артрита, типично поражение шейного отдела позвоночника. Суставы становятся болезненными и отекают. Постепенно повышается температура тела и может достигать 38-39 градусов. Нередко на кожном покрове может проявиться полиморфная сыпь аллергического происхождения, увеличивается в размерах печень, селезенка и лимфатические узлы. Общий анализ крови может диагностировать анемию.
При остром начале заболевания свойственно тяжелая форма болезни. Эта форма обычно наблюдается у детей дошкольного возраста и начального школьного возраста, также может возникнуть у детей подросткового возраста.
Подострое начало артрита ювенильного характеризуется менее выраженными симптомами. Артрит ювенильный, как правило, начинает поражение с одного сустава – голеностопного или коленного. С распуханием сустава нарушается его функция иногда даже без болезненных ощущений. У ребенка может измениться походка , а ребенок до двух лет может и вовсе перестать ходить.
При подостром начале болезни поражению подвергается не только 1 сустав, но и несколько – сразу от двух до четырех. Такую форму заболевания называют олигоартикулярный артрит. Боли в пораженных суставах могут быть умеренными так же, как и экссудативные изменения. В процесс болезни могут быть вовлечены, например два коленных и один голеностопный суставы и наоборот. Отсутствует повышение температуры тела. Такая форма заболевания протекает более легко, обострения бывают менее частыми.
Медикаментозное лечение
При определении режима дозирования ревматолог учитывает тяжесть и форму патологии, вес, возраст ребенка. Многие препараты токсичны для внутренних органов и суставных структур, поэтому их назначают в небольших количествах. Выбирая лекарственные средства для детей, врач ориентируется и на перечень противопоказаний, вероятность развития местных или системных побочных проявлений.
Нестероидные противовоспалительные средства (НПВП)
НПВП обладают противовоспалительным, обезболивающим, антиэкссудативным действием, то есть снижают выраженность практически всех симптомов ювенильного артрита. Предпочтение отдается средствам для локального нанесения — мазям, кремам, гелям. Их активные ингредиенты почти не проникают в кровеносное русло, поэтому редко провоцируют системные побочные реакции.
| Лекарственные формы НПВП, используемые в терапии ювенильного артрита | Наименования препаратов |
| Мази, гели, кремы | Фастум, Вольтарен, Артрозилен, Долгит, Финалгель |
| Таблетки, капсулы, драже | Ибупрофен, Кетопрофен, Нимесулид, Диклофенак, Мелоксикам |
| Инъекционные растворы | Мовалис, Ортофен, Ксефокам, Кеторолак, Вольтарен |
Глюкокортикостероиды
В терапии ревматоидного артрита у взрослых гормональные средства используются довольно часто, в том числе для проведения медикаментозных блокад. Но у детей их применение ограничено из-за выраженных побочных проявлений. Глюкокортикостероиды обычно включаются в терапевтические схемы при неэффективности НПВП. Препараты этой группы быстро купируют воспаление и устраняют боли, оказывают иммунодепрессивное действие. Но при частом использовании глюкокортикостероидов отмечается необратимое поражение тканей печени, почек, желудочно-кишечного тракта, повышение хрупкости костей.
При необходимости применения гормональных средств проводится пульс-терапия. Препараты назначаются в высоких дозах в ограниченный промежуток времени при остро выраженной аутоиммунной патологии. Для лечения детей чаще используются Метилпреднизолон, Триамцинолон, Бетаметазон.
Иммуноподавляющая терапия (цитостатики)
Нередко препаратом первого выбора становится цитостатик Метотрексат. В терапии ревматоидного артрита этот препарат применяется в качестве иммуносупрессора, искусственно угнетающего иммунитет. Метотрексат купирует острые и хронические воспалительные процессы, устраняет припухлость суставов, боль, скованность движений.
В начале лечения Метотрексат применяется в минимальных дозировках, а затем его количество может быть повышено. Появление выраженных побочных эффектов становится сигналом для отмены препарата. В таких случаях он заменяется действующими аналогами — Лефлуномидом или Сульфасалазином.
Хирургическое вмешательство
При сильной деформации суставов, существенно ограничивающей подвижность, частичном или полном сращении костных поверхностей показано хирургическое вмешательство. К артроскопии обычно прибегают при поражении ювенильным артритом крупных суставов. Хирург делает три прокола кожи и мягких тканей, через которые вводит артроскоп и инструменты. Практикуется использование щипцов, ножниц, специальных крючков, шлифовального устройства. Артроскоп снабжен камерой, передающей изображение на экран монитора.
Если сустав не подлежит восстановлению, то проводится эндопротезирование. Он заменяется искусственным протезом, после чего следует длительный период реабилитации.
Соблюдение диеты
Диетологи рекомендуют исключить из питания детей продукты с высоким содержанием соли. Их употребление провоцирует задержку жидкости в организме, усиление интенсивности воспалительной отечности. Также следует ограничить белки, простые углеводы, жиры животного происхождения.
Ежедневное меню ребенка должно состоять из кисломолочных продуктов, свежих фруктов, овощей, крупяных каш, небольшого количества постного мяса. Дополнительно врачи назначают прием сбалансированных комплексов витаминов и микроэлементов.
Физиотерапия
В терапии ювенильного артрита используются такие же физиотерапевтические процедуры, что и у взрослых. Для купирования болей и воспаления применяется электрофорез и фонофорез с глюкокортикостероидами, анестетиками, витаминами группы B, растворами солей кальция, хондропротекторами. Проводятся и такие физиопроцедуры:
- ультрафиолетовое облучение;
- лазеротерапия;
- ударно-волновая терапия;
- магнитотерапия;
- гальванические токи.
Практикуются аппликации с озокеритом и парафином, терапия грязями и минеральными водами, санаторно-курортное лечение.
Особенности лечения
Ревматоидный ювенильный идиопатический артрит – это сложное заболевание, которое требует комплексного подхода. Терапия призвана не только снять болевой синдром и проявления воспалительной реакции суставов, но и минимизировать последствия патологии.
Статья про артрит у детей, его видах, симптомах и лечении.
Кроме самого лечения, ребенку нужно обеспечить нормальный двигательный режим. Естественно, и взрослые (родители), и дети должны соблюдать рекомендации докторов. Ребенку придется научиться жить с этой болезнью. Полного обездвиживания суставов у детей допустить нельзя, так как это только усугубит его состояние и спровоцирует быстрое развитие патологии.
То есть малышу нужно двигаться, но в меру. Например, полезными для него будут пешие прогулки по ровной дороге, езда на велосипеде без лишней нагрузки, плавание. Нельзя прыгать, бегать и падать. Если наступила фаза обострения ревматоидного артрита, то ребенку необходимо стараться держаться подальше от прямых солнечных лучей, не переохлаждаться.
Основу лечения составляет медикаментозная терапия:
- Нестероидные противовоспалительные средства — Пироксикам, Индометацин, Диклофенак, Напроксен, Ибупрофен. Эти препараты нужно принимать после еды. Если необходимо обеспечить быстрый обезболивающий эффект, то доктор может изменить время приема препаратов. После того как ребенок принял таблетку, ему нужно двигаться в первые 10-15 минут, чтобы не развивался эзофагит. НПВС не могут остановить процесс разрушения сустава, они только избавляют от боли и другой неприятной симптоматики.
- Глюкокортикостероиды — Преднизолон, Бетаметазон. Так как ювенильный идиопатический артрит характеризуется сильными болевыми ощущениями, то для быстрого достижения противовоспалительного эффекта используются именно эти средства. При этом лекарство быстро выводится из организма. Однако кортикостероиды имеют большое количество побочных эффектов. Поэтому длительное время их использовать нельзя.
- Иммуносупрессивные препараты — Метотрексат, Циклоспорин, Лефлуномид. Эти лекарства угнетают работу защитной системы организма, поэтому их основная направленность – защита суставов от разрушения. Принимать эти средства при ювенильном ревматоидном артрите необходимо длительное время, на что они и рассчитаны. Однако частота их применения невелика. Ребенку нужно будет пить такие лекарства не более 3 раз в неделю. При этом назначаются препараты с учетом особенностей организма и развития патологии.
Лечить ревматоидный хронический артрит (олигоартикулярный или пауциартикулярный) можно и при помощи немедикаментозных способов:
- ЛФК. Она имеет огромное значение для улучшения двигательной активности ребенка. Такое лечение необходимо производить ежедневно. Естественно, упражнения часто выполняются с помощью взрослого, так как нагрузка на суставы противопоказана. Лечить ревматоидный хронический артрит у детей лучше ездой на велосипеде по ровной дороге, а также при помощи плавания.
- Физиотерапевтическое лечение. Педиатрия в этом случае делает акцент именно на такой терапии, так как она улучшает эффект медикаментозных препаратов. Рекомендации врачей в этом случае таковы: электрофорез с Димексидом, магнитная терапия, инфракрасное облучение, парафиновые аппликации, грязелечение, криотерапия и лазерная терапия. Если лечить ревматоидный хронический артрит такими методами, то прогноз может быть хорошим. Уменьшается интенсивность симптомов, меняется иммунный статус, расслабляются мышцы, вследствие чего суставам возвращается их полная функциональность. Некоторые процедуры способствуют уменьшению воспалительного процесса.
- Массаж. Ювенильный идиопатический артрит характеризуется тем, что периодически, причем достаточно часто, у больного случаются периоды обострения. Физиотерапевтическое лечение в этом случае ограничено. Массаж можно использовать только в период ремиссии. Эта процедура полезна тем, что позволяет восстановить нормальное кровообращение в мышцах и суставах. При этом все движения должны быть такими, чтобы не оказывать какой-либо нагрузки на сочленение.
Как диагностировать
Жалобы ребенка, иммунологические показатели крови, рентгенография и ультразвуковое исследование (УЗИ) – являются основой для постановки диагноза ревматоидный артрит. Последнее исследование считается самым информативным и может показать состояние не только суставных полостей, но и расположенных рядом органов. В связи с этим для выявления осложнений врачи часто назначают УЗИ сердца, печени, почек.
Клинические симптомы
Вначале врач обратит внимание на ряд диагностических критериев, которые присуще для воспаления ревматоидного характера. Если у пациента присутствует более 4 из семи указанных сходств, целесообразно предположить острое развитие воспалительного процесса
Среди клинических особенностей данной патологии выделяют:
- тугоподвижность, скованность суставов в утренние часы, которые продолжаются более одного часа;
- боль при пальпации, отечность мягких тканей, повышение температуры кожи в местах воспаления;
- наличие симметричных поражений суставов одной группы;
- снижение веса, общая слабость;
- присутствие ревматоидных узелков;
- выявление иммунных клеток в синовиальной жидкости;
- характерные изменения костных тканей на рентгеновском снимке.
Лабораторная диагностика
Помимо опроса родителей, сбора жалоб и общего визуального осмотра, врач-ревматолог обязательно прибегнет к современным инструментальным методам диагностики. Для уточнения диагноза назначаются:
Общий и биохимический анализы крови – помогают выявить признаки воспалительного процесса. При наличии заболевания анализы покажут большое количество иммунных клеток, ускорение СОЭ, снижение числа эритроцитов, падение гемоглобина.
Анализ венозной крови – необходим для определения количества С-реактивного белка.
Анализ на ревматоидный фактор – позволяет подтвердить аутоиммунную природу заболевания. Если организм начал выработку аутоантител, количество иммунных клеток в крови или суставной жидкости будет свыше 10 Ед/л
При лабораторном обследовании суставной жидкости также обращают внимание на содержание лейкоцитов, белка, концентрацию глюкозы.
Рентгенологические исследования
Этот метод инструментальной диагностики не утратил своей актуальности даже в наши дни. С помощью рентгеновского снимка врач может увидеть изменения в строении сустава уже через 1-3 месяца после старта заболевания. Один из ранних симптомов ревматоидного артрита у детей – разрушение костной ткани. По мере течения ЮРА, на рентгенограмме выявляют:
- разрушение отдельных частей кости;
- эрозии на разных частях конечности, которые обращены к полости сустава;
- срастание пораженных тканей сустава, что приводит к ограничению движений.
Физические упражнения и диета
Механизм и причина возникновения
Гонартрит в детском возрасте – это острое или хроническое иммуно-воспалительное заболевание коленного сустава. Более трети всех поражений опорно-двигательного аппарата приходится именно на эту патологию. Варианты артритов коленного сустава у детей:
- острый. Характеризуется быстрым началом и непродолжительным течением. Полное выздоровление наступает в пределах 3 месяцев;
- хронический. Имеет длительное рецидивирующее течение. Воспаление в суставе сохраняется на протяжении многих лет, иногда пожизненно;
- первичный. Воспалительный процесс начинается в полости сустава;
- вторичный. Источник инфекции заносится в сустав с током крови или лимфы, а изначально развивается поражение другого органа, чаще мочевыделительного тракта;
- моноартрит. Повреждение охватывает только один коленный сустав;
- олигоартрит. Страдают симметрично или поочередно оба коленных сустава.
Причины артрита коленного сустава у детей разнообразны. Но все их можно объединить в два патогенетических варианта формирования воспаления – инфекционный и асептический (аутоиммунный). В первом случае реактивный процесс в колене вызывается различными микроорганизмами, во втором – болезнь прогрессирует вследствие влияния иммунных комплексов, циркулирующих в крови.
Инфекционный артрит коленного сустава у ребенка вызывается следующими агентами:
- стафилококком;
- стрептококком;
- кишечной или гемофильной палочкой;
- грибами рода Кандида;
- простейшими;
- микобактериями туберкулеза.
При непосредственном попадании в сустав микроорганизмов вследствие нарушения его целостности развивается первичный инфекционный артрит. Если микробы проникают в синовиальную полость гематогенным путем, то формируется вторичный артрит коленного сустава.
Большую группу поражений колена в детском возрасте формируют асептические воспалительные реакции. Они связаны с образованием в крови иммунных комплексов вследствие длительных инфекций в других органах либо из-за введения в организм чужеродных белков. Развивается аутоиммунная реакция с поражением синовиальной оболочки коленного сустава. Основные виды асептического гонартрита у детей:
- реактивный. Наиболее типичный вариант асептического гонартрита у детей. Развивается вследствие иммунной реакции на длительное существование различных инфекционных агентов в организме. В дошкольном возрасте преобладают аутоиммунные реакции на стрептококк (частые ангины, тонзиллиты), а в старшей группе – на гонококк или хламидии (синдром Рейтера);
- поствакцинальный. Возникает из-за иммунной реакции на чужеродный белок вводимой сыворотки. Одно из редких, но тяжелых осложнений вакцинации;
- аллергический. Формируется на фоне длительно существующей сенсибилизации (повышенной чувствительности) к какому-либо аллергену. Часто сочетается с другими проявлениями аллергии: бронхиальной астмой, сенной лихорадкой или крапивницей;
- ювенильный ревматоидный артрит. Единственное проявление этого заболевания неизвестной этиологии — поражение коленного сустава. В дальнейшем в процесс вовлекаются другие сочленения, но первичное асептическое воспаление возникает в синовиальной оболочке колена;
- системные артриты с поражением коленного сустава. Являются следствием прогрессирования системных заболеваний: псориаза, волчанки, склеродермии и других.
Предрасполагают к появлению артрита коленного сустава у ребенка травмы, операции, длительное неэффективное лечение острых инфекционных заболеваний. Аутоиммунные реакции чаще развиваются у детей с генетической предрасположенностью или слабостью лимфоцитарной системы организма.
Что такое артрит у ребенка
Заболевание, характеризуемое как артрит у детей, причины возникновения которого различны, – это группа разных по генезу и клинической картине патологических процессов в суставах. Необходимость борьбы с ними огромна, ведь очень большое количество детей в результате осложнений артрита становятся инвалидами детства, а заболевает, по статистике, каждый тысячный ребенок. Если артрит вовремя не диагностировать и не лечить, возможны тяжелая деформация суставов и их полная неподвижность, нарушения функций всех основных внутренних органов. Тревожная статистика такова: 25 % детей и подростков с ревматоидным ювенильным артритом становятся инвалидами.
Симптомы артрита коленного сустава у детей
Неправильное представление об упражнениях с ревматоидным артритом
Аутоиммунный артрит, клиническая картина
Классификация артрита у детей
Среди большого числа разновидностей детского артрита основными формами являются следующие:
- Инфекционная. Появлению данной болезни способствуют грибковые, вирусные, бактериальные инфекции. Местом поражения является полость сустава, в который попадают возбудители с лимфой или кровью.
- Реактивная. Воспалительное асептическое заболевание, которое поражает нижние конечности. Причиной появления недуга выступает перенесенная ранее бактериальная инфекция.
- Ревматическая. Патогномоничное появление детского ревматизма. Причиной возникновения недуга является стрептококковая инфекция.
- Системная ювенильная. Этиология появления недуга – тяжелая наследственность. В группе риска подростки и дети школьного возраста.
- Болезнь Бехтерева (ювенильный анкилозирующий спондилоартрит). Часто этим заболеванием страдают дети в раннем возрасте.
Ювенильный ревматоидный артрит
Болезнь Стилла или ювенильный ревматоидный артрит у детей наблюдается у пациентов до 16 лет. Недуг часто характеризуется хроническим воспалительным поражением суставов. Этот вид является самой опасной аутоиммунной формой заболевания, т.е. когда собственный иммунитет человека принимает свои ткани как чужеродные, поэтому пытается их уничтожить. Во время болезни в суставе скапливается огромное количество жидкости, которая в дальнейшем затвердевает и разрушает хрящ. Главными симптомами ювенильной формы являются:
- потеря аппетита;
- покрасневший, опухший, видоизмененный сустав;
- плач;
- болезненные ощущения по утрам;
- отмечается скованность движений;
- повышение температуры;
- медленный рост больной конечности.
Ювенильный анкилозирующий спондилоартрит
При этом типе наблюдается поражение суставов пальцев, ног, коленей, плюсны, реже – голеностопные, тазобедренные, грудино-ключичные и реберные, суставы верхних конечностей. Болезнь начинается остро. Температура повышается до субфебрильных, реже – фебрильных цифр, возникают симптомы интоксикации. Для недуга характерно развитие ахиллобурсита, энтезопатии, ригидности позвоночника. Основные симптомы анкилозирующего спондилоартрита:
- отечность;
- утренняя скованность;
- увеит;
- чувство усталости в области поясницы;
- нефропатия;
- изменение осанки;
- ограниченность движений.
Реактивный артрит у детей
Через 3 недели после кишечной или мочеполовой инфекции может развиться реактивный артрит. Больные суставы начинают отекать, кожа становится натянутой, краснеет. Из-за сильных болей нарушается двигательная и опорная функция суставов. Вовремя начатое лечение реактивного артрита у детей имеет положительный прогноз. Недуг в большинстве случаев подвергаются обратному развитию. Общие проявления реактивной формы включают анемию, периферическую лимфаденопатию, лихорадку, гипотрофию мышц. Основные симптомы заболевания:
- форма суставов и их цвет может измениться;
- хромота;
- суставы болят не симметрично;
- при движении появляется резкая боль;
- эрозии слизистой рта;
- редко появляется конъюнктивит, возникает слезоточивость, краснота глаз, светобоязнь;
- перед началом воспаления на протяжении месяца может быть высокая температура, диарея, частое мочеиспускание.
Инфекционный артрит
Данная форма артрита возникает на фоне инфицирования суставов патогенными микроорганизмами. Возбудителями инфекции часто выступают стрептококки, стафилококки. Как правило, недуг встречается у детей до 6 лет, при этом он поражает тазобедренный сустав. Инфекционный или септический артрит у новорожденных вызван гонококковой инфекцией, переданной от больной матери.
Также малыши могут заболеть из-за больничных манипуляций, например, от введенного катетера. Такая форма недуга начинается, как правило, внезапно. Редко симптомы нарастают на протяжении нескольких месяцев. Сопровождается это повышением болезненности сустава. Кроме того, признаками болезни являются:
- озноб;
- боль в паховой области;
- нарастающая припухлость;
- повышение температуры тела;
- тошнота, рвота;
- резкая болезненность при движении;
- изменение контуров сустава.
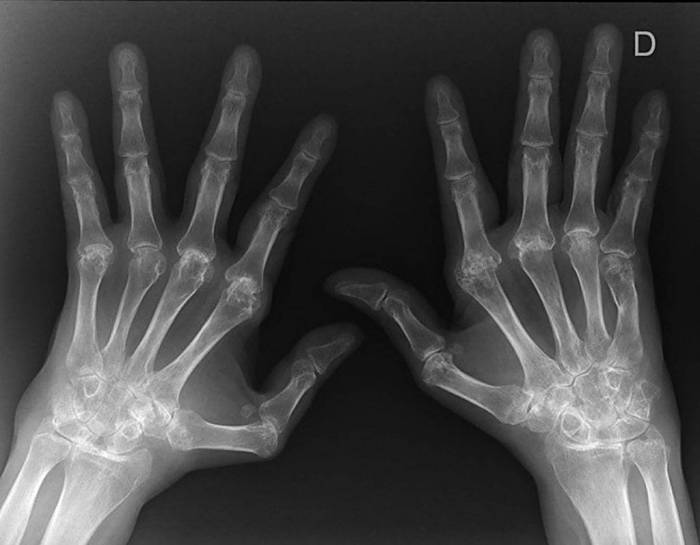 Ревматоидный серонегативный артрит лечение симптомы
Ревматоидный серонегативный артрит лечение симптомы Правильный массаж для здоровья коленного сустава
Правильный массаж для здоровья коленного сустава

 Сколько времени занимает мрт коленного сустава
Сколько времени занимает мрт коленного сустава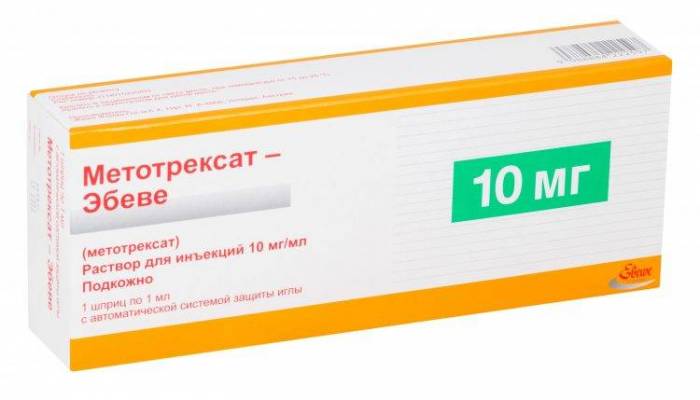 Что такое артрит коленного сустава у детей и как его лечить?
Что такое артрит коленного сустава у детей и как его лечить? У ребенка болят ноги боли роста
У ребенка болят ноги боли роста Как лечить ревматоидный артрит стопы
Как лечить ревматоидный артрит стопы