Содержание
- 1 Возможные осложнения при лечении
- 2 Лечение
- 3 Терапевтические мероприятия
- 4 Хондропротекторы
- 5 Совместимо ли плоскостопие 1,2, 3 степени и армия
- 6 Диагностика артроза суставов стопы
- 7 Артроз таранно-ладьевидного сустава 1 и 2 степени
- 8 Альтернативные способы лечения
- 9 Диагностика и лечение
- 10 Общая характеристика сустава
Возможные осложнения при лечении
Осложнения при борьбе с артрозом стопы обычно развиваются на фоне исходного заболевания независимо от того, какие методы терапии были использованы.
При консервативном лечении
Иногда болезнь является слишком сильной, когда даже комплексная терапия не дает нужного эффекта. На фоне приема медикаментов и физиотерапевтических процедур у больного могут развиваться следующие виды осложнений:
- усиление боли в стопе при ходьбе и в состоянии покоя;
- частичное/полное обездвиживание сустава (анкилоз) или усиление этих симптомов;
- прогрессирующая деформация сочленения;
- распространение дистрофических изменений на соседние костные соединения;
- формирование «новой» походки, сопровождающейся хромотой;
- иррадиация болевого синдрома в другие суставы и сухожилия.
При оперативном лечении
При хирургическом вмешательстве в структуру костного соединения также могут возникать осложнения — это:
- осложнения после наркоза;
- риски развития кровотечения;
- поверхностное или глубокое инфицирование тканей;
- формирование послеоперационных тромбозов;
- невозможность полной корректировки деформации в стопе;
- сохранение болевых ощущений после операции;
- необходимость повторной операции;
- проблемы в процессе заживления раны;
- формирование ложного сустава;
- замедленное формирование надкостницы в месте сращивания концов костей;
- развитие комплексного регионального болевого синдрома.
Лечение
Основной принцип лечения заболеваний опорно-двигательного аппарата: комплексный подход, сочетание методов медикаментозной и немедикаментозной терапии, устранение провоцирующих факторов и минимизация симптомов. Для начала нужно пройти обследование, обязательно делается рентген, который позволяет определить стадию заболевания, а также сдаются анализы для дифференциальной диагностики с артритом.
Пациенту, у которого диагностирован артроз таранно-ладьевидного сустава, необходимо:
- решить проблему лишнего веса, если она имеется;
- исключить из рациона копчености, сладости, фаст-фуд, жареные блюда и другие вредные продукты, перейти к здоровому питанию;
- приобрести рекомендованную врачом ортопедическую обувь или хотя бы вкладыши для обычной. Представительницам прекрасного пола придется забыть о каблуках и танкетках, узкой модельной обуви. Обувь на абсолютно плоской, жесткой подошве тоже не подходит;
- соблюдать ортопедический режим, в случае необходимости пользоваться тростью, ортопедическими приспособлениями для стабилизации и разгрузки сустава;
- отказаться от занятий силовыми и высокотравматичными видами спорта, бегом, прыжками;
- чередовать умеренную физическую нагрузку с полноценным отдыхом.
Медикаментозная терапия
Лечение суставной патологии зависит от стадии и фазы, причин и симптомов. В случаях когда артроз протекает остро, возникают сильные боли, есть признаки воспаления, назначаются нестероидные противовоспалительные препараты (Диклофенак, Ибупрофен, Нимесулид, Мелоксикам). Пероральный прием можно дополнять местным применением мазей. В связи с обилием противопоказаний и побочных эффектов применять эти препараты можно лишь по назначению врача, не дольше 10–14 дней.
В подострой стадии и в период ремиссии прием НПВП не оправдан. На 1–2 стадии обязателен прием хондропротекторов в форме таблеток, инъекций, мазей. На ранней стадии дегенеративно-дистрофических процессов, протекающих в суставном хряще, эти препараты могут не только замедлить его разрушение, но и способствовать восстановлению.
httpv://www.youtube.com/watch?v=embed/iTgHubBHkoA
Также могут назначаться:
- при выраженных воспалительных процессах – инъекции глюкокортикоидов внутрь сустава или в околосуставные ткани;
- при нарушении кровоснабжения сустава – препараты для улучшения микроциркуляции, сосудорасширяющие;
- при мышечных спазмах – миорелаксанты;
- при отсутствии симптомов синовита – внутрисуставные инъекции гиалуроновой кислоты;
- вспомогательно – мази, гели с раздражающим, согревающим, сосудорасширяющим и противовоспалительным эффектом.
Немедикаментозная терапия
Важнейшие составляющие немедикаментозного лечения артроза – лечебная физкультура и гимнастика. Если физиотерапевтические процедуры, массаж проводят курсами, то упражнения нужно выполнять ежедневно на протяжении всей жизни. Перерывы допустимы только на время обострений. Нагрузка на больной сустав не должна быть интенсивной, основная цель упражнений – укрепить мышцы, повысить эластичность связок, предупредить развитие стойкой суставной и мышечной контрактуры (ограничения подвижности). Гимнастику хорошо дополнять самомассажем стоп. Полезны при артрозе занятия плаваньем.
Из физиотерапевтических процедур показаны:
- электрофорез;
- инфракрасная лазерная терапия;
- магнитотерапия;
- грязелечение, целебные ванны.
Методы традиционной медицины можно дополнять лечением мазями, компрессами, ножными ваннами по народным рецептам. Из методов альтернативной медицины применяются:
- гирудотерапия – лечение пиявками;
- апитерапия – лечение укусами пчел;
- иглоукалывание;
- фитотерапия.
Нарушение функций таранно-ладьевидного сустава влечет за собой увеличение нагрузки на ряд других сочленений, так что моноартроз (заболевание отдельного сустава) может вскоре перейти в полиартроз (множественное поражение). Особенно тяжело протекает данный недуг в сочетании с плоскостопием.
Лечение артроза таранно-ладьевидного сустава необходимо начинать как можно раньше и не ограничиваться устранением симптомов. Прием хондропротекторов продолжительными курсами, регулярное выполнение посильных упражнений, физиотерапия помогут отсрочить переход артроза в декомпенсированную стадию, избежать инвалидности.
httpv://www.youtube.com/watch?v=embed/kSlgfIQAfq4
загрузка…
Терапевтические мероприятия
Лечение заболевания представляет собой комплекс мероприятий, включающих использование медикаментозных средств разных форм выпуска (таблеток, мазей, внутримышечных, внутрисуставных инъекций). Гормоны стероидной и нестероидной групп подавляют воспалительный процесс. Миорелаксантами блокируются постоянные мышечные спазмы. Также назначаются препараты с обезболивающим действием. Основным недостатком медикаментозной терапии является отрицательное воздействие лекарств на не затронутые болезнью ткани.
Препараты этой группы на ранних стадиях артроза применяются для ликвидации патологического очага, позднее – позволяют замедлить дегенеративные, дистрофические процессы в суставе. Хондропротекторы для обеспечения высокой эффективности воздействия вводятся в суставную сумку (внутрисуставные инъекции). В виде уколов с аналогичными целями применяется гиалуроновая кислота.
В рамках терапевтического курса занятия лечебной физкультурой проводятся для укрепления связок, возвращения подвижности голеностопу, предупреждения полной мышечной дистрофии, разгрузки пораженного сустава.
Облегчить течение заболевания можно с помощью физиопроцедур, дополняющих основное лечение:
- лазеротерапии,
- электрофореза,
- магнитотерапии,
- оксигенотерапии.
Чтобы зафиксировать, расслабить сустав, применяются специальные ортопедические приспособления. Оздоровлению способствует соблюдение режима: необходимо чередовать покой с умеренными физическими нагрузками. Улучшение метаболизма в тканях конечностей обеспечивается массажем. Корректировка питания, ведение здорового образа жизни положительно сказываются на общем состоянии организма, поэтому также являются частью лечения.
Самостоятельно подбирать препараты не рекомендуется, поскольку непрофессиональное вмешательство нередко становится причиной прогрессирования воспаления, усугубления симптомов поражения, устранить которые обычными методами не получится.
Хондропротекторы
Если при лечении артроза сустава наблюдается поражение хрящевой ткани, целесообразно применение хондропротекторов, основа которых клюкозамин и сульфат хондроитина – главных составляющих хрящевой ткани. Их основной задачей является защита и восстановление хряща. В совокупности с противовоспалительными средствами, на начальной форме развития патологии, препараты способны избавить пациента от беспокоящей симптоматики.
На второй стадии препараты притормаживают разрушение хряща и блокируют развитие в суставах дегенеративных процессов. Основными действующими компонентами хондропротекторов являются хондроитин, а также гликозаминогликан. Лекарства обычно применяются курсами от одного до шести месяцев. К наиболее популярным хондрокпротекторам относятся:
- Алфлутоп;
- Артра;
- Структум;
- Терафлекс;
- Дона и др.
Поскольку эффективность препаратов, на основе костей и тканей животных, не подтверждена клиническими испытаниями, терапию с их применением можно назвать лишь условно полезной. Терапевтический эффект хондропротекторов иногда проявляется только лишь по истечению полугода. А если не наблюдается видимых улучшений, их применение считается нецелесообразным.
Помимо таблетированных форм, для лечения артроза применяются средства локального предназначения. Мази и крема оказывают быстрый противовоспалительный эффект, наиболее популярные среди них – Фастум-гель и Финалгон.
Чтобы мышцы пациента, которые продолжительное время находятся без движения, не атрофировались, в обязательном порядке назначают курс оздоровительной физкультуры. Упражнения повышают подвижность стопы, укрепляют связочный аппарат, снижая при этом нагрузку на сустав и болезненные ощущения.
Совместимо ли плоскостопие 1,2, 3 степени и армия
Плоскостопие – это деформация голеностопного сустава, во время которого уплощается свод, а передний отдел отводится в сторону. Эта патология встречается достаточно часто, различают несколько видов деформаций:
httpv://www.youtube.com/watch?v=embed/-MZWCK9rfIY
- Врожденная.
- Рахитичная.
- Паралитическая.
- Травматическая.
- Статическая.
Наиболее часто встречается статическое плоскостопие. Считается, что оно возникает при недостаточных физических нагрузках на мышечно-связочный аппарат, а также причиной могут стать длительная ходьба или стояние в сочетании с ношением тяжестей.
Общая информация
Часто плоская стопа встречается у детей дошкольного возраста, но это лишь естественная фаза развития двигательного аппарата, которая проходит с полным формированием нижних конечностей. Врожденная деформированная стопа встречается очень редко, она обусловлена неправильным развитием в утробе матери. Приобретенная деформация может возникнуть как последствие травм, рахита. нарушения обменных процессов кальция и фосфора.
Основные симптомы возникшего или имеющегося заболевания – быстрая утомляемость во время ходьбы, боли в нижних конечностей. причем, они могут быть как в стопах, так бедрах, голенях, пояснице. Боли связаны с тем, что нарушены амортизирующие функции голеностопа. Зачастую плоскостопие может проявиться у чрезмерно полных людей, оно связано с увеличением давления массы тела на ноги, а также недостатком подвижности. Спортсмены подвержены данной деформации по кардинально противоположным причинам – систематические чрезмерные нагрузки на нижние конечности. Кроме того, огромное значение на развитие деформаций имеет ношение неудобной обуви.
Виды деформации и ее степени
Амортизация голеностопа обеспечивается продольным и поперечным сводами, благодаря специфическому строению скелета, взаимодействию с ним суставов, мышц и связок. При излишних нагрузках возникает распластанность того или иного свода или обоих вместе. В связи с этим классифицируют плоскостопие по его видам:
- Поперечное. Плюсневые кости расходятся веерообразно, за счет чего уменьшается длина стопы.
- Продольное. Происходит увеличение длины по причине опускания продольного свода.
- Отклонение большого пальца ноги .
- Молоткообразность пальцев.
Для определения вида плоскостопия показательным будет рентгенографические исследования обоих стоп. Продольная деформация выявляется при помощи боковой проекции с применением нагрузки из положения стоя. Поперечная деформация выявляется прямой проекцией также стоя с нагрузкой.
Медицина классифицирует плоскостопия по сложности деформации. Каждый вид имеет свои характерные особенности.
- 1 степень: угол свода достигает 131o- 140o, высота 35-25мм. Кости не деформированы.
- 2 степень: угол свода равен 141o- 155o, высота 24-17мм. Проявляется деформирующий артроз в области таранно-ладьевидного сочленения. Таранная кость заметно укорочена.
- 3 степень: угол свода достигает значения 156o и выше, высота менее 17мм. Выступ пяточной кости в области подошвы становится массивным. Поперечный свод расплющивается, пятка отклоняется в наружную сторону, а большой палец отводится в сторону.
Поперечное плоскостопие разделяют на четыре уровня сложности деформации, параметры которых характеризируются углом между первой и второй плюсневыми костями и углом отклонения большого пальца. Различают следующие степени:
- Первая: угол между костями 10o- 12o, угол отклонения пальца 15o-20o.
- Вторая: угол 13o- 15o, отклонение 21o-30.
- Третья: угол 16o- 20o, отклонение 31o-40o.
- Четвертая: угол больше 20o, отклонение больше 40o.
Когда «повезет» не пойти служить
Не всегда удается «откосить» от армии, жалуясь на плоскостопие. Во-первых, это легко диагностируется, во-вторых, законом строго регламентирован порядок, когда больные плоскостопием освобождаются от службы.
В статье 68 Расписания болезней описано, что призывник может быть освобожден от армейской службы, если ему поставлен диагноз:
- поперечное или продольное плоскостопия 2 степени в сопровождении деформирующего артроза 2 стадии;
- продольное плоскостопие 3 степени без артроза суставов;
- продольное 3 ст. с выраженными болями, экзостозами, артрозом суставов, контрактурой пальцев;
- поперечное 3 – 4 ст. с выраженными болями, экзостозами, артрозом суставов, контрактурой пальцев.
Именно по этим критериям оценивается заболевание призывника. При наличии одного из них, присваивается категория «В» (ограниченно годен) с освобождением от службы в армии и зачислением в запас. Если обнаружена деформация, подпадающая под категорию 1 степени, то такой молодой человек подлежит призыву на срочную службу.
Диагностика артроза суставов стопы
Для постановки правильного диагноза необходимо провести исследование области голеностопа и стопы (осмотр, пальпация), также тщательно изучить подвижность в суставах и отдельные элементы деформации (степень гипотрофии мышц, отклонение пятки, передней части ступни, состояние сводов). Подтверждается диагноз рентгенографией, на которой должны быть определены рентгенологические симптомы артроза стопы.
Осмотр
Стопу и голеностопный сустав необходимо осматривать в положении стоя, сидя и в движении. Проводят осмотр со всех сторон и сравнивают состояние обеих ног, выявляют отечность, гипотрофию мышц, деформации стопы и межфаланговых суставов, расположение мозолей, нарост на костях, шпор на пятках. Оценивают особенность походки, и положение ступни при движении.
Пальпация
При пальпации врач определяет болезненность, припухлость, ограничение как пассивных, так и активных движений, характер имеющихся деформаций. Обычно получают следующие данные:
- Подтаранный сустав достаточно трудно непосредственно пропальпировать, но вполне возможно оценить подвижность.
- Пятка. Ощущение боли в области пятки может быть связано с костными наростами, воспалением пяточного сухожилия или окружающих тканей.
- Плюснефаланговые суставы. При сдавливании головок плюсневых костей рукой, определяется болезненность. При её наличии проводят пальпацию каждого сустава, одновременно проверяя объём движений.
- Межфаланговые суставы прощупываются со всех сторон. Надавливая на пораженный участок с различной силой, оценивают отечность и чувствительность. Подвижность проверяют через сгибание дистальной фаланги при фиксации проксимальной.
Рентгенография
Рентгенография является основным методом диагностики при заболевании суставов.
При рентгенографическом исследовании будут выявлены:
- деформации всех суставов, даже самых мелких;
- сужение суставной щели;
- дегенеративные изменения в хрящах и суставных поверхностях костей.
По характеру патологических изменений, выявленных при рентгенографии дистального отдела нижних конечностей, можно судить о степени тяжести и прогрессирования заболевания.
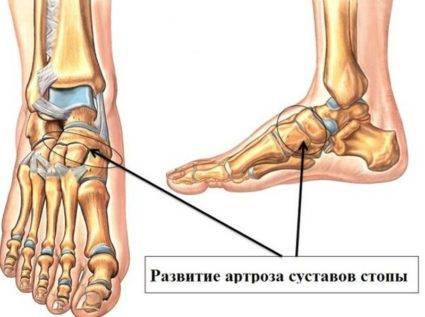
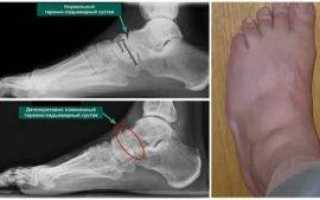
Артроз таранно-ладьевидного сустава 1 и 2 степени
Артроз таранно-ладьевидного сустава – патология дегенеративного характера, при которой отмечают постепенное разрушение суставных тканей, с изменением костных поверхностей.
При заболевании хрящ сустава истончается, его трущиеся поверхности теряют способность к скольжению, а связки утрачивают эластичность и становятся менее прочными.
Деформирующий артроз зачастую является следствием полученных травм голеностопа, реже – имеет врожденную форму.
При патологии в тканях сустава возникают микроскопические разрывы, которые провоцируют не только появление острой боли и воспалительного процесса, но и постепенное ограничение подвижности конечности.
Повреждениям суставов чаще подвержены молодые атлеты, футболисты и танцоры, когда процесс роста костей еще продолжается и на несформированные конечности приходятся чрезмерные нагрузки, а также ушибы и растяжения.
Степени развития
Реже заболеванию способствуют врожденные отклонения, которые развиваются на фоне выраженной формы дисплазии суставов нижних конечностей. Начальная стадия артроза протекает практически незаметно и определяется исключительно при помощи рентгена. Однако, по мере ее прогрессирования, патология начинает проявляться неприятными симптомами.
По мере возникновения клинических проявлений, артроз подтаранного сустава имеет три стадии развития.
- Для первой стадии характерны незначительные болевые ощущения в пяточной части стопы, а также утомляемостью после длительных нагрузок на конечность. Первым тревожным звоночком заболевания является присутствие дискомфорта в стопе при продолжительных пеших прогулках, который проходит самостоятельно после отдыха. На этой стадии развития патологии, рентген обычно показывает — наличие склероза субходральной кости и появление остеофитов (наростов) на костной поверхности.
- На второй стадии прогрессирования заболевания головка плюсневой кости уплотняется, способствуя незначительным ограничениям подвижности сустава. При этой стадии больной регулярно испытывает болевые ощущения во время и после ходьбы, снять которые помогает продолжительное нахождение конечности в состоянии полного покоя. Частое воспаление таранно-пяточного сустава и боль при пальпации – повод обратиться к врачу. Поскольку вторая степень артроза со временем ограничивает нормальную подвижность пострадавшей конечности.
- Третья степень патологии не остается незамеченной. Ей присуща значительная деформация сустава, при которой большой палец ноги оказывается почти обездвиженным и опускается вниз. Боль становится терпеть очень сложно, поскольку она не прекращается даже в состоянии покоя. Ее иррадиация настолько обширна, что иногда болевые ощущения захватывают и коленный сустав. На данной стадии хрящевая ткань претерпевает полное разрушение, между костями сустава наблюдается сужение просвета, и заболевание приобретает хронический характер.
Если пациент обратится к врачу на ранней стадии развития патологического процесса и будет проведена своевременная консервативная терапия, можно значительно замедлить, а иногда и полностью предотвратить деформацию таранно-ладьевидного сустава.
Причины
Заболевание часто начинает активно прогрессировать после 20 лет, на фоне существующего плоскостопия. А поскольку рост костной ткани в этот период еще не закончен, любые внешние факторы могут поспособствовать развитию патологии.
Наиболее распространенными причинами, провоцирующими артроз таранно-пяточного сустава, обычно становятся:
Травмирование конечности. Любой вывих, сильный ушиб, перелом или растяжение голеностопа ведут к необратимым последствиям.
Продолжительный воспалительный процесс в организме часто становится причиной проявления ревматоидного артрита.
Избыточный вес – еще одна очевидная причина
Во избежание проблем с суставами важно научиться контролировать свой вес и вести активный образ жизни.
Дисплазия относится к врожденной патологии суставов. Их неправильное формирование еще в материнской утробе, приводит к проблемам с хрящевой тканью
Она не становится эластичной, что впоследствии становится причиной деформации костей и их стремительному изнашиванию.
Нарушенный обмен веществ часто провоцирует появление артроза конечностей. Вследствие обменных нарушений, ухудшается привычное питание синовальной оболочки и хрящевой ткани, что в разы увеличивает риски развития патологических процессов в суставах.
Альтернативные способы лечения
В некоторых случаях довольно эффективными бывают нетрадиционные методы лечения, к которым отнесятся:
- Фитотерапия – прием препаратов, которые изготовлены на основе лекарственных растений. Однозначно состояние они не усугубят, и эффективно улучшат иммунитет.
- Гирудотерапия (лечение медицинскими пиявками) и апитерапия (лечения продуктами жизнедеятельности пчел). Эти методы способствуют улучшению процесса циркуляции крови, благодаря чему пораженные ткани получают большое количество кислорода и питательных веществ. Природные вещества и компоненты отлично влияют на общее состояние конечностей.
- Пелотерапия или терапия глиной, лечебной грязью.
- Акупунктура, применение восточных методов оздоровления и практик, рецептов народной медицины.
Некоторые специалисты считают, что нетрадиционное лечение, фитотерапия и народная медицина недостаточно эффективны, потому что многие процедуры и лекарства отнимают много времени на их изготовление и подготовку. Таким образом, больной теряет драгоценное время, заболевание прогрессирует, тогда как в случае оперативного обращения в больницу, можно на ранней стадии пресечь дальнейшее развитие патологии и избавиться от артроза полностью.
Диагностика и лечение
Симптоматика заболевания сравнима с некоторыми патологиями опорно-двигательного аппарата (переломы, трещины костной ткани). Процесс диагностики включает несколько этапов:
- общий осмотр позволяет выявить аномальное положение стопы при наступлении на ногу, наличие наростов на большом и среднем пальцах,
- пальпация на наличие болевого синдрома, степени его проявления, отека ноги, гипертермии в области отечности,
- рентгенологическое исследование позволяет определить степень поражения.
Медикаментозная терапия включает прием лекарственных препаратов следующей направленности:
-
при артрозе 1 степени – средства, снижающие боль и воспаление, нормализующие кровоснабжение (Ибупрофен, Диклофенак),
- гормональные препараты в инъекциях, купирующие воспалительный процесс (Дипроспан, Гидрокортизон),
- лекарства, имеющие преимущественно природный состав (Алфлутоп, Стопартроз, Терафлекс),
- препараты, нормализующие кроветворение (Витамины РР, В3, Ниацин).
Лечебная физкультура. При разработке упражнений учитывается степень повреждения суставов. Гимнастические методы направлены на активную и пассивную физическую активность пациента с постепенным увеличением амплитуды движений.
Лечение посттравматического артроза подтаранного сустава путем физиотерапии включает следующие процедуры:
- электрофорез,
- магнитотерапия,
- ультрафонофорез,
- фототерапия,
- теплолечение.
Довольно эффективным методом лечения является массаж, при котором боль и отечность снижается уже после нескольких процедур.
При отсутствии должного лечения заболевание прогрессирует, имеет необратимые последствия. В тяжелых стадиях поражения пациент направляется на операционное лечение, после которого последует длительный восстановительный период.
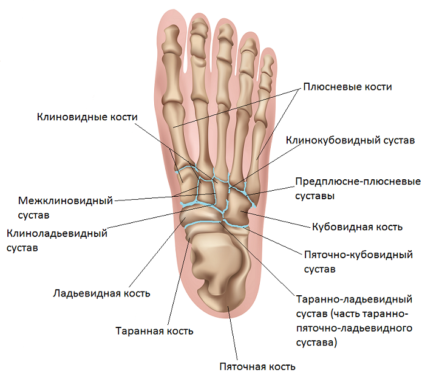
Общая характеристика сустава
Учитывая местоположение сустава, можно сказать, что он образован таранной костью, пяточной и ладьевидной. Где находятся данные кости?
Место сосредоточения таранной кости – дистальный конец костей голени и пяточная кость. Иными словами, таранная кость – это некий мениск, который локализуется между костями стопы и костями голени. Головка и тело таранной кости содержат между собой шейку.
Суставная поверхность (блок) находится на верхнем отделе тела таранной кости. Суставная поверхность сочленяет таранную кость с костями голени. Передняя поверхность головки имеет суставную поверхность, которая сочленяет таранную кость с ладьевидной. Нижняя поверхность таранной кости соединяется с пяточной при помощи такой же суставной поверхности.
Место сосредоточения пяточной кости – задненижняя область предплюсны. Пяточная кость – самая крупная из всех костей ступни. Ее форма – удлиненная и сплюснутая по бокам. Кость состоит из тела и бугра, содержит 2 суставные поверхности для соединения с таранной и кубовидной костями.
Ладьевидная кость находится во внутренней части стопы. Внутренний ее край бугристый, что служит опознавательным знаком для определения высоты внутренней части продольного свода ступни. Ладьевидная кость задней своей суставной поверхностью соединяется с головкой таранной кости.
Шаровидная форма сустава обеспечивает его функциональное сочленение с подтаранным суставом. Так, создается комбинированная подвижность суставов со своей осью вращения, которая проходит через такие отделы, как головка таранной кости и пяточный бугор. Укрепление данных двух суставов происходит с помощью мощного синдесмоза – межкостной таранно – пяточной связки.
 Лечение артроза коленного сустава в домашних условиях
Лечение артроза коленного сустава в домашних условиях Симптомы и лечение артроза лучезапястного сустава
Симптомы и лечение артроза лучезапястного сустава Первая степень артроза тазобедренного сустава: симптомы, диагностика и лечение
Первая степень артроза тазобедренного сустава: симптомы, диагностика и лечение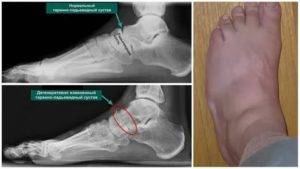

 Причины, симптомы и лечение артроза коленного сустава
Причины, симптомы и лечение артроза коленного сустава Симптомы и лечение артрита и артроза коленного сустава
Симптомы и лечение артрита и артроза коленного сустава Артроз таранно пяточного и таранно ладьевидных суставов
Артроз таранно пяточного и таранно ладьевидных суставов