Содержание
- 1 Чем опасно обострение подагры у женщин
- 2 МОИ ОРИГИНАЛЬНЫЕ РЕЦЕПТЫ
- 3 Стадии развития гиперурикемии
- 4 Признаки подагры у женщин
- 5 Как снять приступ подагры?
- 6 Стадии
- 7 Как выглядит воротник хомут
- 8 Материнские платы цены
- 9 Диета при подагре
- 10 Симптомы подагры у мужчин и женщин
- 11 МФУ цены
- 12 Немного об эпидуральной анестезии
- 13 Симптомы
- 14 Лечение
- 15 Здоровье
- 16 Защемление сосудов в шейном отделе: симптомы, диагностика и методы лечения
- 17 С зирой и кориандром
- 18 Лечение
- 19 Авторизация
- 20 Медикаментозная терапия
Чем опасно обострение подагры у женщин
Подагрический артрит поражает суставные хрящи и сухожилия. Организм пытается бороться с этим явлением, только белые клетки крови (лейкоциты) не могут совладать с уратами, из-за чего область больного сустава воспаляется.
Если не лечить подагру, то со временем это приведёт к суставным деформациям. Кроме того, подагра может перейти и на другие суставы, с последующим разрушением костной и хрящевой ткани. В период обострения невозможно нормально передвигаться, решать ежедневные задачи и просто жить обычной жизнью. Ведь постоянные болевые ощущения не дают этого делать. Более того, возникают затруднения при ходьбе и увеличиваются шансы получить инвалидность.
МОИ ОРИГИНАЛЬНЫЕ РЕЦЕПТЫ
Стадии развития гиперурикемии
Чтобы классифицировать заболевание, его делят на 4 стадии:
- Первая степень – период бессимптомного течения. На этом этапе пациент не предъявляет жалобы, но уровень мочевой кислоты в крови уже выше нормы. Если повезло выявить болезнь на начальном этапе развития, а это происходит случайным образом, то можно обойтись только коррекцией образа жизни, соблюдая низкопуриновую диету. Чтобы определить развитие подагры до начала возникновения симптомов, мужчинам после 40 лет рекомендуется ежегодно обследоваться и сдавать биохимический анализ крови. Если правильно питаться, болезнь может даже не перейти в открытое течение.
- Вторая стадия – развивается подагрический приступ, который начинается внезапно. На этом этапе уже накапливаются в суставах кристаллы мочевой кислоты в достаточном количестве и вызывают приступ острой боли. Вторая стадия имеет переходящий характер и без лечения боль стихает в течение 1-2 недель. Это не значит, что болезнь утихла. Повторные приступы могут возникнуть в любой момент, поэтому необходимо обратиться к врачу. Профильный специалист – эндокринолог.
- 3 этап – период подострого течения. Это время между обострениями, период ремиссии. В это время пациент не чувствует недомогания, так как подвижность суставов сохранена. Не следует считать, что болезнь отступила. Кристаллы мочевой кислоты продолжают откладываться, что в будущем провоцирует более тяжелые приступы болезни.
- 4 стадия – подагра с формированием узелковых соединений. На этом этапе в суставной области под кожей образовываются тофусы различного диаметра. Это тяжелое течение, которое сковывает суставные сумки и сильно ограничивает подвижность. Пациент на этом этапе чувствует себя плохо и мучается хронической болью. Часто наблюдается нарушение функции почек, включающее возникновение мочекаменной болезни.
При появлении первых симптомов острых приступов подагры следует немедленно обращаться к лечащему врачу. Чем раньше будет назначена терапия, тем проще будет пациенту справиться с признаками недомогания.
Признаки подагры у женщин
В большинстве случаев у женщин воспалительный процесс поражает нижние конечности. И только в нечастых ситуациях подагрические очаги локализуются на руках. Признаки подагры у женщин несколько отличаются от таковых у мужчин.
Поражение большого пальца ноги
Большой палец на ноге и коленный сустав – это те отделы, где чаще всего откладываются излишки уратов. Симптомы воспаления проявляются:
- сильной болью;
- опуханием пораженного участка;
- местным повышением температуры;
- покраснением зоны воспаления;
- нарушением подвижности больного сустава (при отсутствии своевременного реагирования на все вышеперечисленные симптомы).
При острой форме подагры пациентку мучают частые и острые боли. Если болезнь перешла в фазу хронизации, то болевой синдром возникает периодически. Характер боли – резкий, пульсирующий, жгучий.
Симптомы приступа подагрического артрита
Развитие симптомов приступа подагрического артрита обычно происходит внезапно, и, помимо болевого синдрома, покраснения и повышения местной температуры, проявляется натягиванием и блеском кожных покровов в месте воспаления, уменьшением подвижности сустава, или полным ее отсутствием. Обычно неприятная симптоматика возникает ближе к ночи, и самостоятельно проходит к утру. Приступ может появляться в течение нескольких суток, а повторное его развитие происходит спустя 1-2 года. Но за это время ураты продолжают накапливаться в суставах.
Спровоцировать вспышку подагры могут следующие факторы:
- употребление спиртного;
- чрезмерная увлеченность мясом;
- развитие простудных заболеваний;
- нервное истощение;
- физическое перенапряжение;
- перенесенные травмы суставов;
- бесконтрольный прием гормональных средств или контрацептивов.
Гипертермия
По причине воспаления кожа в зоне расположения больного сустава становится горячей. Это говорит о повышенной температуре в этой области. Но подниматься может не только местная температура – приступ подагры также сопровождается общей гипертермией и сопутствующими ей симптомами. У некоторых пациенток ТТ достигает 40 градусов, и в этом случае жаропонижающие препараты могут оказаться неэффективными. Поэтому единственным способом купировать приступ является вызов врача и проведение необходимой терапии.
Тофусы
Места, где скапливаются кристаллы уратов, называются тофусами. Они могут иметь разные размеры и форму, а также бывают единичными и множественными. О наличии тофусов можно судить по следующим признакам:
- шероховатости кожных покровов над местом воспаления;
- бугоркам, имеющим четкие контуры;
- большей плотности новообразований, чем той, которая характерна для окружающих их здоровых тканей;
- желтоватому или белому оттенку тофусов (его видно только в том случае, если нарост залегает неглубоко).
Подагра на руках
Подагра на руках встречается реже, чем на ногах, и обычно ее очаги локализуются в суставных тканях большого пальца. Во время приступов женщине становится трудно оперировать пораженной конечностью из-за боли и ограничения суставной подвижности. Возможно образование отека, а все остальные симптомы совпадают с теми, которые характерны для подагры на ногах.
Субъективные симптомы
В отличие от течения данного заболевания у мужчин, у женщин оно также сопровождается:
- нарушениями сна;
- слабостью;
- перепадами настроения;
- угнетением общего психоэмоционального состояния;
- снижением аппетита.
Такие симптомы не являются специфическими, и не могут указывать на наличие подагры у женщины. К тому же они проявляются не у всех пациенток, а если и возникают, то нередко списываются на общее переутомление или другие заболевания.
Как снять приступ подагры?
Стадии
В зависимости от формы заболевания признаки подагры у женщин и методы лечения будут незначительно отличаться.
Всего выделяют 5 форм патологии:
- Острая. Наиболее диагностируемая форма заболевания, в медицине ее еще называют классическим видом. При ее развитии пациентки высказывают жалобы на присутствие болевого синдрома в области суставов ног, иногда появляется заметное воспаление в зоне поражения, температура тела превышает нормальные показатели. Отмечается усиление симптоматики после употребления жирных или острых продуктов.
- Ревматоидная. В редких случаях этот вид подагры поражает ноги, чаще заболеванию подвергаются кисти рук. Характерной особенностью является присутствие слабой боли.
- Малосимптомная. Протекает в скрытой форме, при этом пациентка не высказывает никаких жалоб, кроме чувства легкой и быстрой утомляемости. Такое течение опасно поздним выявлением, только после развития осложнений.
- Почечная. При этой форме подагры мочевая кислота накапливается в почках, провоцируя образование конкрементов и развитие мочекаменной болезни.
- Подострая. Переходящая стадия, когда симптомы в виде боли и воспаления слабо выражены.
Любая из форм патологии нуждается в своевременном диагностировании и правильном лечении. В противном случае существует риск развития осложнений.
Как выглядит воротник хомут
Занимательно, что в постсоветской школе конструирования одежды «хомутом» называют драпированный или слегка свободно ниспадающий притачной воротник. Если говорить буквально, слово «хомут» означает изделие, одетое на шею. Это может быть как сложенный вдвое воротник-стойка, так и широкий, объёмный, вязаный или трикотажный воротник.
Портные и кутюрье других стран дают воротничкам больше возможностей «самовыражения»: ныне под хомутом они подразумевают вообще какую-либо драпировку в области горловины. В современном мире хомутом называют как высокий воротничок, так и ниспадающие на грудь тканевые складки, при этом высота хомута также существенно варьируется. Это всё непосредственно связано с историей «cowl neck», о которой мы кратко расскажем ниже.
Краткий экскурс в историю хомута
Слово «cowl» (с английского языка – «капюшон») пришло к нам из латыни. Сегодняшние хомуты, по своему образу и подобию, напоминают капюшоны-накидки монахов-католиков времён средневековья. Современный вариант таких накидок подразумевает условный красиво задрапированный капюшон, свисающий с головы и создающий фалды на шее, полочках и спинке.
Именно поэтому в англоговорящем мире хомутом считается как сам воротничок, так и способ драпировки горловины изделия, а в русском языке эти понятия разделяются.
Выкроенные одним полотном фалды по полочке в постсоветских странах называют «качели», а короткий воротник, собственно говоря, «хомутом».
В начале двадцатого века француженка Мадлен Вионне изобрела крой по косой, который она активно использовала при создании модельных платьев с ниспадающими воротниками. Благодаря ей, уже спустя десять-двадцать лет скользящие и обволакивающие силуэты с драпированной горловиной завоевали симпатии модниц.
Материнские платы цены
Диета при подагре
В случае подтверждения диагноза, кроме приема лекарственных препаратов, немаловажное значение имеет соблюдение диеты. При составлении примерного меню следует учесть два основных фактора:
- Употреблять продукты, которые не образуют в организме мочевую кислоту.
- Обеспечить организм необходимым набором питательных веществ (белками, жирами, углеводами), так как соблюдать диету людям, имеющим подагру, нужно постоянно.
В меню следует включать молоко и яйца, а также рыбу нежирных сортов. В период между приступами можно употреблять белые сорта мяса (индейка, курица). Все продукты должны подаваться в отваренном виде. Жареные блюда могут провоцировать приступ.
При варке мяса пурины, содержащиеся в этих продуктах, выделяются в воду, а при жарении остаются внутри. Эта особенность приготовления влечет за собой противопоказание к употреблению людям с подагрой рыбных и мясных консервов.
- Не следует включать в рацион колбасу. Кроме наличия большого количества пуринов, она содержит много соли и специй.
- Противопоказаны супы на мясном бульоне. Они должны быть приготовлены только из овощей на воде или молоке.
- Разрешены к употреблению каши (овсяная, гречневая, рисовая), а также макароны. Можно употреблять хлеб, творог и нежирный сыр.
- Противопоказаны бобовые продукты (соя, чечевица, нут, фасоль), а также некоторые растения, которые применяются в качестве приправ (сельдерей, хрен, шпинат).
- Рекомендуется готовить блюда из овощей – картофеля, моркови, кабачков, капусты белокочанной, баклажан.
Употребляемые сладости не должны содержать шоколад: зефир, мармелад, варенье. Лучше отказаться от тортов и сдобных булок. Это может привести к ухудшению состояния крови, и провоцировать ожирение, что нежелательно. В рационе должны быть фрукты: сливы, яблоки, груши, апельсины, абрикосы.
Симптомы подагры у мужчин и женщин
МФУ цены
Немного об эпидуральной анестезии
Эпидуральный наркоз – это способ местного обезболивания, который применяется при родовспоможении. Врач-анестезиолог вводит медикамент в эпидуральное пространство позвоночника через катетер. Когда лекарство начинает действовать, то роженица перестает ощущать нижнюю часть тела. Женщина не может шевелить ногами, не чувствует боли и прикосновений.
Однако несомненным плюсом являет то, что будущая мама прекрасно осознает и видит все, что происходит вокруг. Это дает ей возможность общаться со своим лечащим доктором или, например, мужем, если ему позволили присутствовать во время искусственного родоразрешения.
Симптомы
Подагра у женщин проявляется чаще между 6 и 7 десятком лет. Это напрямую связано с периодом менопаузы, когда концентрация эстрогена в организме снижается, что является одной из основных причин подагры у женщин. В случае если патология наследственная, она может проявиться и раньше.

На более поздних стадиях болезни формируются тофусы
Иногда заболевание развивается с симптомами полиартрита – воспаления сразу нескольких суставов. Чаще всего приступы возникают ночью, после активной физической нагрузки, приема алкоголя, хирургических манипуляций или переохлаждения. Основные симптомы подагры у женщин:
- Боль в пораженном сочленении характеризуется своей интенсивностью, усиливается, если надавить на сустав.
- Кожа становится красной и горячей на ощупь, возникает отек, из-за которого сочленение несколько меняет свою конфигурацию.
- Температура тела может повышаться до 39°, но этот симптом довольно редкий.
Даже если не принимать никаких лечебных мер, то указанные проявления исчезают сами по себе в течение недели. Повторный подагрический приступ развивается в период около года. С каждым разом он будет длиться все дольше и дольше и распространяться на большее количество суставов.
После того как болезнь переходит в хроническую форму, приступы становятся менее болезненными, но значительно нарушается подвижность сочленений, слышится хруст при их работе. Причиной является их деформация на фоне воспалительного процесса. Постепенно под кожей начинают появляться тофусы (в области коленей, локтей, пальцев рук и ног, около ушных раковин), которые периодически вскрываются с выделением пастообразной массы белого цвета.
В результате прогрессирования болезни может сформироваться почечная недостаточность. Основными симптомами на данной стадии являются:
- отечность, которая проявляется сперва на лице, а затем на коже конечностей;
- учащенное мочеиспускание в ночной период, изменение количества мочи.
Если соли кислоты образовали камни в мочевыводящих путях, женщина может ощущать острую боль в нижней части спины или живота, которая отдает в бедро или промежность, а также почечные колики. В таком случае необходима срочная госпитализация!
Лечение
Лечение подагры у женщин не отличается от мужского. Терапия проводится врачом-ревматологом, в более сложных случаях обращаются также к ортопеду. Полное излечение от подагры не может быть гарантировано. Терапия направлена в основном на обретение контроля за болезнью. Диагностика осуществляется посредством рентгенографии, анализа крови на степень концентрации мочевой кислоты, биопсии больного сустава. Основная цель лечения – избавить организм от мочевой кислоты, устранить подагрические артриты. Для этого используется медикаментозное лечение, диета, физиотерапевтические методы.
Медикаментозная терапия
Основные, используемые для лечения подагры, лекарства:
- Уродан (Уролесан, Сульфинпиразон, Этамид), стимулирующий работу почек и ускоряющий элиминацию уратов.
- Блемарен, для снижения кислотности мочи и растворения камней.
- Аллопуринол, препятствующий формированию уратов.
Посмотрите на видео инструкцию по применению лекарства диклофенак:
- Средства с противовоспалительным действием: глюкокортикоиды, Диклофенак, Нимесулид, Колхицин;
- Индольные и пиразолоновые препараты: Фенилбутазон, Бутадион, Кетазон, Реопирин.
Колхицин токсичен и вызывает понос, рвоту, тошноту. После устранения приступа его отменяют. Если у пациента имеется язва желудка, поражения почек и печени, то препарат не используют. Препараты от подагры имеют пожизненное назначение. Если наступает улучшение, то в лечении делается интервал на 2–3 месяца.
Физиотерапия
Лечение болезни у женщин сопровождается также физиотерапевтическими методами. Они назначаются после достижения эффекта от медикаментозной терапии. Это позволяет достичь стадии устойчивой ремиссии. При отсутствии высокой температуры и болезненных ощущений применяется массаж и лечение физкультурой. К физиотерапевтическим методам лечения относятся:
- Ультрафонофорез.
- Электрофорез.
- Грязевые аппликации.
- Магнитотерапия.
На видео показа процедура ультрафонофореза:
- Бальнеотерапия.
- Ультразвук.
- Тепловые процедуры.
- Баротерапия.
Лечиться некоторыми контактными физиопроцедурами противопоказано при наличии тофусов. Вскрывать уплотнения самостоятельно запрещается, вскрытые тофусы обрабатываются антисептиками. Для снятия болевого синдрома в период ремиссии применяется Димексид, разведенный с кипяченой водой в соотношении 1:4. Смоченный в полученном растворе бинт прикладывают на пораженную область. Сначала нужно держать аппликацию около 10 минут, постепенно время увеличивают до 2 часов. Курс лечения – от 10 дней до 3 месяцев.
Диета
Диета занимает важное место в лечении подагры у женщин. Определенные продукты следует исключить навсегда, так как они повышают уровень мочевой кислоты в крови
Среди строго ограниченных продуктов:
- Белки как животные, так и растительные. Нужно отказаться от красного мяса, субпродуктов, бульонов, рыбы, морских продуктов, мясных продуктов, грибов, бобовых.
- Напитки: алкоголь, кофе, крепко заваренный чай.
- Дрожжи в составе пива и хлебобулочных изделий.
- Торты, пирожные.
- Специи, соль.
Предпочтение нужно отдать свежим овощам и фруктам. Можно иногда позволить себе нежирное отварное мясо. Показано дробное питание небольшими порциями – до 5 раз в сутки. Выпиваемая за день вода должна быть не менее 2 литров. Это позволяет активизировать функциональность почек, быстрее избавляться от излишков мочевой кислоты. Для уменьшения вероятности заболевания подагрой рекомендуется принимать по 500 мг витамина С, молочные продукты без жира. При лечении подагры голодания следует избегать. Отсутствие питания приводит к увеличению концентрации мочевой кислоты и ее соединений.
Заболевание подагрой требует комплексного лечения, которое должен индивидуально подбирать врач. Соблюдение диетических предписаний позволяет увеличить период ремиссии, сократить повторяемость и силу приступов.
Здоровье
Защемление сосудов в шейном отделе: симптомы, диагностика и методы лечения
С зирой и кориандром
Зира (кумин) и кориандр (кинза) – приправы.
Согласно большинству рецептов, специи кладут, когда зирвак почти готов или во время его тушения, перед погружением риса. Повар, положивший специи за 5 минут до окончания готовки, рискует получить пресный плов. Кидать специи вначале, в кипящий жир, не стоит – они сгорят, не дав аромата.
Инструкция приготовления этого вида блюда проста, поэтому нетрудно сделать его правильно и вкусно.
Ингредиенты, гр.:
- Баранина (или жирная говядина) – 1000
- Рис длиннозерный – 800
- Растительное масло – 200
- Лук — 300
- Морковь – 500
- Соль
- Чеснок – 2 головки
- Кориандр молотый, зира – 1 ст. л.
Время приготовления — 2 ч. 30 мин.
- Морковку шинкуем брусочками вдоль клубня, лук – широкими колечками, баранину — кубиками. Прополаскиваем рис несколько раз.
- В раскаленное до белого дымка масло засыпаем луковые кольца и пассируем до светло-коричневого оттенка, кладем баранину и обжариваем до образования корочки, после чего вносим морковь и жарим 10 минут. Мешать можно.
- Получившуюся зажарку заливаем холодной водой, но без фанатизма, лишь по уровню готовящихся продуктов. Сварить зирвак займет 20 минут. На период варки втыкаем в него чесночные головки, почищенные от верхней шелухи, с отрезанной «попкой» и помытые.
- Потом чеснок вынимаем, высыпаем специи, выкладываем крупу, заливаем кипяток на 1 палец выше нее. Создаем большой огонь и доводим до закипания, после чего томим при средней температуре и поднятой крышке, пока крупа не возьмет бульон.
- Когда вся влага ушла, шумовкой собираем рис от краев к середине, образуя понемногу горку. На этом этапе плововары прокалывают плов до дна в разных местах для выведения избыточной влаги. Берем отложенный чеснок, погружаем в серединку горки.
- Закрываем емкость и при самой низкой температуре ждем еще 20 минут. Потом ставим в теплое место на полчаса – плов должен потомиться.
Время готовки – 2 ч.
Лечение
Ответ на вопрос, как лечить подагру голеностопного сустава, или подагру пальцев одинаков. Вне зависимости, какой сустав подвергся атаке, во время приступа прежде всего необходимо снять боль и воспаление.
В дальнейшем лечение заболевание непростое, длительное. Это целая система из медикаментозной терапии, мероприятий, направленных на нормализацию обмена веществ, больших усилий больного по выполнению условий правильного питания.
Диета
Главной составляющей лечебного комплекса является диета, при подагре и артрите рекомендации ревматологов по питанию строгие. Все усилия к излечению могут оказаться бесполезными, если больной не будет исключать из своего меню нежелательные продукты.
Запрещены продукты, повышающие уровень мочевой кислоты:
- Наваристые бульоны из мяса, рыбы.
- Мясные субпродукты.
- Холодец.
- Колбасы копченые и вареные.
- Рыба: Карп, палтус, треска, сардины, сельдь, шпроты; анчоусы, креветки, устрицы, мидии.
- Консервы.
- Алкогольные напитки.
- Шоколад.
- Сало, жир (кулинарный, свиной).
- Бобовые (фасоль, чечевица, горох).
- Овощи: редис, редька, репа, спаржа, ревень.
- Шпинат, щавель, салат.
- Острые специи, хрен, горчицу.
Разрешенные продукты:
- Полезен зеленый чай, отвар из шиповника, травяные чаи.
- Изредка можно сделать себе чашечку слабого кофе.
- Соки из разрешенных овощей и фруктов.
- Щелочная минеральная вода.
- Хлеб, каши (кроме овсяной), макароны.
- Овощные супы (из разрешенных к употреблению).
- Натуральное молоко, несоленый сыр, кисломолочные продукты.
- Икра.
- Орехи всех видов.
- Соя, сыр тофу.
- Картофель, свеклу, морковь, кабачки, помидоры, болгарский перец, баклажаны, тыкву, огурцы, белокочанную капусту.
- Вишня, сок из нее.
- Арбузы, ананасы, дыни.
- Клюква, брусника, лимон – снижают уровень мочевой кислоты.
- Укроп, петрушка, кинза.
- Яйца (1 шт. в день).
- Желе, желатин.
- Варенье, мед, зефир.
- Растительное и сливочное масло (очень ограниченно).
- Соль желательно употреблять не более 10г в день.
До 3-х раз в неделю можно:
- отварное нежирное мясо;
- паровые котлетки, тефтели;
- отварную рыбу (Лосось, Тунец) и блюда из нее;
- отварную курицу
То есть питаться можно, хотя и с ограничениями, но вполне полноценно.
Если все же допущены отклонения от правильного питания, нужно принять препараты для снижения показателей вредных веществ в крови, или включить в рацион побольше продуктов, выводящих мочевую кислоту. Например, выпить побольше травяного чая, клюквенного морса.
В период обострения от мяса и рыбы лучше отказаться совсем.
Не обезвоживайте организм, старайтесь пить достаточное количество жидкости, не менее двух литров в день.
Медикаменты
Как правило, больные подагрой должны постоянно, пожизненно принимать медицинские препараты, чтобы избежать приступов.
В самом начале острого приступа хорошо снимает препарат «Колхицин
Для снижения мочевой кислоты назначают средство в таблетках «Аллопуринол», «Алломарон», «Уродан», фито-препарат «Колхикум-дисперт». Врач назначает нужную дозировку в зависимости от анализов крови.
Для вывода вредных веществ из организма популярны препараты «Сульфинпиразом», «Пробенецидом».
Воспаление, которое в период приступа очень сильное, снимают нестероидными противовоспалительными препаратами. («Диклофенак», «Ортофен», «Бутадион», Реопирин», «Индометацин»).
В особо тяжелых случаях врач может назначить гормональную терапию препаратом «Преднизолон».
Местно делают компрессы с Димексидом.
При обострении показано УВЧ, ультрафиолетовое облучение на больной сустав, электрофорез с лекарствами.
В домашних условиях народными средствами
В литературе по подобным заболеваниям, есть описания многочисленных народных способов облегчения состояния при подагре.
Исключительно домашними средствами такое серьезное заболевание, конечно, не вылечить. Но как дополнение к основному лечению и системе питания оно принесет несомненную пользу.
Например, можно делать льняные компрессы для уменьшения боли и воспаления. Порошок активированного угля из 40 таблеток смешивают с порошком из 1 столовой ложки льняных семечек. Добавляют чуть-чуть теплой воды, чтоб получилась каша. Ее наносят на воспаленное место, укрывают пленкой и чем-то теплым.
Лечение подагры хорошо проводить ванночками из аптечной ромашки. 50г ромашки положить в 5 л горячей воды, вскипятить, добавить чайную ложку соли. Охладить немного, процедить и опустить больные ноги. Аналогичные отвары для ванн можно делать с сабельником, можжевельником.
Хорошо выводит мочевую кислоту витамин С. Его нужно принимать по возможности больше. Например, в виде отвара из шиповника.
Есть сборники рецептов Народных рецептов очень много, среди них всегда можно найти «свой» метод, удобный и эффективный.
Авторизация
Для того, что бы попасть в веб-интерфейс роутера, необходимо открыть ваш Интернет браузер и в строке адреса набрать 192. 168.1.1, Имя пользователя — admin , Пароль — admin (при условии, что роутер имеет заводские настройки, и его IP не менялся).
Медикаментозная терапия
Для медикаментозного лечения при подагре в период обострения применяются различные группы лекарственных средств. Выбирают подходящий препарат исходя из нескольких факторов:
- риска развития побочных эффектов;
- состояния почек;
- наличия язв в желудочно-кишечном тракте (в прошлом).
Крайне необходимо раннее начало лечения, оно позволит ускорить выздоровление и предотвратить развитие интенсивного болевого синдрома.
Чаще всего для этих целей используют нестероидные противовоспалительные средства (НПВС), колхицин или кортикостероиды.
Нестероидные противовоспалительные средства
НПВС назначают большинству пациентов с обострением подагры, если у них нет противопоказаний к их применению. Эти средства эффективно облегчают боль и уменьшают воспаление во время приступа. Чаще всего применяются индометацин, напроксен, диклофенак и эторикоксиб.
Наиболее распространенные при подагре нестероидные противовоспалительные средства
Если при предыдущих обострениях лечащий врач назначил пациенту один из этих препаратов, то в случае возникновения нового приступа его нужно принять сразу же после появления первых признаков болезни.
Прием НПВС следует заканчивать через 1–2 дня после исчезновения симптомов обострения.
Для лечения подагры нельзя применять аспирин, хотя это лекарство также принадлежит к группе НПВС. Дело в том, что аспирин может повышать уровни мочевой кислоты, а также потенциально усиливает и продляет приступ заболевания.
Если у вас обострение подагры, то противопоказаниями к применению НПВС являются:
- Заболевания почек и печени.
- Проблемы с кровоточивостью.
- Прием антикоагулянтов (препаратов, ухудшающих сворачиваемость крови).
- Язвенная болезнь желудка или двенадцатиперстной кишки.
Чтобы вылечить больного в острый период, НПВС можно вводить внутримышечно с помощью уколов, принимать внутрь в виде таблеток, наносить крем или мазь на кожу над больным суставом.
Применение НПВС в виде геля, крема или позволяет уменьшить частоту развития и тяжесть побочных эффектов этой группы лекарственных средств.
Самые серьезные и известные осложнения от НПВС – проблемы с желудочно-кишечным трактом.
Риск поражения желудочно-кишечного тракта препаратами НПВП
Иногда для уменьшения риска развития этих побочных эффектов врачи при применении НПВС назначают пациентам ингибиторы протонной помпы (омепразол, пантопразол, рабепразол) – препараты, снижающие кислотность в желудке.
Колхицин
Колхицин используют при обострении подагры в случае наличия противопоказаний к применению НПВС или их неэффективности. Лекарство также уменьшает боль и отек, возникающие во время приступа.
Для достижения максимальной эффективности лечения колхицин следует принять в первые 36 часов от момента появления симптомов обострения.
Препарат:
- не повышает риск образования язв в желудочно-кишечном тракте;
- при одновременном применении с антикоагулянтами не влияет на их действие: тромбы не образуются;
- не нарушает функции почек (при использовании в правильных дозах).
Однако в случае применения высоких доз колхицина могут появляться другие серьезные побочные эффекты: диарея, тошнота, рвота и спазмы в животе.
От применения этого препарата следует отказаться людям с:
- тяжелой почечной или печеночной недостаточностью;
- перекрытием желчевыводящих путей;
- неспособностью переносить диарею.
При подагре колхицин принимается только внутрь в виде таблеток.
Кортикостероиды
Примеры препаратов кортикостероидов. Нажмите на фото для увеличения
Иногда в тяжелых случаях обострения подагры врачи назначают кортикостероиды, если другие препараты (НПВС и колхицин) оказались неэффективными или противопоказанными. Эти препараты обладают сильным противовоспалительным действием.
Короткий курс кортикостероидов часто помогает облегчить боль при обострении подагры, но их длительное использование в высоких дозах может сделать состояние хуже и вызывать серьезные побочные эффекты, включая:
- Увеличение веса.
- Ослабление прочности костей (остеопороз).
- Повышенную кровоточивость.
- Мышечную слабость.
Врачи чаще всего при подагре назначают принимать кортикостероиды внутрь в виде таблеток. Однако иногда для быстрого облегчения страданий возможно введение этих препаратов внутримышечно, внутривенно или внутрисуставно.

 Что такое подагра и как ее лечить на ногах
Что такое подагра и как ее лечить на ногах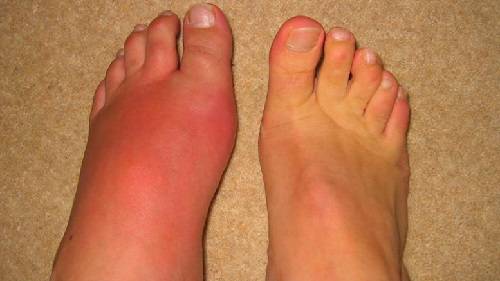
 Подагра
Подагра Подагра: признаки и комплексное лечение
Подагра: признаки и комплексное лечение


 Подагра ног
Подагра ног Болезнь подагра и ее последствия
Болезнь подагра и ее последствия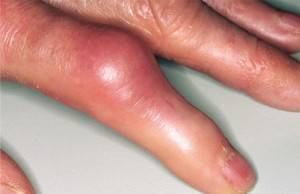 Подагра на руках
Подагра на руках Подагрический артрит (подагра)
Подагрический артрит (подагра)