Содержание
Содержание статьи:
Симптомы при переломах локтевого сустава
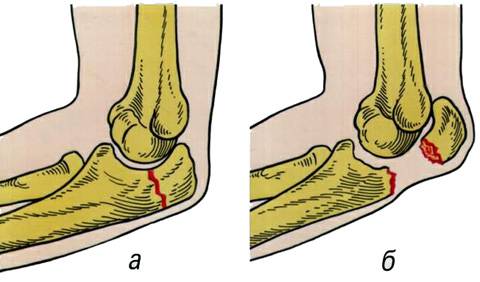
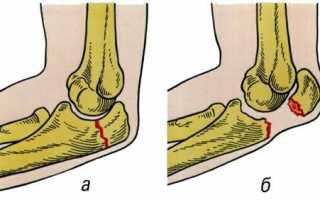
Перелом локтевого отростка является часто встречающимся повреждением руки. При переломе локтевого отростка отмечается боль по задней стороне локтевого сустава, боль может отдавать в плечо и предплечье. Припухлость и кровоподтек распространяются и на переднюю поверхность локтевого сустава, что связано с излитием крови в область локтевого сустава. Также, при переломе локтевого отростка, нарушено активное разгибание в локтевом суставе, т.к. к локтевому отростку прикрепляется трехглавая мышца плеча, отвечающая за разгибание предплечья. Вращательные движения предплечьем (супинация и пронация) страдают в меньшей степени. Хруст отломков и видимая деформация ощущаются при наличии смещения отломков.
Перелом локтевого отростка: а) без смещения, б) со смещением
При переломе головки и шейки лучевой кости боль ощущается на передней поверхности локтевого сустава, может отдавать в предплечье. Кровоподтек и припухлость выражены незначительно. Редко слышится хруст отломков, а видимые деформации не наблюдаются, даже при смещении отломков. Отличительный признак данного перелома – это резкое ограничение вращательных движений предплечья.
Перелом венечного отростка локтевой кости сопровождается болью на передней поверхности локтевого сустава, боль усиливается при прощупывании. Ограничены сгибание и разгибание в локтевом суставе. Отмечается незначительная припухлость над локтевым суставом, деформаций не наблюдается.
Этапы реабилитации
Главная задача реабилитации – восстановить в полной мере объём движений. В случае разработки локтевого сустава этого добиться непросто после долгого обездвиживания руки.
Восстановительный процесс включает следующие периоды:
- Первый период начинается со второго дня после травмы. Выполняются доступные больному в гипсе мелкие движения кистью руки: разжимание и сжимание пальцев, отведение и приведение запястья.
- Второй период реабилитации начинается после снятия гипса. Начинается период разработки поражённого сустава. Пациенту предписывается комплекс упражнений, который выполняют четыре раза в день. Назначают физиотерапию.
- Через два месяца после травмы переходят к разработке конечности в локтевом суставе с утяжелением. Нагрузку прибавляют постепенно. Подключают электростимуляцию мышц и массаж.
Грамотно проведённая реабилитация поможет больному восстановит трудоспособность и сохранить качество жизни.
Лечебная гимнастика
Лечебная гимнастика – это самое действенное средство для восстановления функции конечности после повреждения сустава. Простейшие упражнения начинают на второй день после травмы. Ближе к снятию гипса подключают движения в соседних суставах. Активный период занятий ЛФК начинают сразу после снятия гипса. Комплекс упражнений для восстановления объёма движений, эластичности сухожилий и силы мышц разрабатывает реабилитолог индивидуально для каждого больного. Упражнения выполняются четыре раза в день сначала под контролем инструктора ЛФК затем самостоятельно. Ко второму месяцу после травмы реабилитолог предлагает пациенту комплекс упражнений с отягощением для разработки локтевого сустава.
Физиотерапия
Применение физиотерапии начинают сразу после снятия гипса. Для реабилитации после травмы используются следующие методы:
- грязелечение;
- фонофорез;
- электрофорез;
- электромиостимуляция;
- УВЧ.
Тепловые процедуры при травме не применяют – это усиливает отёк тканей.
Массаж
Массаж поражённой конечности начинают только после снятия гипса. Он проводится в щадящем режиме. Это процедура повышает мышечный тонус, улучшает кровоснабжение, увеличивает эластичность сухожилий, ускоряет срок восстановления. К работе с проблемными участками приступают только после подготовки тканей в течение пятнадцати минут. Основными приёмами являются вибрация и разминание. Массаж должен выполняться только сертифицированным специалистом после разрешения лечащего врача.
Упражнения для разработки подвижности руки
После снятия гипса можно выполнять упражнения для разработки локтевого сустава в домашних условиях
Упражнения требуется выполнять осторожно. Они не должны вызывать сильный дискомфорт
Не рекомендуют выполнять упражнения с опорой на руку, подтягивания и отжимания. По индивидуальному подбору комплекса упражнений необходимо проконсультироваться с врачом реабилитологом.
Сроки реабилитации и как долго носить гипс
Процесс реабилитации после травмы занимает до полутора месяцев. От вида повреждения локтя зависит, сколько носить гипс.
Его накладывают при различных повреждениях на следующий срок:
- при переломе в локтевом суставе со смещением, конечность фиксируется до полутора месяцев;
- при повреждении венечного отростка неподвижность сохраняют до одного месяца;
- травма шейки лучевой кости требует нахождения в гипсе до трёх недель.
Время ношения гипса или заменяющего его устройства определяется врачом травматологом. Оно зависит от вида травмы и скорости восстановления тканей.
Реабилитация
Период восстановления после травмы лучезапястного сустава является наиболее важным этапом лечения, так как отказ от легких физических нагрузок или прохождения курса физиотерапии может привести к ухудшению подвижности и появлению хронических болей. После перелома лучезапястного сустава реабилитация занимает от 2 до 3 месяцев, в зависимости от физиологических особенностей.
Лечебный комплекс включает следующие методики:
| Вид процедур | Лечебный эффект |
| Легкие физические нагрузки | Ускорение кровотока к поврежденному суставу |
| Предотвращение мышечной атрофии | |
| Улучшение эластичности связок | |
| Увеличение амплитуды движений | |
| Физиопроцедуры | Ускорение регенерации костей и суставов |
| Нормализация обменных процессов | |
| Улучшение циркуляции крови и лимфы | |
| Тейпирование | Спад отека |
ЛФК следует начинать на 2–3 день после получения травмы и постепенно увеличивать нагрузки. Как тренироваться после перелома лучезапястного состава, чтобы ускорить период регенерации, читайте в статье «Эффективные упражнения, которые быстро восстановят руку после перелома в лучезапястном суставе».
Физиопроцедуры
Наиболее действенные техники физиотерапии во время реабилитации после перелома лучезапястного сустава со смещением, представленные в пособии «Частная физиотерапия», описаны ниже.
Купирование болевого синдрома:
- Интерференцтерапия. Благодаря воздействую низкочастотных токов, блокируются болевые импульсы в ЦНС. Назначается на 2—3 день после получения травмы. Длительная сеанса — 6—10 мин. Оптимальный курс 10—13 процедур.
- Ультрафонофорез обезболивающих препаратов. Ускорение поступления лекарственных средств к очагу повреждения обусловлено действием ультразвукового излучения. Рекомендуемое количество процедур — 10—12.
Расширение сосудов:
- Ванны с добавлением скипидара. Ускорение кровотока вызывает усиленную регенерацию тканей. Процедуры проводятся после снятия гипса. Рекомендованная температура воды — 36 °C. Оптимальная длительность нахождения в воде — 10—15 мин. Лечебный курс состоит из 10—15 процедур.
- Низкочастотная магнитотерапия. Благодаря процедуре нормализуется кровоток, спадает отечность тканей и уменьшается болевой синдром. Сеансы проводятся на 2—3 день после травмы. Длительность воздействия — 15—20 минут в сутки.
Ускорение регенерации:
- Инфракрасная лазеротерапия. Благодаря воздействию излучения ускоряется процесс образования костной мозоли. Длительность воздействия — 5 минут. Курс состоит из 10 сеансов.
- Озокеритотерапия. Химическое повышение локальной температуры поврежденного участка ускоряет кровоток, что приводит к ускорению регенерации. Длительность воздействия — 30 минут — 1 час. Количество процедур — 10—12.
Использование кинезиотейпа и ортеза
В период реабилитации показано наложение тейпа или ортеза на лучезапястный сустав после перелома со смещением. Согласно исследованиям, проведенным в Медицинском центре университета Утрехта (UMCU), обе методики одинаково эффективны для уменьшения нагрузки на поврежденную кисть. Благодаря ношению тейпа или ортеза период восстановления сокращается на 10—12 дней.
В пособии Дубровского «Спортивная медицина» описана пошаговая инструкция нанесения тейпа:
-
Кисть фиксируется в неподвижном и удобном положении. Пальцы должны располагаться с учетом длительного нахождения в такой позиции.
- Сначала закрепляются туры, а затем лента с левой стороны на правую.
- Ленты должны накладываться одна на другую, покрывая 2/3 пространства.
- Для удобства при наложении тейпа следует использовать две руки, потому рекомендуется попросить помощи, а не выполнять процедуру самостоятельно.
- Пластырь следует выровнять на коже, чтобы не было складок.
- Конец тейпа фиксируется специальными турами.
Подробнее о том, как правильно выполнять тейпирование лучезапястного сустава, читайте в статье «Функциональное тейпирование после перелома кисти руки и травмы плечевого сустава».
Простатэктомия: виды операции, подготовка и реабилитация
Рецепты народной медицины: отвары, настои
Предлагаемое лечение обеспечивает восстановление хрящевой ткани, предотвращает её разрушение.
Лист благородного лавра оказывает антибактериальное, противовоспалительное действие, выводит вредные отложения солей из организма. 5г сухих лавровых листов заливаем 300мл крутого кипятка, варим на слабом огне примерно пять минут.
Закрывать кастрюлю крышкой не нужно, чтобы испарились эфирные масла. Переливаем отвар в термос, где будем настаивать на протяжении нескольких часов. Удобно заваривать сырье перед сном, чтобы утром начать лечение.
Лечение полиартрита рук отваром проводится приемом отвара в течение 12 часов. Предварительно его делят на 4-5 равных частей. Следует помнить, что при употреблении всей суточной порции отвара за один раз может возникнуть внутреннее кровотечение.
Другие противопоказания: патологии почек, органов мочевыделительной системы, воспаление желчного пузыря, желчекаменная болезнь.
Сабельник болотный сохраняет хрящевую ткань, восстанавливает утраченную синовиальную жидкость, уменьшает болевой синдром. Народное средство можно готовить из корней, либо стеблей лекарственного растения. 1с.л. измельченной высушенной травы заливаем 200мл кипятка, затем томим на водяной бане примерно десять минут, снимаем с огня, укутываем на тридцать минут теплым платком.
Процеживаем настой, отжимаем жмых, добавляем кипятка до метки 200мл. Лечение болезни: принимать настой по 1с.л 3р/д. Лучше всего употреблять народное средство после трапезы.
Фиалка трехцветная, или анютины глазки лекарственное растение, обладающее противоревматическим свойством. Широко используется в народной медицине для лечения полиартрита. Принимают трижды в сутки по столовой ложке. Способ приготовления водного настоя такой же, как в предыдущем рецепте.
Местное лечение полиартрита рук: компрессы и ванночки
Предлагаемые ниже народные средства уменьшают отечность суставов, боли, вызванные полиартритом. Более того, восстанавливается пораженный сустав, улучшается кровоток в костной ткани. В домашних условиях мы можем приготовить такие средства:
3с.л. измельченной хвои заливаем одним литром кипятка. Настаиваем до остывания, выливаем в чашу, чтобы принять ванночки. Держим пальцы в растворе от 15 до 25 минут. Одновременно полезно массировать каждый палец, как во время приема ванночки, так и после нее.
Аналогичный настой для ванночек можно приготовить из листьев березы.
Нагреваем парафин до 50 градусов, затем осторожно опускаем в него больные пальцы рук. Вынимаем кисти оттуда на пару секунд
После просыхания парафина, руки вновь опускаем в теплую массу. Таким образом, повторяем не меньше пяти раз. Это народное лечение прекрасно прогревает каждый сустав. При остывании парафина кожа на пальцах стягивается, создавая тем самым благоприятный массажный эффект.
Разбавляем спирт водой в соотношении 1:3, смешиваем с таким же количеством натурального меда. Прогреваем 10 минут полученную смесь на водяной бане. Этим народным средством лечить суставы несложно: смачиваем жидкостью ткань и обматываем каждый больной палец.
Процедуру лучше делать перед сном, однако если боль не унимается, компресс можно ставить и днем. Такое народное лечение можно проводить достаточно долго. Противопоказаний нет.
Подогретые семена льна хорошо лечат полиартрит рук. Горячее сырье помещаем в маленький тканевой мешочек и прикладываем на ночь на все больные пальцы. Лечение можно также проводить листьями растения.
Народная терапия справляется с полиартритом лишь в тех случаях, когда не произошла полная деформация сустава. Поэтому эти средства рекомендуется применять на легких стадиях болезни.
- В небольшой миске, наполненной горячей водой, растворяем 1-3с.л. соли морской. Держим руки, пока раствор из горячего станет теплым. При этом делаем массаж пальцев рук.
- Соединяем взятые в равных частях сок лимона и 3% раствор йода, добавляем растолчённые в порошок две таблетки аспирина. Получится густая кашица, которую будем прикладывать к больным пальцам три дня подряд. Затем последует семидневный перерыв.
- Измельчаем редьку на терке. Прикладываем полученную кашицу на 3 или 4 часа в сутки. Подойдут также корень хрена либо репа. Перед процедурой рекомендуется смазывать кожу пальцев косметическим кремом.
- Быстро снимает суставную боль компресс на основе масляного либо спиртового раствора прополиса (готовится в соотношении 1:10). Наносим на один час, укутываем шерстяным платком. Лечение продолжаем десять дней.
- Растапливаем пчелиный воск, добавляем пергу и цветочный мед. Лечебное средство следует хранить в прохладном месте. Оно используется для компрессов, предварительно подогретое на водяной бане. Держим 25-30 минут. Курс лечения – 10-12 дней.
- Весной помогут избавиться от боли листья мать-и-мачехи, летом лопуха большого, зимой капусты белокочанной. Нужно на ночь обернуть листьями растений воспаленные суставы.
- Суставные боли снимают залмановские ванны.
Лечебные мази, эфирные масла в домашних условиях
Такая народная терапия улучшает кровообращение пораженного участка, выводит шлаки, токсические вещества из организма, усиливает качество борьбы с полиартритом.
Мазь готовится путем смешивания 100г порошка горчицы, 100г мелкой поваренной (лучше морской) соли и такого же количества керосина авиационного. Компоненты следует перемешивать до образования сметанообразной консистенции. Мазь втирают в воспаленные суставы.
Полиартрит подаётся лечению следующим средством. Соединяем 100мл спирта, 50г. порошка горчицы, 50г камфары. Добавляем в полученный состав 100г белка куриного яйца. Теперь нужно все ингредиенты тщательно месить. Мазь применяют несколько раз в сутки. Втирать необходимо до полного впитывания лечебного средства.
- Соединяем 45-50г крема для рук, 1ч.л. спиртовой настойки сабельника и 1ч.л.настойки перца жгучего, 10 капелек витамина E, столовую ложку натурального меда. Для смазывания рук.
- Из лечебных масел при полиартрите пальцев рук применяются смесь масел лаванды, ромашки и мяты перечной, пихтовое, масло чайного дерева и эвкалиптовое масло.
Постановка диагноза
Когда пациента привозят в травматологию, доктор проводит опрос
Для того чтобы предположить вид повреждения, врачу важно знать, при каких обстоятельствах и как давно была получена травма. После определения механизма повреждения врач проводит внешний осмотр и пальпацию травмированной конечности, что дает ему представление о месте локализации повреждения
Далее больного отправляют на рентгенологическое исследование. Снимок делают спереди и сбоку локтевого сустава, это необходимо, чтобы увидеть кость с разных сторон, определить направление линии разлома, сосчитать количество костных отломков при оскольчатом переломе, распознать сопутствующие переломы других костей или шейки лучевой кости. Помимо этого делается рентген нижних мыщелков плеча и нижних предплечья. Если перелом осложненный, то может проводиться компьютерная, либо магнитно-резонансная томография, а также артроскопия при повреждении суставной сумки и гемартрозе.
Противопоказания
Настои одуванчика для суставов при употреблении внутрь, особенно на водке, неприменимы при следующих болезнях и обстоятельствах:
- Заболеваниях слизистой желудка, тонкого и толстого кишечника, в том числе язвах.
- Дисфункциях желчного пузыря и желчевыводящих протоков.
- Сбоях солевого обмена.
- В период беременности и грудного вскармливания.
- В детском и подростковом возрасте.
Исключив возможные ограничения, можно приступать к изготовлению лечебных снадобий. Предлагаем испробовать эти рецепты настоек из одуванчика для суставов на спирту или воде.
Классификация
Переломы, которые диагностируют у пострадавших, специалисты делят на несколько видов. По месту, где произошло травмирование, по характеру повреждения. Есть и другие классификации. Об этом дальше.
В зависимости от локализации, повреждения могут классифицировать:
Перелом локтевого отростка
Одним из составляющих локтевого сустава является локтевой отросток. Повреждения отростка часто случается, когда человек падает на локоть с высоты. При этом выделяют перелом локтевого отростка со смещением в верхней его части. Как правило, подобное травмирование влечет за собой внесуставную травму. Сращивается перелом долго, в результате того, что к самому участку крепится сухожилье трицепса, оно, в свою очередь, тянет отломанные фрагменты в сторону плеча, что создает диастаз промежуток между обломками.
Перелом венечного отростка
При переломе венечного отростка — симптоматика и характер повреждений другой. К примеру, изолированные травмы венечного отростка – редкое явление. Как правило, при переломе происходит задний вывих или сложная травма внутри сустава.
В силу анатомических особенностей травмы венечного отростка встречаются крайне редко. Поскольку этот фрагмент кости расположен максимально глубоко под толстым слоем мягких тканей. И как правило, излом случается у основания или у самой верхушки отростка. Оскольчатые переломы венечного отростка практически никогда не происходят.
Перелом диафиза локтевой кости
При переломе диафиза травму делят на 3 группы. К первой группе относят несмещенные переломы. Ко второй – переломы локтевой кости со смещением. К третьей группе переломов диафиза, относят переломы со смещением проксимальной трети, что сочетается с подвывихом или вывихом головки луча. Третий тип перелома в медицине принято называть переломом Монтеджи.
Метафизные переломы
Травмирование происходит около сустава.
Кроме этой классификации принято выделять:
Закрытые переломы – самые распространенные. При их получении травмы кожных покровов не происходят, само повреждение удается выявить по вторичным признакам, таким как боль, припухлость, ограниченные движения.
- Открытые – сопровождаются повреждением кожных покровов.
- Оскольчатые – при травмировании имеется ощущение раздробленности костей. Диагностировать этот вид перелома удается при помощи снимка, который покажет количество осколков и их локализацию.
- Со смещением – пальпация показывает видимое смещение кости.
- Без смещения, когда имеется трещина – самый легкий вид перелома. Процесс заживления происходит быстрее, чем при остальных травмах.
Какими бывают переломы
Механизм получения травмы — это падение (в основном с высоты собственного роста) на руки, вытянутые вперед для опоры. Поскольку большинство людей — правши, то при падении они пытаются опереться на правую руку. Следовательно, травм правой лучевой кости регистрируется намного больше, чем левой.
В зависимости от причины такие переломы бывают:
- патологические — в них виновато даже не воздействие механической силы (в ситуации падения), а остеопороз — состояние хрупкости костей, наступающее по мере старения или при некоторых заболеваниях; если человек опирается, падая, на пораженную лучевую кость, перелом практически гарантирован;
- травматические — итог воздействия слишком большой физической нагрузки, удара, скручивания.
При закрытом переломе лучевой кости разъединяется на фрагменты лишь кость, но не мышцы и кожа над ней. Они могут быть отечными или с кровоизлиянием, но не разорваны. При чрезмерном или резком воздействии причинного фактора наступает открытый перелом — к нарушению целостности кости присоединяется разрыв мышц и кожи на ней; получается рана, в которой видны концы кости.
С анатомической точки зрения, подразделение переломов луча выглядит так:
- внутрисуставные — ломается часть, входящая в лучезапястный сустав, а также шиловидный отросток (часть луча, сочленяющаяся с локтевым суставом);
- вне сустава — на протяжении трубчатой части кости.
Тело кости, собственно сама «трубка», в 75% случаев переламывается в нижней трети, почти около кисти. Это классифицируется как перелом лучевой кости в типичном месте. Намного реже луч переламывается в среднем и верхнем сегменте.
Линия разлома может быть разной и давать поперечные, косые, продольные, Т-образные, винтообразные; оскольчатые (более двух фрагментов) переломы. Нередкое явление — вколоченные переломы (обломки лучевой кости как бы заходят друг в друга, «вколачиваются» будто молотком).
Каждому типу травмы может сопутствовать смещение отломков, наступающее вследствие непроизвольных подергиваний мышц конечности.
Перелом лучевой кости в типичном месте
Пациент, падая, инстинктивно пытается смягчить удар о землю и выпрямляет перед собой руку — согнутую в запястье либо разогнутую в нем (то есть опирается на основание ладони). В зависимости от этого нижняя треть лучевой кости получает повреждение по разному типу:
- Сгибательный, носящий название по фамилии травматолога Смита. Наступает при опоре падающего на согнутую кисть, она развернута к тыльной стороне конечности. Тогда образовавшийся костный отломок движется к наружной поверхности предплечья.
- Разгибательный, названный в честь ирландского хирурга Коллиса. Случается, если падающий при падении опирается на ладонь. В итоге рука переразгибается в запястном суставе и обломанный конец отклоняется к тыльной стороне.
Перелом лучевой кости со смещением
Под этим понимают сдвиг обломков, причиной которого становятся сокращения мышц конечности. Смещение острых фрагментов кости наносит дополнительную травму — ранит окружающие сосуды, нервные пучки, кожу.
Сдвигаться отломки могут поперечно и в продольном направлении. В последнем случае они двигаются вдоль и вверх кости. При поперечном смещении один из двух отломков идет либо в правую, либо в левую сторону.
Травма, сопровождаемая смещением отломков, часто соседствует с переломом лучевой кости без смещения.
Перелом лучевой кости без смещения
Поскольку мышцы вблизи запястья слабее, чем те, что работают в сегменте предплечья, то сдвига отломков может не произойти. Тогда перелом луча без смещения ограничивается трещиной в кости, без расхождения отломков — что намного безопаснее для пациента. Трещина располагается на поверхностном участке кости, даже без проникновения в глубину. Это характерно для спортивного типа людей, моложе 40 лет.
Повреждение Монтеджи
Повреждение Монтеджи считается высокоэнергичной травмой, которой чаще всего подвержены спортсмены. Данный перелом случается в момент отражения согнутой рукой удара, который приходится на боковую поверхность локтя. В результате происходит перелом верхней или средней части локтевой кости в сочетании с вывихом головки лучевой кости.
В зависимости от механизма травмы различают 4 типа повреждения Монтеджи:
- I — вывих головки лучевой кости вперед.
- II — вывих лучевой кости назад.
- III — латеральный или боковой вывих головки лучевой кости с повреждением локтевой кости в проксимальном отделе.
- IV — вывих головки лучевой кости с переломом проксимальных отделов двух костей предплечья.
По другой классификации различают разгибательный и сгибательный типы перелома Монтеджи:
- Разгибательный — встречается чаще всего. Это вывих головки лучевой кости вперед или латерально, сопровождающийся разрывом кольцевидной связки луча.
- Сгибательный — головка лучевой кости смещена назад или латерально, а в некоторых случаях отломана. Между отломками локтевой кости формируется открытый вперед угол.
В зависимости от характера повреждения мягких тканей, повреждение Монтеджи может быть открытым и закрытым.
При данной травме наблюдаются следующие симптомы:
- резкая боль в области травмы;
- кровоподтеки, отечность локтевого сустава и предплечья;
- наличие нейрососудистых расстройств (потеря чувствительности, похолодание);
- ограничение движения в локтевом суставе, нарушение ротации;
- укорочение предплечья на травмированной стороне;
- при заднем вывихе прощупывается смещение головки лучевой кости;
- прощупывается смещение отломков локтевой кости.
В случае открытого перелома со значительным смещением симптомы более выражены, особенно если в рану попала инфекция. Повреждение Монтеджи чревато серьезными осложнениями, поэтому при получении травмы необходимо обездвижить руку и как можно быстрее доставить пострадавшего к врачу.
Специалист выяснит все обстоятельства, при которых произошел перелом, и проведет визуальный осмотр травмы. Точный диагноз ставится по результатам рентгенографии. Рентген делается в двух проекциях: стандартной и косой. При необходимости для более детального изучения проводится КТ (компьютерная томография) кости. Для оценки состояния мягких тканей назначается МРТ (магнитно-резонансная томография).
Лечение повреждения Монтеджи проводится консервативным и оперативным методами. При консервативном методе выполняется одномоментная репозиция, после чего на травмированную область накладывается гипсовая повязка. При этом учитывается сгибательный или разгибательный тип перелома. При сгибательном применяется разгибающее усилие. При разгибательном осуществляется сгибание в локте.
В настоящее время консервативное лечение практикуется довольно редко и только в тех случаях, когда операция по каким-либо показаниям невозможна. Оперативное лечение имеет ряд преимуществ и дает хорошие результаты. Операция проводится под внутрикостным обезболиванием или общим наркозом.
При оперативном лечении выполняется остеосинтез фрагментов локтевой кости в сочетании с закрытой репозицией головки лучевой кости. Суть остеосинтеза — сопоставление отломков кости и их фиксация с помощью пластин. Закрытая репозиция отличается тем, что при ней сохраняется целостность кожных покровов.
Первые два дня осуществляется контроль за правильностью репозиции. Через 21 день назначается повторная рентгенография с целью контроля лечения перелома. Далее рентген проводится ежемесячно. В течение двух первых недель пациент принимает анальгетики и нестероидные противовоспалительные препараты. Пластины с локтевой кости снимаются под общим наркозом через 8-12 месяцев.
Существует несколько методов фиксации кости. Выбор наиболее подходящего из них остается за специалистом. Успех лечения травмы Монтеджи зависит от прочной и максимально устойчивой фиксации локтевой кости и правильного вправления головки лучевой кости. Не последнюю роль здесь играет опыт и профессионализм хирурга.
Повреждение Монтеджи тяжело поддается лечению и чревато следующими возможными осложнениями:
- замедленное сращение или несращение локтевой кости;
- синостоз — непрерывное соединение локтевой и лучевой кости посредством костной ткани, результатом которого является невозможность активной ротации;
- угловое искривление локтевой кости в результате неудачного сращения;
- смещение головки лучевой кости.
Чтобы предотвратить серьезные осложнения и повысить шанс на успешное выздоровление с восстановлением всех функций руки, важно начать лечение травмы как можно раньше
 Симптомы и методы лечения ушиба тазобедренного сустава в домашних условиях
Симптомы и методы лечения ушиба тазобедренного сустава в домашних условиях Симптомы и методы лечения хондроза плечевого сустава
Симптомы и методы лечения хондроза плечевого сустава Артроз тазобедренного сустава: симптомы, методы лечения, стадии
Артроз тазобедренного сустава: симптомы, методы лечения, стадии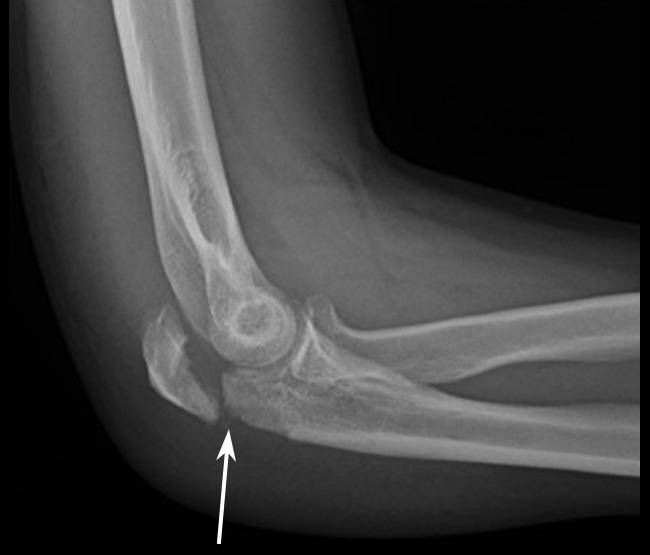

 Виды артрита голеностопного сустава и методы лечения
Виды артрита голеностопного сустава и методы лечения Симптомы и методы лечения артрита коленного сустава
Симптомы и методы лечения артрита коленного сустава Народные методы лечения при артрозе тазобедренного сустава
Народные методы лечения при артрозе тазобедренного сустава Метод рентгена локтевого сустава
Метод рентгена локтевого сустава