Содержание
- 1 Симптомы
- 2 Симптомы грудного радикулита
- 3 Диагностика
- 4 Причины заболевания
- 5 Диагностика грудного радикулита
- 6 Симптомы и лечение грудного радикулита
- 7 Какой врач лечит радикулит, показан ли больничный лист и на сколько?
- 8 Грудной радикулит: патогенез
- 9 Анатомия позвоночного столба, спинного мозга, спинномозговых нервных корешков
- 10 Диагностика
- 11 Наши врачи
- 12 Лечение
- 13 Профилактика
- 14 Причины заболевания
- 15 Как можно помочь
- 16 Стадии
- 17 Какой врач лечит грудной радикулит?
- 18 Диагностика
- 19 Лечение
- 20 Осложнения
- 21 Профилактика
- 22 Лечение шейно-грудного радикулита
Симптомы
К числу наиболее распространенных симптомов межреберной невралгии относятся:
- Боль в районе грудной клетки, распространяющаяся на межреберное пространство. Она может быть периодической или постоянной, но всегда усиливается даже при минимальных физических нагрузках (кашель, чихание, поворот на другой бок на кровати и т. д.). Боль может заметно уменьшаться, если принять позу, при которой грудной отдел позвоночника максимально расслаблен. Чаще всего это положение лежа на спине с приподнятой головой и согнутыми коленками.
- Боль имеет режущий или пекущий характер, она усиливается ночью. Часто острые ее приступы локализуются в области сердца, поэтому заболевание иногда принимают за инфаркт. Причиной, вызывающей резкое усиление дискомфорта, являются повороты или наклоны туловища, длительное неудобное положение тела.
- Слабость мышц, иногда переходящая в атрофию или парез.
- Снижение чувствительности рук и грудной клетки. У больного может возникать ощущение, что по спине ползают «мурашки».
- Повышение температуры тела (как всего, так и отдельных его частей).
Это общие симптомы, которыми проявляется грудной радикулит. Однако в зависимости от расположения защемленного нерва могут возникать и другие признаки:
- тошнота;
- изжога;
- запоры и вздутие кишечника;
- влажный кашель;
- одышка;
- учащение сердцебиения;
- снижение способности к глотанию и т. д.
Перечисленные симптомы усложняют постановку корректного диагноза, из-за них межреберную невралгию часто путают с другими заболеваниями. Поэтому при радикулите самолечение строго запрещено, оно может принести только вред. Обратитесь к врачу, который проведет все необходимые исследования и сможет поставить верный диагноз.
Симптомы грудного радикулита
Основным клиническим проявлением является межреберная невралгия — интенсивная приступообразная боль, распространяющаяся от позвоночника по межреберьям, за счет чего она зачастую имеет опоясывающий характер. Боль может носить стреляющий, пекущий, режущий характер.
При хроническом течении болевой синдром отличается постоянным и ноющим типом боли. Боль усиливается при повышенной экскурсии грудной клетки в связи с интенсивным глубоким дыханием, кашлем, чиханием. Патогномоничным симптомом выступает возникновение резкой боли в межреберьи при надавливании на триггерные точки, локализующиеся в межреберных промежутках на боковой поверхности грудной клетки и в точках выхода пораженных корешков из позвоночника.
Симптомы грудного радикулита позвоночника у взрослых:
- Боль приступообразная, но может быть и постоянной
- Усиливается при движении, дыхании, а иногда даже от незначительных вибраций, вызываемых, кашлем, чиханием, смехом
- Возрастание болевого симптома фиксируется также при пальпации:
- остистых отростков позвонков точек; расположенных в области выхода спинномозговых нервов;межреберных промежутков;
- При раздражении корешков нижнего грудного отдела часто возникает мышечный спазм передней брюшной стенки. Это приводит к ложному симптому «острого живота» Ущемление верхних корешков приводит к описанным выше случаям — имитации сердечных приступов и легочных заболеваний
Диагностика

В ходе этих диагностических мероприятий устанавливается наличие защемления, а также причины, его вызвавшие, для того, чтобы можно было назначить подходящую терапию.
Общий анализ крови
Это лабораторное исследование проводят, в первую очередь, для выявления воспалительного процесса. Об этом будут свидетельствовать увеличенная скорость оседания эритроцитов и увеличение количества лейкоцитов.
Кроме того, ОАК дает возможность оценить состояние организма пациента в целом. Однако в ряде случаев обнаруженные отклонения от нормы в анализе крови не связаны с диагностируемым заболеванием, поэтому все обследования должны оцениваться исключительно комплексно.
Рентген
Рентгенологическое исследование назначается чаще всего. Это нужно для исключения спондилолистеза, то есть съезжания позвонков относительно друг друга, а также для определения наличия патологических образований или разрастаний на поверхностях позвонков (как, например, при остеохондрозе), а также деформаций позвоночного столба в пораженном отделе.

МРТ
Магнитно-резонансная томография дает более четкое и детальное представление о наличии и локализации проблем в позвоночнике. МРТ позволяет рассмотреть интересующие участки в трехмерном изображении. Таким образом часто выявляются новообразования в позвоночнике, которые вполне способны вызвать радикулопатию. Если при исследовании обнаруживается опухоль, нужно сделать пункцию образования и провести гистологическую диагностику на предмет его клеточного состава.
КТ
Компьютерная томография, или КТ, часто назначается неврологами для визуализации изменений в позвоночнике. Отличие от МРТ состоит в источнике волн: при компьютерной томографии это те же рентгеновские лучи, только изображение получается трехмерным, а при МРТ – излучение электромагнитное.
В связи с этим МРТ может назначаться более широкому кругу пациентов (например, КТ, как и рентген, нельзя делать беременным). Но и у МРТ есть ограничения: она не делается пациентам с металлосодержащими имплантами.
ЭМГ
Поскольку радикулопатии зачастую сопряжены с ослабеванием и атрофией мышц, для подтверждения диагноза может быть назначена электромиография, или ЭМГ.
Для диагностики в интересующий участок проводится слаборазрядный электроток. Здоровая неповрежденная мышца в ответ на это должна ответить сокращением, а мышца, иннервируемая пораженным нервом или даже уже подвергнувшаяся атрофическим изменениям, не будет сокращаться.
Причины заболевания
К подобному диагнозу могут привести другие болезни:
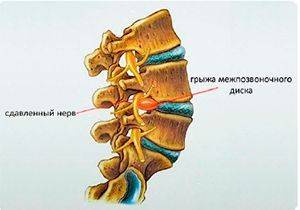
- Хронические заболевания опорно-двигательного аппарата. Например, деформированные межпозвонковые диски (грыжа) приводят к компрессии на соседние области. Простыми словами, грыжа давит на корешки, находящиеся рядом, и появляется боль. Сюда же можно отнести болезнь Бехтерева, ревматоидный артрит и ряд других патологий.
- Искривление позвоночного столба. Чаще всего это врожденные патологии, а значит, и грудной радикулит у таких пациентов проявился очень давно.
- Переломы и ушибы позвоночного столба. При ушибах появляется сильная отечность, и ткани давят на нервные корешки. При переломах ситуация может быть еще серьезней.
Несвоевременное обращение к инфекционисту-венерологу может в итоге обернуться целым букетом заболеваний, в числе которых – и грудной радикулит.
Есть и провоцирующие факторы, которые способствуют появлению и развитию грудного радикулита у пациента. К ним можно отнести инфекции, которые влияют на общий иммунный статус и в значительной степени поражают в том числе и ткани суставов: сифилис, гонорея, туберкулез и иные инфекции с формированием гнойных полостей на разных участках тела, в том числе и в пояснично-грудной зоне.
К провоцирующим факторам также относят переохлаждение, хотя самостоятельной причиной появления грудного радикулита холод не является. Очень часто радикулит грудного отдела появляется у людей, которые по долгу профессии длительное время находятся в одном положении (чаще – в согнутом).
Сахарный диабет также способствует развитию многих заболеваний опорно-двигательного аппарата. Наконец, избыточная масса тела – это компрессия, которая постоянно влияет на позвоночный столб, ухудшая его состояние и становясь источником многих проблем.
Диагностика грудного радикулита
Диагностирование радикулита, как правило не вызывает затруднений у невролога
Однако в ходе диагностического поиска важно установить его причину и исключить наличие патологии внутренних органов. Следует отметить, что диагноз «грудной радикулит» не исключает возможности одновременного существования соматического заболевания с похожим болевым синдромом
Рентгенография позвоночника в грудном отделе позволяет выявить признаки остеохондроза, спондилоартроза, «увидеть» деформацию позвоночника и последствия его травмы. КТ позвоночника дает более детальную информацию о состоянии его костных структур, позволяет диагностировать межпозвоночную грыжу. МРТ позвоночника лучше визуализирует мягкотканные структуры, дает возможность оценить степень сужения спинального канала, размер и структуру объемных образований позвоночника (грыж, опухолей, гематом).
С целью исключения/подтверждения соматической патологии в зависимости от симптоматики назначаются консультации узких специалистов, ЭКГ, УЗИ брюшной полости, гастроскопия, дуоденальное зондирование, рентгенография органов грудной клетки, УЗИ плевральной полости и др.
Симптомы и лечение грудного радикулита
Грудной радикулит возникает вследствие поражения и защемления нервных окончаний спинномозгового столба в области грудной клетки. Достаточно сложно диагностируется, потому что пациент предъявляет жалобы на боль в груди или в области сердца и легких.
Причины возникновения:
- Остеохондроз.
- Воспалительный процесс в позвоночном столбе.
- Физические нагрузки.
- Болезнь Бехтерева.
- Ревматоидный артрит.
- Остеоартрит.
- Дисковые изменения.
- Аутоиммунные заболевания суставов.
- Нарушение кровоснабжения костной и хрящевой тканей.
- Следствие половых инфекций, гнойно-воспалительных заболеваний.
Проявляющиеся симптомы
Часто симптомы могут быть похожи на ишемическую болезнь сердца или маскироваться под заболевания внутренних органов.
- Острые боли в грудном отделе во время вдоха.
- Приступы опоясывающей боли.
- Потеря чувствительности в области поражения.
- Колющая боль в грудном отделе.
- Слабость в мышцах.
Методы диагностики
- Ознакомление с историей болезни на предмет травм и инфекций.
- Проведение неврологического обследования.
- Рентгенография.
- Магнитно-резонансная и компьютерная томографии.
- Электромиография.
Лечение при грудном радикулите
Прежде чем начать лечение грудного радикулита, специалистам необходимо провести полную диагностику организма для установления и подтверждения диагноза. Далее, учитывая причину возникновения недуга, подбирается соответствующее лечение.
Если причина возникновения грудного радикулита – остеохондроз, врачом назначаются медикаментозные препараты, включающие уколы, таблетки, витаминные комплексы, способствующие купирование сильного болевого синдрома. После того, как боль утихнет, назначается курс физиотерапии, массажа, мануальной терапии, комплекс лечебной физкультуры.
Если радикулит грудного отдела возник как последствие аутоиммунной болезни суставов, то применяется базисная терапия, включающая противовоспалительные препараты, не содержащие стероиды, витаминный комплекс и физиотерапия.
Шейно-грудной радикулит
Шейно-грудной радикулит обусловлен поражением шейно-грудных корешков спинномозговых нервов, проявляющийся в виде острой боли в области шеи и затылка. Боль усиливается во время поворотов и наклонов головы, во время глубокого вдоха. Болевой синдром может отдавать в область лопатки, рук, плечевого пояса. Характеризуется головными болями, нарушением зрения и слуха, скачками артериального давления.
Причины возникновения:
- Большие нагрузки.
- Сидячая и малоподвижная работа.
- Опухолевые поражения.
- Инфекции.
- Травмы.
- Переохлаждение.
Проявляющиеся симптомы, к ним можно отнести:
- Спонтанные острые боли в шее, затылке, груди.
- Боли ноющего характера во время движения шеи или рук.
Лечение шейно-грудного радикулита:
- Облегчение болевого синдрома при помощи медикаментозной блокады.
- Снятие воспалительного и отечного процесса в нервных окончаниях.
- Лечение с помощью физиотерапии.
Физиотерапевтические способы лечения грудного и шейно-грудного радикулита:
- Ультразвуковое воздействие, способствующее снятию острой боли и воспалительного процесса.
- Электрофорез усиливает действие противовоспалительных препаратов.
- Лазеротерапия (противопоказана при онкологических заболеваниях и туберкулезе).
- Электротерапия способствует стимуляции тканей и клеток.
- Магнито- и идуктотерапия снимает отечность и спазмы.
- УВЧ-волны способствуют улучшению кровотока. Не рекомендуется применять при опухолях и гнойных процессах.
Народные методы лечения
Большое количество людей, страдающих от радикулита грудной клетки или шейно-грудного радикулита, используют методы лечения народной медицины. И такое лечение может быть весьма эффективным.
Но, во избежание неприятных последствий, таких как аллергия, индивидуальная непереносимость некоторых компонентов, стоит обязательно проконсультироваться со своим лечащим врачом.
Одни из самых распространенных, по отзывам пациентов, средства народной медицины:
- Массу из измельченного чеснока положить в мешочек из марли. Прикладывать к больному месту и держать до умеренного чувства жжения.
- В ванну с теплой водой 39-40 градусов добавить тертый хрен. Применять не более 2-х недель.
- При хроническом протекании облегчают боль компрессы из ржаного теста.
- Перемешать в равных долях гончарную глину с винным уксусом и прикладывать раз в день в виде компресса на 2 часа.
Радикулит грудного и шейно-грудного отделов позвоночника наблюдается у людей разных возрастных категорий. Поэтому, заметив у себя один из перечисленных симптомов, нужно немедленно обратиться за помощью к специалистам. Чем раньше будет диагностировано заболевание, тем проще станет с ним бороться.
Какой врач лечит радикулит, показан ли больничный лист и на сколько?
врачи невропатологимогут помочь врачи:
- вертебрологи;
- травматологи-ортопеды;
- нейрохирурги.
Также лечением радикулита (но не диагностикой) занимаются врачи:
- рефлекотерапевты;
- физиотерапевты;
- мануальные терапевты.
Больничный лист или листок нетрудоспособности выдается при временной потере трудоспособностимедико-социальной экспертной комиссией (МСЭК или ВТЭК) назначается инвалидностьПоказания к выдаче больничного листа:
- острый радикулит;
- обострение хронического радикулита.
Сроки временной нетрудоспособности при радикулите.Рекомендуемые минимальные сроки листа нетрудоспособности при радикулите:острый радикулит и обострение хронического радикулиталегкой и средней степени тяжестирадикулит и невралгиязатянувшийся радикулитКогда больной радикулитом направляется на МСЭК для назначения инвалидности?
- Неудача лечения на протяжении 4-х месяцев;
- часто повторяющиеся обострения радикулита, связанные с основной профессией человека;
- невозможность перевести на работу, которая посильна больному радикулитом;
- развитие параличей;
- состояние после оперативного вмешательства по поводу заболеваний позвоночника, ставших причиной развития радикулита.
Грудной радикулит: патогенез
Наиболее распространенной причиной болезни является дегенеративное поражение межпозвоночных дисков и прилежащих позвоночных тканей. В медицине этот патологический процесс диагностируют как остеохондроз.
Диск, находящийся между позвонками, состоит из хрящевой ткани, внутри которой расположено пульпозное гелеобразное ядро. С возрастом происходят дистрофические изменения в строении межпозвоночного диска. Ядро высыхает, теряет свою эластичность, диск уменьшается в размерах. Со временем по его краям образуются трещины, разрывы, что провоцирует выпячивание ядра и образование грыжи. Разрастаясь, она смещается, что приводит к сдавливанию спинномозговых корешков.
Кроме того, этиологическими факторами радикулита могут выступить:
- врожденные патологии развития грудного отдела позвоночника (сколиоз, спондилез);
- инфекционные заболевания (ОРВ, сифилис, туберкулез и т. п.);
- воспалительные заболевания мышц (миозиты);
- травмы позвоночника;
- ожирение;
- гипотиреоз;
- сахарный диабет;
- систематическое переохлаждение;
- сидячая работа.
Радикулит грудной по локализации подразделяют на первичный и вторичный. Первичный обусловлен вирусными и бактериальными болезнями, вторичный — хроническими воспалительными процессами позвоночника и спинного мозга, а также травмами грудного отдела позвоночника.
Анатомия позвоночного столба, спинного мозга, спинномозговых нервных корешков
Отделы позвоночника:
- Шейный — состоит из 7 позвонков, которые являются самыми маленькими. Шейный отдел позвоночного столба является подвижным, поэтому в нем относительно часто возникают патологические изменения.
- Грудной отдел включает 12 позвонков, которые соединены с ребрами и поэтому жестко фиксированы. В этом сегменте позвоночника возникновение патологических изменений менее вероятно.
- Поясничный отдел — это 5 позвонков, которые более массивны, чем все вышележащие, и подвижно соединены между собой. Поясничный сегмент позвоночника подвижен и принимает на себя основную массу тела, поэтому он подвержен поражениям больше, чем остальные.
- Крестцовый отдел представляет собой 5 сросшихся позвонков.
- Копчик — обычно 3 – 5 самых мелких позвонков.
позвонокмежпозвоночные дискиСтроение межпозвоночного диска:
- пульпозное ядро — центральная часть, которая пружинит и смягчает колебания позвоночного столба во время ходьбы;
- фиброзное кольцо — служит внешним обрамлением пульпозного ядра и, имея высокую жесткость и прочность, не позволяет ему выходить за пределы своей нормальной формы.
Диагностика
Лечение симптомов грудного радикулита возможно только после правильной постановки диагноза. Для этого наши пациенты проходят осмотр у , который проверяет рефлексы и двигательные и чувствительные функции, собирает анамнез. Помимо этого, проводятся следующие диагностические исследования:
- рентгенография;
- ;
- .
Они позволяют выявить наличие защемления корешков и определить изменения, к которым оно привело.
Наши врачи
Кувшинов Константин Владимирович
Врач — нейрохирург
Стаж 26 лет
Записаться на прием
Ходневич Андрей Аркадьевич
Врач-нейрохирург, кандидат медицинских наук
Стаж 35 лет
Записаться на прием
Лечение
Уже не первый год специалисты ЦЭЛТ успешно практикуют комплексное консервативное лечение, которое позволяет избавиться от радикулита. Оно направлено не только на устранение болевой симптоматики, но и на снижение воспалительных процессов, снятие спазмов мышц и разгрузку защемлённых нервных окончаний. Для этого используются следующие методики:
| Методика | Описание |
|---|---|
|
Лечение медикаментами |
|
|
Ограничение двигательной активности |
|
|
Мануальная терапия |
|
|
Физиотерапевтическое лечение |
|
|
Лечебная физкультура |
|
|
Хирургические методики |
Операции при заболеваниях позвоночника
- Стоимость: 100 000 — 250 000 руб.
- Продолжительность: 40-60 минут
- Госпитализация: 2-3 дня в стационаре
Подробнее
Хорошо себя зарекомендовала такая малоинвазивная процедура, как новокаиновая блокада. За счёт введения лекарственной смеси непосредственно в поражённую область она позволяет добиться быстрого эффекта, который длится до одного года. Благодаря ей можно избавится от отёка, воспаления и боли. Уже через час наши пациенты отправляются домой и живут своей обычной жизнью.
Профилактика
Для того, чтобы избежать развития такого заболевания, как радикулит, необходимо следовать следующим рекомендациям:
- вести активный образ жизни, заниматься спортом и регулярно посещать бассейн;
- организовать рабочее место с учётом всех правил эргономики;
- спать на ортопедическом матрасе или на жёсткой ровной поверхности;
- сбалансировано питаться;
- не поднимать тяжести или, если этого не избежать, использовать поддерживающий корсет и распределить нагрузку на ноги;
- при ношении тяжестей распределять её равномерно на обе руки;
- своевременно обращаться за помощью при заболевания опорно-двигательного аппарата;
- исключить переохлаждения.
- Поясничный радикулит
- Шейный радикулит
Причины заболевания
К наиболее вероятным причинам грудной радикулопатии относят:
- Приобретенные заболевания позвоночника дегенеративно-дистрофической природы (остеохондроз, деформирующий спондилез и спондилоартроз и другие). Травмирующим фактором при этом служат выступающая боковая грыжа межпозвоночного диска, костные шиповидные разрастания (остеофиты) по краю тела позвонка, а иногда рефлекторно спазмированные паравертебральные мышцы.
- Инфекционные заболевания, приводящие к поражению самих корешков, оболочек спинного мозга или сопровождающиеся образованием абсцессов и инфильтратов. Радикулит возможен при туберкулезе, сифилисе, бруцеллезе, клещевом энцефалите, вирусных инфекциях, бактериальном цереброспинальном менингите.
- Первичные и метастатические опухоли вертебральной и паравертебральной локализации.
- Врожденные аномалии развития позвоночника, сопровождающие аплазией или сращением тел позвонков, появлением добавочных ребер, искривлениями позвоночного столба в разных плоскостях.
- Травмы, приводящие к повреждению или смещению позвонков, появлению сдавливающей гематомы или к выраженным изменениям паравертебральных мягких тканей. Сюда же относят проведенные на позвоночнике или близлежащих областях операции, в том числе с установкой удерживающих конструкций.
- Заболевания с аутоиммунным поражением суставов (особенно ревматоидный артрит).
Помимо причинных, выделяют и провоцирующие факторы. Это может быть переохлаждение, продолжительное сохранение нефизиологической позы со скручиванием торса, миозит, резкие движения с увеличенной амплитудой.
Как можно помочь
Лечение шейного радикулита осуществляется при помощи:
- медикаментов;
- специальных упражнений;
- массажных манипуляций;
- народных средств.
Применение лекарственных средств
В табличке перечислены лучшие препараты, предназначающиеся для купирования болевого синдрома, также у нас есть статья о лечении средствами народной медицины.
Таблица 3. Медикаментозное лечение шейного радикулита:
| Препарат | Описание | Как применять |
|
|
Помогает при болевом синдроме слабой или умеренной выраженности. | Уколы ставятся на протяжении 48-72 часов. Мази используются не более четырех раз за 24 часа, оптимальная доза таблетированного препарата — 100 мг/24 ч. |
|
|
Обладает хорошим антипиретическим эффектом. | В течение 5 суток врач ставит по 1 уколу. Затем больному назначаются таблетки. Оптимальная дозировка — 15 мг, дважды за 24 часа. |
|
|
Регулирует обмен веществ в хрящевой ткани. Назначается при заместительной терапии. | Препарат вводится в мышцу. Количество инъекций — 20. Уколы ставятся через день. |
|
|
Усиливает кровоток, способствует улучшению работы нервной системы. | Средство вводится в мышцу. |
|
|
Поливитаминное лекарственное средство. | Назначается после Мильгаммы. Принимается в течение 30 дней. Оптимальная дозировка — 1 таблетка, дважды за 24 часа. |
При невыносимой боли ставятся новокаиновые блокады. Лекарство вводится в ткани на глубину, достигающую нервных окончаний.
При радикулопатии
Больному назначается применение НПВС и анальгетиков. Самые эффективные лекарства представлены в табличке.
Таблица 4. Как лечится радикулопатия шейного отдела:
| Препарат | Описание | Суточная дозировка |
|
|
Опиоидный анальгетик, обладает мощным болеутоляющим эффектом. | 400 мг, больному назначаются инъекции. |
|
|
Оказывает противовоспалительное и болеутоляющее воздействие. Его анальгетический эффект не связан с наркотическим действием. | 16 мг. Прописываются таблетки. |
|
|
Помогает при ярко выраженном болевом синдроме. | 150-200 мг. |
|
|
Миорелаксант. Способствует расслаблению мышц. | 12-24 мг.
Может вызывать аллергию. |
Лечебная физкультура
Инструкция разрабатывается индивидуально, в зависимости от выраженности клинических проявлений.
Упражнения ЛФК представляют собой следующее:
- Выпрямиться, опустить верхние конечности. Медленно повернуть голову вправо, затем влево. Выполнить 6 повторений.
- Закинуть назад сперва руки, затем голову. Повторить 8 раз.
- Стоя прямо, постараться прикоснуться подбородком груди. Выполнить 9 повторений.
- Присесть на стул, поместить на лоб правую конечность. Упираясь ладошкой в спинку стула, медленно наклониться вперед. Сделать 9 повторений. Это упражнение рекомендовано при хронической форме болезни.
- Выпрямиться на стуле. Максимально поднять плечи. Задержаться в такой позиции 10 секунд, затем расслабиться. Отдохнуть 8 секунд, сделать 10 повторений.
- Упражнение выполняется сидя. Приложить к виску ладошку. Это будет опора. Наклонить голову в сторону руки. Затем поменять руку. Количество подходов на каждую сторону — 6-7.
- Принять горизонтальное положение на твердой поверхности. Сделать самостоятельный массаж в той зоне, где оканчивается волосистая часть.
Нельзя отклоняться от рекомендаций врача. Цена «самодеятельности» может быть очень высока.
Применение народных средств
В табличке представлены самые эффективные рецепты. использовать их можно только после консультации со специалистом.
| Средство | Как приготовить | Как применять |
|
|
50 грамм корня измельчить, завернуть в кусочек марли. Подогреть воду до 37 градусов, влить в ванну. Положить туда хрен. | Ванна принимается ежедневно, в течение 14 дней. |
|
|
150 мл порошка залить 50 мл воды. Подогреть воду до 37 градусов, влить в ванну, добавить туда порошок. | Длительность 1 процедуры — 12 минут. Затем нужно смыть горчицу, тщательно протереть тело полотенцем и закутаться в одеяло. Процедура повторяется ежедневно, в течение 10 суток. |
|
|
Смочить в теплой воде, приложить к больному участку. | Длительность 1 сеанса — 5 минут. |
|
|
1/4 таблетки растворить в 50 мл теплой воды. Добавить 1 ст. л свежего меда. Опустить в жидкость горчичники. | Горчичники прикладываются к больному участку на 5 минут. Смывать раствор нельзя. После снятия горчичников нужно покрыть больной участок пищевой пленкой и укутать шарфом. Процедура выполняется на ночь. |
Стадии
Радикулопатия грудного типа делится на две основные стадии:
- Дискалгическая или неврологическая стадия. На этой стадии пациент жалуется на единичное обострение, которое в основном длится от 7 до 14 дней. После обострения заболевание ничем не напоминает о себе до очередного воздействия триггерных факторов. При осмотре выявляется гипертонус мышечной системы, формируются первые триггерные точки, надавливание на которые может привести даже к судорогам.
- Невротическая стадия. Вторая стадия характеризуется более острой клинической картиной. Нервный корешок и позвонки постоянно страдают, что приводит к обострению при малейшем неудачном воздействии.
Какой врач лечит грудной радикулит?
Грудной радикулит – патология, лечением которой занимаются врачи-невропатологи. Именно эти специалисты выставляют диагноз, назначают лечение, контролируют ход терапии. Если радикулопатия выражена очень сильно, возможно привлечения к процессу врачей-ортопедов, вертебрологов. В некоторых случаях может потребоваться хирургическая помощь, если врач посчитает, что консервативные способы не дают достаточного эффекта.
Диагностика
Грудной радикулит – диагноз, который обычно ставится неврологом без затруднений
Однако очень важно провести дополнительные обследования, чтобы исключить поражения внутренних органов, которые могут характеризоваться сходной симптоматикой. Более того, наличие соматического заболевания вовсе не означает, что одновременно человек не может страдать от радикулита
Радикулопатия диагностируется с помощью рентгенографии, которая позволяет определить травму позвоночника или какие-либо изменения в нем. Дополнительно возможно использование КТ, дающей больше информации о костных тканях и МРТ, позволяющей оценить мягкие ткани.
Лечение грудного радикулита начинают только после подтверждения диагноза и исключения соматических патологий с помощью дополнительных методов обследования.
Лечение
В основном используются консервативные методики, направленные на купирование болевого синдрома и устранение воспалительного процесса. Для этого в первую очередь применяют препараты из группы НПВС. Если не удается устранить дискомфорт с их помощью, возможно выполнение паравертебральных блокад с применением, например, лидокаина или любых кортикостероидов.
Рекомендована также нейрометаболическая терапия, основанная на введении витаминов группы B
Дополнительно применяют физиотерапию, по показаниям и с осторожностью можно выполнять тракционное лечение
Лечить грудной радикулит можно также с помощью оперативных методик, но применяются они редко. В основном консультация хирурга понадобится при нестабильности позвоночного столба или при наличии злокачественных опухолей. Еще одно показание для оперативного вмешательства – это сильный болевой синдром, купировать который медикаментозно не удается.
Осложнения
Грудной радикулит – заболевание, которое считается довольно опасным. Объясняется это развитием такого осложнения, как паралич диафрагмы. Если у человека развивается это последствие нелеченного заболевания, он испытывает острый приступ удушья, который не удается купировать обычными средствами. Состояние всегда расценивается, как жизнеугрожающее и требует срочной медицинской помощи.
Важно помнить о том, что боли в области грудной клетки существенно снижают качество жизни. В связи с этим нужно не допустить хронизации заболевания
Профилактика
Профилактика болезни не представляет сложностей. Рекомендуется:
- своевременно заниматься лечением различных проблем с позвоночником и внутренними органами;
- использовать корсет и другие ортопедические средства при болезнях позвоночного столба;
- соблюдать правила здорового образа жизни, поддерживать правильный режим отдыха и труда.
Если у человека появились первые признаки грудного радикулита, ему необходимо обратиться за помощью к неврологу. Врач поставит диагноз и даст рекомендации относительно лечения. Запущенная болезнь способна поставить под угрозу не только здоровье, но и жизнь, о чем нужно всегда помнить.
Лечение шейно-грудного радикулита
Консервативное лечение подобной формы радикулита предполагает курсовое использование наружных и внутренних фармацевтических средств. Противовоспалительные препараты нестероидной группы вроде Нимесулида, Диклофенака и Вольтарена снижают болевой синдром и интенсивность воспалительного процесса. В том случае, если для купирования острого приступа одного только анальгетика недостаточно, пациенту делают блокаду позвоночного столба с применением различных анестетиков (новокаин и его производные).
В тяжелых случаях больному выписывают гормональные препараты, принимать которые необходимо под наблюдением врача и не более нескольких дней подряд. Затем пациента переводят на более щадящие таблетки. На данный момент многие доктора активно применяют хондропротекторы и миорелаксанты в качестве эффективного метода борьбы с недугом. Для стабилизации психоэмоционального состояния нередко назначаются антидепрессанты и седативные препараты.
Уменьшению воспалительного процесса и восстановлению обменных процессов в пораженных областях позвоночного столба способствуют различные процедуры. К ним относятся:
- УВЧ-терапия. Благодаря высокочастотным волнам удается не только уменьшать отечность и болевой синдром, но и улучшать естественный кровоток в проблемных областях.
- Магнитотерапия и электрофорез. Последний позволяет значительно увеличить воздействие и глубину проникновения противовоспалительных средств.
- Электротерапия основана на стимуляции клеток и тканей и способствует их регенерации.
- Лечебный массаж. Выполнять его должен квалифицированный массажист, обладающий профильным образованием.
- ЛФК (лечебная физкультура). Комплекс физических упражнений должен разрабатываться индивидуально для каждого пациента с учетом особенностей его проблем с опорно-двигательным аппаратом.
Народная медицина имеет в своем арсенале ряд весьма действенных средств, которые могут значительно облегчить протекание и негативные последствия недуга. Компресс из тертой черной редьки снимает воспаление и оказывает обезболивающий эффект. Свежие листья лопуха, приложенный к проблемной области, также оказывает смягчающее и регенеративное воздействие на пораженные ткани. Многие специалисты рекомендуют своим пациентам принимать горчичные ванны и пить отвар из шишек хмеля, барбариса, листьев березы и мелиссы.


 Сколиоз. симптомы, степени сколиоза, диагностика и лечение. сколиоз грудного, поясничного отделов. гимнастика, упражнения и массаж. операция при сколиозе
Сколиоз. симптомы, степени сколиоза, диагностика и лечение. сколиоз грудного, поясничного отделов. гимнастика, упражнения и массаж. операция при сколиозе Остеохондроз шейного, грудного и пояснично-крестцового отделов позвоночника: как лечить?
Остеохондроз шейного, грудного и пояснично-крестцового отделов позвоночника: как лечить?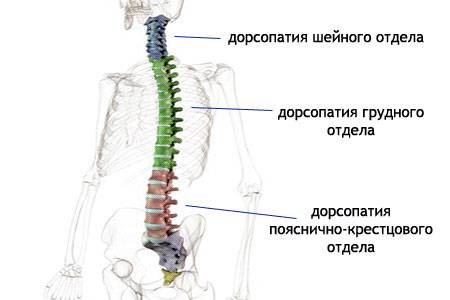 Дорсопатия шейного, пояснично-крестцового и грудного отделов позвоночника
Дорсопатия шейного, пояснично-крестцового и грудного отделов позвоночника

 Диклофенак
Диклофенак Мовалис
Мовалис Мукосат
Мукосат Мильгамма
Мильгамма Неуробекс
Неуробекс Трамадол
Трамадол Ксефокам
Ксефокам Кетопрофен
Кетопрофен Тизанидин
Тизанидин Хрен
Хрен На фото горчичный порошок
На фото горчичный порошок Горчичники
Горчичники Фурацилин
Фурацилин



 Что такое кифоз грудного отдела позвоночника? причины возникновения, симптомы и лечение заболевания спины
Что такое кифоз грудного отдела позвоночника? причины возникновения, симптомы и лечение заболевания спины Какие таблетки пить от остеохондроза шейного, грудного и поясничного отделов позвоночника
Какие таблетки пить от остеохондроза шейного, грудного и поясничного отделов позвоночника Люмбалгия поясничного отдела позвоночника: причины, симптомы, диагностика и лечение
Люмбалгия поясничного отдела позвоночника: причины, симптомы, диагностика и лечение Артроз голеностопного сустава - причины возникновения, симптомы, диагностика, степени заболевания и лечение
Артроз голеностопного сустава - причины возникновения, симптомы, диагностика, степени заболевания и лечение