Содержание
- 1 Почему возникает болевой синдром в ягодичной области?
- 2 Диагностика
- 3 Опасные последствия
- 4 Причины появления
- 5 Лечение люмбалгии
- 6 Переходный люмбосакральный позвонок — особенности синдрома Бертолотти у детей
- 7 Симптоматика
- 8 Симптомы люмбаго
- 9 Чем опасна люмбалгия
- 10 Лечение
- 11 Натуральные средства от судорог
- 12 Лечение люмбаго
- 13 Спондилогенный тип
- 14 Подробно о заболевании
- 15 Можно ли тренироваться при протрузиях и грыжах межпозвоночных дисков?
- 16 Необходимость правильного питания в борьбе с судорогами
- 17 У Вас межпозвонковая ГРЫЖА?
- 18 Дефицит витаминов и макроэлементов
- 19 Причини болезни
Почему возникает болевой синдром в ягодичной области?
Диагностика
Опасные последствия
Без надлежащего лечения патологические изменения в организме, вызванные вертебральной люмбалгией, постепенно интенсифицируются. Пораженные области будут расширяются. В итоге могут возникнуть такие осложнения, как:
- постоянные сильные боли;
- радикулит пояснично-крестцового отдела;
- паралич конечностей;
- общая обездвиженность;
- ишиас паралитической формы;
- деформация позвоночного столба и/или отдельных дисков.
Избежать вышеуказанных патологий поможет своевременное обращение к врачу и доскональное прохождение предписанного лечебного курса.
Причины появления
Все причины, вызывающие люмбалгию, врачи делят на 2 группы. Первая группа связана с болезнями позвоночника, а вторая с другими патологиями.
К вертеброгенным причинам относятся:
- Болезни позвоночника, носящие дегенеративно-дистрофический характер.
- Воспаление надкостницы.
- Деформации позвоночного столба.
- Межпозвоночные грыжи и разрывы межпозвоночных дисков. Они провоцируют дискогенный болевой синдром.
- Дистрофические изменения связочного аппарата позвоночника.
- Смещение позвонков.
- Травмы позвоночного столба различного генеза.
- Сужение спинномозгового канала.
- Опухоли костной ткани.
- Болезни позвоночного столба, носящие воспалительный характер, вызывают спондилогенный синдром.
Все эти болезни приводят к сдавливанию корешков спинномозговых нервов. Из-за этого возникают клинические симптомы люмбалгии.
К невертеброгенным причинам относятся:
- Заболевания почек: пиелонефрит, камни в почках, гематомы после травм.
- Патологии кишечника.
- Болезни мочеполовой системы.
- Заболевания сердечно-сосудистой системы.
- Новообразования доброкачественного и злокачественного характера.
- Воспалительные процессы в брюшной полости.
- Некоторые инфекционные болезни.
Помимо непосредственных причин, болевой синдром в поясничном отделе может возникнуть под воздействием различных негативных факторов. К ним следует отнести:
Избыточная физическая нагрузка. Очень часто боль в спине появляется у спортсменов, занимающихся наращиванием мышечной массы, но при этом забывающих о растяжке. Мышцы уплотняются и укорачиваются. Это вызывает повышенное давление на суставные поверхности позвоночника и провоцирует воспаление. В пораженных спазмом мышцах появляются точки повышенной гиперчувствительности. При воздействии проявляется люмбалгический синдром.
Травмы различного характера. Чаще всего они появляются при подъеме тяжестей. Чрезмерный вес может спровоцировать смещение позвонков, разрыв связок и мышцы. Это вызывает вертебральную люмбалгию.
Длительное нахождение в одном положении. Например, при работе за компьютером мышечные группы спины затекают. Это приводит к появлению люмбоишиалгии при резком вставании.
Беременность. Беременные женщины стремительно набирают вес. Растущий плод перераспределяет нагрузку на позвоночник. Все это вызывает сдавливание корешков спинного мозга и вертебролюмбалгию.
Недостаточная подвижность
Если человек не уделяет внимание физической активности, то эластичность хрящевой ткани значительно снижается. Кроме того, ослабляются мышцы, поддерживающие позвоночник
В то же время наблюдается утолщение связочного аппарата позвоночного столба. Эти факторы приводят к сближению суставных поверхностей позвонков и сдавливанию нервов.
Переохлаждение. Длительное воздействие низких температур вызывает рефлекторное сужение сосудов и нарушение кровоснабжения тканей. Это может стать причиной аутоиммунного воспалительного процесса в суставах.
Лишний вес. Ожирение повышает нагрузку на межпозвоночные диски. Они обезвоживаются и истончаются. Позвонки сближаются и пережимают корешки нервов.
Стрессы. У многих людей негативные переживания провоцируют спазмы мышцы спины и сужение кровеносных сосудов.
Нередко люмбалгия появляется с возрастом. Чем старше человек, тем меньше эластичность межпозвоночных дисков и больше дегенеративных изменений. Это становится причиной болевых ощущений в поясничном отделе.
Лечение люмбалгии
Переходный люмбосакральный позвонок — особенности синдрома Бертолотти у детей
Синдром Бертолотти был впервые детально описан в 1917 году врачом-рентгенологом из Италии Мario Bertolotti (годы жизни 1876-1958) и назван его именем.
Данный синдром включает в себя клинические симптомы нескольких вариантов аномалий перехода в люмбосакральной области позвоночника.
Это, как правило, врожденный порок развития позвоночника, при котором наблюдаются аномалии развития позвоночного столба в пояснично-крестцовой области.
Переходный люмбосакральный позвонок у детей и подростков
До сегодняшнего дня медицина не нашла объяснения возникновения данной врожденной патологии, и этиология синдрома Бертолотти остается пока неизвестной. Не открыт также патогенетический механизм развития данного заболевания, неизвестна точная схема передачи болезни.
Сакрализация и люмбализация (изменение количества позвонков поясничной области) – это аномалии развития позвоночника, которые объединены в понятие переходного люмбосакрального позвонка.
«Переходный» позвонок – это позвонок поясничного отдела позвоночника, который частично или полностью срастается с крестцом, возникает так называемая сакрализация.
Иногда в поясничном отделе формируется лишний позвонок, имеющий большую подвижность и являющийся основной причиной возникающих у человека болей в спине, – так проявляется люмбализация позвонка.
Симптоматика и диагностика синдрома Бертолотти у детей и подростков
Сергей Валентинович Виссарионов, руководитель отделением патологии позвоночника и нейрохирургии НИДОИ им. Г.И.
Турнера, в процессе врачебной практики наблюдая пациентов с синдромом Бертолотти и выполняя оперативное лечение пациентов с врожденными деформациями позвоночника, утверждает, что в большинстве случаев у пациентов детского и подросткового возраста синдром Бертолотти не проявляется никакой явной клинической симптоматикой.
1. Основные симптомы переходного люмбосакрального позвонка – боли.
Но следует учитывать, что боли при синдроме Бертолотти могут иметь также различный характер и интенсивность, поэтому на стадии диагностики от специалистов требуется большое внимание к обследованию больного, чтобы точно поставить диагноз и дифференцировать его от других, похожих по симптоматике заболеваний. 2
Боли при синдроме Бертолотти усиливаются при длительном стоянии человека, при поднятии и переносе тяжелых предметов, при поворотах и наклонах. 3.
В месте патологического переходного люмбосакрального позвонка врач может пропальпировать мышечные уплотнения, очень болезненные при воздействии на них. 4. Боли при синдроме Бертолотти всегда прогрессируют и со временем могут стать невыносимыми. В свою очередь, болевые ощущения могут сопровождаться мышечно-тоническими рефлекторными симптомами в нижних конечностях.
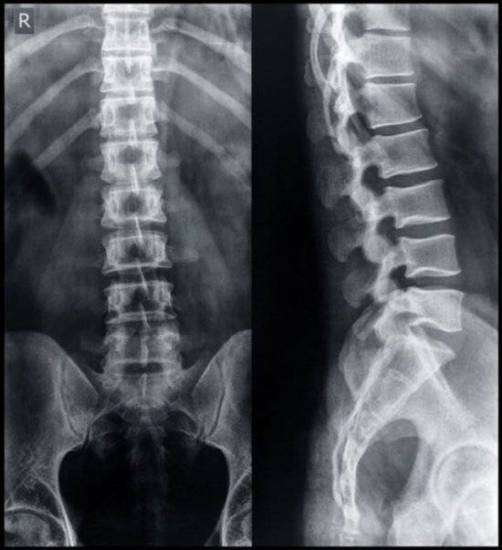
На снимке можно увидеть явные признаки полного или неполного сращения поясничного позвонка L5 с крестцом и крыльями подвздошной кости.
Врачебный осмотр пациента позволяет выявить боль в области сращения поперечного отростка поясничного позвонка L5 с крестцом.
Как лечить переходный люмбосакральный позвонок у детей и подростков?
Медицинская помощь пациенту в таких случаях направлена на обезболивание, с включением противовоспалительной терапии.
В лечение синдрома Бертолотти входят также специальный медицинский массаж поясничного отдела позвоночника, физиотерапевтические процедуры на поясничную область, лечебная физкультура, бальнеолечение.
Больному рекомендуется пользоваться ортопедическим корсетом для того, чтобы уменьшить нагрузку на позвоночник и не провоцировать возникновение болей при движении и наклонах, длительном стоянии и сидении. Пациенту противопоказано поднятие тяжестей и тяжелая физическая работа.
Сергей Валентинович Виссарионов в своей практике часто сталкивается с осложнениями синдрома Бертолотти, когда у пациента развивается радикулит, деформация пояснично-крестцового отдела позвоночника.
Поэтому профессор Виссарионов утверждает, что лечение синдрома Бертолотти у маленьких пациентов должно начаться, как можно раньше, чтобы избежать таких серьезных последствий в дальнейшем.
Решение о тактике лечения принимается на основании тщательного обследования пациента и дифференциальной диагностике с другой патологией этой области.
После проведенного лечения ребенка можно будет оценить результат, который был достигнут, а так же выбрать путь дальнейшей поддерживающей терапии пациента с переходным люмбосакральным позвонком, а также комплекс реабилитационных мероприятий для улучшения качества жизни маленького пациента и избавления от болей в позвоночнике.
Симптоматика
Основным признаком болезни является острая сильная боль, сконцентрированная в спине или отдающая в бедра, пах, нижние конечности
Чтобы дифференцировать люмбалгию от схожих заболеваний, типа дорсопатии, обращают внимание на другие клинические симптомы и нарушения:
- усиливающийся дискомфорт при поворотах и наклонах;
- невозможность свободно разогнуть или согнуть спину;
- острая боль при чихании, кашле или даже при попытке глубоко вдохнуть;
- ощущение блока или сжатости в пояснице;
- прострелы в конечностях;
- нарушение менструального цикла;
- онемение кожных покровов;
- ослабление потенции;
- снижение чувствительности в стопах;
- частые спазмы в икрах.
Пациент может одновременно наблюдать несколько симптомов или всего один. Все зависит от причины появления патологии. Поставить себе самостоятельно диагноз, только основываясь на личных ощущениях, нельзя. Требуется в обязательном порядке показаться специалисту для прохождения анализов.
Симптомы люмбаго
Основные симптомы люмбаго проявляются во время или после интенсивных физических нагрузок — наклонов и поворотов, при усилиях, чтобы дотянуться, после поднятия тяжестей, чаще в условиях перегрева, а затем переохлаждения. Приступ острой боли обычно:
- по ощущениям имеет характер рвущей, пульсирующей, прокалывающей, простреливающей, толчкообразной глубинной боли мышц, связок, костей;
- заставляет застыть больного в принужденной позе, при этом сухожильные рефлексы не изменены и нет симптомов натяжения;
- вызывает скованность и беспомощность, не давая больному пошевелиться и выпрямиться;
- может сопровождаться головной болью;
- болевой синдром усиливается при любом мышечном напряжении, например, во время чиханья или кашля.
У больных при воспалении нервных корешков, седалищного нерва и поражении пояснично-крестцового сплетения наблюдается ишиалгия – распространение боли в конечности.
Болевой синдром – люмбалгия может наблюдаться несколько минут, часов, а порой и суток. Лучше всего проходит в условиях покоя, лежа на твердой поверхности, что дает субъективное ощущение «как будто что-то в позвоночнике стало на место».
Оптимальные позы при люмбаго
Чем опасна люмбалгия
Без своевременного лечения люмбалгия переходит в хроническую форму, которая труднее поддаётся лечению. При этом приступы станут чаще и продолжительнее, боль в пояснице усилится.
Тяжёлое осложнение люмбалгии — люмбоишиалгия. Она сопровождается болью, жаром или похолоданием в пояснично-крестцовом отделе. Боль возникает внезапно, чаще с одной стороны, отдаёт в ягодицы и заднюю поверхность ноги до колена. Через несколько дней боль спускается ниже, человеку трудно выпрямить ногу, он начинает сильно хромать.
Люмбалгия без лечения приводит к онемению ног. Это типично для ишиаса, который может сопровождаться выпадением межпозвоночного диска. Особенно опасно сдавливание корешков спинного мозга — оно может привести к параличу ног.
Лечение
Самое главное в лечении люмбалгии – начать его на ранних стадиях. Тогда есть все шансы освободиться от болезни без «затянувшихся» последствий. Во время терапии больному показан постельный режим, ограничение физических нагрузок.
Лечение проводится комплексно, сочетает различные методы. Самые распространенные из них:
- Консервативный метод;
- лечебный массаж;
- физиотерапия;
- иглорефлексотерапия;
- вакуумная терапия;
- вытяжение позвоночника (тракция);
- ортопедические методы;
- оперативное вмешательство.
Медикаментозное лечение
Первая задача медиков – устранение страданий и боли. С этой целью применяются анальгетики, противовоспалительные средства с жаропонижающим эффектом, нестероидные препараты. Широко распространены нимесулид, который снимает боль и улучшает состояние суставных хрящей; кетанов, диклофенак. Хорошо действуют обезболивающие гели с согревающим эффектом. В случае стойких болевых синдромов проводят антиболевые блокады новокаином, лидокаином. Это может быть разовая блокада (однократное введение в мышцу препарата) либо курс блокад (укол делается раз в 3 дня). Препараты сирдалуд, мидокалм, баклофен известны тем, что, кроме болей, снимают также гипертонус мышц.
Порой этого недостаточно, и есть необходимость использовать гормональные противовоспалительные препараты: гидрокортизон, дексаметазон, дипросфан. Актуальны сосудрасширяющие средства, такие, как пентоексифиллин, актовегин. Если люмбалгия вызвана патологией хрящевых тканей, дополнительно могут назначаться алфлутоп или другие восстанавливающие лекарства.
При болях в пояснице помогают компрессы димексида с новокаином, противовоспалительные мази, гели (дип-релиф, нимесулид, ибупрофен).
Оперативная хирургия
Хирургическая операция показана лишь в наиболее серьезных случаях, угрожающих жизни либо грозящих инвалидизацией пациента. Это случается при опухолях на позвоночнике или в прилегающем пространстве, абсцессах, тяжелых нарушениях кровообращения в спинном мозге, проблемах с его иннервацией.
Хирургическое вмешательство при межпозвоночных грыжах предусматривает удаление дегенеративного диска и замену его имплантатом. Этот вид операции называется дисэктомия.
Если нарушена подвижность позвонков настолько, что каждый шаг невозможен без сильной боли, применяется спинальная фузия. Пораженный участок позвоночника сращивается с помощью искусственных вставок.
Лечение народными методами
Народная медицина рекомендует согревающие компрессы и мази. Все приведенные средства успокаивают боль, улучшают кровоток в больном участке спины, уменьшают воспаление. Полезны компрессы спиртового настоя конского каштана, цветков одуванчика.
Для компрессов используется смола хвойных деревьев. Помогает прикладывание листьев или корней хрена. Нельзя делать их детям, а также прикладывать к коже надолго из-за возможности сильного жжения.
Рекомендуются мази на основе лекарственных трав (хвоща, лаванды, окопника, алтея, тысячелистника, одуванчика).
В народе применяются растирания больного места на ночь раствором спирта, а также свиным или бараньим жиром.
Рефлексотерапия и акупунктура
Рефлексотерапия, в том числе ее разновидность – иглорефлексотерапия, издавна используются для лечения болей в пояснице. Процедуры показаны на всех тапах болезни. Они помогают восстановиться, а в острой фазе – снять болевой синдром.
Методика Дикуля
Комплекс упражнений лечебной гимнастики разработан Валентином Дикулем – бывшим цирковым артистом, прикованным к постели после перелома позвоночника. Восстановив способность двигаться, автор методики помог тысячам других людей, страдавших от травм и заболеваний позвоночника. Разработаны также упражнения для профилактики недугов, затрагивающих опорно-двигательный аппарат. В их числе искривления позвоночника, остеохондроз, даже такая «мелочь», как слабость мышц спины.
Методика располагает отдельными комплексами упражнений для каждого отдела позвоночника. Выполнять упражнения следует строго по порядку, придерживаясь определенных правил методики.
Физиотерапия
Для лечения люмбалгии применяются электрофорез, магнитотерапия, лечение ультразвуком, магнитно-лазерная терапия. Физиотерапевтические меры усиливают эффект медикаментозного лечения, способствуют реабилитации.
Массаж
Важным компонентом лечения люмбалгии является массаж пояснично-крестцового отдела позвоночника. Он улучшает кровообращение, устраняет болевые ощущения, снимает спазмы мышц, уменьшает отеки тканей, защемляющие нервные корешки. Благодаря массажу происходит отток лимфы, улучшается питание тканей.
Натуральные средства от судорог
Лечение люмбаго
Медикаментозное лечение люмбаго поясничного отдела сводится к применению НПВС, миорелаксантов, ненаркотических анальгетиков и направлено на устранение болевого синдрома и спазма мышц. Рекомендован также прием витаминных комплексов, ведь сильный организм с крепким иммунитетом восстанавливается намного лучше и быстрее.
Внимание! Согревающие, обезболивающие, противовоспалительные и другие мази следует использовать только после консультации с врачом, который подберет средство с учетом индивидуальных особенностей и причин боли. В качестве комплексного лечения люмбаго больному может быть предложен массаж, мануальная терапия при заболеваниях позвоночника, использование корсетов
В качестве комплексного лечения люмбаго больному может быть предложен массаж, мануальная терапия при заболеваниях позвоночника, использование корсетов.
Восстановление позвоночника в домашних условиях
Столкнуться с проблемой поясничного прострела в спине может каждый, но перед тем, как лечить люмбаго в домашних условиях, состояние больного нужно стабилизировать. В ходе лечения нужен постоянный покой и постельный режим, а лечебная гимнастика необходима после выздоровления для предупреждения рецидива.
Упражнения при болях в спине необходимо выполнять регулярно и желательно каждый день. Можно обойтись простой утренней зарядкой, занятиями йогой или подобрать комплекс, основывающийся на кинезиотерапии, например, разработанный доктором Бубновским.
Упражнения для лечения люмбаго в домашних условиях – это способ улучшить обменные процессы в тканях мышц, насытить их питательными веществами, повысить тонус и подвижность, а также возможность получить необходимую минимальную физическую нагрузку.
Гимнастика обычно состоит из таких всем известных упражнений как «кошечка», «змея», подъемы головы и таза в положении лежа на спине, шаги на месте с высоким подъемом ног, скручивание спины, наклоны, висение на турнике.
Упражнение «Кошечка»
Доктора
специализация: Вертебролог / Ортопед / Нейрохирург
Пильвялене Инна Викторовна
4 отзываЗаписаться
Подобрать врача и записаться на прием
Лекарства
Лорноксикам
Диклофенак
Флупиртин
- Лорноксикам — противовоспалительный, жаропонижающий, анальгезирующий, антиагрегантный препарат, следует принимать внутрь при острой боли в дозе 8-16 мг за 2-3 приема в день.
- Диклофенак – хорошее проверенное противовоспалительное и обезболивающее средство, достаточно 75 мг для разовой дозы.
- Флупиртин – применяют при выраженных болях по 200 мг до 3 раз в сутки.
- Циклобензаприн – миорелаксант, принимают по одной таблетке 3-4 раза в день.
- классический массаж, включающий растирание, поглаживание, разминание поясницы без сильных надавливаний;
- курсы физиотерапии в медицинского кабинетах с применением магнитотерапии, диадинамотерапии, электрофореза, ультрафиолета, йодобромных, сероводородных или радоновых ванн;
- вытяжение позвоночника.
Спондилогенный тип
Подробно о заболевании
Основная причина болей в пояснице – дегенеративно-дистрофический процесс в позвоночнике. Поэтому любая патология межпозвонковых дисков, приводящая к сдавлению спинномозговых корешков и сопровождающаяся характерными симптомами, называется вертеброгенной люмбалгией. Болезнь по МКБ 10 имеет код М51, отражающий структурные изменения костной ткани в результате остеохондроза. Диагноз подразумевает вынесение на первый план непосредственно дегенеративно-дистрофического процесса, приводящего к болевому синдрому.
Главные симптомы вертеброгенной люмбалгии схожи с проявлениями локальной дорсопатии. Их можно представить так:
- боль в поясничной области;
- иррадиация болевых ощущений в ногу и ягодицу;
- ограничение подвижности в поясничном сегменте позвоночника;
- локальное напряжение мышц в пораженной зоне;
- нарушение походки в виде хромоты;
- изменение чувствительности и иннервации нижних конечностей вплоть до пареза или паралича.
Боль может быть острой или ноющей, хронической, односторонней или симметричной, а по выраженности – слабой, умеренной или сильной. Она всегда уменьшается в покое или при принятии удобной позы, усиливается при движениях. Односторонняя люмбалгия – правосторонняя или левосторонняя — встречается при локальном дегенеративно-дистрофическом процессе со сдавлением соответствующего нервного корешка.
Для острой вертеброгенной люмбалгии характерны следующие черты:
- внезапное начало, чаще после интенсивного физического усилия;
- резко выраженный болевой синдром;
- невозможность активных движений в пояснице либо серьезное их ограничение;
- выраженная иррадиация в ногу, приводящая к тому, что пациент вынужден лежать;
- несмотря на тяжесть симптоматики, общее состояние остается полностью удовлетворительным.
Острая боль всегда сочетается с мышечно-тоническим синдромом. Последний характеризуется резким ограничением активных движений в пояснице и конечностях. Суть синдрома заключается в напряжении мышечных волокон, иннервируемых поврежденным спинномозговым корешком. В результате повышается их тонус, что затрудняет нормальную функцию конечностей. Проблема возникает чаще справа или слева, но может носить двусторонний характер.
Хроническая вертеброгенная люмбалгия протекает годами и десятилетиями, периодически напоминая о себе болезненными ощущениями. Типичные симптомы:
- ноющая или тупая умеренная боль в пояснице;
- слабая иррадиация в ногу, усиливающаяся при обострении после переохлаждения или физического напряжения;
- мышечно-тонический синдром выражен незначительно;
- больной сохраняет трудоспособность, но дегенеративно-дистрофический процесс неуклонно прогрессирует;
- требуется прием обезболивающих медикаментов, но неприятные ощущения лишь стихают, а полностью не проходят.
Диагноз хронической люмбалгии легко подтверждается магнитно-резонансной или компьютерной томографией, где отчетливо видны специфические костно-хрящевые изменения вплоть до грыжеобразования. Лечение болезни занимает длительный промежуток времени, однако главная задача состоит в быстром снятии боли. Для этого используются нестероидные противовоспалительные средства (НПВС), анальгетики, миорелаксанты и анксиолитики.
Дополняют терапевтический комплекс физ. упражнения и физиотерапия. Как лечить вертеброгенную люмбалгию при стойком болевом синдроме? Обычно такая ситуация возникает при органическом стенозе спинномозгового канала, что связано с грыжевыми выпячиваниями. Поэтому при сохраняющихся упорных болях используются хирургические подходы к лечению – от местноанестезирующих блокад до оперативной помощи в виде ламинэктомии.
Можно ли тренироваться при протрузиях и грыжах межпозвоночных дисков?
Необходимость правильного питания в борьбе с судорогами
У Вас межпозвонковая ГРЫЖА?
Дефицит витаминов и макроэлементов
А именно – кальция, магния, калия, витамина Д. Они необходимы для полноценной работы нервной системы и передачи импульсов к мышцам.
Если организм испытывает недостаток их по причине несбалансированного питания, употребления вредных веществ, большого количества белка, лекарств, то появляются подобные проблемы.
Причини болезни
Малоподвижный образ жизни – одна из причин патологии
Ненормированные физические нагрузки вызывают сильное давление на суставы приводя к их воспалению. Соответственно, в мышечных тканях появляются участки, в которых ощущается сильная боль. При напряжении боли обостряются. Но нагрузка – это не единственный фактор возникновения люмбалгии.
Не малую роль играет статическое напряжение. То есть, в зоне риска находятся те, у кого сидячая работа, а также те, кто нередко спит в дискомфортной позе. Ни для кого не секрет, что если долго пребывать в неудобном положении, то могут появиться боли или спазмы в спине. Беременность или ожирение тоже значительно нагружают позвоночник повышая риск появления люмбалгии. Кроме того, они провоцируют отек.
Гиподинамия — то есть, малоподвижный образ жизни, недостаточные физические нагрузки ухудшают кровоток, эластичность межпозвоночных дисков. Все это ослабляет мышечную систему. Как следствие, диагностируется гипертрофия. Позвонки прижимаются друг к другу, происходит сдавливание нервных корешков, что вызывает боль.
Нарушения осанки тоже влияет на состояние спины. При неправильной позиции позвоночника происходит смещение позвонков. Ткани межпозвоночных дисков постепенно теряют свои свойства. Переохлаждение провоцирует спазмы сосудов, нарушает кровообращение, приводит к воспалению суставов. Избыточный вес – это ненужная нагрузка на диски. В свою очередь, стресс – сжатие мышц, которое не меньше вредит току крови.
С возрастом у человека ухудшаются функции многих систем, в том числе мышечной. Мышцы становятся менее крепкими, межпозвоночные диски менее эластичными, суставные хрящи разрушаются, портится осанка. Болевые ощущения в спине появляются у большинства людей. Особенно у тех, кто старше пятидесяти пяти лет.
Различные травмы очень часто служат причиной появления патологии
Различные травмы очень часто служат причиной появления болевого синдрома. Компрессионные переломы, смещения дисков, разрывы связок и мягких тканей, большое давление на спинномозговой нерв нередко становятся основными факторами заболевания. Также, травмы возникают из-за поднятия тяжелых предметов, падений, ДТП. В таких случаях не обойтись без медикаментозного лечения и ЛФК.
Болезни спины – наиболее частые причины люмбалгии. Например, остеохондроз – болезнь характеризующаяся износом межпозвонковых дисков, отечностью, воспалительными процессами. Протрузия – выпирание фиброзного кольца диска. Грыжа – это выдвижение пульпозного ядра, которое сдавливает корешки нервов, вызывает боль. Артроз – стирание хрящевой ткани, которое вызвано повышением нагрузки на суставы.
Слабые мышцы пораженные той или иной болезнью плохо держат позвоночник. Опять же, увеличивается давление на межпозвоночные диски и суставные хрящи. Разрывы и растяжения связок увеличивают промежутки между позвонками, и создают дискомфорт. Существует еще и такая патология как сужение позвоночного канала. Это дегенеративный процесс в позвонках, вызывающий боль в ягодицах и бедерах.
Еще одним фактором появления люмбалгии может стать спондилит. Это одно из воспалительных заболеваний спины. При нем в позвонках увеличивается количество бактерий. Они провоцируют внутренние разрушения, поражая межпозвоночный диск. Также, во время болезни сужается спинномозговой канал и появляется боль.
Остеопороз делает позвонок более хрупким. При этом расстояние между позвонками уменьшается. Корешки нервов, артерии и вены сжимаются вызывая отек, сбои в питании спинного мозга. При таких изменениях люмбалгия наступает очень быстро.

 Боли при грыже поясничного отдела позвоночника. причины, симптомы, диагностика и лечение грыжи поясничного отдела позвоночника
Боли при грыже поясничного отдела позвоночника. причины, симптомы, диагностика и лечение грыжи поясничного отдела позвоночника Артроз дугоотростчатых суставов поясничного отдела позвоночника: диагностика и лечение
Артроз дугоотростчатых суставов поясничного отдела позвоночника: диагностика и лечение Симптомы и лечение сколиоза поясничного отдела позвоночника
Симптомы и лечение сколиоза поясничного отдела позвоночника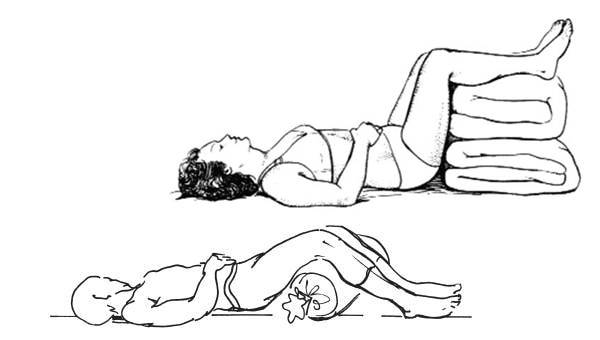





 Причины и лечение ушибов поясничного отдела позвоночника
Причины и лечение ушибов поясничного отдела позвоночника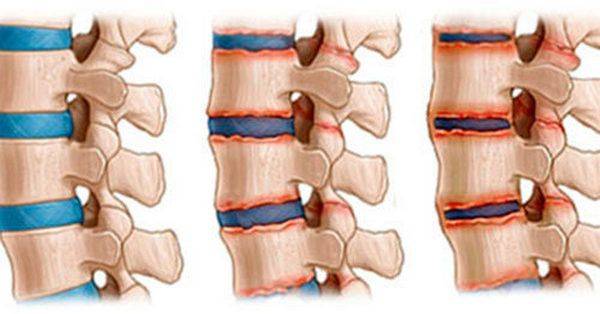 Деформирующий спондилез поясничного отдела позвоночника: симптомы и лечение
Деформирующий спондилез поясничного отдела позвоночника: симптомы и лечение Боли при грыже поясничного отдела позвоночника: причины появления, лечение
Боли при грыже поясничного отдела позвоночника: причины появления, лечение