Содержание
- 1 Лечение дорсопатии позвоночника
- 2 Военная служба
- 3 Причины болезни дорсопатия поясничного отдела
- 4 Локальные нормативные акты
- 5 Классификация дорсопатий
- 6 Дорсопатия: симптомы общих проявлений
- 7 Профилактика заболеваний спины с помощью простых упражнений
- 8 Симптомы
- 9 Процесс разрушения межпозвоночного диска
- 10 Последствия и осложнения
- 11 Лечение народными средствами
- 12 Шейная дорсопатия – лечение
- 13 Диагностика
- 14 Симптомы
- 15 Методы лечения
- 16 Факторы риска заболевания
Лечение дорсопатии позвоночника
Почти все виды дорсопатии лечатся консервативно. Исключения составляют посттравматический спондилез и выраженное разрушение межпозвонковых дисков. Такая нуждающаяся в операции дискогенная поясничная дорсопатия, лечение которой своевременно не проведено, может стать даже причиной расстройства работы тазовых органов.
Главными принципами лечения дорсопатии являются:
- Устранение болевого синдрома и воспаления, которое часто присоединяется в фазу хронизации заболевания;
- Ликвидация хронического спазма мышц;
- Улучшение микроциркуляции тканей;
- Назначение хондропротекторов для улучшения метаболизма хрящевой ткани;
- Антиоксидантная терапия и поливитаминные препараты, борьба с расстройствами чувствительности;
- Восполнение минерального дефицита;
Большое (и первостепенное значение) имеет нелекарственная терапия, в которую входит лечебная гимнастика, физиотерапевтические методики, массаж, иглорефлексотерапия, бальнеотерапия, плавание, мануальная терапия и другие эффективные способы разгрузить межпозвонковые диски и улучшить функцию мышечного каркаса спины.
Большой популярностью пользуются ортопедические подушки и матрасы для нормализации сна, лечение шейной дорсопатии предусматривает кратковременное использование воротника Шанца – для предохранения от возникновения боли при необходимости физической активности, а также для уменьшения болевого синдрома при обострении.
Осложнения
Поскольку диагноз «дорсопатия» является собирательным термином, и объединяет многие болезни только по одному признаку – локализации, то невозможно дать общую и правильную картину осложнений.
Стоит, наверное, пояснить, что в большинстве случаев они ведут к инвалидности и ухудшению качества жизни, поскольку исходами процессов являются сколиоз, анкилоз, расплавление позвонков, возникновение поперечных миелитов, которые могут приковать человека и к инвалидному креслу на долгие годы.
Метки: остеохондроз позвоночник
Военная служба
Как обстоит дело со службой в армии при наличии диагноза дорсопатии? Срочная служба возможна только при легкой степени тяжести болезни. В большинстве случаев во избежание прогрессирования патологии пациенты не подлежат призыву.
Причины болезни дорсопатия поясничного отдела
Как болезнь дорсопатия поясничного отдела отнесена к патологиям опорно-двигательного аппарата. Суть заболевания заключается в том, что на фоне нарушения процесса диффузного питания хрящевой ткани фиброзного кольца межпозвоночного диска она обезвоживается и разрушается. В процессе развития остеохондроза выделяется несколько важных этапов:
- первичное обезвоживание хрящевой ткани может быть спровоцировано длительным статическим напряжением мышц, переохлаждением, воздействием психогенных стрессовых факторов, воспалением, травмой и т.д.;
- утрата способность усваивать жидкость при диффузном обмене с окружающими мышечными тканями может быть обусловлена отложением солей кальция, растрескивание и воспалением поверхности фиброзного кольца;
- с целью компенсации затрат жидкости фиброзное кольца забирает часть влаги из расположенного внутри него пульпозного ядра;
- студенистое тело пульпозного ядра утрачивает свою физиологическую массу и теряет способность обеспечивать равномерное распределение амортизационных и физических нагрузок;
- происходит снижение высоты межпозвоночного диска и он начинает выступать за пределы разделяемых им тел позвонков;
- при потере эластичности фиброзное кольцо подвержено растрескиванию, под воздействием значительной физической нагрузки происходит разрыв и формируется грыжа диска.
Таким образом, термин дорсопатия может быть отнесен к любому этапу развития остеохондроза поясничного отдела.
Основные причины этого заболевания – это:
- ведение малоподвижного образа жизни при котором на мышечный каркас спины и поясницы не оказываются регулярные и достаточные физические нагрузки;
- избыточная масса тела, которая на фоне недостаточно развитой мышечной ткани приводит к многократному увеличению оказываемой амортизационной нагрузки на позвоночный столб;
- неправильная организация спального и рабочего места, в результате чего происходит сдавливание хрящевых дисков и окружающих их тканей;
- искривление позвоночника и нарушение осанки, приводящее к неравномерному распределению нагрузки по площади межпозвоночных дисков;
- деформирующий остеоартроз тазобедренного или коленного сустава, приводящий к укорочению одной конечности и перекосу тазовых костей;
- неправильная постановка стопы (косолапость или плоскостопие);
- тяжелый физический труд, сопряженный с подъемом тяжестей;
- травмы спины (растяжения и разрывы связок и сухожилий, ушибы мышц с образованием гематом, переломы и трещины тел и остистых отростков позвонков).
Потенциальными факторами риска могут быть курение и употребление алкогольных напитков. Также часто патология развивается у лиц, вынужденных принимать кортикостероиды и некоторые другие лекарственные препараты.
Локальные нормативные акты
Классификация дорсопатий
Все дорсопатии классифицированы. Их группы и виды представлены в международной классификации болезней.
Таблица. Группы дорсопатии.
Для такой дорсопатии характерно наличие смещения отдельных позвонков, а также изменения межпозвонковых дисков. Последние не разрушаются. Как правило, к этой категории относят спондилолистез, остеохондроз без осложнений, кифозы, лордозы и сколиозы.
Дорсопатия: симптомы общих проявлений
Когда стоит обратиться к врачу? Ведь у каждого человека когда – либо возникали боли в спине, какие признаки должны насторожить пациента? Вот эти симптомы, на которых стоит обратить внимание, и не откладывать визит к врачу:
- Боль в спине стала постоянной, особенно она усиливается по ночам, и не купируется никакими препаратами.
- Болевые ощущения носят корешковый характер, то есть они резко и внезапно усиливаются при сотрясении, кашле, чихании, смехе, натуживании, резком движении.
- Есть нарушение чувствительности, связанные с болью или дискомфортом в спине (онемение, «ползание мурашек»), снижение болевой и температурной чувствительности.
- Появление слабости в мышцах рук и ног, мышечная гипотрофия (одна рука или нога «похудела»).
- Нарушение трофики в конечностях (сухость и шелушение кожи, выпадение волос, тусклость и ломкость ногтей).
- Снижение амплитуды движений в суставах, боли в мышцах.
Поскольку теперь к дорсопатиям принадлежит практически весь спектр поражений позвонков и дисков, а также нарушение биомеханики позвоночника — разберем наиболее частые проявления дорсопатий на всех уровнях позвоночного столба
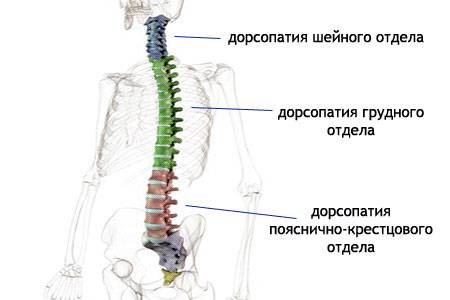
Дорсопатия пояснично-крестцового отдела позвоночника
Наиболее известен остеохондроз, эта дорсопатия пояснично – крестцового отдела позвоночника встречается у каждого взрослого человека. Даже в том случае, если нет никаких признаков заболевания, то все равно, межпозвонковые диски находятся в обезвоженном состоянии.
Из деформирующих дорсопатий в поясничном отделе часто возникает изменение лордоза, как в сторону увеличения, так и в сторону уплощения.
Сравнительно часто возникают проявления корешковой симптоматики в виде болезненного прострела «люмбаго». Часто с поражения именно этого отдела манифестирует болезнь Бехтерева и псориатический полиартрит. Критерий системного процесса – это появление признаков сакроилеита, или воспаления очень прочных крестцово – подвздошных сочленений.
Иногда при дорсопатии на этом уровне возникают стреляющие боли в область малого таза, поясницы, с иррадиацией в мочевой пузырь и прямую кишку.
Дорсопатия шейного отдела позвоночника
Дорсопатия шейного отдела позвоночника чаще всего проявляется вторичным миофасциальным синдромом, при котором тонус шейных мышц значительно выше нормы. Это приводит к головным и шейным болям, нарушению кровообращения в верхних конечностях, расстройствам чувствительности (например, к «ползанию мурашек» в кистях рук).
Часто возникает нестабильность шейного отдела позвоночника, различные протрузии и грыжи нижних (С5-С7) шейных позвонков.
Также в шейном отделе позвоночника возникают нарушения физиологических изгибов позвоночного столба, заключающиеся в гиперлордозе или уплощении его дуги.
Дорсопатия грудного отдела позвоночника
Грудная дорсопатия может быть более разнообразной, чем шейная. Ведь грудной отдел позвоночника самый длинный, и он вследствие этого может деформироваться. В результате возникает или кифоз, или кифосколиоз (особенно у юношей), а также сколиотическая приобретенная деформация.
Именно грудные позвонки наиболее уязвимы к туберкулезному и бруцеллезному спондилиту, в позвонки грудного отдела могут проникать метастазы опухоли.
Дорсопатия грудного отдела позвоночника часто создает выраженный болевой синдром, так же за счет мышечной ткани. Часто бывают признаки межреберной невралгии, которую необходимо, в первую очередь, дифференцировать с острой патологией сердца (инфаркт миокарда, приступ ишемической болезни сердца).
Именно на уровне грудных позвонков часто возникают компрессионные переломы при случайном падении, с развитием последующей травматической спондилопатии.
Профилактика заболеваний спины с помощью простых упражнений
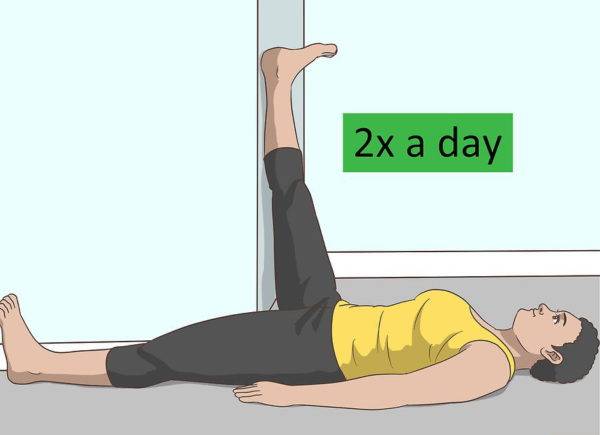
Шаг 1. Пару раз в день требуется аккуратно растягивать подколенные сухожилия. Для этого можно закидывать выпрямленную ногу на стену, располагая ее вверх по стене. Ориентироваться по технике выполнения упражнения можно по представленному изображению. Лежать в такой позе нужно 20-30 с. для каждой ноги.
Шаг 2. Рекомендуется как можно больше ходить и заниматься тренировочной ходьбой.

Цены на ортопедическую спортивную обувь
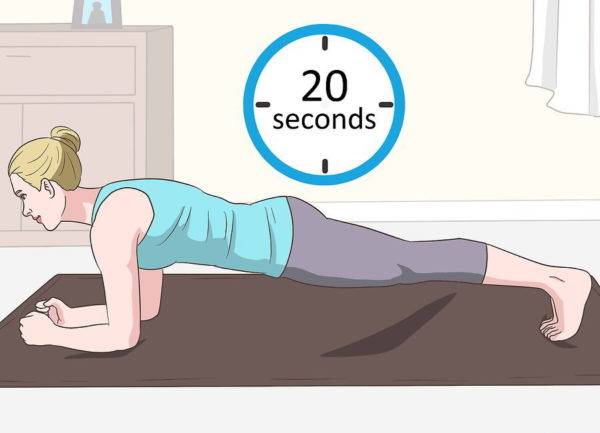
Шаг 3. Даже 20-секундная планка каждый день способна хорошо укрепить мышцы. Следует не забывать об этом простом, но эффективном упражнении.
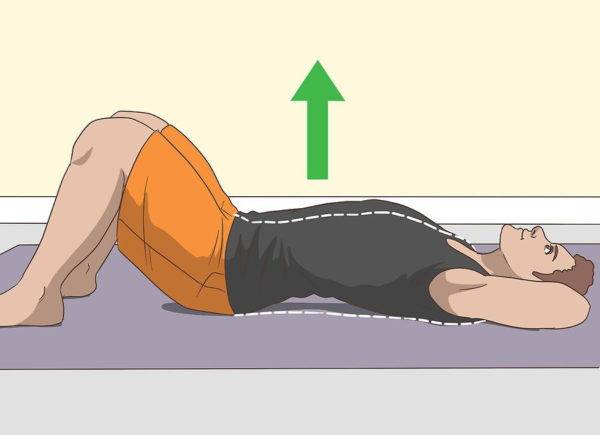
Шаг 4. Можно выполнять комплекс простых упражнений для поясницы – скручивания, подъемы таза и т. д.
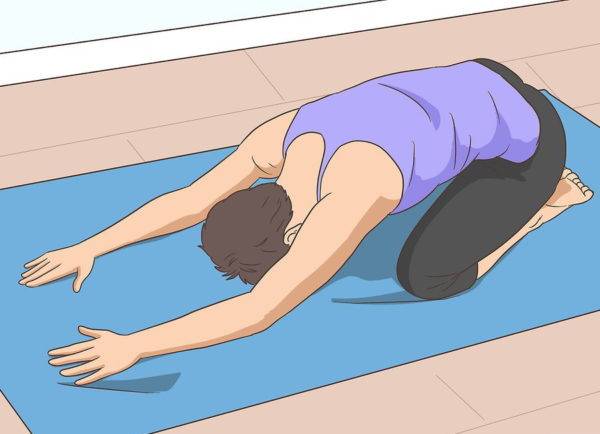
Шаг 5. Хорошо протянуть спину поможет поза ребенка. Нужно опуститься на колени, а затем сесть на ноги и наклониться вперед, постаравшись коснуться пола лбом. В таком положении нужно находиться 20-30 секунд.
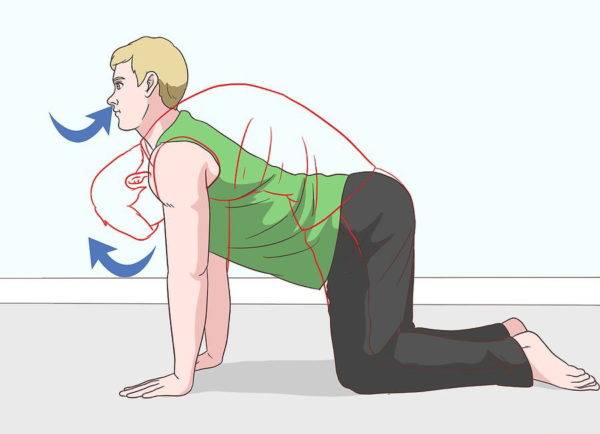
Шаг 6. Рекомендуется выполнять простое упражнение «кошка». Требуется встать на четвереньки и поочередно то прогибать, то выгибать спину несколько раз.
Видео – Дорсопатии
Дорсопатия – не приговор, в большинстве случаев справиться с заболеваниями этой группы можно. Однако самолечения требуется избегать – в противном случае можно навредить здоровью еще больше. Даже тренировочные комплексы самостоятельно выбирать не рекомендуется, если дорсопатия уже проявила себя.
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Показать все клиники Москвы
Показать всех специалистов Москвы
Симптомы
Проявления дорсопатии грудного отдела могут меняться в зависимости от стадии заболевания.
Симптомы в зависимости от стадии дорсопатии:
- На первой стадии симптомы могут быть незначительны. Это легкие, фоновые боли, которые могут быть списаны больным на усталость. Зачастую такие симптомы не являются причиной обращения к врачу.
- На этом этапе позвонки грудного отдела начинают соприкасаться. В результате боль приобретает постоянный характер, отдает в грудину, усиливается во время длительного пребывания в одном положении. Нередко боль в грудном отделе позвоночника можно спутать с симптомами болезней органов грудной клетки.
- Когда в дисках позвоночника образуется грыжа, она воздействует на спинной мозг, сосуды и нервы, идущие от него. Может нарушиться работа рук, наблюдается онемение, ощущение “мурашек”.
- Может наступить паралич конечностей, наблюдаются головокружения и мигрени.
При обнаружении малейших болей в грудном отделе позвоночника стоит обратиться к врачу и начать лечение. Чем запущенней стадия, тем сложнее терапия и длительней период реабилитации.
Процесс разрушения межпозвоночного диска
Те, кому поставили такой диагноз, как *дорсопатия поясничного отдела позвоночника* могут задаться вопросом, что происходит с позвоночником во время этой болезни. Диск позвоночника имеет пульпозное ядро, которое находится под непрестанным давлением. Так как человек большую часть времени проводит в вертикальном положении, диск уменьшается в высоте. В период молодости, диск успевает расправляться за ночь. При этом мышцы, находящиеся вокруг позвоночника все время его удерживают со всех сторон.
Дорсопатия развивается из-за слабой физической активности, из-за неблагоприятных метеоусловий, вибраций, однообразного питания с малым составов полезных веществ. Увеличивает риск развития данной болезни неравномерная нагрузка на позвоночник. Это может быть неправильное положение при работе, учебе или других видах деятельности, носящих постоянный характер. Еще очень влияет, когда человек вынужден сидеть в неудобном положении по несколько часов.
При заболевании питание и кровоснабжение околопозвоночных тканей заметно снижено. Это приводит к уменьшению количества полезных веществ и к дистрофии всего позвоночного столба. Диски теряют способности выполнять свои функции, высота диска уменьшается. На данном этапе развивается хондроз. Это трудно диагностировать, потому что рентген не показывает никаких изменений.
На второй стадии заболевания процессы переходят на костную ткань позвоночника и остальные его части. Позвонки уже перестают держаться вместе. Они становятся гиперподвижны. На данном этапе межпозвоночное пространство уменьшается, что приводит к защемлению нервов, лимфатических, кровеносных сосудов. Из-за этого появляются болевые ощущения.
Для третьей стадии дорсопатии характерен разрыв фиброзного кольца. Это происходит при физической нагрузке. Именно в этот период могут образоваться межпозвонковые грыжи. Грыжа раздражает нервы, вследствие чего у человека возникает сильная боль. Из-за деформации позвонков линия позвоночника значительно изменяется. Позвоночный столб прогибается вперед (лордоз), назад (кифоз) или в стороны (сколиоз).
На четвертой стадии отмечается смещение и уплотнение позвонков. Это следствие того, что межпозвоночный диск деформируется и не может полностью выполнять свою функцию — соединение тел позвонков. Они начинают смещаться, мышцы, окружающие их, сокращаются, вызывая боль. На болезненном участке отмечается ограничение подвижности. По научному это называется «блокадой». Блокады могут появляться в разное время. Человек может сделать резкое движение или просто не совсем аккуратно повернуться. Особенно боль усиливается, когда больной находится в неудобной позе.
Если пациент и на этой стадии не обращается к врачу, у него развивается радикулит (воспаление нервных корешков), сдавление спинного мозга и, как следствие, поражение периферической и центральной нервной системы.
Последствия и осложнения
Лечение народными средствами
В отношении лечения дорсопатий средствами нетрадиционной медицины чаще всего используют различные растирки и компрессы, помогающие избавляться от болей и прочих дискомфортных ощущений в области спины.
Сабельник и пчелиный воск
Возьмите 2 ст. л. ранее мелко измельченной травы сабельника и залейте их 200 мл любого растительного масла (лучше всего подойдет нерафинированное). Кастрюлю с маслом и сабельником поставьте на слабый огонь и кипятите приблизительно 30 минут, периодически помешивая. Далее процедите отвар сквозь несколько слоев марли, внесите в него 50 грамм пчелиного воска и старательно все перемешайте. Приготовленную таким образом мазь дважды в сутки втирайте в пораженные зоны спины вплоть до исчезновения негативной симптоматики.
Черная редька
Натрите сырую черную редьку на средней терке и слегка отожмите ее, убрав лишнюю жидкость. Кожные покровы над проблемным участком спины обильно смажьте растительным маслом и положите сверху марлевую салфетку. Разложите на ее поверхности толстым слоем тертую редьку, накройте ее аналогичным отрезом марли и обмотайте эту часть тела теплой тканью (плед, пуховый платок и т.д.). Такой компресс держите на коже до момента возникновения сильного ощущения жжения. После этого снимите компресс, протрите место аппликации сухой салфеткой и вновь укутайте его теплой тканью.
Сирень
Сирень обыкновенная с давних времен с успехом применяется при болевом синдроме в районе спины. Для приготовления этого средства возьмите примерно 0,5 стакана свежих цветков этого растения и залейте их в стеклянной таре 500 мл водки. На протяжении 7-10-ти суток настаивайте данную смесь в темном месте, после чего процедите ее сквозь марлю и используйте при необходимости в качестве растирки. После растирания настойкой сирени болезненных мест спины лучше всего укутать их теплой тканью или полежать некоторое время под одеялом.
Пихтовое масло
Среди эфирных масел благотворным воздействием на ткани спины и больные суставы отличается пихтовое масло, которое проявляет отвлекающие, противовоспалительное и обезболивающее действие. В качестве наиболее эффективного способа применения этого средства рекомендуют делать с ним расслабляющий массаж или растирание проблемных участков спины с дальнейшим наложением на них согревающего компресса. Для этого 5-8 капель пихтового масла разводят 10 мл оливкового масла и в течение 20-30-ти дней используют вышеописанными способами.
Чеснок
Для приготовления чесночной примочки возьмите 300 грамм полностью очищенных долек чеснока, измельчите их с помощью мясорубки или чесночницы и поместите в темную стеклянную тару. Далее в получившуюся кашицу влейте 100 мл водки и 500 мл яблочного уксуса, плотно закройте тару крышкой и настаивайте все вместе на протяжении 3-х недель (периодически встряхивайте). По прошествии этого времени процедите настойку и используйте ее для наложения компрессов, которые следует держать на коже до ощущения сильного жжения.
Мед и горчичники
Средним слоем нанесите на больной участок спины свежий натуральный мед жидкой консистенции, накройте его несколькими слоями марли и сверху положите немного увлажненный горчичник (в зависимости от пораженной заболеванием зоны их может быть несколько). Укутайте данную область спины шерстяным платком или другой теплой тканью и держите компресс на коже максимум час (до сильного жжения). После снятия компресса очистите кожные покровы влажной салфеткой и проведите под одеялом еще некоторое время.
Одуванчик
В литровую стеклянную емкость положите недавно сорванные цветки одуванчика (приблизительно стакан) и залейте 500 мл водки. Плотно закупорьте емкость крышкой и на 10 дней поставьте ее в темное место для настаивания (периодически встряхивайте). В дальнейшем применяйте настойку для 3-4-х разового в сутки растирания проблемных районов спины.
Шейная дорсопатия – лечение
Всем пациентам с диагнозом дорсопатия лечение проводят комплексно. План терапевтических мероприятий определяется индивидуально, согласно причине заболевания. При этом учитывается общее состояние пациента, тяжесть клинической картины, сопутствующие заболевания, осложняющие течение дорсопатии.
В целом лечебные мероприятия направлены на ликвидацию болезненных ощущений, снятие воспаления и восстановление двигательной активности шейного отдела позвоночника. Терапевтический комплекс включает в себя:
- медикаментозное лечение;
- лечебно-физкультурный комплекс;
- физиопроцедуры.
Стандарт оказания медицинской помощи при дорсопатии
Для каждого заболевания Министерством здравоохранения установлены соответствующие алгоритмы оказания медицинской помощи. В ходе лечения медики обязаны придерживаться установленных правил, делая поправки на состояние пациента, тяжесть клинической картины. В общем стандарт оказания медицинской помощи при дорсопатии амбулаторно включает в себя следующие мероприятия:
- Осмотр и консультации специалистов: невролога, нейрохирурга, уролога, кардиолога, терапевта.
- Проведение диагностических мероприятий: определение антител М, G (IgM, IgG), исследование крови (общий анализ и биохимия), исследование мочи.
- Проведение аппаратных обследований: рентгенография, КТ, МРТ.
- Назначение медикаментозного лечения, лечебных процедур: массаж, ЛФК, водолечение.
Лекарства при дорсопатии
Основной целью медикаментозной терапии при дорсопатии является снятие острого болевого синдрома, мышечных спазмов. В связи с этим НПВС при дорсопатии становятся основной группой препаратов для пациентов с дегенеративно-дистрофическими расстройствами позвоночника. Одновременно с противовоспалительными средствами медики используют и препараты других групп. Дозировка, частота приема и продолжительность терапии устанавливаются индивидуально, согласно симптомам заболевания и выраженности клиники. Среди используемых групп лекарственных средств:
- нестероидные противовоспалительные: Диклофенак, Нимесулид, Мелоксикам;
- миорелаксанты: Сирдалуд, Баклофен;
- хондропротекторы (для улучшения обменных процессов в костной ткани): Алфлутоп, Хондроитинсульфат;
- ингибиторы холинэстеразы (для нормализации проведения неровных импульсов): Нейромидин;
- средства для локального снятия боли: Вольтарен, Найз.
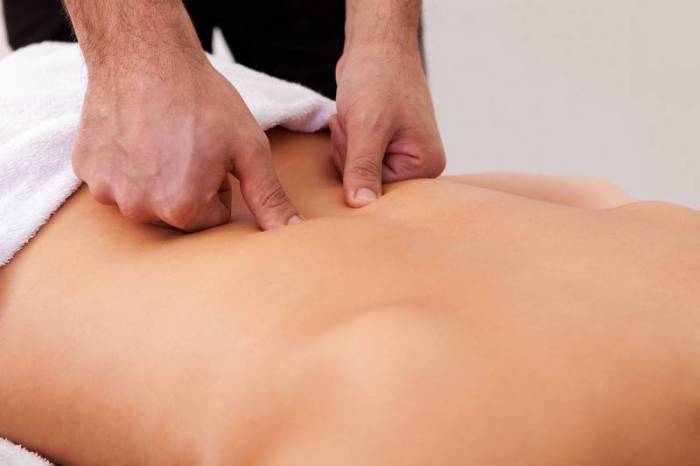
Массаж при дорсопатии шейного отдела позвоночника
Процедура помогает нормализовать кровообращение, снимает напряжение мышц. Массаж при дорсопатии призван устранить болезненные ощущения и восстановить двигательную активность шейного отдела. Снятие отечности и нормализация кровотока необходимы и для предупреждения прогрессирования дегенеративных процессов, снижения риска развития остеохондроза. Массаж стимулирует кровообращение, обменные процессы, что помогает восстановить мышечные и эластичные элементы. Это способствует восстановлению двигательной активности в шейном отделе позвоночника.
ЛФК при дорсопатии шейного отдела позвоночника
https://youtube.com/watch?v=W6qLloDPP10%250D
Главной задачей физических упражнений является восстановление подвижности шейного отдела. ЛФК при дорсопатии проводится ежедневно, не менее месяца
Во время упражнений необходимо соблюдать все меры предосторожности: избегать резких движений, избыточных нагрузок. Заниматься можно только при отсутствии выраженных болезненных ощущений
Во время стадии обострения занятия не проводятся. В целом комплекс упражнений при дорсопатии шейного отдела позвоночника может выглядеть так:
- Плавные повороты головы – 5-10 раз в каждую сторону, выполняют сидя.
- Наклоны головы вперед, максимально низко – 10-12 раз.
- Медленное, плавное запрокидывание головы назад – 10 раз.
- Сидя за столом, локоть одной руки ставят на стол, ладонь устанавливают на область виска. Наклоняют голову вперед, при этом рукой оказывают легкое сопротивление. Повторяют 10 раз и меняют руку.
Лечение дорсопатии при беременности
В связи с возрастающей нагрузкой на позвоночник женщины во время вынашивания малыша заболевание дорсопатия может манифестировать и на поздних стадиях беременности. В таких случаях врачи придерживаются выжидательной тактики. Прием НПВС в это время запрещен, поэтому лечение сводится к облегчению самочувствия беременной с помощью массажа и ЛФК, которые осуществляются под контролем специалистов.
Диагностика
Поскольку дорсопатия – это предварительный диагноз, врачу необходимо провести тщательный диагностический поиск, чтобы разобраться в причинах болезни.
Исследования начнутся с полноценного опроса пациента, в ходе которого врач уточнит характер, интенсивность, время появления боли, наличие других симптомов и сопутствующих заболеваний. Поскольку лабораторные анализы редко могут указать на конкретный диагноз, специалист назначит инструментальные исследования:
- Рентгенография позвоночника в нескольких проекциях позволяет подтвердить или опровергнуть наличие спондилопатии, поскольку лучше всего визуализирует твердую костную ткань.
- Компьютерная томография является более точным и достоверным методом, визуализирует твердые ткани в нескольких плоскостях на протяжении. Позволяет создать трехмерную модель исследуемой области.
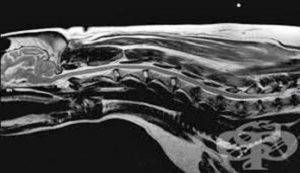
- Магнитно-резонансная томография – бесценный метод в диагностике болезней хрящевой ткани, из которой состоят межпозвонковые диски. Также отлично визуализирует связки, нервы и сосуды.
Дополнить исследования позволяют консультации узких врачей. Наиболее ценными являются квалифицированные неврологи и ортопеды.
Симптомы
Ведущим симптомом дорсопатии любого происхождения является боль, но зачастую к ней присоединяются чувствительные, двигательные и вегетативные расстройства:
- дискомфорт и напряженность в шейно-воротниковой зоне;
- усиление болезненности при движениях, даже при кашле и чихании;
- быстрая утомляемость;
- головные боли и головокружения;
- нарушение сна;
- ограниченность движений шеи и верхних конечностей;
- снижение остроты зрения и слуха – мелькание мушек перед глазами, шум в ушах;
- слабость мышц, онемение и ощущение покалывания в одной или обеих руках.
Дорсопатия шейно-грудного отдела позвоночника имеет похожие симптомы. У многих людей седьмой шейный позвонок имеет хорошо развитые шейные ребра и приобретает свойства грудного. Это считается аномалией и нередко затрудняет постановку диагноза.
Кроме того, при распространении патологического процесса на грудные позвонки может появляться боль в груди, напоминающая сердечную. Признаки межреберной невралгии имеют существенное сходство с приступом ишемической болезни сердца и инфарктом миокарда
Поэтому важно вовремя ее дифференцировать
Грудной отдел позвоночника – самый длинный и уязвимый для различных деформаций. Именно здесь чаще всего возникают боковые и переднезадние искривления. Грудные позвонки также часто становятся мишенью для бруцеллезного и туберкулезного поражения, провоцирующего спондилит, и опухолевых метастазов из других органов.
Цервикалгия
Цервикалгия представляет собой симптомокомплекс, включающий напряженность и болезненность шейных мышц, скованность движений, головокружение. Одним из ее проявлений является вегетативная дисфункция – функциональные расстройства, обусловленные нарушением регуляции тонуса сосудов. Отмечается учащение сердечного ритма, тревожность, бессонница, панические атаки, приливы жара, онемение конечностей и ряд других признаков.
Болевой синдром может быть ноющим, покалывающим, стреляющим или пульсирующим. Некоторые пациенты сравнивают его с «ударом током». Интенсивность боли нарастает при поворотах и наклонах головы. Иногда боль ощущается в затылке.
Виновниками болезненности обычно являются остеофиты и пораженные фасеточные суставы, соединяющие позвонки. Отличительный признак цервикалгии – появление боли по утрам, как правило, с одной стороны. Приступ боли сопровождается выраженным напряжением мышц. При поворотах головы можно услышать характерный треск.
Важно: цервикалгия – это частый спутник ранних стадий остеохондроза и спондилеза, которые легко выявляются посредством современных диагностических методов.
Цервикобрахиалгия
Данный термин характеризует боль в шее, отдающую в руку на стороне поражения. Боль нередко сочетается с покалыванием, ощущением «бегающих мурашек» и онемением в плече и верхней конечности. Причиной цервикобрахиалгии является компрессия нервных корешков шейного отдела.
Симптоматика ярче выражена ночью, когда появляется чувство, что «отлежал руку». Рука болит сильнее, если отвести ее назад. Прогресс патологического процесса приводит к уменьшению объема движений в плечевом суставе и снижению мышечной силы. Типичным признаком является давящая головная боль. Возможно нарушение координации, головокружения и звон в ушах.
Краниалгия
Так называют головную боль, которая локализуется в затылочной области и может иметь разнообразный характер – от ноющего до стреляющего, а также сопровождаться тошнотой и рвотными позывами.
Синдром краниалгии может наблюдаться при остеохондрозе, синдроме позвоночной артерии. Особенно сильно голова болит при поворотах и наклонах.
Корешковый синдром – радикулопатия
Корешковые синдромы в шейном отделе – это сравнительно редкое явление, которое гораздо чаще наблюдается при поражении поясницы. Радикулит всегда связан с защемлением или воспалением нервных корешков спинного мозга. Компрессию нервных окончаний чаще всего вызывают грыжи межпозвоночных дисков, но причиной также может быть костный нарост – остеофит, артрит или фораминальный стеноз.
По данным статистики, шейный радикулит в 95% случаев обусловлен остеохондрозом, причем пик заболеваемости приходится на возраст от 50 до 55 лет.
Симптомы сдавления нерва могут проявляться как локально, так и распространяться на плечо, всю руку и даже кисть и пальцы. Основными признаками являются боль, особенно при движениях шеи, выпадение чувствительности (онемение) и слабость мышц.
Методы лечения
Если диагностирована дорсопатия пояснично крестцового отдела позвоночника, лечение должно быть комплексным. Только в таком случае удастся победить болезнь. Обычно лечат дорсопатию консервативными методами. К хирургическому вмешательству прибегают только при сильном повреждении позвоночника и невозможности купировать боли лекарствами.
На начальных стадиях болезни все усилия направляют на купирование боли. С этой целью ограничивают физическую активность, назначают блокады, нестероидные противовоспалительные средства и миорелаксанты. Рекомендуется спать на ортопедических постельных принадлежностях и периодически носить корсет.
Только после устранения боли приступают к восстановлению организма и проведению мероприятий по предотвращению прогрессирования патологии. Врач подбирает индивидуальный комплекс лечебной гимнастики. Он поможет укрепить мышечный корсет, выработать правильную осанку, увеличить гибкость позвоночника. Мануальная терапия избавит от мышечных спазмов, подкорректирует осанку, активирует кровообращение и улучшит питание тканей.
- Прием медикаментов;
- Физиотерапию;
- Иглорефлексотерапию;
- Мануальные методы;
- Лечебно-профилактическую физкультуру;
- Санаторно-курортное оздоровление.
Медикаментозное лечение дорсопатии пояснично крестцового отдела позвоночника включает прием:
- Анальгетиков (анальгин, ибупрофен, темпалгин) – избавляют от болевых ощущений;
- Нестероидных противовоспалительных средств (диклофенак, артроцин, хондроксид) – используются в острой стадии для купирования боли и воспалений;
- Миорелаксантов – расслабляют напряженные мышцы, снимают спазмы;
- Биогенных стимуляторов – ускоряют восстановительные процессы;
- Хондропротекторов (триактив, артрон, артродар) – улучшают метаболизм в хрящевой ткани и стимулируют ее регенерацию;
- Сосудистых лекарств – активируют кровоснабжение позвоночника и способствуют поступлению питательных веществ в нервные клетки;
- Успокаивающих препаратов – назначают при чрезмерной нервозности;
- Витаминов группы В.
Также для ослабления боли можно использовать местное лечение с использованием разогревающих мазей (вольтарена, капсикама). Дополнить медикаментозное лечение, но не заменить его, способны средства народной медицины.
Благоприятное действие на организм окажут физиотерапевтические методы:
- Тракция;
- Магнитотерапия;
- Лазеротерапия;
- Дарсонвализация;
- Фонофорез;
- Электрофорез;
- Диадинамические токи;
- Ультразвуковое воздействие.
При санаторно-курортном лечении широко используют подводный душ и грязевые аппликации. Чтобы предотвратить развитие дорсопатии, необходимо правильно питаться, заниматься спортом, избегать переохлаждения и чрезмерных физических нагрузок.
Факторы риска заболевания
В группе риска находится каждый второй житель, поскольку проявление этого заболевания может быть единоразовым или перерасти в хроническую форму и даже лишить человека трудоспособности. Наиболее частые случаи заболевания характерны для людей старше 40 лет, но бывают и отдельные случаи, когда пациент моложе.
К наиболее распространённым факторам риска также относят:
- наследственную предрасположенность к этому заболеванию. Его симптомы могут проявится в абсолютно разных условиях, начиная от ослабленного иммунитета, заканчивая гормональной перестройкой организма или психосоматикой;
- при постоянном неправильном положении тела в неудобных поза, например, работа за письменным столом, который ниже нормы, неудобный стул, маленькое пространство рабочего места;
- нерегулярные физические упражнения или их полное отсутствие, резкая смена нагрузки на спину;
- сколиоз, сутулость и искривление позвоночника вперёд (кофиоз) также подвергают риску образования дорсопатии позвоночника и поясницы;
- избыточная масса тела или критически низкая, частые случаи ОРЗ;
- также в группе риска курильщики и те, кто злоупотребляет алкоголем, люди чрезмерно употребляющие вредной пищей, острой, фаст-фудом.
Это серьёзное заболевание, способное вызвать инвалидность или частичную потерю трудоспособности. Даже кратковременные и редкие боли в спине и конечностях, способны перерасти в постоянные.
 Остеохондроз шейного, грудного и пояснично-крестцового отделов позвоночника: как лечить?
Остеохондроз шейного, грудного и пояснично-крестцового отделов позвоночника: как лечить?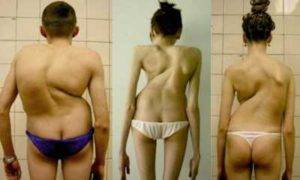
 Мрт шейного и грудного отделов позвоночника: что, как и зачем?
Мрт шейного и грудного отделов позвоночника: что, как и зачем? Какие таблетки пить от остеохондроза шейного, грудного и поясничного отделов позвоночника
Какие таблетки пить от остеохондроза шейного, грудного и поясничного отделов позвоночника


 Радикулит. радикулит шейного, грудного, крестцового и поясничного отделов. симптомы, причины, диагностика и лечение заболевания. как лечить радикулит - лечение народными средствами, гимнастика, упражнения, массаж?
Радикулит. радикулит шейного, грудного, крестцового и поясничного отделов. симптомы, причины, диагностика и лечение заболевания. как лечить радикулит - лечение народными средствами, гимнастика, упражнения, массаж? Дорсопатия грудного отдела позвоночника лечение народными средствами
Дорсопатия грудного отдела позвоночника лечение народными средствами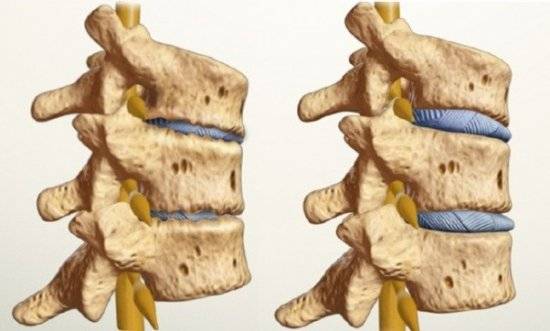 Дорсопатия грудного отдела позвоночника
Дорсопатия грудного отдела позвоночника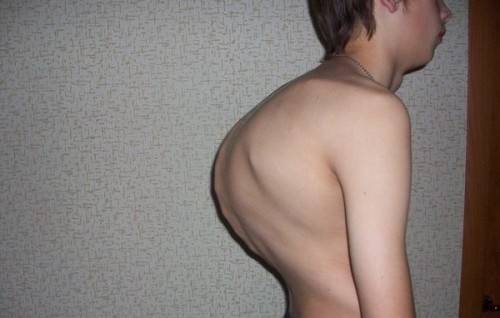 Дорсопатия шейного отдела позвоночника: симптомы и лечение
Дорсопатия шейного отдела позвоночника: симптомы и лечение