Содержание
Этиология
Причины расщепления позвоночника у плода на сегодняшний день досконально не изучены. Вероятнее всего, данный недуг начинает возникать вследствие влияния комплекса наследственных и внешних отрицательных факторов.
Среди них отмечают такие аспекты:
- Генетическая склонность. Если у родителей или у их родственников был такой диагноз, тогда существует вероятность 10% перехода данной болезни малышу.
- Недостаток фолиевой кислоты способствует неправильному образованию нервных волокон.
- Сахарный диабет способствует появлению недуга, если на раннем сроке вынашивания у женщины был высокий сахар в крови.
- Возрастная группа после 40 лет способствует повышению рисков генетических мутаций.
- Прием определенных фармакологических средств.
- Злоупотребление спиртными напитками.
- Вирусные заболевания, которые были диагностированы в самом начале срока.
Характеристика заболевания
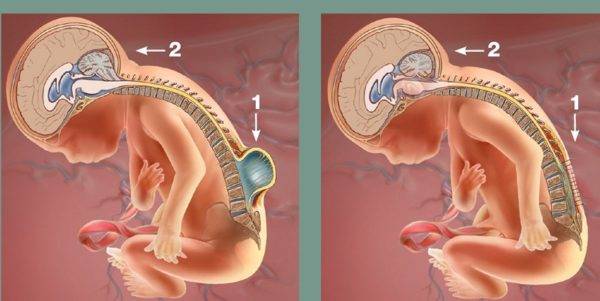
Спинной и головной мозг развиваются из нервной трубки – особой эмбриональной структуры, формирование которой осуществляется в первые недели беременности. Если в процессе формирования по каким-либо причинам происходит сбой, один из участков трубки остается открытым, и дальнейшее развитие позвоночного столба, а также структуры спинного мозга, у плода продолжается уже с дефектами. Как правило, выражается это отсутствием защитной внешней оболочки и дужек позвонков в одном из участков позвоночного канала, в результате чего мягкие спинномозговые оболочки выступают наружу в форме мешочка. Такое состояние и называют Spina Bifida, или расщепление позвоночника.
Этапы развития нервной трубки с патологией
Как правило, поражение затрагивает от 3 до 6 позвоночных сегментов и располагается на уровне поясницы и крестца, реже – в зоне нижних грудных позвонков, и в отдельных случаях – в верхней части спины. По статистике, на тысячу новорожденных приходится 1-2 ребенка с подобными дефектами, и среди врожденных аномалий, спина бифида по распространенности считается одной из первых. Патология поддается лечению, но его результат сильно зависит от тяжести дефекта, наличия сопутствующих осложнений и своевременной диагностики заболевания.
Чаще всего дефект локализуется в крестцово-поясничной области
Чем грозит расщепление позвоночника:
- одна из форм патологии может вызывать гидроцефалию – скопление жидкости в полостях головного мозга. Таким больным обычно проводят шунтирование, которое заключается во вживлении катетера для оттока лишней жидкости из мозга в брюшную полость;
- незащищенные участки спинного мозга легко травмируются, что может спровоцировать развитие менингита. Инфекция поражает жизненно важные отделы головного мозга, и нередко приводит к летальному исходу;
- спина бифида провоцирует нарушения выделительных и двигательных функций. У больного снижается контроль над мочеиспусканием и дефекацией, а для передвижения требуются костыли либо инвалидная коляска.
Спина бифида приводит к тяжелым последствиям, одним из которых является утрата способности ходить
Кроме того, наличие данного дефекта является причиной психологических проблем у ребенка, низкой обучаемости и концентрации внимания, снижения иммунитета, возникновения аллергических реакций. Подростки и взрослые с этим диагнозом больше подвержены депрессиям и плохо адаптируются в обществе.
Специалисты выделяют три формы заболевания, в зависимости от вида деформации. Они отличаются по степени тяжести, симптоматике, внешним проявлениям.
Таблица. Формы расщепления позвоночника
| Форма патологии | Как проявляется |
|---|---|
| Спина бифида оккульта | Представляет собой самую легкую разновидность, поскольку и нервная ткань, и спинной мозг развиваются нормально, а единственным проявлением патологии является наличие небольшой щели в позвонках. Целостность кожи на спине тоже не нарушена, но в зоне дефекта может наблюдаться липома, родимое пятно или густой волосяной покров. Заболевание чаще всего протекает бессимптомно, и лишь в редких случаях отмечаются боли в спине, мышечная слабость, проблемы с кишечником, энурез. |
| Менингоцеле | Является более тяжелой, поскольку присутствует высокий риск осложнений. Через отверстие в костной ткани выходят спинномозговые оболочки, образуя мешочек, внутри которого находится спинномозговая жидкость. Как правило, сверху образование покрыто тонким слоем эпидермиса. Отклонений в развитии спинного мозга и нервных окончаний обычно не наблюдается, или же они очень незначительны. Основным клиническим проявлением являются нарушения в работе органов таза, но наибольшую опасность представляет разрыв грыжевого мешка и инфицирование оболочек. |
| Миеломенингоцеле | Считается самой опасной и наиболее распространенной формой патологии. Она характеризуется выходом наружу части спинного мозга и нервных окончаний вместе с мозговыми оболочками. Кожный покров на грыжевом мешке часто отсутствует, что повышает риск разрыва и инфицирования тканей. Наблюдаются серьезные нарушения в работе кишечника, проблемы с мочевыделительными функциями, снижение двигательной активности вплоть до паралича. |
На выраженность клинических проявлений влияет степень поражения тканей и спинного мозга, а также локализация дефекта.
Общая информация[править | править код]
Этот порок возникает на 3-й неделе беременности. Он представляет собой неполное закрытие нервной трубки в не полностью сформированном спинном мозге. Кроме того, позвонки над открытой частью спинного мозга сформированы не полностью.
При обнаруживается поддающийся коррекции врождённый порок — расщепление позвоночника, или spina bifida.
Из-за неполного закрытия нервной трубки (в недосформированном спинном мозге) у рождённого ребёнка позвоночные дужки над открытой частью спинного мозга (часто в поясничном отделе) отсутствуют либо деформированы, мозг торчит в виде грыжи. Частота spina bifida колеблется от 1 до 2 на 1000 новорожденных. Частота повторных родов с этим пороком от 6 % до 8 %, что говорит о генетическом факторе развития заболевания. Более высока частота данной патологии у детей, родившихся от более пожилых матерей. Однако, несмотря на эти данные, 95 % новорожденных со spina bifida рождаются у родителей, у которых не было spina bifida. Такие факторы, как краснуха, грипп, тератогенные вещества, являются предрасполагающими.
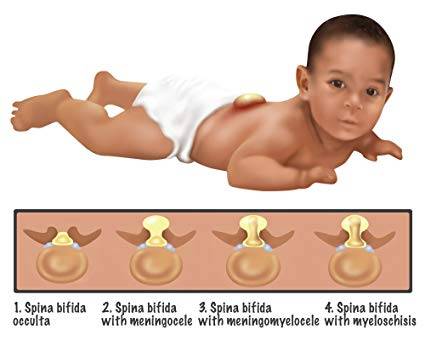
В зависимости от тяжести расщепление позвоночника делят на несколько подтипов.
Spina bifida occultaправить | править код
Часто эта форма называется «скрытое расщепление позвоночника», так как при этом спинной мозг и нервные корешки в норме, а также отсутствует дефект в области спины. Данная форма характеризуется лишь небольшим дефектом или щелью в позвонках, которые формируют позвоночный столб. Зачастую эта форма патологии настолько умеренно выражена, что не вызывает каких-либо беспокойств. При этом такие больные даже не знают о наличии у себя этого порока развития и узнают об этом лишь после рентгенографии. Чаще всего эта форма патологии возникает в пояснично-крестцовом отделе позвоночника. У 1 из 1000 больных могут отмечаться проблемы с функцией мочевого пузыря или кишечника, боли в спине, слабость мышц ног и сколиоз.
Менингоцелеправить | править код
Возникает, когда кости позвоночника не закрывают спинной мозг полностью. При этом мозговые оболочки через имеющийся дефект выпячиваются в виде мешочка, содержащего жидкость. Этот мешочек состоит из трёх слоев: твёрдой мозговой оболочки, паутинной оболочки и мягкой мозговой оболочки. В большинстве случаев спинной мозг и нервные корешки нормальны либо с умеренным дефектом. Очень часто «мешочек» мозговых оболочек покрыт кожей. В этом состоянии может потребоваться хирургическое вмешательство.
Миеломенингоцеле (spina bifida cystica)править | править код
Эта наиболее тяжёлая форма составляет около 75 % всех форм расщепления позвоночника. Через дефект позвоночника выходит часть спинного мозга (так называемая мозговая грыжа). В некоторых случаях «мешочек» со спинным мозгом может быть покрыт кожей, в других случаях наружу могут выходить сама ткань мозга и нервные корешки. Степень неврологических нарушений напрямую связана с локализацией и тяжестью дефекта спинного мозга. При вовлечении в процесс конечного отдела спинного мозга могут отмечаться нарушения только мочевого пузыря и кишечника. Более тяжелые дефекты могут проявляться в виде параличей ног вместе с нарушением функции мочевого пузыря и кишечника.
Лечение Спина бифида у детей:
Если нет быстрого лечения хирургическими методами, поражение спинного мозга и спинномозговых нервов развивается быстрыми темпами. Для лечения ребенка со спина бифида должны быть задействованы медики из нескольких областей. Перед лечением проводят такие обследования:
- педиатрическое
- ортопедическое
- урологическое
- нейрохирургическое
Также может потребоваться помощь социальных служб. Оценивают тип дефекта, его расположение и длительность, состояние ребенка, прочие аномалии развития при их наличии
Перед хирургическим вмешательством важно обсудить с семьей их возможности и желание ухаживать за ребенком
Если при рождении ребенка обнаружено менингомиелоцеле, его сразу прикрывают стерильной салфеткой. Если из выпячивания вытекает спинномозговая жидкость, необходима антибактериальная терапия для профилактики менингита. Нейрохирургическая коррекция менингомиелоцеле или спина бифида у грудничка проводят в рамках 72 часов с момента рождения – так самый минимальный риск инфекции мозговых оболочек или желудочков мозга. При большом объеме дефекта необходима консультация пластических хирургов для адекватного закрытия дефекта.
При гидроцефалии проводят операцию шунтирования желудочков мозга новорожденному. Функцию почек необходимо регулярно контролировать, при возникновении ИМС следует назначать должное лечение. Лечат обструктивную уропатию при ее наличии. Ортопедическую терапию нужно начинать как можно раньше. При косолапости ребенку накладывают гипсовую повязку.
Детей со спина бифида постоянно осматривают, чтобы обнаружить патологические переломы, начало сколиоза, пролежки, спазмы мускулатуры или слабость мышц.
Прогноз может быть разным. Он зависит от того, насколько в процесс вовлечен спинной мозг, а также от наличия у ребенка аномалий развития. Прогноз наихудший при высокой локализации дефекта, а также при гидроцефалии, кифозе, сочетанных врожденных пороках развития, раннем развитии гидронефроза. Если ребенку обеспечено адекватное лечение и уход, прогноз хороший.
Лечение и прогноз
Лечение Spina bifida дает наилучшие результаты, если оно проведено в течение 3 суток с момента рождения ребенка. Если в момент извлечения плода из родовых путей в области спины обнаруживается грыжевое выпячивание, область вокруг него сразу обрабатывается антисептиками, а сама грыжа прикрывается стерильной салфеткой, чтобы свести к минимуму риск занесения инфекции.
Для профилактики менингита и других тяжелых инфекционных заболеваний проводится антибиотикотерапия пенициллинами, цефалоспоринами, фторхинолонами или макролидами. Использование антибиотиков тетрациклинового ряда дает слабый терапевтический результат при данной патологии, поэтому лекарства данной группы назначаются только в совокупности с другими препаратами.
Терапия расщепления позвоночника у детей проводится хирургическим путем. Хирург-неонатолог или детский нейрохирург вправляет спинной мозг и нервные корешки в спинномозговое пространство и прикрывает их мозговой оболочкой. При избыточном выделении ликвора показано шунтирование, которое выводится обычно в брюшную полость. При больших размерах или обширной локализации дефекта к лечению привлекаются также пластические хирурги, задачей которых является коррекция кожного покрова и правильное закрытие дефекта.
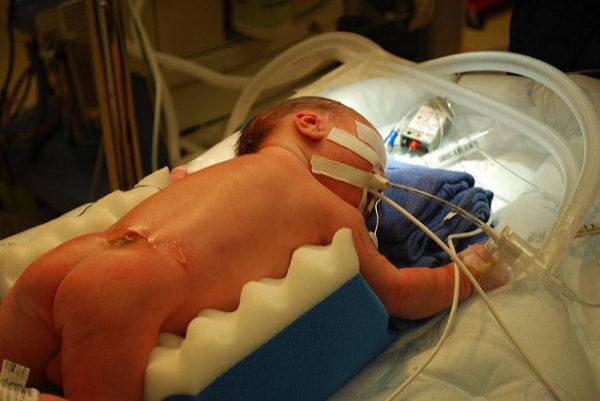
Вспомогательная терапия, проводимая в рамках оказания плановой медицинской помощи детям с диагнозом Spina bifida, также может включать:
- шунтирование желудочков головного мозга (при гидроцефалии);
- антибактериальную терапию инфекций мочевыводящих путей;
- наложение гипсовых повязок, корсетов, шин и бандажей при выявлении ортопедических патологий (например, подвывиха тазобедренного сустава).
Длительность нахождения в больнице после операционного лечения может составлять от 2 до 8 недель. В течение этого периода врач не только контролирует заживляемость раны и общее состояние ребенка, но и оценивает степень неврологических нарушений (парезов, мышечных спазмов, параличей, судорог и т.д.).
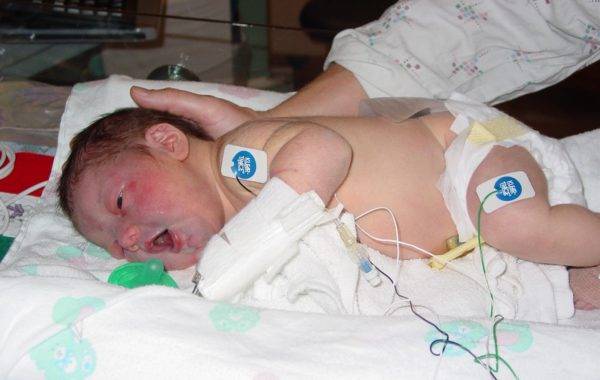
Лечение до родов
Пренатальное лечение Spina bifida используется в стационарах совсем недавно. До настоящего времени нет достаточных доказательных данных по поводу эффективности внутриутробной терапии. Многие нейрохирурги ставят под сомнение целесообразность применения данного метода, так как он сопряжен с определенными рисками, среди которых:
- внезапное прерывание беременности;
- рубцевание матки;
- преждевременное начало родовой деятельности;
- негативные последствия для матери и плода, связанные использованием общего наркоза.
Видео — Spina Bifida: внутриутробная операция
Спина Бифида – тяжелый врожденный порок опорно-двигательной системы, который, хоть и поддается коррекции, способен стать причиной тяжелых осложнений (включая инвалидность). Профилактика данного заболевания должна проводиться еще на этапе планирования беременности и заключаться в правильном, сбалансированном питании и ведении здорового образа жизни. Если пренатальное скрининговое исследование выявило высокую вероятность дефектов нервной трубки, в соответствии с приказом Министерства здравоохранения, врачебный консилиум может рекомендовать женщине искусственное прерывание беременности (данный вопрос решается индивидуально в каждом конкретном случае).
Лечение Спины Бифида

Еще до зачатия обеспечить будущей беременной полноценное питание, приступить к приему препаратов группы витаминов В, фолиевой кислоты. После зачатия начать проводить диагностические мероприятия как можно раньше, еще на стадии формирования нервной трубки позвоночной системы эмбриона (19-22 неделя)
Это важно, т.к. при выявлении аномалии и неблагоприятном прогнозе будет решаться вопрос о прерывании беременности
Если женщина решает сохранить ребенка, методы ранней диагностики помогут выбрать оптимальный способ родов, чтобы максимально защитить спинной мозг от возможного травмирования или инфицирования. При подозрении на спину Бифида показана операция кесарева сечения.
Выявить патологические отклонения поможет:
-
Ультразвуковое сканирование – информативное, безвредное для плода исследование, позволяет увидеть и оценить состояние плода, сосудистой системы, всех внутренних органов.
-
Биохимический анализ крови – берут на 15-20 нед. При наличии дефекта концентрация вырабатываемого плодом альфа-фетопротеина повышается, по ее показателю судят о риске аномального развития. Для подтверждения результата требуется повторный анализ.
-
Амниоцентез – забор небольшого объема околоплодных вод при помощи введения длинной тонкой иглы, снабженной ультразвуковым пункционным датчиком, через брюшную полость в околоплодный пузырь. Показана для подтверждения анализа крови, анализируют тем же способом, что и кровь на альфа-фетопротеин.
-
Визуальный осмотр – на наличие скрытых или явных признаков врожденной аномалии, проводится сразу после рождения.
- Диагностические процедуры – для постановки окончательного диагноза. Назначаются аналогично взрослым, по направлению врача.
У взрослых диагностируют спину Бифида при помощи рентгена, магнитно-резонансной, компьютерной томографии, МРТ с миелографией. Происходит это часто во время планового осмотра или по врачебному направлению, выписанному в виду жалоб пациента на недержание мочи или наличие симптомов неврологического расстройства.
Если диагноз подтвердится, то дополнительно берут бактериологический и анализ мочи, чтобы определить стадию развития и назначить лечение.
При выявлении аномалии у новорожденного ему нередко сразу же (в течении 24 ч) назначают операцию, но излечить заболевание полностью нельзя, можно лишь избавиться от внешних проявлений болезни, внутриутробное нарушение формирования позвоночного столба наверняка позже еще проявится.
Но проводить операцию необходимо, чтобы вовремя закрыть позвоночный дефект и тем самым сберечь от дальнейшего повреждения спинномозговые нервы, корешки, функции спинного мозга. В случае необходимости параллельно с вправлением мягких мозговых оболочек устанавливают шунт в виде полой трубки, который остается в организме пожизненно.
Шунтирование необходимая профилактическая мера, призванная обеспечить отток жидкости и предотвратить гидроцефалию. В дальнейшем требуется регулярное наблюдение невролога и педиатра.
Хирургическое лечение патологического дефекта проводится преимущественно у детей, в экстренном порядке, чтобы предупредить развитие осложнений и сохранить двигательную активность функции мочевой и пищеварительной системы. Процесс разрушения необратим. Внутриутробная операция по исправлению дефекта позвоночника широко не практикуется, т.к. чревата большим риском и для матери и для плода. У взрослых показанием к операции является наличие заболеваний неврологического характера. В целях профилактики осложнений больным назначается ношение корсетов, массаж, курсы физиотерапии и лечебная гимнастика.
Степени заболевания
Расщепление позвонков наблюдается чаще всего в соединениях тел сегментов L5 и S1, и протекает в формах средней тяжести и тяжелой.
При средней тяжести расщепляются позвонки. Их функция утрачивается, но спинной мозг либо не затрагивается, либо повреждается незначительно. После операции есть шансы на восстановление утраченных функций мозга.
При тяжелом течении все действия сконцентрированы на облегчении симптоматики и контроле функционирования органов. На полное восстановление рассчитывать не приходится.
Спина бифидо может протекать в трех стадиях:
Спина бифида окульта.
Это самая простая форма патологии, которая может не визуализироваться. Дефект в области пояснично-крестцовой зоны определяется лишь посредством рентгена. При рентгенографии просматриваются кисты и опухоли. Для этой стадии характерно отсутствие симптомов. Незначительные признаки патологии появляться у малыша при попытке сделать первые шаги. Кроме всего, симптом, свидетельствующий о наличии проблемы — недержание мочи.
- Миеломенингоцеле — болезнь, которую фиксируют сразу после рождения ребенка. Через дефектный участок кости проступает оболочка мозга, которая в дальнейшем образовывает мешочек с жидкостью. Кожа, покрывающая выпячивание, имеет ямочки, гемангиомы, волосы. Спинной мозг может быть без деформации, а может иметь небольшой дефект.
- Липоменингоцеле — характеризуется тем, что через спинномозговую оболочку проникает липоидная или жировая клетчатка, создавая давление, она нарушает функцию мозга. Иногда в патологическом участке спинномозговой фрагмент замещается жировым или соединительнотканным уплотнением.
От повреждений страдает поясничный отдел, органы, расположенные рядом, теряют способность нормально функционировать (мочевой пузырь, прямая кишка).
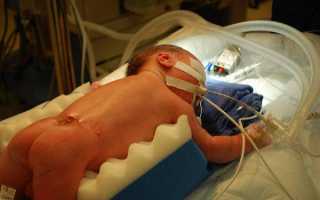
Наиболее сложная аномалия позвоночного столба — миеломенингоцеле. В ходе болезни в место деформации костей выступают оболочки мозга спины, сам мозг, нервные отростки. Чаще всего грыжа открыта и не закрыта кожей. Если у ребенка появляются шансы на выживание, болезнь протекает с неспособностью удерживать мочу и кал, парезами, параличом, умственными отклонениями. Велика вероятность развития гидроцефалии, что требует незамедлительного вмешательства хирургов.
Сразу же после рождения важно создать таким детям стерильные условия, так как в большинстве случаев новорожденные погибают от инфицирования открытого участка и не доживают до операции
Особые указания
Увеличение лимфоузлов на шее: по какой причине происходит и что делать?
Прогноз
Прогнозы патологии спина бифида могут быть разными, и на это влияет много факторов. В первую очередь прогноз зависит от того, насколько сильно подвергается опасности спинной мозг, а также сколько дополнительных аномалий сопровождает процесс развития.
Если и без того сложное течение миелодисплазии развивается с гидроцефалией, патологиями органов таза, деформациями костей и разрушением суставных поверхностей, с прогрессирующим дефицитом функции мозга спины и нарушением циркуляции крови в нижних конечностях. Как завершится терапия, зависит от характера нарушений, своевременности начатого лечения, профилактических мероприятий после оперативного вмешательства, направленных на недопущение осложнений.
Говорить о неблагоприятном прогнозе можно при расположении нарушения в грудном отделе позвоночного столба. При кифозе, гидроцефалии, начальных стадиях развития гидронефроза, дополнительных врожденных пороках прогноз неоднозначный. Все зависит от состояния организма и качества лечения. При должном уходе дети могут чувствовать себя хорошо.
При дисфункции почек и осложнении после шунтирования мозговых желудочков, болезнь часто приводят к летальному исходу детей постарше.
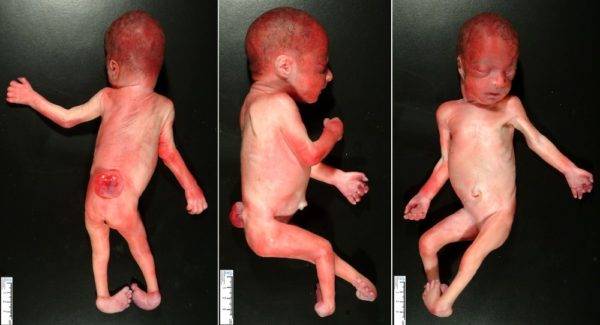 Спина бифида (spina bifida occulta, скрытое расщепление позвонков, расщелина позвоночника)
Спина бифида (spina bifida occulta, скрытое расщепление позвонков, расщелина позвоночника)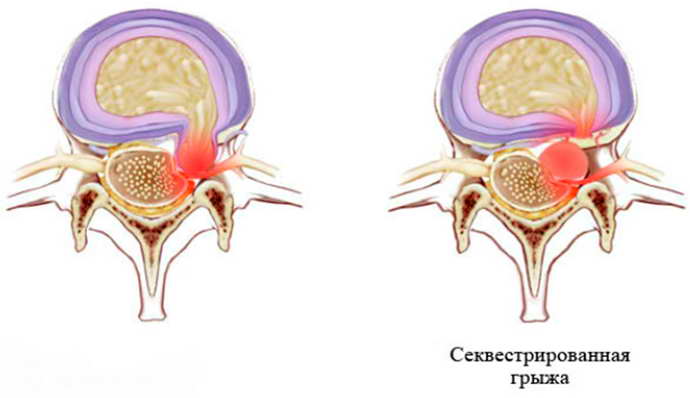 Секвестрированная грыжа позвоночника
Секвестрированная грыжа позвоночника Грыжа диска шейного отдела позвоночника
Грыжа диска шейного отдела позвоночника

 Грыжа шейного отдела позвоночника 3мм
Грыжа шейного отдела позвоночника 3мм Грыжа шейного отдела позвоночника: оперировать или нет?
Грыжа шейного отдела позвоночника: оперировать или нет? Чем опасна грыжа шейного отдела позвоночника и как ее лечить?
Чем опасна грыжа шейного отдела позвоночника и как ее лечить? Грыжа позвоночника: симптомы, диагностика, лечение и реабилитация
Грыжа позвоночника: симптомы, диагностика, лечение и реабилитация