Содержание
- 1 Крестец —
- 2 Как внешне можно выявить?
- 3 Причины болезней позвоночника
- 4 Переходный люмбосакральный позвонок — особенности синдрома Бертолотти у детей
- 5 Нетипичные изменения: их причины и симптомы
- 6 Переходный пояснично-крестцовый позвонок
- 7 Лечение
- 8 Заболевания
- 9 Виды и диагностика
- 10 Анатомия позвоночного столба
- 11 Симптомы
- 12 Причины и классификация
- 13 Методы диагностики дефекта
Крестец —
Крестцовые позвонки, vertebrae sacrales, в юности срастаются в одну кость — крестец, os sacrum. Это сращение является приспособлением к несению большой нагрузки, испытываемой крестцом у человека вследствие его вертикального положения. Крестец имеет треугольную форму с основанием, basis ossis sacri, обращенным вверх, и вершиной, apex ossis sacri, — вниз. Передний край основания крестца вместе с телом последнего поясничного позвонка образует выступающий вперед угол — мыс, promontorium.
Передняя, или тазовая, поверхность крестца, facies pelvina, вогнута. На ней заметны места сращения тел позвонков в виде поперечных линий, lineae transversae, а по концам этих линий — тазовые крестцовые отверстия, foramina sacralia pelvina. На дорсальной поверхности крестца им соответствуют foramina sacralia dorsalia. Вдоль нее идут 5 гребней, образовавшихся от слияния отдельных частей позвонков, а именно: от сращения остистых отростков — непарный гребень по средней линии, crista sacralis mediana, по сторонам его — парные промежуточные крестцовые гребни, cristae sacrales intermediae (места сращения суставных отростков), и еще латеральнее — парные латеральные крестцовые гребни, cristae sacrales laterales (места сращения поперечных отростков). Кнаружи от крестцовых отверстий находятся образовавшиеся от слияния поперечных отростков и крестцовых ребер латеральные части крестца, partes laterales.
На латеральных сторонах их находятся изогнутые наподобие ушной раковины (auricula) суставные поверхности, facies auriculares, для соединения с подвздошными костями. Кзади от каждой из них располагается крестцовая бугристость, tuberositas sacralis (место прикрепления мышц и связок).
Внутри крестца проходит крестцовый канал, canalis sacralis, который является продолжением позвоночного канала. Вследствие исчезновения у человека хвоста и редукции хвостовой мускулатуры редуцируются соответственные части крестцовых позвонков, поэтому крестцовый канал в нижней своей части не замыкается, а открывается крестцовой щелью, hiatus sacralis (hiatus — щель).
Какие анализы и диагностики нужно проходить для Крестца:
Рентген крестца
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Крестце или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
| (+38 044) 206-20-00 |
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на форуме. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации о Крестце на сайте, которые будут автоматически высылаться Вам на почту.
Другие анатомические термины на букву «К»:
| Кисть |
| Крайняя плоть (препуций) |
| Клитор |
| Коленный сустав |
| Кровь |
| Кишечник |
| Кровеносные сосуды |
| Конечный мозг |
| Костная ткань |
| Костный лабиринт |
| Клетка |
| Кадык (адамово яблоко) |
| Кровеносные капилляры |
| Капилляры |
| Кость |
| Кости голени |
| Кости стопы |
| Ключица |
| Копчиковые позвонки |
| Копчик |
| Кости запястья |
| Колено |
| Кора головного мозга (плащ) |
| Кожа |
| Красный костный мозг |
| Клапан аорты |
| Кровобращение плода |
| Крестцовое сплетение |
| Копчиковое сплетение |
| Клетчатка глазницы |
| Конъюнктива глаза |
| Клиновидная кость |
| Кости лица |
| Кости предплечья |
| Кости кисти |
| Кости пальцев кисти |
| Кости пальцев стопы (фаланги) |
| Квадратная мышца поясницы |
Как внешне можно выявить?
Итак, для выявления сакрализации в домашних условиях проделайте следующие действия:
- Стать прямо.
- Пятки сводим вместе, носки оттопыриваем в стороны.
- Наклоняемся в попытке коснуться пола руками.
- Измерьте расстояние от кончиков пальцев до пола, если попытка не увенчалась успехом.
Если расстояние от кончиков пальцев до пола превышает 4-5 сантиметров, стоит пройти обследование. Но помните, перед проделыванием этого теста стоит размяться, иначе данные могут быть неверны.
Причины болезней позвоночника
Существуют некоторые факторы риска, предрасполагающие к появлению заболеваний опорно-двигательного аппарата, включая повреждения хребта:
Ведение малоподвижного образа жизни. В современности существует специальный термин данному явлению – гиподинамия. В век технического прогресса, когда человек начал передвигаться к месту работы с помощью транспорта, ежедневный расход энергии существенно сократился, что и привело к заметным ухудшениям качества здоровья. Лица с гиподинамией часто сталкиваются с нарушением кровообращения, слабостью, ожирением и мышечной атрофией. Последний пункт напрямую связан с болями в спине при малейшем напряжении, включая ходьбу и сидение.
Чрезмерный физический труд. Если человек работает на вредном производстве и вынужден поднимать большой вес, не имея соответствующей подготовки, со временем он рискует заработать повреждение позвоночника. Это приводит к раннему течению остеохондроза, ишиасу, радикулиту, грыжам. В группе риска строители, грузчики, работники заводов.
Наличие плоскостопия или сколиоза. Если позвоночник искривлен, то нагрузка на мышцы распределяется неправильно, что приводит к серьезным ухудшениям, включая дисбаланс и функциональные нарушения. На фоне плоскостопия наблюдается неверное распределение нагрузки по стопе, что также негативно отражается на состоянии здоровья позвоночника.
Беременность. Во время этого положения происходит быстрая и стрессовая перестройка организма матери. Тяжелому воздействию подвергается сердце, сосуды, внутренние органы, ухудшаются функциональные показатели многих систем организма. Также страдает позвоночник, соединительные ткани, ведь связки и сухожилия сильно размягчаются. Наиболее подвержены риску со стороны нарушений позвонки поясничного отдела. Стремительно растущая масса тела создает дополнительное отягощение, поэтому мышцы спины сильно перегружаются. Сильно выпячивается вперед живот до больших размеров, что изменяет центр тяжести вперед, создавая дополнительную нагрузку на поясницу. В результате возникают сильные боли. По этой причине многие женщины во время гестации испытывали сильный дискомфорт в позвонках. Использование поддерживающих бандажей частично облегчает состояние беременной.
Ранее перенесенные травмы позвоночника. Если у человека были падения, случаи повреждений, то травматизм приводит к ухудшениям состояния спины со временем. Риски возникновения позвоночных грыж после физических повреждений существенно возрастают.
Нет правильного питания, присутствует лишняя масса тела. У лиц с избыточным весом повышен риск проблем с пояснично-крестцовым отделом, так как на него ложится существенная нагрузка. Также у лиц с ожирением отсутствует прочный мышечный каркас, поэтому спина не справляется с хроническими перегрузками, что приводит к поражениям позвонков. Неправильное питание бедно минералами и витаминами, что негативно сказывается на состоянии здоровья организма.
Наличие врожденных патологий. Некоторые внутриутробные деформации способствуют появлению ухудшений со стороны опорно-двигательного аппарата и тел позвонков уже во взрослом возрасте.
Возрастной фактор
Важно учитывать, что по мере старения организма возникают нарушения со стороны опорно-двигательного аппарата, связанные с дегенеративно-дистрофическими процессами в теле.
При появлении дискомфорта в позвоночнике важно обратиться вовремя к врачу. На неполадки со здоровьем указывает стойкие поясни чные боли, чувство скованности, прострелы в стопы, онемение конечностей
В ходе диагностики специалист расспрашивает больного и назначает проведение МРТ или рентгена. Результаты такого исследования обеспечивают правильную постановку диагноза в большинстве случаев. Затем назначают соответствующее лечение.
Переходный люмбосакральный позвонок — особенности синдрома Бертолотти у детей
Синдром Бертолотти был впервые детально описан в 1917 году врачом-рентгенологом из Италии Мario Bertolotti (годы жизни 1876-1958) и назван его именем.
Данный синдром включает в себя клинические симптомы нескольких вариантов аномалий перехода в люмбосакральной области позвоночника.
Это, как правило, врожденный порок развития позвоночника, при котором наблюдаются аномалии развития позвоночного столба в пояснично-крестцовой области.
Переходный люмбосакральный позвонок у детей и подростков
До сегодняшнего дня медицина не нашла объяснения возникновения данной врожденной патологии, и этиология синдрома Бертолотти остается пока неизвестной. Не открыт также патогенетический механизм развития данного заболевания, неизвестна точная схема передачи болезни.
Сакрализация и люмбализация (изменение количества позвонков поясничной области) – это аномалии развития позвоночника, которые объединены в понятие переходного люмбосакрального позвонка.
«Переходный» позвонок – это позвонок поясничного отдела позвоночника, который частично или полностью срастается с крестцом, возникает так называемая сакрализация.
Иногда в поясничном отделе формируется лишний позвонок, имеющий большую подвижность и являющийся основной причиной возникающих у человека болей в спине, – так проявляется люмбализация позвонка.
Симптоматика и диагностика синдрома Бертолотти у детей и подростков
Сергей Валентинович Виссарионов, руководитель отделением патологии позвоночника и нейрохирургии НИДОИ им. Г.И.
Турнера, в процессе врачебной практики наблюдая пациентов с синдромом Бертолотти и выполняя оперативное лечение пациентов с врожденными деформациями позвоночника, утверждает, что в большинстве случаев у пациентов детского и подросткового возраста синдром Бертолотти не проявляется никакой явной клинической симптоматикой.
1. Основные симптомы переходного люмбосакрального позвонка – боли.
Но следует учитывать, что боли при синдроме Бертолотти могут иметь также различный характер и интенсивность, поэтому на стадии диагностики от специалистов требуется большое внимание к обследованию больного, чтобы точно поставить диагноз и дифференцировать его от других, похожих по симптоматике заболеваний. 2
Боли при синдроме Бертолотти усиливаются при длительном стоянии человека, при поднятии и переносе тяжелых предметов, при поворотах и наклонах. 3.
В месте патологического переходного люмбосакрального позвонка врач может пропальпировать мышечные уплотнения, очень болезненные при воздействии на них. 4. Боли при синдроме Бертолотти всегда прогрессируют и со временем могут стать невыносимыми. В свою очередь, болевые ощущения могут сопровождаться мышечно-тоническими рефлекторными симптомами в нижних конечностях.
На снимке можно увидеть явные признаки полного или неполного сращения поясничного позвонка L5 с крестцом и крыльями подвздошной кости.
Врачебный осмотр пациента позволяет выявить боль в области сращения поперечного отростка поясничного позвонка L5 с крестцом.
Как лечить переходный люмбосакральный позвонок у детей и подростков?
Медицинская помощь пациенту в таких случаях направлена на обезболивание, с включением противовоспалительной терапии.
В лечение синдрома Бертолотти входят также специальный медицинский массаж поясничного отдела позвоночника, физиотерапевтические процедуры на поясничную область, лечебная физкультура, бальнеолечение.
Больному рекомендуется пользоваться ортопедическим корсетом для того, чтобы уменьшить нагрузку на позвоночник и не провоцировать возникновение болей при движении и наклонах, длительном стоянии и сидении. Пациенту противопоказано поднятие тяжестей и тяжелая физическая работа.
Сергей Валентинович Виссарионов в своей практике часто сталкивается с осложнениями синдрома Бертолотти, когда у пациента развивается радикулит, деформация пояснично-крестцового отдела позвоночника.
Поэтому профессор Виссарионов утверждает, что лечение синдрома Бертолотти у маленьких пациентов должно начаться, как можно раньше, чтобы избежать таких серьезных последствий в дальнейшем.
Решение о тактике лечения принимается на основании тщательного обследования пациента и дифференциальной диагностике с другой патологией этой области.
После проведенного лечения ребенка можно будет оценить результат, который был достигнут, а так же выбрать путь дальнейшей поддерживающей терапии пациента с переходным люмбосакральным позвонком, а также комплекс реабилитационных мероприятий для улучшения качества жизни маленького пациента и избавления от болей в позвоночнике.
Нетипичные изменения: их причины и симптомы
Среди типичных аномалий позвоночника встречаются исключения – другие неказуистические случаи аномалий. Их выделяют в отдельную группу, так как они могут быть как врожденными, так и генетически зависимыми. В большинстве случаев такие пороки не угрожают жизни человека, но среди них встречаются и смертельно опасные аномалии.
Синдром Клиппеля Фейля
Люди с синдромом Клипеля вынужденно ходят с гордо поднятой, а иногда и запрокинутой назад головой. Такое положение головы связанно с аномальным сращиванием шейных позвонков. Иногда могут сращиваться и первые грудные позвонки. При такой аномалии шея неестественно укорачивается. Одним из признаков синдрома Клиппеля является смещение линии роста волос на затылке ниже.
Если порок распространился на большое количество позвонков, в дальнейшем начинаются развиваться осложнения, связанные с изменениями и деформацией спинного мозга.
В связи с укорочением шейного отдела, вынужденно деформируются сосуды, проходящие в этой области. Так как сосуды спинно-мозгового канала отвечают за питание мозга, повышается риск развития внутричерепных отеков, проблем с мягкими оболочками мозга.
Чаще всего из-за сдавливания нервных корешков наблюдается:
- слабость верхних конечностей,
- потеря чувствительности кожных покровов на плечах и шее,
- парезы рук.
Такой порок развивается внутриутробно, поэтому обнаруживается сразу после рождения ребенка.
Добавочные шейные ребра
Аномалия связана с появлением дополнительных ребер в зоне 7 шейного позвонка, который стандартно крепится к грудине. Реже ребро может вырасти с 6 позвонка. Внешне такой порок может проявляться более длинной грудиной. Но в большинстве случаев человек узнает о такой аномалии случайно, так как яркой симптоматики порок обычно не дает.
В редких случаях человек с добавочными ребрами может жаловаться на слабость рук и повышенную потливость. Если аномальные ребра пережимают сонную артерию, наблюдаются признаки нарушения мозгового кровообращения. При этом страдают сосуды лица – кожа здесь приобретает синюшный оттенок.
Если же нарушено венозное кровообращение, отекает шея и лицо. При сильной отечности с опухолевыми мешками диагностируется слоновья болезнь. Голова становится при этом невероятно тяжелой. Поэтому дети с таким пороком не в состоянии поддерживать голову, а иногда при закидывании головы назад начинают задыхаться.
Спина Бифида
Диагноз спина Бафида – это собирательное понятие, под которым определяются пороки, связанные с недоразвитием задней поверхности позвоночника, обычно в поясничной области.
Существует несколько форм аномалии:
- Скрытая форма, при которой наблюдается незначительная щель в позвоночнике, не приводящая к выбуханию позвоночника. Порок может проявляться наличием небольшого пятна или впадины в районе аномалии, а также проблемами с работой тазовых органов.
- Менингоцеле – дефект в позвоночнике имеет умеренный характер, оболочки спинного мозга выходят за пределы позвоночного канала, сам же мозг остается в пределах канала. Клиническая картина порока проявляется наличием нарушений работы мочевого пузыря, кишечника, парезом нижних конечностей. Проблема решается хирургическим путем.
- Миеломенингоцеле – самая тяжелая форма спины Бафида, при которой происходит выбухание спинного мозга через щель в позвоночнике. Причем такая грыжа может быть неприкрыта мышечными тканями и даже кожными покровами. Сопровождается целым рядом других пороков развития вплоть до паралича.
При грубых дефектах развития невральной трубки, что наблюдается при полном незаращивании позвоночника, ребенок гибнет сразу после рождения или еще внутриутробно.
Переходный пояснично-крестцовый позвонок
Границы отделов позвоночника не стабильны: пограничный позвонок одного отдела может принимать морфологические черты соседнего, уподобляться ему (ассимилироваться). Ассимиляции наблюдаются во всех переходных границах отделов позвоночника. Большое практическое значение имеют ассимиляции в пояснично-крестцовой границе — сакрализации и люмбализации. Обе эти аномалии развития удобнее рассматривать вместе как «переходный позвонок» в пояснично-крестцовой границе.
Происхождение переходного позвонка — сакрализации и люмбализации — объясняется особенностями онтогенетического развития. Некоторые авторы возникновение сакрализации и люмбализации считают результатом своеобразия закладки точек окостенения в позвонках. При закладывании лишних точек окостенения в V поясничном позвонке возникает сакрализация, при отсутствии некоторых из комплектных точек окостенения — люмбализация.
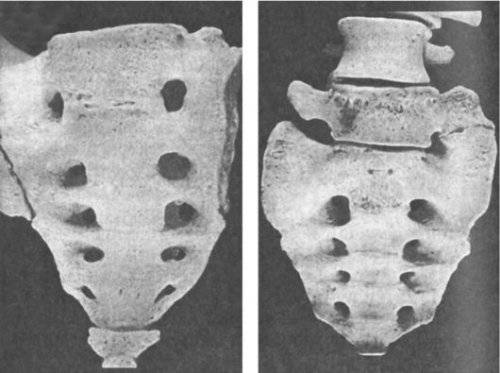
Рис. 2. Типы сакрализации: 1 — неполная двусторонняя; 2 — двусторонняя составная; 3 — двусторонняя костная; 4 — односторонняя суставная; 5 — односторонняя костная; 6 — двусторонняя костно-суставная.
Форма и степень ассимиляции переходного позвонка весьма разнообразны (рис. 1 и 2). Ассимиляция проявляется главным образом в изменении поперечных отростков позвонка. В одних случаях наблюдается только расширение одного или обоих поперечных отростков в последнем поясничном позвонке, в других — выраженные их деформации, характеризующиеся соединением с боковыми массами крестца.
Соединения бывают костные, посредством хряща, соединительной ткани и иногда в виде сустава, что и образует неподвижные и подвижные формы ассимиляций. Первые являются бессимптомными аномалиями, вторые могут осложняться деформирующим артрозом и сопровождаться теми или иными клиническими проявлениями (боли, ограничение подвижности, иногда рецидивирующие радикулиты и люмбоишиальгия).
Среди полных форм переходного позвонка различают костные, суставные и костно-суставные формы. При костных формах поперечные отростки позвонка полностью спаиваются с боковыми массами крестца, при суставных — образуются синхондроз, синартроз и истинный сустав; костно-суставные формы характеризуются синостозом одного из увеличенных поперечных отростков и синхондрозом другого поперечного отростка с боковой массой крестца.
Суставные отростки ассимилированного поясничного позвонка обычно остаются обособленными, не сращенными даже при полном костном слиянии поясничного позвонка с крестцом, что указывает на происхождение I крестцового позвонка при шестипозвонковом крестце из поясничного позвонка. Неполные ассимиляции также бывают двусторонними и односторонними.
Люмбализация (при наличии четырехпозвонкового крестца) встречается весьма редко. Нужно учитывать, что люмбализация может быть и при пятипозвонковом крестце, если последний крестцовый позвонок происходит из копчика, то есть является ассимилированным первым копчиковым. Люмбализация обнаруживается весьма редко — в единичных случаях на многих сотнях рентгенограмм пояснично-крестцового отдела позвоночника. Переходный позвонок, имеющий черты крестцового, практически можно считать выражением сакрализации.
Точное определение численных вариаций сакрализации и люмбализации требует счета позвонков всех отделов позвоночника, начиная с I шейного.
Лечение
После установления диагноза врач назначает консервативное или хирургическое лечение. Выбор метода зависит от выраженности патологии, общего состояния и возраста пациента.
При невыраженных пороках развития позвонков пациентам рекомендуют:
- мануальную терапию,
- массаж,
- лечебную гимнастику,
- плавание, аквааэробику,
- ношение корсетов,
- физиотерапевтические процедуры: мышечную стимуляцию, вакуумную терапию, электрофонофорез.
ЛФК
При аномалиях позвоночника лечебная гимнастика помогает укрепить мышечный корсет, уменьшить деформацию, стабилизировать позвоночник, улучшить функцию сердечно-сосудистой и легочной систем. Комплекс методов ЛФК, применяемых при консервативном лечении, включает лечебную гимнастику, упражнения в воде.
Комплекс упражнений подбирается индивидуально для каждого пациента. Все комплексы ЛФК традиционно начинаются с упражнений по разгрузке позвоночника.
Классические упражнения:
- ходьба на четвереньках —, длительность выполнения 2-3 минуты,
- «,вытяжение», позвоночника — лежа на спине, больной пятками тянется «,вниз»,, макушкой – «,вверх», по 10-15 секунд,
- велосипед — лежа на спине, руки за головой или вдоль туловища, пациент ногами совершает движения, имитирующие езду на велосипеде,
- ножницы — лежа на спине, руки за головой или вдоль туловища, больной выполняет скрестные горизонтальные и вертикальные махи ногами.
Операция
При тяжелых аномалиях, выраженном корешковом синдроме, грыже спинного мозга проводят хирургическое лечение.
Цель операции заключается в коррекции и стабилизации деформации позвоночника эндокорреторами различных систем, восстановлении баланса туловища, а также устранении болей в спине, улучшении функции сердечно-сосудистой и дыхательной систем, вызванных деформацией позвоночника.
Операция помогает остановить дальнейшее прогрессирование деформации позвоночника.
При бабочковидном позвонке проводят следующие виды операций:
- спондилодез — операция по фиксации смежных позвонков,
- спондилодез с внедрением металлоимплантов,
- полное удаление патологического позвонка и коррекция деформации.
Заболевания
Болезни крестцового отдела не проходят незамеченными. Их всегда сопровождают болевые ощущения разной интенсивности. Но необходимо учитывать, что боль может быть связана не только с патологиями в крестце, но и с болезнями внутренних органов. К заболеваниям, которые могут спровоцировать болезненность в крестцовом отделе можно отнести:
- Нарушения в работе почек.
- Воспаление простаты у мужчин.
- У женщин болезни репродуктивной сферы.
Для избавления от симптомов надо поставить точный диагноз.
Чаще всего болевой синдром в крестце сигнализирует о наличии проблем в позвоночном столбе. Заболевания крестцового отдела позвоночника, которые чаще всего провоцируют сакродинию, следующие:
Дегенеративные нарушения на фоне развития остеохондроза. Чаще диагностируется патология в поясничном отделе, но не редко вовлекается в патологический процесс крестец. Заподозрить поражение этого отдела можно по следующим симптомам:
- Болезненность при движениях.
- Развитие боли после любой физической нагрузки.
- Изменение чувствительности кожных покровов на ногах.
- Ослабление силы мышц.
- Ухудшение сухожильных рефлексов.
- Нестабильность крестца. Появляется, когда развивается подвижность позвонков в нижнем отделе позвоночника. Патология не всегда проявляется сразу, длительное время пациент может ничего не ощущать. Но с прогрессированием заболевания повышается чувствительность конечностей к низким температурам, начинают беспокоить болевые ощущения при неосторожных движениях.
- Спондилоартроз. При данном заболевании патологический процесс вовлекает не только костные образования, но и хрящи, связочный аппарат, сухожилия и мышечные волокна. Заподозрить развитие спондилоартроза можно по следующим проявлениям:
- Интенсивный болевой синдром, отдающий в ногу или ягодицы.
- Ухудшается работа мышц, так как происходит защемление нервных окончаний и кровеносных сосудов.
Перечисленные заболевания чаще всего становятся причиной боли в крестце, но можно назвать патологии, которые встречаются редко. К таким относятся:
- Новообразования в районе крестцового отдела. Они могут быть первичными, но чаще всего развиваются из-за проникновения метастаз при раке других органов. Растущая опухоль оказывает давление на соседние ткани и постепенно разрушает костные образования, провоцируя сильную боль.
- Врожденные аномалии развития. К таковым чаще всего относятся: незаращение дужек позвонков или формирование переходного пояснично-крестцового позвонка. Спровоцировать у плода такую патологию может неполноценное питание будущей мамы, если в рационе не хватает важных витаминов и минералов для правильного формирования скелета будущего ребенка. Боли при таких дефектах часто начинают беспокоить после нагрузки, падения на ноги или резких движений.
- Туберкулезное поражение костей позвонков крестца. Проявления зависят от степени поражения позвоночника.
- Истончение костной ткани на фоне развития остеопороза. Заболевание начинает свое развитие из-за нарушения метаболизма кальция.
- Перелом крестца. Такое может случиться при падении на спину. Заподозрить перелом можно по ярко выраженным симптомам:
- Появление резкой боли в нижней части спины, интенсивность болевого синдрома бывает настолько сильной, что беспокоит еще головная боль и головокружение.
- Боль усиливается при глубоком вдохе и любом движении.
- Развитие отечности.
- Образование кровоподтека.
- Сильная боль при попытке сесть.
- Учащенное мочеиспускание.
- Болезненность во время опорожнения кишечника.
- При переломе пациенту становится легче только в лежачем положении, но не на спине, а на животе или боку.
Терапия должна касаться не симптоматики, а непосредственно заболевания, которое провоцирует боли в крестце.
Виды и диагностика
Люмбализация позвоночника может быть диагностирована двух видов. В первом случае, который носит название полный, S1 полностью отделяется от других крестцовых позвонков. В этом случае он становится отдельной анатомической структурой, а на рентгенограмме обнаруживается 6 полноценных позвонков в пояснице вместо положенных 5.
При неполной люмбализации отделяется только та или иная часть первого крестцового позвонка, но остаётся некоторая связь с самим крестцом. В этом случае наблюдается ограничение подвижности в пояснице. Со временем к этой патологии присоединяется и другое заболевание – спондилёз.
Что касается диагностики, то здесь есть несколько критериев, которые помогут правильно поставить диагноз. Среди них необходимо отметить такие факторы, как:
- Уплощение или, наоборот, увеличение поясничного лордоза.
- Жалобы на боли в пояснице и в ногах.
- Выявленный на рентгенограмме дополнительный поясничный позвонок.
- Уменьшение размеров переходного позвонка.
Анатомия позвоночного столба
Позвоночник человека – это сложная система, состоящая из отдельных позвонков, подвижно соединенных между собой с помощью суставов особого строения и множества связок. Для амортизации движений при ходьбе между позвонками располагаются мягкие диски. Они защищают упомянутые элементы от разрушения, а головной мозг от сотрясений. Такое строение обеспечивает подвижность человека, возможность выполнять наклоны, повороты, сохранять равновесие при ходьбе.
Опасность такого сложного строения в том, что внутри каждого позвонка проходит спинномозговой канал, множество нервов и кровеносных сосудов
Поэтому так важно поддерживать позвоночник в правильном положении и оберегать его от травм. Самыми распространенными повреждениями являются вывихи или смещение позвонков, грыжи дисков, деформации тканей
В строении позвоночника выделяют пять отделов:
- шейный;
- грудной;
- поясничный;
- крестцовый;
- копчиковый.
Но из-за особенностей строения нижних отделов их иногда объединяют. Когда говорят «позвонки пояснично-крестцового отдела позвоночника», часто имеют в виду и крестец, и копчик, и поясницу. Ведь они выполняют похожие функции, и даже заболевания и травмы у них похожи.
Симптомы
Согласно медицинской статистике, часто выявляют закрытое расщепление. Прогноз при этой форме благоприятный. При открытом расщеплении появляется грыжевое выпячивание на спине у ребенка, не покрытое кожей и мышцами. Если грыжевой мешок содержит только оболочки спинного мозга, это менингоцеле. Если включает и вещество спинного мозга — менингомиелоцеле.
Болезнь выявляют сразу после рождения ребенка или в первые годы жизни. При нарушениях в формировании позвоночника появляются такие отклонения:
- боль,
- нарушения чувствительности,
- видимые деформации,
- нарушения двигательных функций,
- изменения работы внутренних органов и спинного мозга.
Болезнь проявляется болевым синдромом в том отделе позвоночника, где развилась патология. Боль усиливается, если пациент долго стоит или сидит. При аномалии шейного отдела позвоночника кроме головной боли наблюдается деформация шеи.
Патология в грудных позвонках приводит к неправильному формированию грудной клетки, сдавливанию легких, нарушению сердечной деятельности, появлению неврологической симптоматики. При деформациях в поясничном отделе наблюдается ухудшение работы кишечника в виде запоров, снижение выделительной функции почек, изменение их расположения.
Причины и классификация
Точные причины сакрализации позвонка L5 неизвестны – ученые считают, что нарушение анатомического строения позвоночного столба происходит еще во внутриутробный период. На определенном этапе развития плода происходит закладка точек окостенения, которые впоследствии превращаются в позвонки. Если таких точек становится слишком много, у ребенка возможно развитие аномалий позвоночного столба, в том числе сращивание позвонков. К числу факторов риска, которые могут запустить механизм патологического процесса, относятся пороки внутриутробного развития, воздействия на организм матери вредных веществ, нерациональное питание, вредные привычки.
К числу факторов риска относятся пороки внутриутробного развития
В зависимости от клинического течения заболевания, сакрализация имеет несколько форм. Сращивание позвонков может быть полным или частичным, причем в каждом случае патология может иметь определенные особенности. В зависимости от вида соединения позвонка L5 с крестцом, сакрализация бывает суставной, хрящевой или костной, а также одно- или двухсторонней.
- Суставная сакрализация. В местах соприкосновения отростков пятого позвонка с крестцом формируется суставное соединение. Подвижность поясничного отдела сохраняется, боли отсутствуют или проявляются время от времени.
- Хрящевая сакрализация. Отростки позвонка L5 и крестца соединяются хрящевой тканью (синхондроз). Проявления патологии выражены сильнее, возможен болевой синдром разной интенсивности, неврологические проявления, скованность в области поясницы.
- Костная сакрализация. Полное окостенение участка соединения пятого позвонка с крестцом, которое приводит к серьезному ограничению подвижности и может вызывать сильные боли.
Разновидности сакрализации
Таблица. Формы сакрализации
| Форма сакрализации | Клинические особенности |
|---|---|
| Односторонняя костная | С тканями крестца срастается только одна часть горизонтального отростка позвонка L5, а вторая образует хрящевое соединение. Иногда поперечный отросток остается свободным. |
| Двухсторонняя костная | С боковыми отростками крестца срастаются оба поперечных отростка пятого позвонка. |
| Односторонняя хрящевая | Механизм образования сращивания аналогичен односторонней костной сакрализации, но между частями позвоночного столба образуется не твердое, а хрящевое соединение. |
| Двухсторонняя хрящевая | С крестцом сращиваются оба горизонтальных отростка пятого позвонка, причем между ними образуется хрящевая ткань. |
| Двухсторонняя суставная | Поперечные отростки тела позвонка образуют так называемый ложный сустав (патологию принято называть неоартрозом), который соединяется с боковыми частями крестцами. |
| Односторонняя суставная | Суставное соединение присутствует между тканями крестца и одним отростком тела позвонка. |
Кроме того, сакрализация L5 может быть истинной или ложной. Истинная сакрализация – врожденная аномалия, которая может протекать в формах, которые были описаны выше. При ложной разновидности наблюдается отложение солей (оссификация), которая и приводит к сращиванию тканей между собой. Подобное состояние характерно для некоторых заболеваний опорно-двигательного аппарата (например, болезнь Бехтерева) и пожилого возраста. Патологии, напоминающие сакрализацию L5, встречаются и при спондилезе, но сращивание позвонков в этом случае вызывают остеофиты – костные образования по краям тел позвонков.
Нередко причиной болей в крестце является ложная сакрализация, вызванная различными патологиями костной ткани
Методы диагностики дефекта
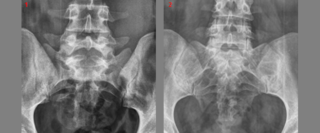
Выявить позвонок l6-s1 можно по результатам комплексной диагностики:
- рентгенологического исследования;
- компьютерной томографии.
Первое диагностическое мероприятие дает сведения относительно количества позвоночных тел в поясничном и крестцовом отделах. Это позволяет выявить изменения, характерные для аномалии, и дифференцировать люмбализацию от сакрализации. Кроме того, по результатам исследования определяют форму патологии (полную или неполную).
Также рентгенологическое исследование показывает, насколько уменьшена высота межпозвонкового диска, имеется ли сужение пространства между последним костным телом поясницы и первым крестцовым. По результатам рентгена определяют истинную и ложную люмбализацию. Последняя характеризуется скоплением солей кальция между поясничными и крестцовыми позвонками, что ошибочно принимают за аномалию строения позвоночника.
 Переходный люмбосакральный позвонок s1
Переходный люмбосакральный позвонок s1 Стресс-перелом ножки позвонка
Стресс-перелом ножки позвонка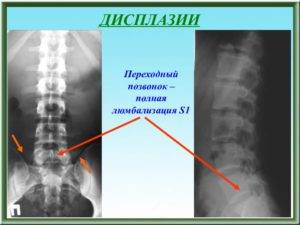
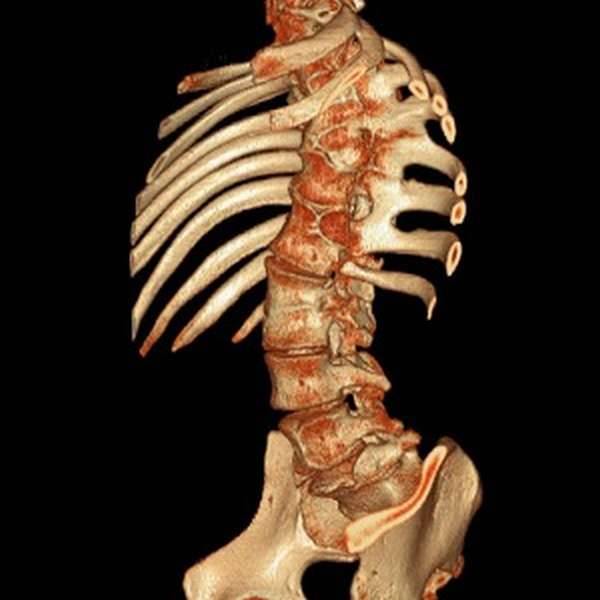
 Компрессионный перелом поясничного отдела позвоночника
Компрессионный перелом поясничного отдела позвоночника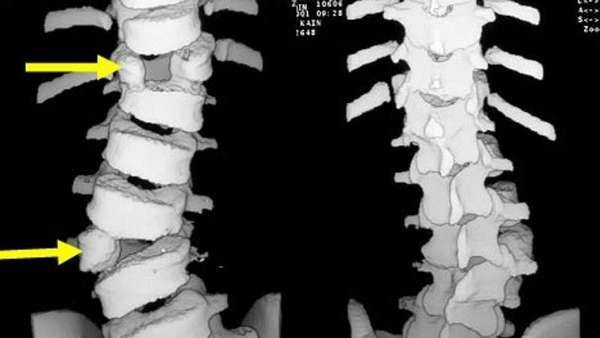

 Перелом остистого отростка позвоночника: симптомы, как лечить
Перелом остистого отростка позвоночника: симптомы, как лечить Тянет низ живота и спина в копчике тянет
Тянет низ живота и спина в копчике тянет Смещение шейных позвонков: причины, симптомы и способы коррекции такого состояния
Смещение шейных позвонков: причины, симптомы и способы коррекции такого состояния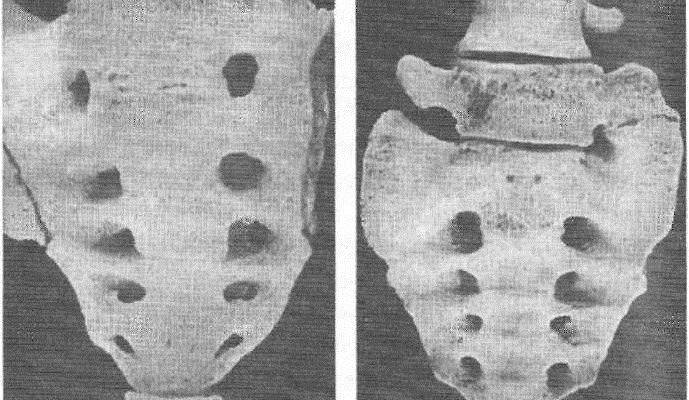 Что такое люмбализация позвонка
Что такое люмбализация позвонка