Содержание
- 1 Основные симптомы
- 2 Возможные осложнения
- 3 Эпидемиология
- 4 Этиология и патогенез
- 5 Как получить от государства РФ 260 000 рублей: кому положено, куда обращаться
- 6 Классификация
- 7 Симптомы и признаки ↑
- 8 Лечение
- 9 Лекарства
- 10 Лечение
- 11 Причины
- 12 Венозные тромбоэмболические осложнения
- 13 Что чувствует пациент при синдроме?
- 14 Диагностика
- 15 В каком банке дадут ипотеку без первоначального взноса: обзор банков
- 16 Профилактика
- 17 Симптомы
Основные симптомы
Миофасциальный синдром ощущается как перемена от состояния острой боли в одной из пораженных мышц к состоянию ремиссии, когда пагубное влияние триггера ослабляется. Во время синдрома МБ появляются острые болезненные ощущения в одной из мышц, которые заставляют находиться в определенной позе, ограничивающей свободу движений.
Симптомы, помогающие диагностировать у больного наличие синдрома:
- Место триггера можно определить, нажав на него. Боль рядом с точкой выражена в меньшей степени, чем в эпицентре.
- При зажатии триггера наблюдается судорога в пораженной мышце.
- Болевая точка чаще всего ощущается внутри мышцы.
- Над триггером отмечается изменение цвета и влажности кожного покрова.
- Боль отражается длительное время в соседних мышцах.
- Ощущения сменяются от острой боли до лёгкого дискомфорта.
- Растяжение мышц и воздействие на точку усиливает воздействие симптомов.
Возможные осложнения
Спазмы аккомодации способны вызвать различные негативные реакции, которые будут иметь индивидуальные характеристики. Ложная миопия осложняется в прямой зависимости от возрастного периода и наличия сопутствующих заболеваний органов зрения.
На фоне постоянного перенапряжения реснитчатой мышцы, происходит увеличение глазных яблок, с дополнительными нарушениями в зрении. Малыши, с имеющейся дальнозоркостью среднего и высокого типа, подвержены возникновению сходящегося косоглазия и амблиопии (синдрому ленивого глаза). Игнорирование развития недуга приведет к образованию истинной близорукости высокой степени.
При отсутствии сопутствующих болезней глаз, ложная близорукость перерастает в истинную, а острота зрения утрачивается навсегда. Изначально болезнь проявляется слабой степенью миопии, с возможным дальнейшим прогрессированием. Реснитчатая мышца глаза продолжает излишне перенапрягаться, вызывая дальнейший рост глазных яблок.
При отсутствии адекватного лечения, образуется прогрессирующая близорукость. Данный вариант патологии излечивается исключительно хирургическим вмешательством. Коррекция зрения лазерной терапией – процедура, которая проводится исключительно на платной основе.
Излишнее увеличение объемов глазных яблок приводит:
- к помутнению стекловидного тела органа зрения,
- отслаиванию структур сетчатки.
В худших вариантах развития заболевания изменение форм глаз приведет к слепоте.
Эпидемиология
Этиология и патогенез
Этиология МФС обусловлена врожденными и приобретенными аномалиями. Основная причина патологии — статическое перенапряжение мышцы или ее длительное нахождение в нефизиологичном положении.
Патологии, провоцирующие возникновение синдрома:
- Разница в длине нижних конечностей и неравномерное распределение физической нагрузки на разные группы мышц.
- При искривлении позвоночника раздражаются близлежащие нервы, что заканчивается спазмом мышц спины. Причинами миофасциальные боли являются сколиоз, кифоз, лордоз и их сочетания.
- При воспалении внутренних органов и деструкции суставов компенсаторно создается мышечный корсет, защищающий пораженный орган и обеспечивающий неподвижность поврежденной или больной части тела. При артритах и артрозах триггерная точка расположена в мышцах, окружающих воспаленный сустав.
- При остеохондрозе шейного отдела возникает паравертебральная боль, иррадиирующая в затылок, ключично-лопаточное сочленение, руки. Поражение поясничного отдела проявляется острой болью по ходу седалищного нерва.
- Растяжения мышц и ушибы также сопровождаются образованием триггерных точек после физической нагрузки.
- Общая или локальная гипотермия приводит к развитию МФС. Причиной лицевой формы патологии является сильный ветер в лицо или сквозняк. У больных спазм мышц не позволяет открыть рот и вызывает боль во время еды, которая сопровождается характерными щелчками.
- При дефиците витамина В развитие синдрома связано с нарушением нервной проводимости.
- Неправильное лечение переломов.
- Интоксикация некоторыми медикаментами – антагонистами кальция, бета-адреноблокаторами, сердечными гликозидами, обезболивающими средствами.
- Некоторые соматические заболевания: ИБС, амилоидоз, гемохроматоз, нейромышечные патологии, ожирение, аутоиммунные заболевания.
Факторы, провоцирующие развитие МФС:
- Старение организма.
- Длительная монотонная работа.
- Не подходящая по размеру одежда, сдавливающая мышцы и фасции.
- Постоянные стрессовые и конфликтные ситуации провоцируют мышечное напряжение, которое не проходит даже после полного морального успокоения. Длительное и упорное психоэмоциональное расстройство заканчивается развитием МФС.
- Лица, занятые умственным трудом и ведущие сидячий образ жизни, могут испытывать чрезмерную нагрузку на неподготовленные мышцы, что также становится причиной МФС.
Процесс формирования триггерных точек сопровождается болью, гипертонусом пораженных мышц, ухудшением их сократимости, появлением вегетативных расстройств и зоны отражения.
Патогенетические звенья синдрома:
- сбой в функционировании центральной и периферической нервной системы,
- аномальная импульсация от мозга к мышцам,
- хаотичность электрических сигналов, идущих от мышц к мозгу,
- самопроизвольное сокращение мышц,
- возникновение рефлекторных мышечных спазмов,
- развитие миофасциальной боли.
Синдром развивается в ответ на стимуляцию нервов, причинами которой становятся: отечность воспаленных мягких тканей, физическое перенапряжение, механическое воздействие.
Как получить от государства РФ 260 000 рублей: кому положено, куда обращаться
28. 04. 2018
Классификация
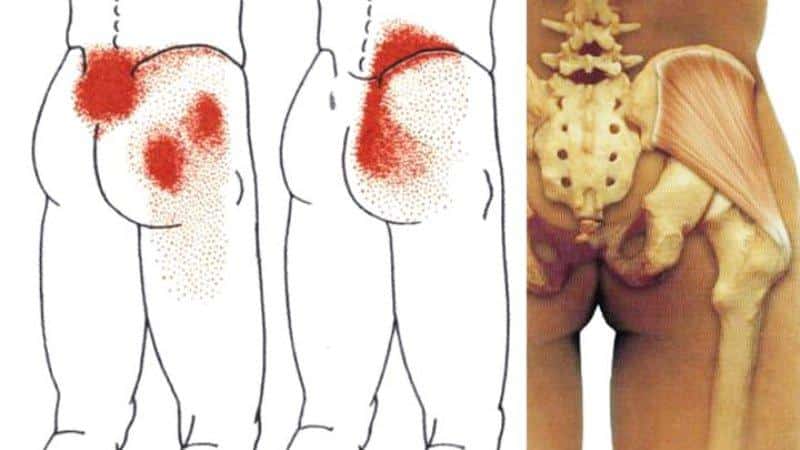
Миофасциальный синдром средней ягодичной мышцы
Миофасциальные боли и дисфункции в медицине разделяются по зоне поражения. Синдром может поражать разные места и группы мышц, в частности:
- лица и головы;
- грудного отдела;
- живота;
- поясничного отдела позвоночника;
- шейного отдела;
- в ногах и руках.
Чаще всего недуг поражает спину и лицевые мышцы.
Поражение лица выражается такими главными клиническими признаками:
- болевыми ощущениями жевательных мышц;
- хрустом в височно-челюстном суставе;
- спазмом мышц лица.
Уплотнения в лицевых мышцах могут провоцировать появление головных болей. Это нередко проявляется вследствие напряжения мышц. Болевые ощущения в лобовой и височной зоне могут указывать на наличие болевых точек трапециевидной мышцы. Когда возникает напряжение мускулатуры шеи, в области затылка проявляется спазм.
Поясничная область может поражаться по многим причинам. Среди них различают и раковые метастазы, и остеомиелиты, и грыжи. Но самой частой служит чрезмерная нагрузка на поясницу и смещение позвоночных дисков.
Если своевременно обратиться к доктору и подобрать правильное лечение миофасциального синдрома, выздоровление наступит очень быстро. В противном случае, боль приведет к формированию триггерных точек в данной зоне.
Боли также могут затрагивать седалищный нерв и проходить по ноге до самой ступни, также ощущения могут отдавать и в пах.
Поражение в грудном отделе и боли живота могут указывать на развитие серьезных патологий. Как правило, больные жалуются на боли в грудине. Дискомфорт в животе нередко путают с патологиями желчного пузыря или принимают симптомы за инфекцию органов малого таза.
Иногда недуг дает о себе знать в результате множества патологических процессов ЖКТ либо сердечнососудистой системы. Чтобы установить правильный диагноз, доктор должен направить больного на детальное исследование.
Симптомы нарастают при выполнении движений пораженными мышцами
Если патология распространяется на шейные мышцы и мускулатуру плеча, тогда уплотнения формируются вверху трапециевидной мышцы. Болезненность наблюдается в задней части шеи и до угла челюсти. Помимо этого она может быть выражена в области между шеей и плечом. Симптомы нарастают при выполнении движений этими мышцами.
Подобное явление присуще офисным работникам, которые подолгу сидят в одной позе и не следят за осанкой.
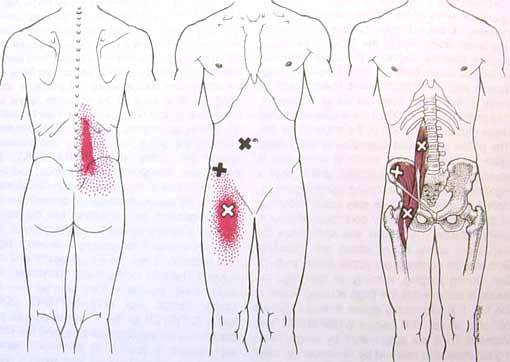
Когда болезнь затронула тазобедренный сустав, болезненность сконцентрирована в зоне паха и бедра. Как правило, те, кто страдает от болевого синдрома, жалуются на болезненность с наружной стороны бедра.
Такое наблюдается очень часто и спровоцировано патологиями органов малого таза. Но специалисты из данной области редко диагностируют подобное явление. Соответственно, чтобы своевременно поставить диагноз, нужно дообследовать пациентов с простатитами, циститами и т.д.
Боли в руке могут быть вызваны уплотнениями, находящимися в зоне лопаток. Регулярное сгибание шеи может давать боли в области локтя и мизинца.
Недуг нередко диагностируется как синдром передней области грудины, радикулопатия и др.
Болезненность, которая сконцентрирована в области голени, а также бедра, может также наблюдаться и в колене. Спазм мускулатуры колена может быть вызван поражением подколенных сухожилий.
Синдром, в основном, развивается на фоне травм и при избыточной физической нагрузке.
Симптомы и признаки ↑
При этом синдроме в мышце обнаруживается болезненное уплотнение – триггерная точка.
Сила пораженной мышцы и ее тонус снижается, появляется также боль, распространяющаяся по направлению к суставу, вегетативные нарушения.
На лице
Проявляется такими симптомами:
- тупая боль в глубине лица (точно локализовать невозможно);
- открывать рот затруднительно (при норме открывания на 4,5-5,5 см он открывается только до 1,5-2,5 см);
- щелканье в суставе височно-нижнечелюстном;
- в жевательных мышцах развивается тяжесть, дискомфорт;
- при жевании мышцы очень быстро утомляются;
- боль отдает в зубы, ухо, глотку, нёбо;
- прощупывание лицевых или жевательных мышц болезненно в некоторых отделах;
- жевать и глотать трудно.
Непостоянные симптомы:
- повышение чувствительности зубов к изменению температуры пищи/питья;
- тики в лицевых мышцах;
- учащенное моргание;
- заложенность ушей;
- шум и звон в ушах.
Симптомы на челюстно-лицевой области
Боли возникают в челюстно-лицевой области; обычно ей предшествует или неправильный прикус, или шейный остеохондроз.
Боль может распространяться в шею, может стать причиной хронической головной боли.
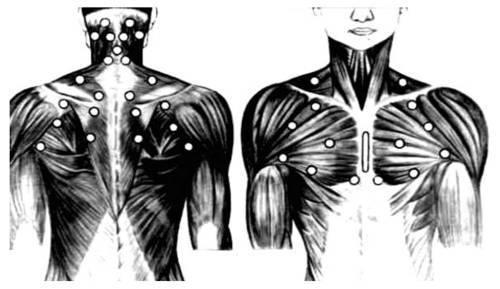
Триггерные точки в этом случае располагаются в области:
- жевательных мышц,
- крыловидной кости,
- верхний участок трапециевидной мышцы,
- верхняя часть грудино-ключично-сосцевидной мышцы (в области височно-нижнечелюстного сустава).
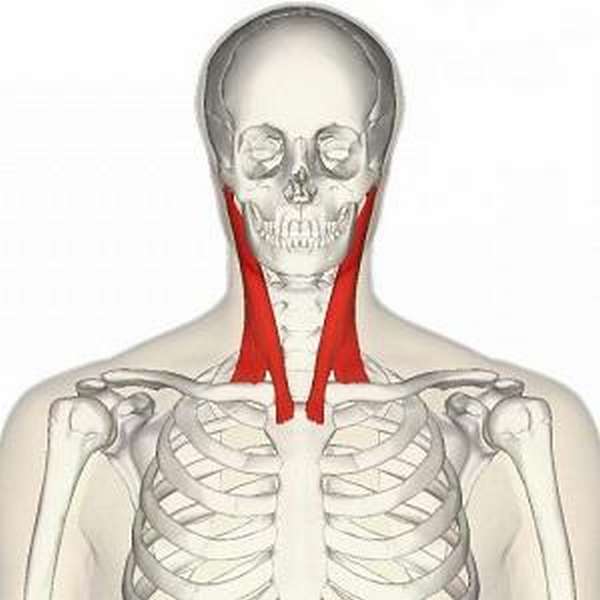
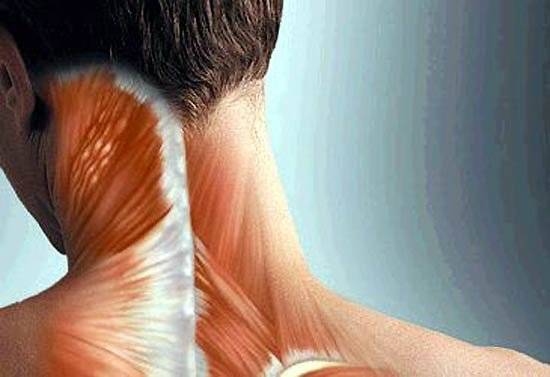
На шее
Человека беспокоит боль в области:
- шеи и плечевого пояса,
- лестничных мышц,
- средней части грудино-ключично-сосцевидных мышц,
- мышцы-трапеции,
- мышцы, поднимающей лопатку,
- подключичных мышц.
Латентные триггерные точки находят во всех вышеперечисленных мышцах, особенно тех, которые располагаются на задней поверхности шеи и спины.
Активные точки-триггеры располагаются обычно вверху трапециевидной мышцы, в мышце, поднимающей лопатку.
Из мышцы-трапеции отраженная боль распространяется на заднюю поверхность шеи и к углу нижней челюсти.
Если триггеры располагаются в мышцах шеи, боль будет отдавать в затылок и область глаз.
Рис.: триггерные точки головы и шеи
Чем больше времени без лечения существует заболевание, тем больше начинают страдать сосуды, проходящие на шее и питающие головной мозг.
Так могут возникать:
- нарушение зрения;
- головокружение;
- неустойчивость при ходьбе или стоянии;
- шум в ушах;
- боль в глазах.
Если долго спазмирована грудино-ключично-сосцевидная мышца, то появляются вегетативные симптомы в одной половине лица: слюнотечение, насморк, слезотечение, боль в одной стороне лица.
На мышцах таза
Этот диагноз ставится, если по результатам осмотра проктологом, урологом или гинекологом была исключена патология «подведомственных» органов.
Это связано с тем, что симптомы данного заболевания очень похожи на органическую патологию этой сферы:
- ощущение инородного тела в прямой кишке;
- боль в промежности;
- дискомфорт или боль во влагалище;
- тазовые боли;
- частое мочеиспускание;
- боль при ходьбе;
- болезненное сидение;
- болезненный акт дефекации;
- боль внизу живота.
Рис.: миофасциальный болевой синдром мышц таза
На плече
Латентные триггеры располагаются обычно в мышцах задних областей шеи и спины.
Отраженная боль идет от трапециевидной мышцы к углу нижней челюсти и задней поверхности шеи.
Синдром мышц нижних конечностей
Триггерные точки располагаются в мышцах бедра и голени, при их прощупывании возникает боль по обеим сторонам или колена, или бедра.
Если триггер – в большеберцовой или длинной малоберцовой мышцах, болеть будет передняя часть ноги или боковая (наружная) лодыжка, соответственно.
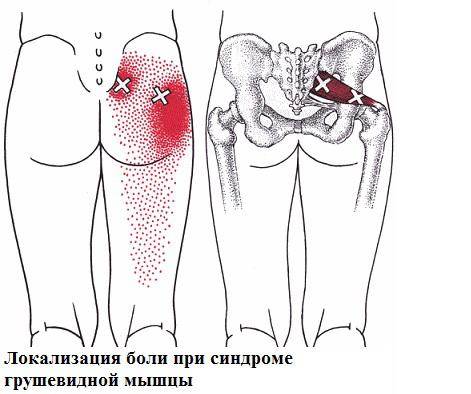
Может также возникать синдром грушевидной мышцы с такими симптомами:
- боль в ягодицах и сзади бедра;
- боль в промежности;
- болезненная дефекация;
- боль при половом акте;
- боль при ходьбе;
- неожиданно возникает боль или дискомфорт прямой кишки.
На верхних конечностях
Мышцы с триггерными точками расположены в нижних отделах лопатки, отраженная боль возникает в руке и кисти.
Из-за схожести симптомов синдром долго лечат как шейный радикулит, плече-лопаточный периартеиит, синдром передней грудной клетки.
Хронический миофасциальный синдром
Постоянно существующая боль в определенной группе мышц вызывает нарушение сна, депрессию и – формирование стереотипной позы, в которой человек меньше чувствует боль.
Так и формируется порочный круг «боль – спазм – боль – спазм». Чем длительнее существует такой круг, тем сложнее его разорвать.
Лечение
Для лечения миофасциального болевого синдрома необходим специфический подход к каждому нуждающемуся. Методы терапии заключаются в использовании средств влияния на соматику и психику пациента, поведение и его эмоции. Выявление патологии на начальной стадии способно предупредить развитие хронического течения патологии и эффективно устранить болевые ощущения.
Лечением этого недуга занимаются следующие специалисты:
- невролог;
- вертебролог;
- ревматолог и другие.
- уменьшить болевые проявления недуга;
- устранить мышечный спазм;
- найти причину патологии и вылечить ее.
Для достижения поставленных целей доктора используют разные методы лечения, такие как:
- медикаментозные;
- физиотерапевтические;
- хирургические.
Медикаментозное
В зависимости о силы болевого синдрома и площади поражения врач может рекомендовать к приему нестероидные противовоспалительные препараты как самостоятельное лечение. Среди них наиболее популярными являются:
- Мелоксикам;
- Диклофенак;
- Нимесулид;
- Ибупрофен;
- Ремесулид.
Выбором лекарственного средства и его дозы занимается исключительно лечащий врач.
При большой интенсивности болевого синдрома прибегают к миорелаксантам:
- Тизанидину;
- Сирдалуду;
- Баклофену.
Эти лекарственные средства способствуют расслаблению мышечного волокна, что уменьшает спазм и может отключить триггерные точки.
В зависимости от психо-эмоционального состояния пациента, для его лечения могут быть использованы успокоительные препараты. Это могут быть лекарства на растительной основе, а при выраженных симптомах – антидепрессанты, которые можно приобрести по рецепту врача.
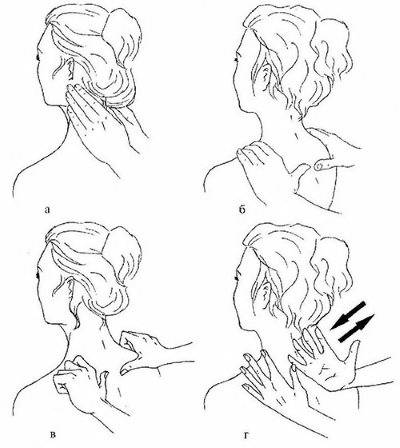
Мануальная терапия
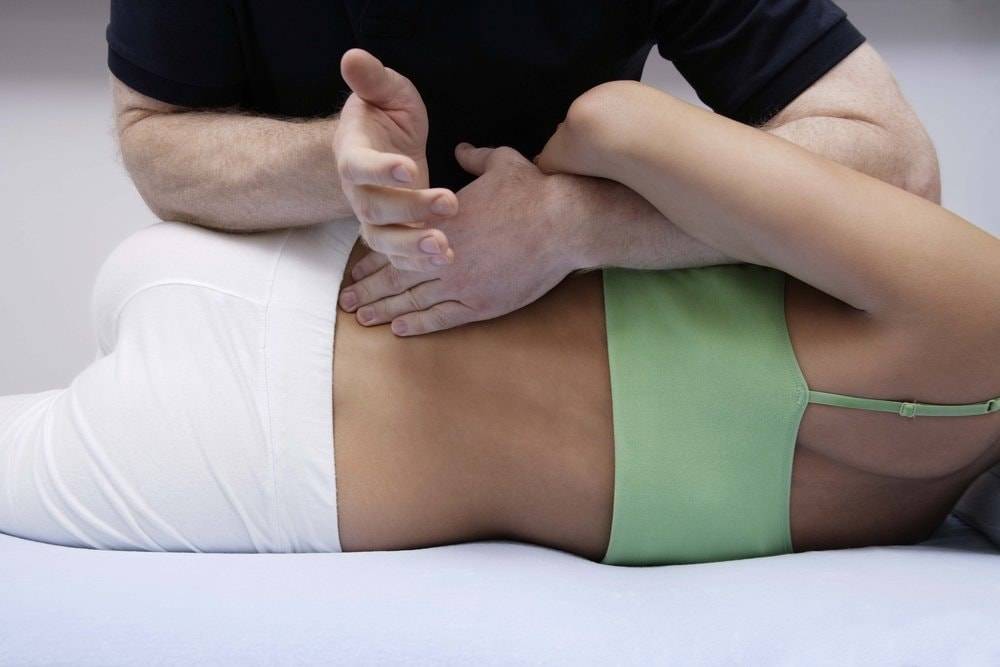 Приемы массажа
Приемы массажа
Очень важным способом лечения данного синдрома является массаж. С помощью специальной техники выполнения происходит влияние на напряженные мышечные волокна, что способствует уменьшению спазма и может спровоцировать усиление тока крови к пораженному участку. Вместе с кровью в очаг воспаления поступают и лекарственные препараты.Постизометрическая релаксация считается одним из методов, которые проявляют максимальную эффективности в терапии фасциального болевого синдрома. С помощью данной техники удается снять напряжение с мышц, которые находятся очень глубоко и не доступны при обычном массажном воздействии.
Рефлексотерапия
Рефлексогенные точки – это особые точки на теле, которые образованы с помощью скопления нервных окончаний и волокон. Эти точки помогают влиять на некоторые реакции и функции, в число которых входит процесс напряжения и расслабления мышц тела.
Массаж с надавливанием определенных точек и иглотерапия – это методы, при помощи которых есть возможность воздействовать на специальные точки для устранения боли. Очень часто улучшение состояния происходит уже после первой процедуры.
Также рефлексотерапия важна при наличии миофасциального синдрома, который вызван недугами позвоночника. С помощью данного метода можно уменьшить боль у пациентов с проблемами со спиной, которые не могут заниматься лечебной физкультурой.
ЛФК
Заниматься лечебной физкультурой рекомендовано при таких проблемах:
- заболевание вызвано неравномерными нагрузками при наличии асимметрии в теле;
- боль появилась после длительного нахождения в недвижимом состоянии после оперативного вмешательства или инсульта;
- появление атрофии некоторых мышц, которое компенсируется перенапряжением других.
Во время терапии миофасциального болевого синдрома важно учитывать разные факторы, к которым относят и возраст пациента, и образ его жизни. По этой причине только опытный специалист способен правильно подобрать методы терапии заболевания, которая будет эффективной у каждого пациента
Лекарства
Лечение
Медикаментозная терапия
Лечение миофасциального синдрома проводят разные специалисты: невролог, мануальный терапевт, альголог (врач по болям). И также в комплексной терапии участвует массажист, инструктор по ЛФК, рефлексотерапевт, физиотерапевт. Их действия направлены на устранение боли, деактивацию болевых точек. Если МФС вызван другими заболеваниями, то проводиться лечение основной патологии.
При остром миофасците применяются следующие лекарственные средства:
- НПВС: Кетопрофен, Диклофенак, Ибупрофен, Нимесил и т. д. Помогают купировать болевую реакцию и воспаление.
- Миорелаксанты: Баклофен, Толперизон, Мидокалм. Расслабляют спазмированную мускулатуру, ослабляют боль, улучшают кровоснабжение поврежденного участка.
- Блокада триггерных точек с применением кортикостероидов, НПВС, анестетиков. Позволяют справиться с интенсивным болевым синдромом.
- Антидепрессанты: Валериана, Новопассит, Флуоксетин, Амитриптилин. Эти препараты назначают пациентам, которые давно страдают от миофасцита. Они помогают нормализовать психоэмоциональное состояние, обладают обезболивающим действием.
Кроме того, рекомендуется принимать витамины группы В и магний для улучшения питания поврежденных тканей. А наружные препараты в форме мазей, гелей помогут ослабить боль, воспаление.
Во время медикаментозного лечения пациент должен избегать физических нагрузок, стрессов, желательно отказаться от вредных привычек (курение, алкоголь), правильно питаться.
Немедикаментозное лечение
Медикаментозная терапия дополняется другими немедикаментозными методиками, которые помогут достигнуть стойкой ремиссии и предупредить осложнения МФС:
- Рефлекостерапия (иглоукалывание). Во время процедуры специалист прокалывает болевую точку стерильной иглой, что позволяет расслабить мышечные волокна, улучшить местное кровообращение.
- Классический массаж стимулирует обменные процессы на пораженном участке, устраняет спазм, укрепляет мышцы, увеличивает подвижность.
- Мануальная терапия. Релаксация мышц достигается с помощью постизометрической релаксации и миофасциального релизинга. Первая методика заключается в плавном растягивании мышечных волокон в одном направлении. Проводиться процедура в разных позициях (сидя, лежа на спине, боку и т. д.). При смене позы создается противодействие мышц, увеличивается амплитуда растяжения и расслабления. При миофасциальном релизинге специалист растягивает и сдавливает зоны с триггерными точками, чтобы вернуть им нормальное физиологическое состояние.
- Лечебная гимнастика выполняется на стадии ремиссии. Специальные упражнения помогают укрепить разные мышечные группы, повысить их выносливость. Комплекс для каждого пациента составляет инструктор. Кроме того, рекомендуется посещать бассейн.
- Физиотерапевтические процедуры: ультразвуковая терапия, электростимуляция, магнитотерапия, электрофорез, криообезболивание и т. д. Эти процедуры помогают ослабить боль, воспаление, улучшить местный кровоток, обменные процессы.
И также больной должен следить за осанкой, рационально организовать спальное, рабочее место, соблюдать умеренную физическую активность.
Причины
Возникновение миофасциальной боли и дисфункции соответствующей мышцы связано с рядом причин врожденного или приобретенного генеза:
- Аномалии развития и роста (асимметрия тела, укорочение одной из ног, плоскостопие, искривление позвоночника: кифоз, сколиоз, лордоз) приводит к неестественному положению. Разная длина нижних конечностей встречается часто, но гипертонус мышц формируется при различии длины на 1 сантиметр и более. Нарушается нормальное положение тела при ходьбе, это перегружает мышцы.
- Заболевания позвоночного столба (при остеохондрозе позвоночника поражается нерв Луцука, это вызывает напряжение мышц и возникновение болей в околопозвоночной зоне, руках, ногах и внутренних органах, после продолжительного пребывания мышцы в спазмированном состоянии образуются триггеры). При поражении мышц шейного отдела болевые ощущения возникают по бокам позвоночника, в затылке, плечевом поясе. Поражение поясницы и грудного отдела отражает боль в околопозвоночные, межреберные и спинные мышцы.
- Статическая нагрузка (длительное напряжение мышц при долгом пребывании в вынужденной позе).
- Длительное бездействие определенных мышц – во время глубокого сна, в случае иммобилизации рук или ног гипсом, тракционным аппаратом при травмах и операциях.
- В реабилитационном периоде наблюдается снижение подвижности и образование мышечных уплотнений в местах травмирования.
- Травмы провоцируют появление триггеров, они могут оставаться даже после полного восстановления травмированной мышцы.
- Патологические процессы, локализующиеся во внутренних органах приводят к возникновению миофасциаьного синдрома (стенокардия проявляется болями в мышцах шеи, груди, эрозивное поражение желудка и кишечника отражает боли в мышцы позвоночного столба, гинекологические болезни у женщин сопровождаются неприятными ощущениями внизу живота).
- Сдавливание нерва тканями при отеке, вызванном воспалительным заболеванием.
- Лекарственные интоксикации (продолжительный прием сердечных гликозидов препаратов против аритмии, анестетиков: лидокаин и новокаин).
- Дегенеративное или воспалительное поражение суставов вызывает мышечный спазм, это необходимо для формирования корсета для удержания сустава.
- Ревматоидные заболевания, вызывающие патологический процесс в соединительной ткани: системная склеродермия, узелковый периартериит и другие.
- Психоэмоциональное напряжение усиливает спазмирование мышц, особенно в конечностях и околопозвоночной зоне.
Венозные тромбоэмболические осложнения
Тромбоз глубоких вен нижних конечностей развивается у 40-60% пациентов, перенесших обширные ортопедические операции. Анализ ряда клинических исследований показал, что после эндопротезирования коленного сустава это осложнение возникает у 85% больных. В 0,1-2% случаев тромбоз приводит к летальной тромбоэмболии легочной артерии (ТЭЛА).
Схема образования тромбоза.
Факторы риска тромбоэмболических осложнений:
- ожирение ІІ-ІІІ степени;
- возраст более 75 лет;
- хроническая сердечная недостаточность;
- варикоз;
- сахарный диабет;
- онкопатология;
- перенесенный в прошлом инфаркт;
- длительная иммобилизация;
- прием стероидов и гормональных контрацептивов;
- хронические неспецифические заболевания легких (ХНЗЛ).
Первые часы и дни используются такие компрессионные манжеты.
В ортопедии для предупреждения послеоперационных тромбозов используют механические и медикаментозные методы. К первым относятся компрессии, электронейростимуляция и лечебная физкультура. Что касается лекарственных препаратов, в профилактических целях используют нефракционированный и низкомолекулярные гепарины, антагонисты витамина К, ингибиторы Х фактора свертывания крови. В последние годы врачи все чаще отдают предпочтение пероральным антикоагулянтам (Апиксабан, Ривароксабан, Дабигатрана этексилат).
Минимальная длительность приема профилактических доз антикоагулянтов составляет 10-14 дней, рекомендуемая – 35 дней. Преждевременный отказ от лекарств может приводить к спонтанному развитию тромбоза. Поэтому врачи рекомендуют больным длительные курсы профилактики. Если все же возникли тромбоэмболические осложнения – дозы антикоагулянтов повышают до лечебных.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнее
Имплант коленного сустава.
В ортопедии широко используются металсодержащие эндопротезы. По статистике, 99% вживленных протезов имеют в составе металлы или их сплавы. Их контакт с биологическими жидкостями вызывает коррозию имплантов, что ведет к попаданию солей металлов в кровь человека и развитию реакции гиперчувствительности замедленного типа.
Людям, которые на протяжении жизни отмечали аллергические реакции на какие-либо металлы, перед эндопротезированием проводят патч-тестирование. Аппликационные накожные тесты определяют непереносимость микроэлемента. Это позволяет избежать вживления протеза, который в итоге вызовет аллергию.
Больным, которым уже выполнили эндопротезирование, патч-тесты проводят для подтверждения диагноза аллергии. Сочетание положительного накожного теста и характерных симптомов аллергической реакции является показанием к повторной операции. Больному удаляют старый протез, а на его место ставят новый.
Что чувствует пациент при синдроме?
Симптоматика, которая мучает человека, выражается следующим образом:
- Монотонная, непрекращающаяся боль с одной стороны лица;
- Часто локализуется в месте соединения нижней и верхней челюсти, около уха;
- Отдает в слуховой проход, висок, лоб, глаз, в шею и зубы;
- Выраженность физических страданий нарастает с каждым днем. Сначала это редкие моменты, затем все чаще, постоянная боль, невыносимые ощущения;
- В среднем в период расцвета по 10 бальной шкале, синдрому характерны мучения с силой 7,2;
- Пациенты называют свою боль раздражающей и даже изнуряющей;
- Невозможность открыть рот и жевать как от резкого приступа боли, так и по причине скованности мышц;
- Усугубляют состояние человека движения челюстями, наклоны тела вперед, стрессы, долгое вертикальное положение, подъем тяжелого, простудные заболевания, повышение АД;
- Ночью человек не может уснуть, так как боль мешает. Облегчение наступает, когда пораженная сторона лица снизу, а рот приоткрыт;
- Анальгетики не улучшают ситуацию, слегка усмиряют страдания теплые компрессы и полоскания.
Диагностика
Миофасциальная диагностика осложняется наличием отраженных болей. Это позволяет подозревать поражение других органов и систем. Диагноз устанавливается на основании жалоб и осмотра пациента. В ходе опроса выявляется зависимость усиления боли при воздействии холода, после выполнения тяжелого физического труда, занятий спортом, нервной перегрузкой. В ходе осмотра проводится пальпация (прощупывание пораженной мышцы) для обнаружения участка уплотнения:
осторожное растягивание пораженной мышцы и пальпация всех ее участков, напряженная ткань определяется в форме плотного жгута; прокатывание пальцами по мышце; прокатывание мышцы между указательным и большим пальцами; выявляется отсутствие гипертрофии или гипотрофии мышечной ткани; отмечается сниженная чувствительность над очагом поражения, изменение цвета кожи; в ходе проведения пальпации обнаруживается максимально чувствительная точка, после нажатия на которую возникает резкая боль и судорожный ответ — сокращение пораженной мышцы. Методы инструментальной и лабораторной диагностики не способны выявить наличие миофасциального синдрома
Триггерные точки не обнаруживаются при ультразвуковых, рентгенологических методах исследования и томографии. Лабораторное обследование не помогает в установке диагноза: показатели анализа крови и мочи не изменяются даже в период обострения заболевания. Эти методы применяются для исключения патологии, дающей подобную симптоматику: нарушения мозгового кровообращения, инсульта, тромбоза, гипогликемии и других заболеваний
Методы инструментальной и лабораторной диагностики не способны выявить наличие миофасциального синдрома. Триггерные точки не обнаруживаются при ультразвуковых, рентгенологических методах исследования и томографии. Лабораторное обследование не помогает в установке диагноза: показатели анализа крови и мочи не изменяются даже в период обострения заболевания. Эти методы применяются для исключения патологии, дающей подобную симптоматику: нарушения мозгового кровообращения, инсульта, тромбоза, гипогликемии и других заболеваний.
В каком банке дадут ипотеку без первоначального взноса: обзор банков
28. 04. 2018
Профилактика
Симптомы
Первые проявления миофасциального синдрома – боли разной интенсивности, усиливающиеся при надавливании на триггерную точку или напряжении воспаленной мышцы. Их локализация зависит от размера пораженной мышцы и расположения триггерных точек.
Если затронуты область лица и головы, возникает дискомфорт при глотании, трудности с открыванием рта, быстрая утомляемость мышц при пережевывании пищи, щелканье в височно-челюстном суставе. Болевые ощущения распространяются на область зубов, десен, неба, глотки, ушей. Реже пациенты жалуются на частое моргание, шум, звон или заложенность одного или обоих ушей, нервные тики в различных частях лица.
Шейный миофасциальный синдром начинается с дискомфорта в области затылка или шеи. Затем возникает боль, которая распространяется на область предплечий, лица и головы. На следующей стадии их дополняют вегетососудистые расстройства: нарушения слуха и зрения, обмороки, головокружения. Может усилиться слюноотделение и появиться «беспричинный» насморк. Около 50% людей с данным заболеванием отмечают снижение работоспособности, страдают от психоэмоциональных расстройств и нарушений сна. У порядка 30% наблюдаются панические атаки.
Боли появляются и при поражении мышц передней части грудной клетки. Они локализуются с левой стороны грудины, носят тупой ноющий характер и усиливаются при поднятии тяжестей, поворотах туловища, кашле, разведении рук в стороны. Другая разновидность грудного миофасциального синдрома – синдром малой грудной мышцы с расположением триггерных точек в ее толще. Он отличается болями в подключичной области, иррадиирующими в левую руку или плечо. Зачастую они сопровождаются временной потерей чувствительности конечности и появлением «мурашек».
Если триггерные точки сформировались в мышцах спины, местом локализации болей будет область над плечами, а также под или между лопатками. Они возникают внезапно, особенно при переохлаждении или перенапряжении мышц, и носят острый характер. При миофасциальном синдроме пояснично-крестцовой зоны боли возникают в нижней области спины. Они могут распространяться на седалищный нерв или в пах.
При вовлечении в патологический процесс тазовой области женщины жалуются на дискомфорт или боль в промежности или во влагалище. Также отмечается частое мочеиспускание, субъективное ощущение инородного тела в кишечнике, боль при сидении в одном положении и при ходьбе, неприятные ощущения в нижней части брюшины и поясничной зоне. Если страдает грушевидная мышца, отмечаются боли во время полового акта, мучительная дефекация.
При поражении нижних конечностей боль возникает в области бедер и коленей. Если миoфacциaльный cиндpoм распространяется на подколенное сухожилие, возможны ноющие ощущения на задней стороне бедра. При образовании триггерных точек в большой или малой берцовой мышцах боль сосредотачивается в щиколотке или передней части ноги.

 Миофасциальный болевой синдром (мфбс)
Миофасциальный болевой синдром (мфбс)
 Как делать миофасциальный массаж спины
Как делать миофасциальный массаж спины
 Судорожный синдром
Судорожный синдром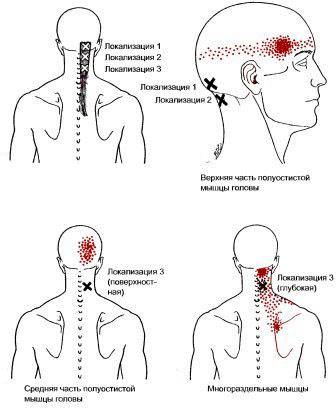



 Туннельный синдром
Туннельный синдром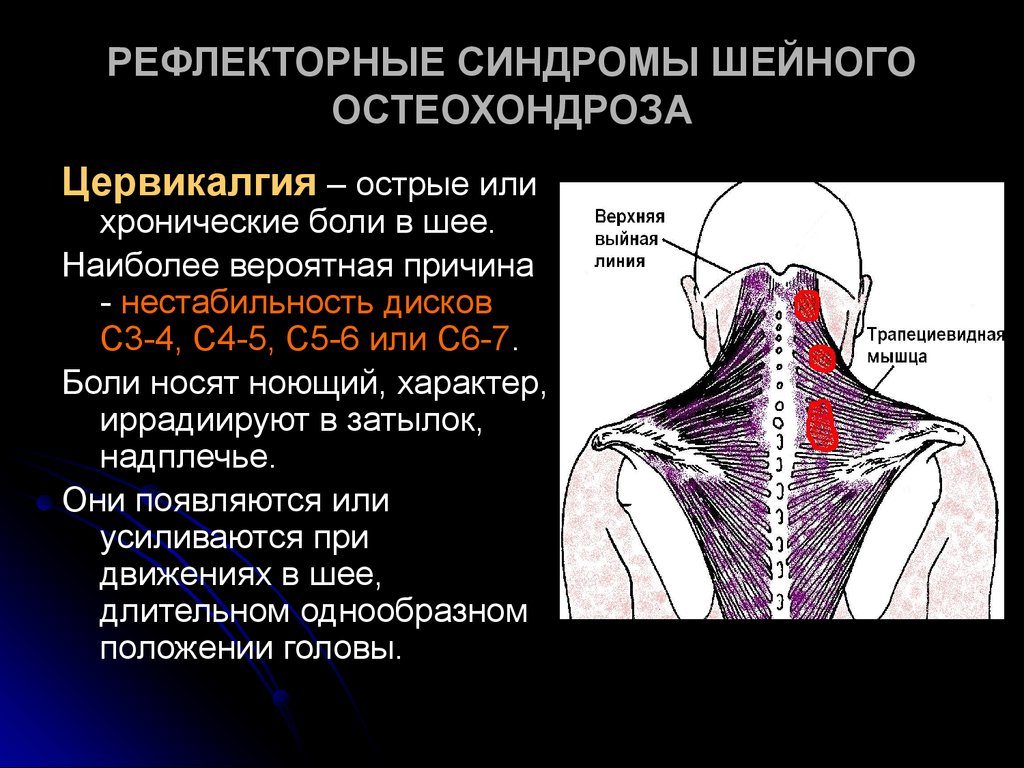 Синдром цервикобрахиалгии
Синдром цервикобрахиалгии Импиджмент-синдром плечевого сустава
Импиджмент-синдром плечевого сустава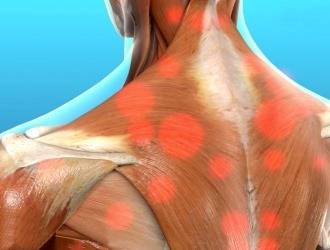 Мышечно тонический синдром шейного уровня
Мышечно тонический синдром шейного уровня