Содержание
Интерфейсы подключения NVMe (M.2) SSD дисков
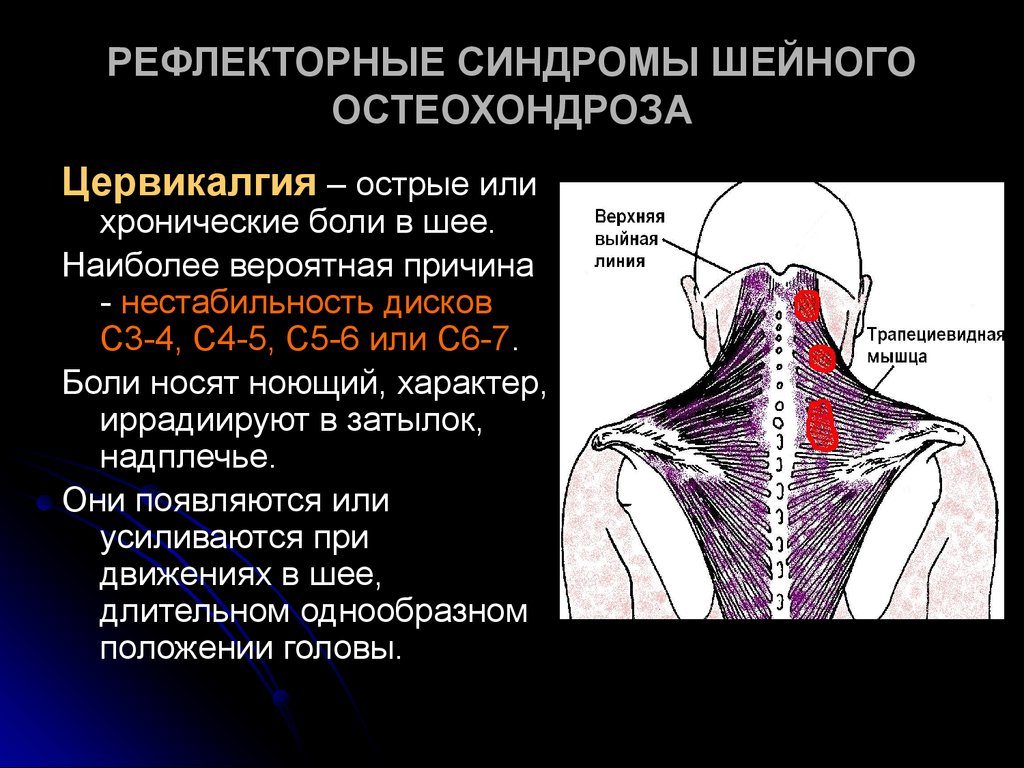
Как проявляется
Помимо собственно болевого ощущения, этот синдром может включает и другие признаки. Да и ощущения бывают разными по характеру, локализации, и интенсивности.
Симптомы, часто сопровождающие вертеброгенную цервикалгию:
- боль, усиливающаяся при определенных движениях и иногда распространяющаяся на плечо, руку или затылок;
- напряжение, уплотнение и болезненность мышц;
- ограничение объема движений в шее;
- вынужденное положение головы;
- неприятные ощущения в шее (мурашки, онемение);
- хруст в шее при движениях;
- различные симптомы в плече и руке;
- развитие синдрома позвоночной артерии с тошнотой, головокружением, потерей сознания, зрительными и слуховыми нарушениями.
Движения в шее обычно ограничиваются. Это связано с болью при определенных положениях головы и с рефлекторно повышенным тонусом паравертебральных мышц и мышц плечевого пояса. Кроме того, может формироваться вынужденное положение головы с наклоном и поворотом в сторону.
По связи боли с определенными движениями иногда можно предположить характер патологии.
При грыжах дисков боль усиливается при сгибании шеи, наклоне и повороте головы в сторону боли, при этом могут возникать острые простреливающие ощущения в руке. Кашель, натуживание тоже дают усиление боли. А если запрокинуть руку за голову или аккуратно потянуть голову вверх, можно облегчить состояние. Такие движения приводят к расширению межпозвоночных пространств и снимают давление грыжи на нервы.
А если цервикалгия появляется при разгибании шеи, то это бывает признаком спондилеза со спондилоартрозом. Хруст также чаще возникает при поражении суставов.
При вовлечении в процесс межпозвонковых дисков кроме боли возникают различные неврологические симптомы. Может быть частичное онемение на шее, плече или руке, слабость некоторых мышечных групп, вегетативные нарушения.
Вертеброгенная цервикалгия с выраженным мышечно-тоническим синдромом чаще всего свойственна остеохондрозу. При том рефлекторное напряжение мышц возникает из-за раздражения нерва Люшка, который иннервирует фиброзную капсулу диска. Также к спазму приводит нефизиологичное положение тела при боли.
Достаточно продолжительный мышечно-тонический синдром может привести к развитию плечелопаточного периартроза. Происходят изменения в тканях возле плечевого сустава, создаются предпосылки для хронического процесса.
Большая продолжительность цервикалгии говорит о длительном и возможно прогрессирующем заболевании. Или о формировании порочного круга с постоянной взаимной стимуляцией разных звеньев процесса. Если боль беспокоит больше 3 месяцев, она считается хронической. Лечение таких затяжных состояний требует больше времени и затрат, чем купирование недавно возникших проблем.
Хроническая, рецидивирующая и прогрессирующая цервикалгия требует тщательного обследования для выявления истинной причины. Ведь признаки дегенерации межпозвоночных дисков выявляются часто. Но это не означает, что именно остеохондроз приводит к хронической боли. Одновременно с ним могут существовать и более опасные состояния, требующие обязательной диагностики.
Клиническая картина
Основной симптом цервикобрахиалгии – боль в шее. Она бывает разной – в виде прострелов, постоянной пульсации, или ноющей. Иррадиация боли происходит в одну или даже обе руки, также в некоторых случаях в область затылка, между лопаток или в плечи. Усиливает боль кашель, чихание, наклоны или повороты головы.
При осмотре определяется напряжение мышц шеи, а также ограничения в движениях. Повороты головы возможны только вместе с поворотом тела. Длительная интенсивная боль со временем вызывает гипотонию, которая затем переходит в атрофию.
Ещё один симптом – нарушение чувствительности. При этом цервикобрахиалгия может развиваться как слева, так и справа. Пациент также жалуется на чувство ползания мурашек, онемение. Иногда отмечаются судороги в руках.
Вертеброгенная цервикобрахиалгия справа доставляет немало сложностей пациентам. Это связано с тем, что многие люди правши, а значит — вся нагрузка, которая необходима для ежедневных действий – одевание, питание, письмо, ложится на тех людей, кто ухаживает за таким человеком. Очень редко такие симптомы распространяются на обе руки. При этом необходимо помнить, что похожие признаки наблюдаются и при инсульте, а отличить одно заболевание от другого способен только специалист, после тщательного обследования пациента.
Принципы обследования и лечения
Появление боли в шее требует обследования. Это нужно не только для подбора лечения, но и для исключения серьезных патологий.
Начинать обследование стоит с визита к врачу общей практики (терапевту) и к неврологу. Необходимы анализы для выявления воспалительного и инфекционного процесса. Квалифицированный осмотр и тщательный сбор анамнеза позволяют уже на этом этапе провести дифференциальную диагностику. Исключаются невертеброгенные причины, составляется план ведения пациента.
Неврологическое обследование включает в себя:
- оценку внешних изменений;
- объема движений;
- силы и тонуса мышц;
- рефлексов;
- выявление триггерных точек (при миофасциальных проявлениях) и нарушений чувствительности;
- Дополнительно проверяется наличие синдрома позвоночной артерии.
После осмотра врач уточняет связь боли с позвоночником и рекомендует дополнительные обследования.
- Рентгенографические методы позволяют увидеть костные изменения и косвенные признаки наличия грыжи.
-
МРТ дает четкое изображение, позволяющее увидеть особенности строения, структурные изменения, оценить влияние грыжи (или других патологий) на нервные и мышечные структуры. При невозможности или противопоказаниях к проведению МРТ делают КТ.
- Для уточнения характера и степени поражения нервных структур и мышц назначаются электромиография (ЭМГ), миелография, электронейрография.
- УЗДГ сосудов шеи проводят при подозрении на вторичное нарушение кровотока.
Лечение вертеброгенной цервикалгии должно быть не только симптоматическим, но и этиотропным. Для обезболивания используют нестероидные противовоспалительные препараты последних поколений. У них более направленное действие и меньший риск побочных эффектов.
После установления характера поражения позвоночника врач может рекомендовать применение разных групп препаратов. Среди них миорелаксанты, витамины группы В, хондропротекторы и другие. При выраженной компрессии корешков и вовлеченности спинного мозга, нестабильности переломов решается вопрос о необходимости оперативного лечения. Возможно применение физиотерапии и мануальной терапии у специалиста.
Для уменьшения и профилактики цервикалгии обязательна коррекция факторов риска:
-
удобный матрас и подушка,
- правильная посадка на рабочем месте,
- использование ремней безопасности в транспорте,
- подставки для книг,
- перерывы для гимнастики – все это снижает нагрузку на шейный отдел позвоночника.
Также рекомендованы специальная гимнастика (кроме острого периода болезни и инфекционно-воспалительных процессов) и иногда ношение ортопедического воротника Шанца.
Вертеброгенная цервикалгия может иметь в основе разные заболевания позвоночника. При возникновении боли в шее необходимо своевременно обратиться к врачу, чтобы выявить причину и как можно раньше начать воздействовать не только на саму боль, но и на ее источник.
Причины цервикобрахиального синдрома
Самая частая причина вертеброгенной цервикобрахиалгии — это шейный остеохондроз, сопровождающийся протрузией (выпячиванием) межпозвонковых дисков.
Одной из главных причин цервикобрахиалгии являются патологии межпозвонковых дисков
К другим возможным причинам вертеброгенной цервикобрахиалгии относятся:
- спондилогенные синдромы, в частности спондилит (воспалительный процесс в позвоночном столбе), спондилёз (хроническое заболевание позвоночника, сопровождающееся деформацией позвонков вследствие разрастания на их поверхностях костной ткани и последующим сужением позвоночного канала);
- миозит (воспаление мышц шеи);
- злокачественные новообразования;
- травмы шейного отдела (переломы, смещения позвонков).
Причинами невертеброгенной цервикобрахиалгии могут стать:
- плечелопаточный периартрит – воспаление околосуставных тканей: суставной капсулы, сухожилий, связок;
- рефлекторная симпатическая дистрофия – комплексный болевой синдром, сопровождающийся вегетативными (нервными) и трофическими (управляющими питанием) нарушениями;
- остеомиелит – гнойная инфекция, поражающая костную ткань;
- остеопороз – системное заболевание, при котором понижается плотность и прочность костей;
- тромбоэмболия- закупорка сосудов тромбов;
- васкулит – системное воспалительное заболевание сосудов;
- синдром Рейно – нарушения периферического кровообращения вследствие резкого сужения сосудов;
- болезни сердца;
- поражение плевры лёгких и т. д.
Дополнительными факторами риска развития цервикобрахиалгии являются:
- малоподвижный образ жизни;
- чрезмерная нагрузка на шейные мышцы и её неправильное распределение;
- нахождение головы в одном (особенно малокомфортном) положении длительное время;
- продолжительное переохлаждение шейного отдела позвоночника или всего организма;
- родовая травма в области шеи;
- частые резкие движения шеей;
- стресс;
- избыточный вес;
- гормональные и метаболические нарушения;
- злоупотребление наркотическими веществами (в том числе алкоголем и табаком);
- сниженный иммунитет.
Диагностика вертеброгенной торакалгии
Определяющим фактором при обследовании пациента является установление источника патологической болевой импульсации, что важно при проведении дифференциальной диагностики и назначении патогенетического лечения при ВТ. Дифференциальная диагностика, как правило, проводится с заболеваниями лёгких, сердца и желудочно-кишечного тракта.
Дифференциальная диагностика, как правило, проводится с заболеваниями лёгких, сердца и желудочно-кишечного тракта.
Исследование функциональных нарушений опорно-двигательной системы при торакалгиях должно проводиться с использованием неврологических, нейроортопедических и мануальных методик, так как применение только клинического обследования значительно облегчает диагностику, сокращая диапазон возможных диагнозов ввиду разнообразия симптомокомплексов заболевания.
Нейроортопедическое обследование представляет собой комплекс методик:
- курвиметрическая диагностика;
- углометрические обследования;
- миотонометрические обследования;
- тензоальгиметрические обследования.
Для интерпретации данных комплексного нейроортопедического обследования необходим их перевод в сопоставимые единицы, что достигается при сравнении каждого исследуемого параметра с соответствующей нормой, причём их интегральный показатель отражает выраженность болезни и может применяться в качестве критерия оценки эффективности лечения.
При мануальном тестировании:
- устанавливается характер, выраженность и локализация функциональных изменений опорно-двигательного аппарата;
- выявляются патологически напряжённые или расслабленные мышцы, активные и латентные триггерные точки;
- оценивается степень ограничения движений и их болезненность в трёх взаимно перпендикулярных плоскостях — сагиттальной, фронтальной и горизонтальной;
- оценивается симметричность двусторонних структур.
Затем выявленные биомеханические нарушения необходимо уточнить. Для этого проводится пальпация, исследование активных и пассивных движений, изометрические напряжения мышц, диагностика расслабленных и укороченных мышечных групп, а также суставной игры.
Рентгенологическое исследование играет ведущую роль в диагностике ВТ, позволяет:
- установить уровень и степень дистрофического поражения позвоночника;
- провести дифференциальную диагностику с другими заболеваниями позвоночника;
- выявить аномалии и индивидуальные особенности опорно-двигательного аппарата.
Функциональная спондилография, проводимая при максимальном сгибании и разгибании, позволяет выявить стабильность ПДС, степень смещения позвонков по отношению друг к другу, состояние связочного аппарата.
Наиболее информативными нейровизуализационными методами диагностики ВТ являются компьютерная и магнитно-резонансная томография (КТ и МРТ):
- КТ определяет выраженность и характер поражения позвоночного столба и спинного мозга, позволяет выявить наличие опухоли или травмы, определить наличие протрузии и пролапса дисков, их размеры и диаметр позвоночного канала.
- МРТ даёт более контрастное изображение мягкотканных образований, позволяет определить наличие и степень стеноза позвоночного канала и секвестрации (отторжения некротизированного участка), изменения в жёлтой связке, состояние межпозвоночных суставов и дисков, а также спинного мозга. Преимуществом метода является отсутствие лучевой нагрузки.
Применение КТ и МРТ позволяет адекватно планировать тактику лечения, определять показания к нейрохирургическому лечению.
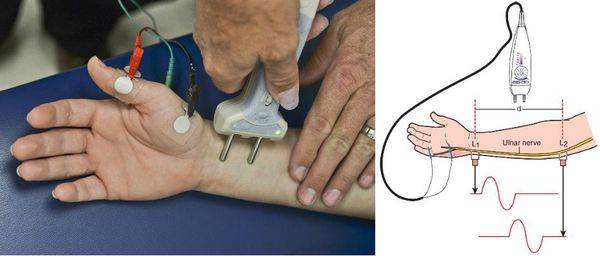
Функциональное состояние сегментарного рефлекторного аппарата и периферических нервов определяют при помощи электронейромиографии
Стимуляционная электронейромиография способствует качественной оценке скорости проведения нервных импульсов по моторным и сенсорным волокнам периферических нервов, что весьма важно в топической диагностике при компрессионно-невральных синдромах
При дифференциальной диагностике ВТ с соматическими заболеваниями и оценки адаптационных возможностей организма больного применяются:
- велоэргометрия (исследование сердечно-сосудистой системы при возрастающей нагрузке);
- фонокардиография (диагностика тонов и шумов сердца);
- холтеровское мониторирование (запись кардиосигналов);
- ЭКГ (исследование электрической деятельности сердца);
- спирография (измерение объёма и скорости дихания);
- фиброгастроскопия (исследование состояния ЖКТ);
- сонография (УЗИ);
- рентгенография органов грудной клетки.
Описание
Когда пациент слышит от своего лечащего врача диагноз цервикалгия – у него сразу возникают вопросы что это такое, почему возникло и как справиться с проблемой.
Прежде чем углубиться в суть вопроса, необходимо понимать, что цервикалгия – это обобщенное определение болевых ощущений, локализующихся в области шеи. Возникают они вследствие поражения позвонков и хрящевых структур шейного отдела позвоночника. А также при дегенеративных изменениях в мышечной ткани в прилегающей области.
Если говорить о распространенности, то по данным Всемирной Организации Здравоохранения, около 10% населения страдает этой патологией. Несмотря на то, что достаточно большая часть человеческой популяции испытывает данную негативную симптоматику, диагностирование ее затруднено. Обусловлено это тем, что спусковым крючком для возникновения процесса могут стать самые разнообразные факторы и заболевания. И именно правильное определение основной причины болезненного состояния, позволяет ожидать максимального эффекта от лечения этой болезни.
Осложнения цервикалгии
В результате дегенеративный процесс заходит все дальше, заболевание прогрессирует, что вызывает формирование осложнений. К основному из них можно отнести негативное воздействие на основную артерию, которая выполняет кровоснабжение головного мозга. В результате у пациента возникают:
Нарушение нормального уровня кровообращения.
-
В головной мозг не поступает и должное количество кислорода – возникает кислородное голодание.
-
Это приводит, в свою очередь, к различным когнитивным нарушениям, независимо от возраста.
-
Ухудшается память.
-
Замедляется скорость реакции на любые действия и внешние факторы.
-
Замедляется скорость оперативной обработки информации.
-
Человек становится медлительным.
-
Движения могут становиться нескоординированными. Появляется неловкость во владении собственным телом.
-
У детей проявляются признаки гиперактивности и невозможности сосредоточиться на выполнении поставленной задачи. Это весьма негативно сказывается на процессе обучения. И в крайне негативных и тяжелых случаях может формировать отставание в развитии от возрастной нормы.
-
Появляются нервные реакции в виде стрессов и срывов.
-
Возникают головные боли, которые могут быть, как регулярными, так и периодическими. К тому же по интенсивности проявления они тоже могут быть весьма разнообразными – начиная от кратковременных приступов, заканчивая тяжелыми мигренями.
-
Нарушается режим сна.
В результате не ставится диагноз цервикалгия, а проводится лечение от других болезней. И это крайне негативно сказывается на самом человеке. Ведь чем раньше начата терапия, тем больше шансов на успешное излечение и устранение всего комплекса симптомов.
Цервикалгия у детей
Причем именно неправильный образ жизни и невнимательность со стороны родителей к гигиене труда своих детей, приводят к тому что, формируется хроническая цервикалгия. При этом у ребенка могут наблюдаться интенсивные болевые ощущения, которые носят не постоянный, а, наоборот, ситуативный характер.
Родителям необходимо очень внимательно наблюдать за своими детьми начиная с самого раннего возраста. Делать это нужно, как только малыш начал сидя проводить свой досуг, например, перед планшетом, компьютером, телефоном или телевизором. Дело в том, что определенное, анатомически некорректное положение шейного отдела позвоночника, приводит к развитию патологических процессов. И именно в этом, некорректном состоянии, боль у ребенка будет усиливаться.
При этом необходимо обратить внимание на то, что самим малышом или подростком это может быть описано, как:
-
Головная боль.
-
Дискомфорт в области шеи.
-
Скованность в верхнем плечевом поясе.
-
Высокий порог утомляемости. Ребенок может это описывать, как то, что он устал. Хотя родители понимают, что он только сел за выполнение определенного задания. А в сидячем положении реальная усталость еще не успевает накопиться.
Многие пытаются списать это на лень своего ребенка, не понимая тех патологических процессов, которые могут протекать в его организме.
Поэтому необходимо быть более чуткими по отношению к жалобам своих детей. И проводить вовремя комплексные обследования. Так как детский организм обладает высокой пластичностью, то, застав заболевание на ранних стадиях, можно достаточно быстро от него избавиться.
ЛФК рекомендации
Упражнения ЛФК показаны больше в период ремиссии, направлены на восстановление тонуса мышц, их силы. После нейрохирургической операции в случае вертеброгенной цервикобрахиалгии, ЛФК начинается с восстановления мелкой моторики рук (движения пальцев), далее ЛФК задействует средние и, в конечном итоге, крупные мышечные массивы.
Немаловажное значение имеет и массаж. Массировать следует не только шею, но, порой в первую очередь, и руку
Массаж при вертеброгенной цервикобрахилгии позволяет улучшить питание нервного ствола, поддерживать мышцы руки, снять воспалительные процессы в районе нервного ствола. Массаж не должен приносить болезненных ощущений. Лучше всего проводить массажные процедуры после сеанса физиотерапии (ДДТ, электрофореза и т.д.).
Цервикобрахиалгия – что это
Цервикобрахиалгия – это состояние, характеризующееся наличием болевого синдрома в области шеи. Появление боли связано со сдавлением корешков спинномозговых нервов. Этим обуславливается то, что она часто иррадиирует, то есть отдает в руку по ходу нервных стволов.
Цервикобрахиальный синдром не является самостоятельной патологией. Тем не менее, в международной классификации болезней имеется описывающая его категория вертеброгенная цервикалгия – код по мкб 10 M54.2. Обычно этот синдром сопровождает различные заболевания шейного отдела позвоночника и пояса верхних конечностей. При этом причины, которые могут привести к появлению боли в шее, многочисленны.
Справочно. Чаще всего это патологическое состояние возникает у людей старше 35 лет. У женщин и мужчин частота встречаемости синдрома примерно одинакова. У пациентов пожилого возраста брахиалгия отмечается приблизительно в половине случаев.
Причины
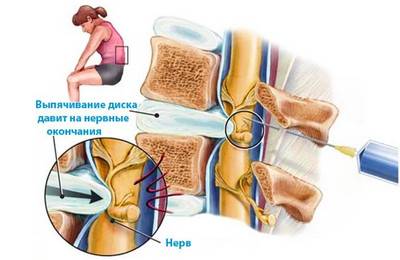
Возникает остеохондроз, который способствует раздражению рефлекторных точек в хрящах и мышцах. При длительном течении заболевания уменьшается высота позвоночного столба, в области сочленений в позвоночнике образуются остеофиты – костные шипы. Их наличие обуславливает появление боли при движениях, цервикобрахиалгию.
У многих пациентов также отмечается возникновение спинномозговых грыж, сдавление сосудистых и нервных пучков. Это также приводит к усилению боли и других неприятных ощущений в шее и спине.
Справочно. Цервикобрахиалгия вертеброгенной природы может развиваться также как следствие воспалительных и дегенеративных патологий межпозвоночных суставов – артрита и остеоартроза.
Позвонки соединяются не только межпозвоночными дисками, но и несколькими мелкими суставами, заболевания которых могут приводит к возникновению цервикобрахиального синдрома.
Однако такие причины редко вызывают развитие болезни. Чаще всего диагностируется вертеброгенная цервикобрахиалгия, связанная с дистрофическими процессами в межпозвоночных дисках.
Группа невертеброгенных причин болевого синдрома довольно обширна. В качестве источника для этих причин могут выступить болезни суставов, сердечно-сосудистой либо дыхательной систем. Эта группа причин включает в себя следующие патологические состояния:
- воспалительные процессы в плечевом суставе и близлежащих тканей (периартрит);
- поражение костей пояса верхних конечностей (остеопороз или остеомиелит);
- сосудистые заболевания, при которых поражаются артерии верхней конечности о шеи;
- патология плечевого сплетения;
- миозит – воспаление мышечной ткани;
- болезни органов средостения и грудной клетки – плеврит, перикардит;
- травмы шеи и плеча;
- онкологические патологии.
Перечень заболеваний, не связанных с поражением позвоночника, но которые могут стать причиной развития болезни, не ограничивается этим списком. Большое количество заболеваний может привести к появлению боли в шее.
Можно выделить также дополнительные факторы риска развития цервикобрахиалгии, которые могут повлиять на обе группы причин:
- слишком малоподвижный ритм жизни (сидение в офисе, дома за компьютером, пенсионерские посиделки),
- насилие над позвоночником (особенно это касается шейного отдела) за счет неправильной походки, либо неправильного сидения,
- повышенные нагрузки на шейный отдел за счет длительного нахождения головы в малокомфортных положениях,
- наплевательское отношение к сохранению тепла для позвоночника (особенно легкая одежда в зимнее время),
- возможная родовая травма в шейном отделе позвоночника,
- частое резкое движение шеей (например, особенности профессиональной деятельности),
- частые стрессовые ситуации,
- излишний вес,
- гормональный или метаболический сбои,
- наркозависимость (в том числе пристрастие к алкоголю или табаку),
- пониженный иммунитет.
Профилактика
В комплекс мер профилактики цервикобрахиального синдрома входит выявление и лечение заболеваний, которые могут сопровождаться его развитием. С целью профилактики рекомендуется:
- вести активный образ жизни,
- придерживаться принципов здорового питания,
- чередовать нагрузки и отдых.
При физических нагрузках следует учитывать уровень подготовленности и правильно распределять нагрузку между отделами позвоночника.
Об авторе :
Затурина Ольга Владимировна, невролог, гирудотерапевт.
Стаж 17 лет.
 Судорожный синдром
Судорожный синдром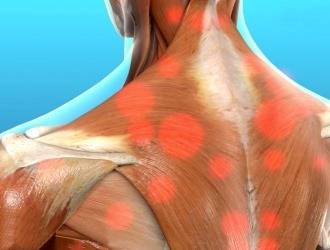 Мышечно тонический синдром шейного уровня
Мышечно тонический синдром шейного уровня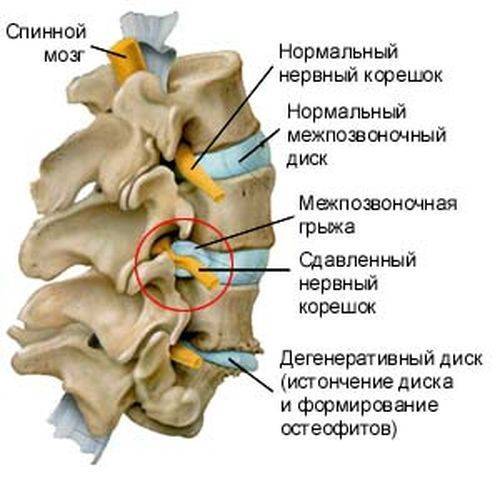
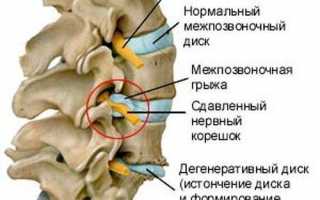
 Что такое корешковый синдром
Что такое корешковый синдром

 Синдром щелкающей лопатки
Синдром щелкающей лопатки Синдром карпального канала кисти
Синдром карпального канала кисти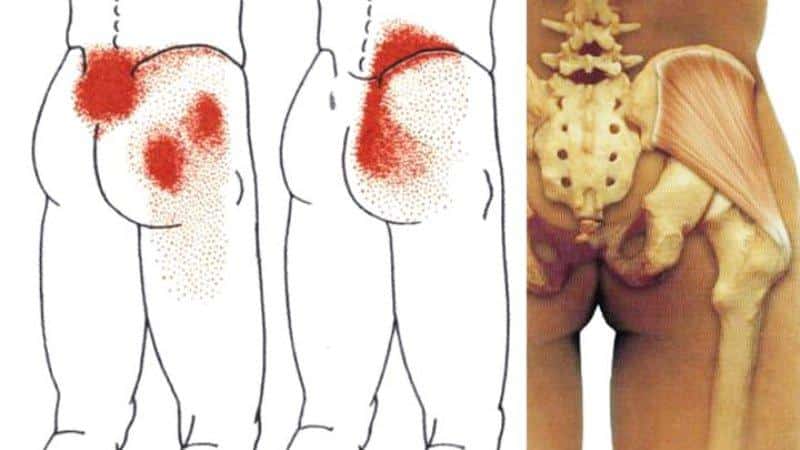 Миофасциальный синдром
Миофасциальный синдром Туннельный синдром
Туннельный синдром