Содержание
Корешковый синдром
Сдавливание нервных корешков в области спинного мозга часто приводит к болевым ощущениям, которые могут иррадиировать в конечности и внутренние органы. Радикулопатия или корешковый синдром нередко сочетается с остеохондрозом, но иногда он сопровождает и другие заболевания, из-за чего патологию трудно диагностировать без дополнительных исследований.
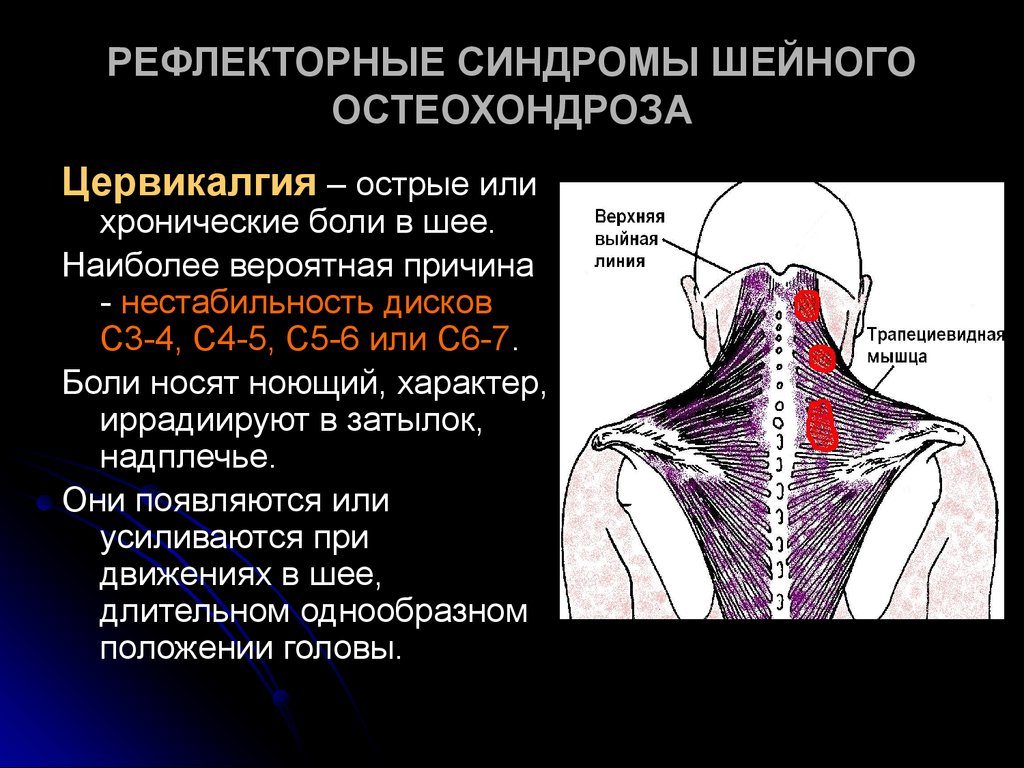
Корешковый синдром шейного отдела
Рассматриваемая разновидность болезни встречается довольно редко, так как мышцы шеи – наиболее прочные. Остеохондроз этого отдела позвоночника с корешковым синдромом возникает вследствие сдавливания артерии, насыщающей нервы кислородом.
- онемение затылка и теменной области;
- боль в голове;
- гипотрофия шейных мышц;
- нарушение речевых способностей;
- болевой синдром, отдается в лопатки, ключицы, надплечья, локтевые суставы, запястья;
- онемение пальцев;
- слабость при движениях рук.
Боль усиливается при физической активности, резких поворотах и наклонах.
Симптомы корешкового синдрома грудного отдела
Описываемый вид патологии наблюдается гораздо чаще и характеризуется следующими признаками:
- боль в зоне подмышек, лопаток, локтей;
- онемение поверхности кожи рук;
- дискомфорт в глотке;
- болевой синдром в нижнем отделе грудины, межреберья;
- неприятные ощущения в области сердца, кишечника и желудка;
- спазмы мышц;
- усиление болей при чихании, резких движениях, кашле, глубоких вдохах.
Следует заметить, что перечисленные симптомы не всегда исчезают после прекращения двигательной активности, даже при соблюдении постельного режима, так как остается нагрузка на позвонки.
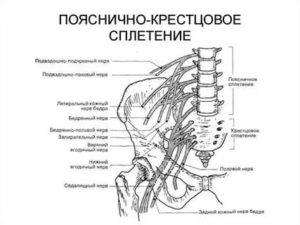
Люмбалгия с корешковым синдромом
Поясничный отдел позвоночника чаще всего сопровождается сдавливанием нервов. Это обусловлено тем, что на данную область приходится максимум нагрузки как при выполнении повседневной работы, так и физических упражнений.
- боль в нижней зоне позвоночного столба, ирридирующая в низ живота, паховую область, внутреннюю поверхность бедра;
- мурашки по коже;
- дискомфорт в районе колена, голени;
- слабость во время движений, дистрофия мышц стопы;
- боль в большом пальце ноги.
Признаки заболевания уменьшаются в состоянии покоя, особенно, когда пациент лежит на здоровом боку.
Лечение симптомов корешкового синдрома
Терапия патологии разрабатывается в соответствии с формой недуга, пораженного отдела позвоночника, а также выраженности симптомов.
Комплексная схема обычно состоит из таких мер:
1. Прием обезболивающих противовоспалительных препаратов в виде инъекций или таблеток:
2. Нанесение местных медикаментов с аналогичными свойствами:
3. Применение средств, позволяющих расслабить мышцы или миорелаксанты:
4. Использование витаминов группы В:
5. Занятия лечебной физкультурой.
6. Курс хондропротекторов:
7. Воздействие физиотерапией:
Предложенные мероприятия обеспечивают устранение болевого синдрома, отечности и воспаления. Кроме того, при регулярном лечении восстанавливается двигательная активность, гибкость позвоночника.
Помимо терапии, желательно корректировать образ жизни, в частности:
- Соблюдать рацион здорового питания.
- Избегать физических и эмоциональных перегрузок.
- Нормализовать режим труда и отдыха.
Пояснично-крестцовый радикулит – недуг, который чаще поражает людей среднего и пожилого возраста и связан с дегенеративно-дистрофическими процессами позвоночника. Подробнее о симптомах, причинах и методах лечения этой патологии узнайте из статьи.
Как часто мы свыкаемся с такими проявлениями, как вялость, головокружение, снижение памяти, списывая эти неприятные моменты на переутомление. Но также эти симптомы с возрастом могут стать признаками гипоплазии правой позвоночной артерии.
Быстро утомляетесь? Пропал аппетит? Возможно, причина кроется не в больших нагрузках. Шейный лордоз – физиологическое искривление позвоночника, от которого напрямую зависит ваше самочувствие. В предложенном материале мы расскажем, что такое выпрямление лордоза, и как с ним бороться.
Часто ощущаете боль в голове и страдаете от беспричинной усталости? Прочитайте предложенную статью о патологии кровеносных сосудов под названием гипоплазия. В материале перечислены остальные характерные симптомы данного заболевания, а также методы его лечения.
Признаки
Симптомы любого остеохондроза с корешковым синдромом проявляются постепенно. На начальном этапе развития течение патологии бессимптомное. Время от времени человека беспокоят слабые дискомфортные ощущения. Обычно причиной их появления становится физическая нагрузка, поэтому больной принимает их за переутомление и не обращается за медицинской помощью. А хрящевые ткани продолжают медленно разрушаться.
На определенном этапе происходит ущемление спинального корешка. Как правило, оно спровоцировано неловким, чрезмерно резким движением. Появляется настолько острая боль, что человек замирает на месте, боится вздохнуть. Корешковый синдром обычно осложняется такими признаками:
- хрустом при ходьбе, наклонах, поворотах корпуса или головы;
- снижением чувствительности плеч, бедер, ягодиц, голеностопов, а иногда и стоп;
- постоянным мышечным напряжением, провоцирующим повышение интенсивности болевого синдрома;
- парестезиями — расстройствами чувствительности, характеризующимися онемением, ощущениями покалывания, «ползания мурашек»;
- принятием вынужденного положения тела, в которой выраженность болезненности немного снижается;
- видимым искривлением позвоночного столба.
Человек с осложненным корешковым синдромом остеохондрозом двигается намеренно медленно, избегает делать движения, которые могут вызвать острую боль. Особенно опасно изменение сухожильных рефлексов при поясничной и пояснично-крестцовой патологиях. Проявляется оно расстройствами мочеиспускания, снижением полового влечения, проблемами с опорожнением кишечника.
Полезная информация! Поясничный остеохондроз с корешковым синдромом протекает наиболее тяжело из-за люмбалгии — продолжительной боли в нижней части спины. Ее частое появление свидетельствует о сильном повреждении поясничного сегмента, формировании межпозвоночной грыжи.
Как бороться с корешковым синдромом, и какие методики лечения заболевания наиболее эффективны?
Первое на что делается упор при решении проблемы – точная диагностика. Конечно квалифицированный специалист, глядя на признаки заболевания, с большой вероятностью диагностирует патологию.
Однако болевые ощущения могут быть проецируемыми, т.е. при сдавливании нервных окончаний болевые ощущения иннервируются в другие части тела, что может вызвать у пациента ложное представление о состоянии здоровья.
К примеру, остеохондроз пояснично-крестцовый сопровождается неприятными ощущениями в области ягодиц и бедер. Нередко заболевание связано с онемением и покалыванием в нижних конечностях. Ответ на вопрос, имеет ли место корешковый синдром, дадут результаты рентгенографии и МРТ.
Почему так все сложно? Потому, что для точной локализации проблемного места в позвоночнике потребуется трехмерная проекция исследуемой области, где и в каком месте происходит сдавливание корешков. Вы скажете, а как лечить заболевания при резких и острых болях?
Естественно, что при сильном болевом эффекте в первую очередь применяются обезболивающие препараты и миорелаксанты, оказывающие спазмолитическое действие. В дальнейшем уже потребуется комплексное лечение, которое будет включать в себя все существующие в медицинской практике способы и варианты.
Все зависит от тяжести клинической картины и от того, насколько сам пациент в состоянии сам участвовать в процессе выздоровления. Вылечить корешковый синдром можно. Главное набраться терпения и неукоснительно выполнять все предписания лечащего врача.
Основными способами лечения заболевания традиционно являются:
- медикаментозная терапия, обезболивающего и противовоспалительного действия;
- физиотерапия, включая специальную гимнастику и массаж;
- мануальная терапия;
- лечение народными методами.
Основное условие успешного лечения: покой. Следует забыть на время об интенсивных физических нагрузках, провоцирующих и способствующих сдавливанию нервных окончаний. Параллельно с медикаментозным лечением, пациенту назначаются сеансы физиотерапии.
Комплекс специальных упражнений позволит снизить яркость болевых ощущений, улучшит кровообращение в сосудах спинного мозга и уменьшит вероятность возникновения спазмов мышечных тканей. Особенно это актуально, когда патология коснулась шейного отдела.
Борьба с недугом на первых стадиях может осуществляться собственными силами при активном участии врача ортопеда или невропатолога. Именно он определяет курс лечения, интенсивность физиотерапевтических процедур и оценивает результаты терапии.
Лечение можно осуществлять в домашних условиях с периодическим посещением амбулатории для проведения необходимых процедур и манипуляций. Хорошим средством при лечении недуга считается мануальная терапия.
Если вы не знаете с чего начать и чем лечить недуг, начните с малого. Хорошо, если под рукой имеются болеутоляющие мази и гели. Одним из эффективных средств является гель «Ходролифт». Препарат прекрасно справляется с воспалительным процессом, устраняет боли в суставах, быстро снимает болевой синдром в области поясницы и шеи.
После того, как боль отступила, пациент должен аккуратно восстанавливать свою физическую активность. Интенсивность физиотерапевтических процедур увеличивается. На этом этапе будет хорош массаж, позволяющий держать мышцы спины в хорошем тонусе.
В качестве кратковременной иммобилизации можно прибегнуть к использованию ортопедических приспособлений. Различные шейные или поясничные корсеты не только будут блокировать чрезмерную активность опорно-двигательного аппарата, но и будут содействовать выравниванию и вытяжению проблемного участка позвоночного столба.
Лечение корешкового остеохондроза народными средствами предполагает использование ряда настоек и растирок, сделанных из лекарственных трав и растений. Согревающий компресс на основе конского каштана, девясила и живокоста снизит болевой эффект и поможет восстановить нормальный тонус мышечных тканей.
Симптомы грудного остеохондроза с корешковым синдромом
Грудной отдел позвоночника насчитывает 12 корешков, каждый имеет симптомы, позволяющие определить, где произошло нарушение:
- 1-ый: ноющая боль, снижение чувствительности кожных покровов в районе лопаток, вдоль внутренней стороны руки от подмышек до локтя. Ощущение дискомфорта глотки.
- Со 2-го по 6-ой: опоясывающая боль, начинающаяся между лопатками, захватывающая область подмышек, замыкающаяся внизу грудной части. Дискомфорт глотки, пищевода.
- 7-ой, 8-ой: боль опоясывает те же места, распространяется ниже. Дискомфорт глотки, желудка, района сердечных мышц, средостения.
- 9-ый, 10-ый: сильные боли опоясывающего характера от нижней части груди до пупочной области, тоже происходит сзади.
- 11-ый, 12-ый: онемение, боли от пупочной области грудной клетки до паха.
Диагностика и лечение
Эффективное лечение остеохондроза возможно только после правильно поставленного диагноза. Для выяснения причины болей следует обратиться к доктору-невропатологу. Врач сделает осмотр, выяснит, когда начали возникать первые симптомы, продолжительность, интенсивность неприятных ощущений.
Затем доктор может назначить общий анализ крови (для выявления патологических изменений, инфекций), рентген (позволяет выявить степень поражения позвоночника), ультразвуковое обследование, магнитно-резонансную томографию (если требуется получить более точную картину повреждения). По результатам обследований врач назначает лечение.
Терапевтические мероприятия могут включать:
- Массаж. Это позволяет расслабить мышцы и немного «растянуть» позвоночный столб, что дает возможность ослабить давление на защемленные корешки.
- Лекарства. Назначаются фармакологические препараты, способствующие регенерации хрящевой ткани. Помимо этого, предписываются витамины, противовоспалительные средства, мышечные релаксанты.
- Физкультура. Чтобы вылечить остеохондроз хребта с корешковым синдромом, физические упражнения очень важны. Регулярные занятия позволяют укрепить мышечный корсет, который обеспечит стабильное расположение позвоночного столба.
- Операция. Вмешательство хирургов требуется только в том случае, когда больному угрожает паралич.
Лечение средствами народной медицины направлено, в первую очередь, на снижение болевых проявлений. Для этого применяются компрессы и растирания, улучшающие кровообращение в мышечных тканях спины.
Важно! Чтобы лечение народными средствами было максимально эффективным, процедуры рекомендуется осуществлять ежедневно, лучше — дважды в день: утром и вечером. Народные рецепты:
Народные рецепты:
- Чеснок. Две небольших крупных головки чеснока следует залить стаканом воды и варить несколько минут. После этого овощ следует измельчить, выложить на салфетку, приложить к спине. Сверху накрыть целлофаном, теплой тканью. Компресс надо оставить на несколько часов.
- Настойка черемши. Черемшу (медвежий лук) надо положить в банку (плотно) и залить водкой. Настаивать три недели в темном, прохладном месте, затем смесь следует процедить, хранить в холодильнике. Такой настойкой следует растирать поясницу вечером, затем больное место тепло укутывают.
- Редька. Овощ трут на мелкой терке. На спину ложат, смоченную в подсолнечном нерафинированном масле салфетку, сверху — измельченную редьку. Участок накрывают целлофаном, укутывают.
- Жгучий перец. Один крупный острый перец измельчают и заливают стаканом домашней водки, настаивают в темном прохладном месте три недели, процеживают.
- Чабрец. 100 грамм измельченной сухой травы надо залить стаканом водки, настоять сутки, растирать спину ежедневно перед сном, после чего надо укутать теплой тканью.
- Хмель. Двадцать пять шишек надо залить полу литром кипятка и варить на мелком огне, пока объем не уменьшится в два раза. Растирать спину два раза в день.
Любое заболевание лучше предупредить, чем лечить. Профилактика остеохондроза с корешковым синдромом заключается в устранении факторов риска. То есть, необходимо следить за массой тела, правильно питаться, ограничить употребление соли, заниматься физкультурой. Комплексное лечение и внимательное отношение к своему здоровью позволит предупредить развитие патологии и не допустит усугубление состояния.
Причины и провоцирующие факторы
Корешковый остеохондроз может быть спровоцирован малоподвижным образом жизни, чрезмерными физическими нагрузками, ожирением. Спинномозговые корешки нередко воспаляются при остро протекающем сифилисе, туберкулезе или спинальном менингите. Их повреждение возможно и на фоне таких патологических состояний:
- позвоночно-спинномозговых травм, сильных ушибов, подвывихов тел позвонков;
- врожденных и приобретенных аномалий позвоночного столба, в том числе кифоза и сколиоза;
- доброкачественных и злокачественных новообразований, локализованных преимущественно в области спины;
- гормональных сбоев.
Течение остеохондроза сопровождается медленным, но упорным снижением высоты хрящевого диска, уменьшением диаметра межпозвоночного отверстия. Результатом становится ущемление, сдавление спинномозгового корешка. Развитие подобного процесса еще более вероятно при традиционном осложнении остеохондроза — формировании межпозвоночной грыжи. Также к корешковому синдрому предрасполагает хронический спондилез. В этом случае нервные окончания одновременно ущемляются и костными наростами деформированных позвонков, и видоизмененными дугоотростчатыми суставами.
Важно! При длительном ущемлении спинального корешка возникают многочисленные неврологические расстройства. Самые тяжелые из них невозможно устранить даже хирургической операцией — больной становится инвалидом.
Лечение
Лечение корешкового синдрома шейного отдела позвоночника в каждом отдельном случае учитывает характерные для пациента особенности его болезни.
Могут различаться причины, приведшие к заболеванию, степень развития патологических процессов в шейном отделе, возраст пациента, состояние здоровья и резервы его организма. При наличии сопутствующих заболеваний задача врача – снизить взаимное влияние недугов и применить эффективное лечение.
Далее, после обезболивания, требуется убрать основную патологию, приведшую к ущемлению нервных корешков.
Решение лежит в терапевтической плоскости при задействовании медикаментозного курса, лечебной физкультуры, физиотерапевтического лечения и методов народной медицины.
Лекарственные средства
Обезболить начинающееся недомогание в шейном отделе можно с помощью препаратов Но-Шпа или Кеторол. Это временное облегчение следует использовать для постановки правильного диагноза и дальнейшего лечения. Уменьшить воспалительный процесс и снять болевой синдром помогают НПВС (Ибупрофен, Мовалис, Диклофенак и др.), приём которых производится строго ограниченным курсом по назначению лечащего врача. При передозировке или удлинении срока приёма возможно вредное влияние препарата на другие органы и системы организма. Снятие мышечного спазма необходимо для разгрузки защемленных нервных корешков. На этом этапе используются миорелаксанты (Баклофен, Мидокалм и др.) Под действием этих лекарств тормозится передача импульсов в нервных клетках и уменьшается спазмирование мышц
Препараты этого ряда следует принимать с осторожностью и только по назначению врача. Следующий этап – восстановить хрящевую ткань, повреждённую в результате поражения межпозвоночных дисков
Для этого назначают группу препаратов, называемую «хондропротекторы» (Алфлутоп и др.). Они стимулируют обменные процессы в хрящевой ткани, не давая ей разрушаться. Витаминные комплексы с акцентом на группу В. Поддерживают нервную систему и ускоряют обменные процессы в повреждённых тканях.
Физиотерапия
По окончанию курса медикаментозного лечения, когда болевые проявления сняты, для восстановления функциональности мышц и лечения шейной радикулопатии необходимы физиопроцедуры:
- Одно из первых мест по действенности занимает массаж. С помощью приёмов массажной техники сглаживаются последствия защемления нервных корешков, снимаются очаги воспаления при шейном радикулите. Кровоснабжение воротниковой зоны становится наполненным. Основной принцип при поиске специалиста для массажа – обращаться следует только к высокопрофессиональным и опытным мастерам, т.к. неумелое воздействие на зону, насыщенную нервными окончаниями и кровеносными сосудами, может ухудшить состояние пациента;
- Техника иглоукалывания возвращает проводимость внутриклеточных импульсов, снимает спазм мышц, стимулирует обменные и восстановительные процессы в нервной системе шейного отдела позвоночника;
- Электрофорез используется как вспомогательное средство для глубокого и мягкого прогревания ослабленных мышц;
- Лечебная физкультура постепенно и поступательно формирует правильную осанку и мышечную поддержку для безболезненной работы шейных позвонков.
Народные рецепты
Рецепты народной медицины
- Сделать отвар календулы и ромашки в равных долях, пить после процеживания в течение дня для снятия воспаления.
- Запарить кипятком берёзовые листья, наложить на область шеи и укрыть плёнкой для сохранения тепла. Оставить на час. Повторять два раза, утром и вечером.
- Корень лопуха залить спиртом и сделать настойку в течение двух недель, которую затем использовать для растирания больной зоны.
- Натереть на терке черную редьку. Благодаря её жгучим свойствам, её можно использовать для компрессов на больное место. Укутать тёплым одеялом или платком. Держать можно несколько часов.
Хирургическое вмешательство
Оперативное лечение радикулопатии шейного отдела позвоночника показано в исключительно редких случаях, таких как:
- Отсутствие результата терапевтического лечения в течение продолжительного времени (не менее полугода);
- Наличие опухолевых процессов;
- Компрессия распространяется не только на нервные окончания, но и на спинной мозг.
В этих случаях пациент направляется в стационар на операцию.
В современной хирургии используется несколько методик:
- Дискэктомия, радикальный способ, при котором поврежденная часть межпозвонкового диска подвергается удалению.
- Ламинэктомия, не менее травматичное вмешательство. Удаляют повреждённые части шейного позвонка и хряща.
- Микродискэктомия — операция, минимизирующая вмешательство и поэтому наименее травматичная.
Проявления синдрома в поясничном отделе
На данный отдел приходится самая интенсивная нагрузка. Следовательно, и корешковый синдром поясничного отдела позвоночника бывает заметно чаще. И как в первых двух случаях, человека беспокоит выраженная боль (часто односторонняя). Ее характер бывает самым разным: от тупой, ноющей до достаточно сильной и резкой.
Поясничный остеохондроз с рассматриваемым синдромом проявляется так:
- При поражении первых 3-х корешков пациент отмечает боли в пояснице, бедре, паху и нижней части живота. Нередко боль сохраняется и в области гениталий. В этих участках тела могут быть чувства ползания мурашек и онемения тела.
- Сдавление четвертого корешка приводит к распространению болей в области поясницы, наружной поверхности бедра. В ряде случае бывает сильная слабость в коленном суставе; человек не может нормально ходить. За счет снижения тонуса 4-главой мышцы объем бедра немного уменьшается.
- Наконец, сдавление и поражение пятого поясничного корешка приводит к тому, что боли распространяются по голени, в район бедра, большого пальца. Отмечается слабость мышц стопы, из-за чего человеку сложно ходить.
В состоянии покоя болезненный синдром, как правило, меньше беспокоит пациента.
Иногда патологический процесс распространяется и на крестцовый отдел. Боль – основной симптом поражения такого участка позвоночника. Она бывает тупой, ноющей или интенсивной. Поясничная боль может распространяться и на ноги. Иногда мышцы спазмированы.
При синдроме ягодичных мышц поражается задняя поверхность нижних конечностей и близлежащие участки тела.
Все боли усиливаются после переохлаждения или продолжительного сидения.
 Что такое корешковый синдром (защемление нерва в спине), симптомы и лечение заболевания
Что такое корешковый синдром (защемление нерва в спине), симптомы и лечение заболевания Корешковый синдром шейного отдела лечение
Корешковый синдром шейного отдела лечение Задний шейный симпатический синдром что это такое
Задний шейный симпатический синдром что это такое


 Синдром цервикобрахиалгии
Синдром цервикобрахиалгии Импиджмент-синдром плечевого сустава
Импиджмент-синдром плечевого сустава Мышечно тонический синдром шейного уровня
Мышечно тонический синдром шейного уровня