Содержание
- 1 Противопоказания
- 2 Послеоперационный период и восстановление
- 3 Подготовка к микродискэктомии
- 4 Показания и противопоказания к дискэктомии
- 5 Актуальность проблемы
- 6 Часто задаваемые вопросы
- 7 Классификация по виду тканей, выступающих за пределы позвонка
- 8 Короткая уздечка языка у ребенка: как исправить аномалию развития?
- 9 Реабилитация после операции
- 10 После операции
- 11 Что такое дискэктомия: суть процедуры
- 12 Виды операций при позвоночных грыжах
- 13 Ход операции микродискэктомии поясничного отдела
- 14 Виды операций по удалению грыжи шейного отдела позвоночника
Противопоказания
Микродискэктомия признается щадящим методом воздействия, поэтому имеет малое количество противопоказаний. Большинство из них носит временный характер, т.е. потенциально устранима. К числу ограничений относятся:
- воспаления поясничного отдела,
- наличие доброкачественных образований на месте операционного поля,
- злокачественные опухоли позвоночника,
- спондилолистез,
- пониженная или повышенная свертываемость крови,
- инфекционные болезни.
Если проведению процедуры препятствуют хронические болезни, их переводят из острой фазы в стадию ремиссии. С этого момента они перестают быть противопоказанием.
Послеоперационный период и восстановление
Продолжительность восстановительного периода зависит от вида доступа, анестезии, исходной патологии позвоночника и общего состояния пациента, а также его настроенности на правильную реабилитацию и сотрудничество с персоналом клиники.
Когда операция закончена, прооперированного будят и переводят в обычную палату. Медперсонал будет активно наблюдать за давлением, пульсом, дыхательной функцией
Эти показатели особенно важно контролировать у больных пожилого возраста, перенесших общую анестезию. В первые несколько дней могут быть назначены анальгетики, антибактериальные средства, противовоспалительные препараты.
Срок госпитализации зависит от способа доступа — от 1-2 дней при микрохирургической и эндоскопической операции и до недели и более после классической открытой дискэктомии. Через пару часов после операции пациенту разрешат пить и принимать пищу, а к вечеру станет возможным встать с постели.
В послеоперационном периоде пациент должен соблюдать определенные правила, обеспечивающие регенерацию и безопасность для позвоночника:
- Нельзя подолгу сидеть, поднимать тяжести;
- Домашние заботы и другие бытовые обязанности можно выполнять после того, как хирург даст на это свое разрешение;
- До того, как врач разрешит, следует отказаться от половой жизни, посещений бани, бассейна, принятия горячих ванн;
- Курильщикам настоятельно рекомендуют отказаться от вредной привычки, ухудшающей и замедляющей регенераторный процесс;
- К привычному образу жизни нужно возвращаться постепенно, понемногу увеличивая нагрузки и перечень выполняемых видов работ.
Спустя несколько дней после операции пациенту разрешат принять душ, а на 10-14 сутки — удалят швы. Лежать на животе ему нельзя. Некоторое время придется потерпеть боль, которая не может исчезнуть моментально.
Реабилитация после дискэктомии включает медикаментозную терапию, физиолечение, лечебную физкультуру и режим. Длится она до месяца, по истечении которого возможен возврат к труду, если он не сопряжен с сильными физическими нагрузками, поднятием тяжестей и т. д. В этом случае пациенту может потребоваться более длительное восстановление — до 2-3 месяцев. Спустя 2 недели после дискэктомии положено показаться хирургу.
Реабилитация — обязательный компонент восстановительного периода, который недопустимо игнорировать. Так, первую неделю после открытой операции лучше не находиться в вертикальном положении дольше четверти часа, а после стояния следует минимум час полежать на спине. Специалисты рекомендуют постоянно использовать специальный корсет.
Для предупреждения обострения боли в позвоночнике прооперированному объяснят меры ее профилактики:
- Правильная ровная осанка;
- Правильная поза в разных положениях, особенно — сидя, при ходьбе и т. д.;
- Занятия ЛФК;
- Нормализация массы тела при необходимости;
- Исключение курения.
Важно, чтобы пациент продолжил занятия по восстановлению позвоночника и после выписки из больницы, самостоятельно в домашних условиях. Первый месяц он проводит стоя или лежа
Когда станет возможным сесть, нужно будет держать при этом спину ровно и расслабленно, коленные суставы должны стоять ниже тазобедренных. Время, проведенное в сидячем положении, увеличивается постепенно.
Утро пациентов после дискэктомии начинается с небольших упражнений, выполняемых лежа в постели. Вставать стоит из положения лежа на боку, аккуратно, без резких движений. Корсет может использоваться на протяжении первых 1-2 месяцев. Доступным упражнением для нормализации позвоночника считается ходьба, а начинать нужно с одного километра в день. Появление боли говорит о том, что нагрузку следует несколько уменьшить.
По наблюдениям хирургов, миниинвазивные и эндоскопические методы не уступают по эффективности обычной операции, однако отличаются быстрейшим восстановлением, меньшей операционной травмой и, соответственно, более низким числом осложнений.
Дискэктомии проводят как бесплатно, так и на платной основе. Их делают не только в государственных, но и в частных клиниках. Пациент должен знать, что эффективность лечения зависит не только от объективных причин, связанных с особенностями заболевания, но и от опыта и квалификации врача, поэтом перед тем, как решить вопрос о месте операции, стоит выбрать того хирурга, которому без страха можно доверить свое здоровье.
Подготовка к микродискэктомии
Для определения показаний к операции необходимо тщательно обследоваться. Обязательным обследованием при подозрении на грыжу диска является МРТ позвоночника. Если есть противопоказания к МРТ, проводится КТ (компьютерная томография).
Перед операцией проводится стандартное обследование:
- Анализы крови с определением количества гемоглобина, эритроцитов, лейкоцитов, тромбоцитов и свертываемости.
- Общий анализ мочи.
- Сахар крови.
- Биохимический анализ с определением креатинина, мочевины, билирубина, печеночных трансаминаз, общего белка.
- Коагулограмма крови.
- Исследование сыворотки на наличие антител к инфекционным заболеваниям (сифилис, гепатиты, ВИЧ).
- Электрокардиограмма.
- Флюорография органов грудной клетки.
- Осмотр терапевта.
- Осмотр гинеколога для женщин.
В некоторых случаях врач может назначить дополнительные обследования: ФГДС, ЭХОКГ, исследование функции легких, осмотры кардиолога, эндокринолога, пульмонолога.
Микродискэктомию отложат в случае:
- Острого заболевания (обычной простуды или другой инфекции до полного выздоровления),
- Декомпенсации хронического заболевания (болезни сердца, легких, сахарного диабета). Операция возможна после лечения и улучшения состояния,
- Тромбофлебите вен нижних конечностей,
- Нарушениях свертываемости крови,
- Инфекциях кожи спины.
Показания и противопоказания к дискэктомии
Операции на позвоночном стволе несут определенный риск и часто сложны технически, поэтому проводят их лишь тогда, когда возможности консервативного лечения исчерпаны либо существует реальная угроза ущемления нерва или сосуда, развития пареза и паралича. Показаниями к дискэктомии считаются:
- Cильная боль при грыже диска, которая длится более полутора месяцев и не купируется консервативными методами;
- Компрессия тканей спинного мозга, нервных корешков с развитием соответствующей неврологической симптоматики;
- Обызвествленная межпозвонковая грыжа, которая уплотнилась за счет отложения в ней кальциевых солей;
- Крупная грыжа — для классической операции, выпячивание до 0,6 см — для микродискэктомии;
- Грыжа диска, сочетающаяся со стенозом позвоночного канала.
Операция может быть противопоказана при:
- Патологии свертывающей системы крови из-за риска кровотечения;
- Злокачественных новообразованиях любой локализации;
- Общих инфекционных заболеваниях или обострении хронических — до полного выздоровления или стойкой ремиссии;
- Воспалении, экзематозных изменениях, гнойничковых процессах кожи в области пораженного диска (операция возможна спустя по меньшей мере 2 недели после полного излечения);
- Беременности — операцию лучше отложить, пока малыш не родится, но при угрозе пареза или паралича беременность может быть относительным противопоказанием к оперативному лечению;
- Тяжелой патологии внутренних органов, препятствующей обеспечению безопасной анестезии — недостаточность сердца, дыхательная, почечная и т. д.;
- Декомпенсированном сахарном диабете;
- Положительной динамике от консервативной терапии;
- Крупном выпячивании диска, вмешательствах на позвоночном канале в анамнезе, стенозе спинномозгового канала (противопоказания к эндоскопической операции).
Актуальность проблемы
Часто задаваемые вопросы
Какие осложнения возможны после микродискэктомии?
Методика проведения такой операции, как микродискэктомия, хорошо отработана, поэтому риск возникновения осложнений сведён к минимуму. Могут возникнуть следующие осложнения:
- инфицирование;
- разрыв оболочки спинного мозга и подтекание цереброспинальной жидкости;
- воспалительные процессы межпозвоночного диска;
- повреждение нервных корешков;
- кровотечение;
- недержание кала и мочи.
Как происходит восстановление после операции? Какие рекомендации врача важно соблюдать?
После того, как операция завершена и пациент пришёл в себя, ему предложат встать и пройтись по палате. Такой подход позволяет поставить позвоночник на место и исключить риск формирования тканевых рубцов в прооперированной области.
Рекомендации лечащего врача будут сведены к ношению полужёсткого ортопедического корсета или шейного держателя (если операция проводилась на шейном отделе позвоночника). В течение месяца пациенту необходимо свести к минимуму любую физическую деятельность. При сохранении болевой симптоматики ему назначат анальгетики, а также антибиотики.
Что касается ограничений, то они заключаются в том, что в процессе реабилитации пациенту запрещается:
- поднимать грузы весом более 3-х кг;
- долго сидеть;
- резко наклонять голову;
- выполнять повороты туловища;
- водить автомобиль.
Почему многие специалисты рекомендуют именно микродискэктомию?
Микродискэктомия ― малоинвазивная операция, которая не требует длительного восстановления. Благодаря ей пациент избавляется от болевой симптоматики уже через один-два дня после её проведения. За этот же период исчезают и другие клинические проявления компрессии нервов. При проведении хирургического вмешательства в полном объёме его эффективность достигает 90%. Возникновение рецидива возможно лишь в 10% случаев.
Классификация по виду тканей, выступающих за пределы позвонка
Определяют 3 вида тканей выпадения: пульпозные, хрящевые, костные.
Пульпозный вид ткани. Характерно вдавливание ядра наружу через трещины фиброзного кольца. Пульпозное выпадение, частое явление при грыже Шморля.
Хрящевой вид ткани. Фрагменты позвоночного хряща выходят наружу, ущемляя нервные корешки. Причиной являются запущенные воспаления, потеря эластичности тканей позвоночника, травмы, нарушение обменных процессов и кровообращения.
Костный вид ткани. Образуется в пожилом возрасте. Дегенеративно-дистрофические изменения или остеохондроз приводят к образованию остеофитов (костных наростов). Наросты на позвонках часто имеют большие размеры, в результате зажимаются нервные корешки и сужается спинномозговой канал.
Видео: «Что нужно знать при наличии межпозвоночной грыжи»
Короткая уздечка языка у ребенка: как исправить аномалию развития?
Реабилитация после операции
Микродискэктомия позвоночного отдела предполагает обязательный реабилитационный период, в ходе которого организм восстанавливается после вмешательства, постепенно переходит к нормальному функционированию.
Программа реабилитации разрабатывается индивидуально лечащим врачом исходя из сложности заболевания позвоночного отдела, общего состояния организма. Она начинается с момента, когда человек отходит от наркоза, и продолжается 3-12 месяцев. Когда период восстановления окончен, пациенту необходимы поддерживающие процедуры на протяжении всей жизни.
Выделяются следующие цели реабилитации после микродискэктомии:
- купирование боли,
- снижение вероятности рецидива,
- укрепление мышц спины,
- восстановление возможностей поясничного отдела,
- возвращение возможности больного обслуживать себя в быту, выдерживать физические нагрузки.
Реабилитация после микродискэктомии условно разделяется на три этапа, идущих последовательно:
- Устранение боли и неврологических симптомов.
- Адаптация пациента к повседневной жизни.
- Развитие подвижности поясничного отдела.
Первый период начинается сразу после хирургического вмешательства и продолжается две недели. Это срок, когда заживает шов. Пациенту показан прием НПВС для снятия воспалительного процесса, анальгетиков, купирующих болевые рецепторы, седативных препаратов, улучшающих эмоциональный фон.
Через 1-2 дня после хирургического вмешательства на позвоночном отделе пациенту можно вставать и ходить, но обязательным условием является ношение жесткого корсета. Этот ортез предотвращает смещение части диска, подвергшегося врачебному воздействию, ускоряет заживление шва.
Неотъемлемый элемент реабилитационного периода – физиопроцедуры. Их комплекс выбирается лечащим врачом и может включать:
- ионофорез – ускоряет заживление, снимает боль в позвоночном отделе,
- грязевые обертывания – снимает отеки, устраняет воспаления,
- ультразвуковое лечение – стимулирует регенерацию тканей,
- фонофорез – опосредует введение противоотечных и противовоспалительных средств,
- магнитотерапия – стимулирует обменные процессы поясничного отдела, уменьшает боль.
Больному после микродискэктомии показаны физические упражнения. Они предотвращают застойные явления, повышают мышечный тонус. Уже с первого дня после хирургического вмешательства рекомендованы простые активности:
- сгибания-разгибания ног в коленном суставе,
- вращения пальцами ног,
- подтягивание коленей к животу.
По мере выздоровления гимнастика насыщается новыми элементами, постепенно усложняется
К выполнению упражнений нужно подходить с большой осторожностью: при сильной боли их сразу же прекращают
После операции
После операции пациент переводится в обычную палату. Несколько часов он должен полежать на боку. Вставать разрешается через 5-6 часов. Можно ходить, сидеть не рекомендуется.
Первые дни возможны послеоперационные боли, которые требуют применения инъекционных или таблетированных обезболивающих препаратов.
Перевязка осуществляется ежедневно. Швы снимаются на 7-е сутки, в это же время пациент выписывается. В некоторых клиниках выписывают на следующий день, возможно даже амбулаторное проведение данной операции. Однако как показывает статистика, процент осложнений и рецидивов после амбулаторно проведенных операций выше. Так что безопаснее провести неделю в стационаре с гарантированным соблюдением лечебно-охранительного режима.
В течение 1,5 месяцев необходимо соблюдать некоторые ограничения:
- Не поднимать тяжести.
- Не наклонять спину.
- Долго не сидеть.
- Не управлять автомобилем.
- Носить поясничный корсет.
- После шейной дискэктомии – фиксирующий воротник.
У большинства прооперированных боль в ноге проходит сразу после операции, у части пациентов некоторое время сохраняются боли, чувство онемения в конечности.
Полное восстановление трудоспособности наступает через 6 недель. У лиц с тяжелой физической работой лист нетрудоспособности может быть продлен до 3-4 месяцев.
Послеоперационное лечение может быть дополнено физиотерапевтическими процедурами, ЛФК.
В дальнейшем после полного восстановления необходимо выполнять регулярно упражнения на укрепление мышечного корсета, рекомендуется избегать длительных статических нагрузок на позвоночник. Очень рекомендовано плавание.
Что такое дискэктомия: суть процедуры
Удаление межпозвонковой грыжи с помощью микродискэктомии оправдано только в случае, когда заболевание прогрессирует или не поддается консервативному лечению. При первичном обращении пациента с неосложненной грыжей процедуру чаще всего не назначают из-за возможных последствий после нее.
Микродискэктомия применяется для всех отделов позвоночника, однако чаще всего ее делают на поясничном или шейном отделе. Главным показанием к проведению является прогрессирование грыжи и достижение ею крупных размеров, а также отсутствие результатов консервативной терапии.
Также процедура выполняется при наличии осложнений на фоне простой (ранней) межпозвонковой грыжи. Например, если поражаются внутренние органы брюшины (в первую очередь мочевой пузырь или кишечник) или наблюдается компрессия спинномозговых нервов.
Противопоказания
Микродискэктомия это достаточно щадящая и безопасная процедура, имеющая минимальное количество противопоказаний. Большинство противопоказаний к процедуре носят временной характер (например, хронические болезни, которые можно даже не лечить, а просто ввести ремиссию на период лечения).
Противопоказания к микродискэктомии:
- Воспалительные процессы в месте планируемого операционного доступа.
- Общие злокачественные новообразования или локальные (в месте проведения вмешательства) доброкачественные новообразования.
- Спондилолистез (смещение или выпадение позвонков).
- Соматические заболевания в стадии декомпенсации.
- Лихорадка, острые инфекционные патологии (любой этиологии и локализации).
- Нарушения свертываемости крови (как тромбофилия, так и гемофилия).
Какой эффект дает?
Стопроцентной положительной результативности от микродискэктомии ждать не следует. Примерно 3% пациентов после процедуры жалуются на то, что боль или иные симптомы болезни остались. Тем не менее, в остальных случаях удается добиться внушительных положительных эффектов.
Лечебные эффекты микродискэктомии:
- существенное уменьшение выраженности болевого синдрома или его полная ликвидация;
- устранение синдрома конского хвоста или паралича нижних/верхних конечностей;
- устранение компрессии спинномозговых нервов или спинномозгового канала, а, следовательно, и устранение неврологического дефицита;
- устранение скованности в спине, компенсаторных деформаций и нарушений осанки;
- предупреждение развития грозных осложнений существующей грыжи – спондилолистеза, сколиоза, тяжелых форм остеохондроза.
Дискэктомия проводится только в тех случаях, когда никаким другим способом, кроме оперативного вмешательства, вылечить межпозвонковую грыжу (или вызванные ею осложнения) не представляется возможным. Данная процедура требуется примерно 10% пациентов с межпозвоночной грыжей.
Для успешного излечения заболевания проводят полное удаление межпозвоночного диска (полная дискэктомия). Более щадящим вариантом, но чреватым рецидивом заболевания или просто неэффективностью лечения, является частичная дискэктомия – в этом случае удаляют лишь небольшую часть межпозвоночного диска.
Виды процедуры
- Классическая дискэктомия (полная). Проводится полное удаление пораженного межпозвоночного диска с последующим частичным иссечением отростков позвонка.
- Микродискэктомия (частичная). Удаляется часть межпозвоночного диска, главное преимущество процедуры – отсутствие повреждений окружающих диск суставов и мышц.
- Эндоскопическая дискэктомия. Малотравматичная процедура, с минимальным реабилитационным периодом после операции и с минимальным количеством последствий.
- Перкутанная дискэктомия или нуклеопластика. Используется только для маленьких межпозвоночных грыж без наличия фиброзного кольца.
Какой эффект дает?
Правильно проведенная дискэктомия способна устранить и саму межпозвонковую грыжу, и ее многочисленные осложнения.
К наиболее опасным осложнениям грыжи, которые способна ликвидировать дискэктомия, относят:
- синдром компрессии (сдавливания) спинномозгового конского хвоста (приводит к выраженному нарушению работы органов малого таза);
- выраженный болевой синдром (длительно протекающий), которые плохо или вообще не купируется ненаркотическими анальгетическими медикаментами (Парацетамол, Кетанов, Ибупрофен);
- общая детренированность организма, вызванная мышечной слабостью в одной или обеих нижних конечностях, что напрямую связанно с осложненной грыжей;
- воспалительные и дегенеративные процессы на фоне выпадения фрагмента диска или же пульпозного ядра (одно из часто встречающихся осложнений длительно протекающей грыжи).
Виды операций при позвоночных грыжах
- Дискэктомия.
- Микродискэктомия.
- Эндоскопическая дискэктомия.
- Перкутанная дискэктомия (нуклеопластика).
Открытая классическая дискэктомия проводится под общим наркозом. Разрез кожи над пораженным сегментом позвоночного столба – не менее 7-9 см. Широко отодвигаются мышцы, рассекается желтая связка, покрывающая позвоночник снаружи. Для лучшего доступа производится ламинэктомия – удаление части дуги позвонка.
дискэктомия
Кроме удаления диска производится частичное иссечение отростков позвонков. На месте удаленного диска развивается неподвижное соединительнотканное соединение позвонков.
Иногда для стабилизации позвонков на место удаленного диска устанавливается имплантат (искусственный титановый или костный, взятый из гребня подвздошной кости пациента). С этой же целью при нестабильности участка позвоночника возможно соединение нескольких позвонков металлическими пластинами.
Открытая дискэктомия длится около 2-х часов, затем пациент в течение суток вынужден лежать на спине. Сидеть не разрешается в течение 3-х недель.
Открытая дискэктомия – довольно травматичная операция, требующая длительного периода восстановления и реабилитации. В настоящее время применяется редко.
Однако в некоторых случаях это единственный метод лечения (в случаях грыж больших размеров, секвестирования диска, сужения канала спинного мозга и некоторых других осложнениях). Также считается, что открытая дискэктомия является самым надежным методом и дает наименьшее количество рецидивов. Кроме того, этот метод не требует дорогостоящего оборудования и может быть выполнен в любом нейрохирургическом отделении.
микродискэктомия
Микродискэктомия. Это менее травматичная операция, выполняется с помощью специальных микрохирургических инструментов под ультразвуковым или рентгенологическим контролем. Операционный разрез в данном случае небольшой -3-4 см. Тщательно отодвигаются мышцы, «выкусывается» небольшой участок желтой связки и затем непосредственно удаляется грыжа или часть диска.
При этом методе операции почти все межпозвоночные суставы, мышцы и связки остаются интактными, поэтому биомеханика позвонков практически не нарушается.
Эндоскопическая дискэктомия. Все этапы и принципы операции те же. Отличие в том, что проводится операция через еще меньший разрез (1,5-2 см) с помощью специального эндоскопического прибора. Все манипуляции хирург проводит под визуальным контролем монитора.
Малоинвазивные дискэктомии имеют много преимуществ:
- Операция может проводиться под эпидуральной или даже местной анестезией.
- Не требуется длительный постельный режим и долгая реабилитация.
- Сроки стационарного лечения – 3-5 дней. В некоторых клиниках операция проводится амбулаторно.
- Трудоспособность восстанавливается через 2 недели.
Перкутанная дискэктомия (нуклеопластка) проводится при небольших грыжах без разрыва фиброзного кольца (в 10-15% всех грыж). Проводится в амбулаторных условиях под местной анестезией. Под рентгенологическим контролем в центр диска вводится специальная канюля, через нее к ядру подводится электрод с лазерным излучением или холодной плазмой. Они разрушают часть пульпозного ядра, уменьшая размеры грыжи и снижая давление внутри диска.
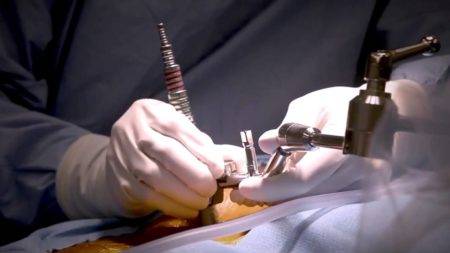
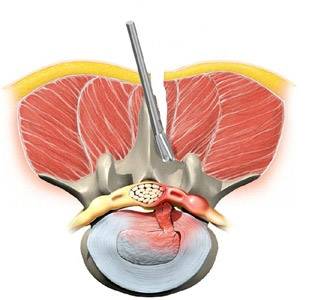
Ход операции микродискэктомии поясничного отдела
Микрохирургическую дискэктомию проводят под общим внутривенным наркозом. Положение пациента – на боку или на животе на мягкой раме (ноги при этом опущены вниз и согнуты в тазобедренных и коленных суставах).
Перед самой операцией проводят рентгеноскопию для точного определения разреза.
Разрез кожи проводят по средней линии спины. Длина разреза – 3-4 см. С помощью коагулятора останавливают кровотечение из пересеченных сосудов.
В рану вставляется маленький ранорасширитель
Хирург осторожно отодвигает мышцу. Далее используется операционный микроскоп и микроинструменты
Находят ущемленный нерв, над ним удаляется небольшой участок желтой связки. При необходимости может быть удалена часть суставной поверхности фасеточного сустава.
Спинномозговой нерв отводится медиально в сторону. Находящаяся под ним грыжа удаляется микрокусачками. Проводят насколько возможно ревизию диска, удаляются его секвестры и нежизнеспособные участки. Объем резекции диска определяется непосредственно во время операции.
Рана ушивается.
Длительность операции 20-30 минут.
Виды операций по удалению грыжи шейного отдела позвоночника
Операцию выполняют на уровнях С3-С7 сегментов под общей анестезией. Хирург осуществляет маленький разрез, после чего удаляет пораженные места позвоночных дисков. Затем на их место устанавливает пластины, которые заменят элементы и ускорят восстановление костных тканей. У хирургии существует серьезный минус, который заключается в том, что создание неподвижности в ходе спондилодеза иногда увеличивает нагрузку на соседние диски.
Суть хирургического вмешательства такая же, как и при передней операции. Разница лишь в том, что надрез кожного покрова делают на задней области шейного отдела позвоночного столба. Затем хирург удаляет костные наросты и межпозвоночный диск. Такой тип хирургии считают более сложным, поскольку в этой зоне позвоночника находится достаточное количество вен, кровеносных сосудов и нервных окончаний. Вследствие этого не исключен риск развития кровотечений и травмирования спинного мозга.
Хирургическое вмешательство проводят под местной анестезией. Медик осуществляет маленький надрез в кожном покрове, в который вводит эндоскоп и удаляет поврежденные места позвоночных элементов. Основным плюсом такого вида операции считают малую травматичность. В основном из стационара пациента выписывают уже на следующие сутки после проведения хирургии. Кроме этого, реабилитационный период занимает значительно меньше времени, чем после удаления грыжи шейного отдела позвоночника другими методами. Риск послеоперационных последствий также сведен к минимуму.
К этому методу хирургического вмешательства прибегают в тех ситуациях, когда грыжа защемляет нервные окончания. В процессе операции используется специальный микроскоп, который не вводят в ткани. В кожном покрове над пораженным диском медик делает маленький разрез, после чего удаляет часть связки и осуществляет резекцию позвонковой дуги. Нерв отодвигает в сторону, избавляется от элементов студенистого ядра, которые формируют грыжу. В некоторых ситуациях после операции используют лазерное облучение межпозвоночного диска, с помощью которого удается свести риск возникновения послеоперационных осложнений до минимума. После этих манипуляций хирург зашивает рану.
Операция на шейном отделе позвоночника при помощи лазера проводится на начальной стадии развития грыжи. В первую очередь пациенту делают местный наркоз, после чего осуществляют разрез кожного покрова, длина которого составляет 2 сантиметра. Затем, используя эндоскоп, в надрез вводят иглу, на конце которой размещен лазерный диод. Благодаря лазеру межпозвоночную жидкость удается быстро испарить. С помощью этого понижается давление и устраняется защемление нервных корешков. Спустя несколько часов после проведения хирургии, пациент перестает жаловаться на болевой синдром. Однако у этого вида операции существует и серьезный минус в виде высокой вероятности развития рецидива.
Удаление межпозвоночной грыжи шейного отдела позвоночного столба при помощи этого метода осуществляется благодаря введению в пораженную область холодной плазмы через хирургическую иглу. Низкие температуры действуют на образование и разрушают его. Обычно хирургическое вмешательство осуществляют под местным наркозом, однако по желанию пациента может быть использована и общая анестезия. Доктора выделяют существенный недостаток этой процедуры, который заключается в высокой вероятности возникновения рецидива.
 Эндоскопическая операция по удалению грыжи позвоночника: клиники москвы, цены и врач
Эндоскопическая операция по удалению грыжи позвоночника: клиники москвы, цены и врач Удаление межпозвоночной грыжи: показания к хирургическому вмешательству, виды операций, возможные осложнения
Удаление межпозвоночной грыжи: показания к хирургическому вмешательству, виды операций, возможные осложнения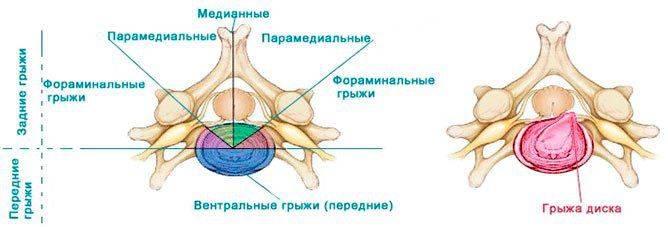 Методы лечения межпозвоночной грыжи поясничного отдела позвоночника
Методы лечения межпозвоночной грыжи поясничного отдела позвоночника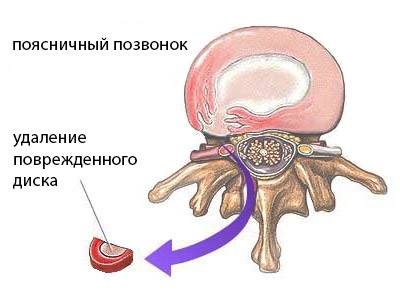


 Как проводится удаление грыжи поясничного отдела позвоночника лазером?
Как проводится удаление грыжи поясничного отдела позвоночника лазером? Симптомы межпозвоночной грыжи шморля
Симптомы межпозвоночной грыжи шморля Операция межпозвоночной грыжи шейного отдела отзывы
Операция межпозвоночной грыжи шейного отдела отзывы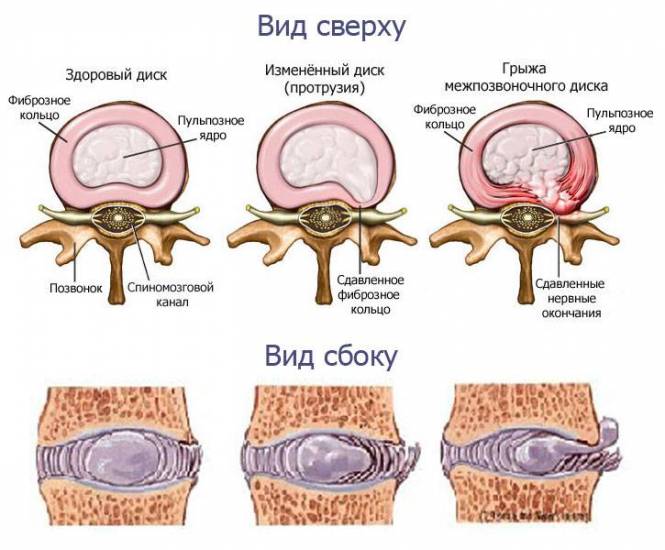 О симптомах и лечении протрузии и межпозвоночной грыжи
О симптомах и лечении протрузии и межпозвоночной грыжи