Содержание
Причины болезненности
Основные причины появления боли в локтевом суставе:
- Наличие артрита, артроза или повреждений локтя.
- Нарушения в работе мышц, повреждение связок или суставной поверхности вследствие бурсита, миозита или эпикондилита.
- Болезни, не имеющие прямой связи с локтевым суставом, такие как шейный остеохондроз, грыжа межпозвоночного диска или локтевой неврит.
- Не исключаются и временные боли, вызванные чрезмерными тренировками и непривычными физическими нагрузками. Болеть будет та рука, которая перенапряглась в большей степени — правая и левая соответственно. Особенно возможны в такой ситуации болевые ощущения при сгибании сустава.
Эпикондилит
Когда боль появляется при сгибании и разгибании локтя на внутренней стороне, то есть на сгибе, это говорит о том, что на связках образовались микротравмы из-за занятий пациента физическим трудом. В случае, когда пациент постоянно напрягает руку, к примеру, по долгу профессии, болезнь перерастает в хроническую форму.
Это явление называется эпикондилит. Он делится на:
- латеральный эпикондилит, когда болевые ощущения появляются исключительно в момент разгибания руки, сгибание не вызывает дискомфорта. В народе — «локоть теннисиста». При нем повреждается наружная часть предплечья. Чаще всего он вызван травмами связочного аппарата и сухожилий, а также постоянным сильным перенапряжением околосуставной поверхности;
- медиальный (внутренний), при котором локоть болит во время сгибания, «локоть гольфиста». Появляется при повреждениях и растяжениях, а также является своеобразным побочным эффектом при занятиях тяжелым спортом.
Подробнее об эпикондилите вы узнаете из этого видео от Елены Малышевой:
Бурсит
Бурсит локтевого сустава — процесс воспаления суставной сумки локтя. При этом заболевании неприятные, болезненные ощущения появляется каждый раз при шевелении локтевого сочленения. Болеть может как правая рука, так и левая.
Воспалительные процессы в суставе
Помимо травм и вышеперечисленных причин, неприятное чувство или жжение в локтевом суставе появляется благодаря воспалению, проходящему в нем.
Одним из факторов, способствующих воспалению, может являться наличие хондроматоза. Это болезнь, при которой на суставной поверхности формируются костные образования, что приводит к раздражению нервных окончаний, а после — к воспалительным процессам.
Симптомы хондроматоза:
- Малоподвижность и отечность в районе локтевого сочленения.
- Боль и похрустывание при сгибании и разгибании локтя.
- Гипотрофия мышц, поддерживающих сустав.
Также воспаление вызывается артритом. Он делится на реактивный, посттравматический и системный. Последний вид может поражать все суставы полностью. Болезнь часто развивается, как осложнение, после тяжело перенесенной простуды, краснухи, а также других инфекций. Основным признаком артрита является покраснение, отечность прилегающих к суставу поверхностей, ноющая боль при неподвижности руки, резкая и острая при шевелении.
Разрушение сустава
Один из факторов, провоцирующих появление болезненных ощущений в локте — разрушение суставной ткани. Часто это происходит вследствие возникновения артроза локтевого сустава. Он появляется при постоянных долгих нагрузках на сочленение, а также при гормональных сбоях. Боль при артрозе очень сильная, особенно при сгибании, а пораженный участок приобретает неподвижность. Предотвратить развитие артроза можно бережным отношением к суставу и недопущением перегрузок. Лечение составит терапия, принятие хондропротекторов и внутреннее введение гиалуроновой кислоты.
Разрушение происходит также при шейном остеохондрозе, когда разрушающиеся межпозвоночные диски позволяют позвонкам зажимать нервные окончания, что провоцирует сильные боли по всему телу, а не только в шейном отделе позвоночника. Можно сказать, что боли носят отраженный характер. Часто вместе с локтевым суставом болит в области лопатки или шеи, иногда наступает онемение конечности от локтя до кисти. Причинами возникновения остеохондроза позвоночника может стать неправильная осанка, малоподвижный образ жизни, неверно составленная диета. Помочь может лечебная гимнастика для спины и суставов, принятие специальных лекарств, восстанавливающих хрящи и ткань.
Соответственно, если боль в локте возникает вследствие других проблем, то лечить нужно не локтевой сустав, а непосредственно то, что провоцирует в нем боль: это может быть межпозвоночная грыжа или остеохондроз. После того как пораженный участок будет восстановлен, болезненные ощущения в сочленении пройдут.
Как можно вылечить?
- В зависимости от тяжести и степени повреждения суставов назначаются противовоспалительные препараты, а также обезболивающие.
- При возникновении сложных патологий назначается оперативное вмешательство с последующим консервативным лечением.
- Если причиной заболевания стала травма проводятся процедуры по восстановлению хрящевой ткани, а также накладываются фиксирующие повязки посредством которых происходит быстрое заживление.
- При значительных воспалительных процессах назначаются стероидные препараты, обеспечивающие быстрый эффект и снижение болевых проявлений.
- Физиотерапия – электрофорез, ультразвуковые процедуры.
- В критических ситуациях используются анестезирующие блокады.
Также назначается массаж. Если повреждены костные и хрящевые ткани он должен выполняться опытными специалистами. Для полного восстановления применяется лечебная гимнастика.
Если не сгибаются пальцы на руках
В норме пальцы человека свободно сгибаются в кулак и выпрямляются. Эта функция осуществляется благодаря двум комплектам сухожилий сгибателям (на стороне ладони) и разгибателям (на задней стороне руки). Когда не сгибаются пальцы рук, это свидетельствует о воспалении сухожилий.
Сгибатель сухожилий это гладкие белые полосы ткани, которые начинаются в предплечье и оканчиваются у запястьях и пальцах. Сухожилия проходят через тоннели, оболочка которых выстлана смазочной тканью и имеет название синовиальной оболочки.
Проблемы со сгибанием пальцев вызваны именно воспалением синовиальной оболочки, увеличением сухожилий, утолщением или сужением самой оболочки, как правило, в области ладони, ближе к пальцам.
Причины, если не сгибаются пальцы
- Стенозирующий тендовагинит. Заболевание является распространенной проблемой движения пальцев рук, особенно, когда большой палец руки не сгибается. Технически расстройство имеет описание, как «палец на курок». Стенозирующий означает сужение туннеля или трубчатой структуры (оболочки сухожилия). Тендовагинит это название воспаления сухожилия.
- Тендинит. Сухожильный отек в результате собственной склонности человека к собранию жидкости вокруг сухожилий и суставов. Это может усугубляться повторяющимися движениями или напряженной деятельностью. В этом случае изгиб пальцев (сгибатель сухожилия) становится раздраженным, вызывает боль, отек и жесткость.
- Молоткообразный палец. Это заболевание, при котором преимущественно конечный сустав пальца не выпрямляется, что вызвано повреждением сухожилия. Возникает в результате жесткого удара. В большинстве случаев лечение требует постоянного ношения шин на протяжении 6-8 недель.
- Деформация по типу бутоньерки. Возникает в результате травмы сухожилия в среднем суставе пальца. Если травму своевременно не вылечить, деформация прогрессирует и становится постоянной. При этом расстройстве чаще всего средний палец руки не сгибается.
- Артроз и виды артритов. Эти заболевания ослабляют сгибатели сухожилий и не являются следствием травмы. Расстройство возникает из-за патологий хрящевой ткани поверхностей суставов. Человек просто замечает, что плохо сгибаются пальцы рук.
Когда нужна операция
Если плохо сгибаются пальцы рук и проблема не устраняется консервативным лечением, требуется оперативное вмешательство.
Хирургические методы лечения целесообразны в таких случаях:
- сухожилия разорваны;
- большой фрагмент кости смещается от своего нормального положения;
- после шинирования состояние не улучшается.
Операция проводится в амбулаторных условиях и делается под местной анестезией. На ладони у основания пальца выполняется разрез. Хирург рассекает опухшие или плотные сухожилия, обеспечивая плавное движение пальцев.
На следующий день после операции пациент может легко использовать все пальцы. В большинстве случаев швы удаляются в течение 5 дней. Если швы находятся на внешней стороне кисти руки, они могут быть удалены на протяжении 10-14 дней.
В качестве дополнительного компонента лечения можно порекомендовать препарат Глюкозамин плас. Он повышает качественные характеристики сухожилий, помогает снять воспаление и нормализовать обмен веществ при артритах и артрозах, снижает болевые ощущения, помогает быстрее восстановиться после травм и хирургических вмешательств.
Поделись статьей с друзьями
Причины боли в суставах пальцев рук
Если боли возникают каждую неделю, то их уже нельзя списать на повышенное мышечное напряжение после долгой работы руками. На начальном этапе развития так проявляются воспалительные или дегенеративно-дистрофические патологии. Болезненность пальцев связана с постепенным разрушением костных и хрящевых тканей, способным стать причиной деформации суставов, полного или частичного обездвиживания (анкилоза).
Артрит
Суставы пальцев на руках могут поражаться ревматоидным, реактивным, псориатическим артритом — воспалительными, быстро прогрессирующими патологиями. Помимо сильных болей, наблюдается воспаление — покраснение кожи и ее припухлость, ограничение объема движений. А течение инфекционного артрита часто сопровождается признаками общей интоксикации организма — повышением температуры тела, ознобом, лихорадочным состоянием.
Болезнь Стилла
Это тяжелая аутоиммунная патология, развивающаяся предположительно из-за неадекватной реакции иммунной системы на внедрение патогенных микроорганизмов. Болезнью Стилла поражаются не только мелкие и крупные суставы. Повреждаются кожные покровы, органы сердечно-сосудистой и дыхательной системы, лимфатические узлы.
Остеоартроз
Для этой патологии характерно разрушение костных тканей с дальнейшей деформацией сочленений. При остеоартрозе утром пальцы припухают, а при попытке их согнуть или разогнуть возникает некоторое сопротивление. Острые боли появляются только в период рецидивов, а на этапе ремиссии — только слабые дискомфортные ощущения.
Стенозирующий лигаментит
Патология развивается из-за часто повторяющихся однообразных движений. Стенозирующий лигаментит поражает связочно-сухожильный аппарат кисти, при котором наблюдается блокировка пальца в разогнутом или согнутом положении. Но такой выраженный признак возникает на конечном этапе патологии, а на начальной стадии она проявляется болезненностью, хрустом или щелчками при сгибании суставов.
Подагра
При подагре в суставах пальцах рук начинают откладываться кристаллы солей мочевой кислоты, провоцируя раздражение мягких, хрящевых, костных тканей. Развивается воспалительный процесс, в который постепенно вовлекаются связки, мышцы, сухожилия. Во время подагрической атаки возникают острые, жгучие, пульсирующие боли. Кожа над суставами отекает, краснеет, становится горячей на ощупь.
https://youtube.com/watch?v=99tuFDdkCVA
Полиостеоартроз
Полиостеоартроз — это одна из форм остеоартроза, поражающая сразу несколько суставов. Хрящевые ткани истончаются, уплотняются, теряют свои амортизационные свойства. Для стабилизации сочленений начинают деформироваться, разрастаться костные структуры с образованием остеофитов. Эти наросты травмируют мягкие ткани, что нередко приводит к развитию воспалительного процесса.
Травма
Боль в суставе пальцев рук может быть последствием перелома, вывиха, подвывиха, разрыва мышц, связок, сухожилий. Такие травмы человек получает при падении на прямую руку, сильном направленном ударе, ушибе. Если пострадавший не обращается за медицинской помощью, то суставные структуры сращиваются в неправильном анатомическом положении, поэтому боль в кистях становится постоянной, усиливается после переохлаждения или резкой смены погоды.
Вибрационная болезнь
Такая патология развивается у работников ручного механизированного труда, связанного с применением ударных или вращательных инструментов. Клинически вибрационная болезнь проявляется не только дискомфортными ощущениями в суставах пальцев кистей, но и сосудистыми нарушениями, ангиоспазмами, расстройствами кровообращения, скачками артериального давления.
Туннельный синдром
Причина появления туннельного синдрома — любая патология, провоцирующая уменьшение объема запястного канала (артроз, артрит, липома). В результате происходит компрессионно-ишемическое поражение серединного нерва. Возникают боли, снижается чувствительность, пациенты жалуются врачу на ощущения онемения, чувства покалывания, ползания мурашек. Любое движение кистью сопровождается слабостью, особенно если требуется захватить предмет большим пальцем.
Причины болей в кисти при сгибании
Чаще всего люди отмечают появление болей в кисти при сгибании и разгибании. Неприятные ощущения существенно ограничивают функциональные возможности руки. Появление болезненности может быть обусловлено различными причинами:
- Переломы и вывихи запястья. Эти травмы возникают при падении с упором на руки либо вследствие сильного удара по кисти. Нередко переломы запястья поначалу болят незначительно, что становится причиной постановки неправильного диагноза. Соответственно, назначается неправильное лечение, способное привести к тому, что кисть не будет сгибаться.
- Растяжение связок руки. Как известно, связки не могут растягиваться. Они надрываются и рвутся при физическом воздействии, превышающем их физиологические возможности. Как правило, связки запястья надрываются при неожиданном сгибании кисти назад.
- Тендинит. Это заболевание, обусловленное дистрофическими процессами в сухожилиях. Эти процессы всегда идут бок о бок с хроническим воспалением. Причиной развития тендинита становятся частые статические напряжения и неудобные хваты рукой. Чаще всего это заболевание выявляется у спортсменов.
- Туннельный синдром. Это проблема всех компьютерщиков. Синдром обычно поражает правую руку, так как компьютерные специалисты подолгу держат ею компьютерную мышь. При этом рука занимает неудобное, с точки зрения физиологии, положение. Статическое напряжение мышц вызывает опухание сухожилий, расположенных рядом с каналом запястного нерва. Из-за этого нерв пережимается, что и вызывает боль. Помимо компьютерщиков, туннельным синдромом страдают скульпторы, нейрохирурги, музыканты, художники.
- Гигрома. Это кистозное образование в запястье, возникающее как осложнение после травм: вывихов, переломов, различных ударов. Внутри гигромы находится межклеточная жидкость. Узнать это образование довольно просто так как оно имеет вид шишки.
- Тендовагинит. Это заболевание представляет собой воспаление фиброзного ложа сухожилия. Оно вызывает сильные боли. Кисть при тендовагините не сгибается и не разгибается. Если не приступить к своевременному лечению болезнь может сделать человека инвалидом. Тендовагинит поражает людей, которые вынуждены выполнять много действий большим пальцем руки: пианистов, портных, прачек.
- Перитендинит характеризуется воспалительным процессом, локализующимся в синовиальном влагалище сухожилия. Проявляется припухлостью запястья. При движении кистью больной может слышать характерный скрип. Это заболевание нередко приводит к полной потере подвижности большого пальца. Перитендинит может развиться из-за инфекции или ревматизма.
- Ревматоидный артрит. Эта болезнь поражает все ткани и системы человеческого организма, поэтому ее считают системной. Она проявляется у людей в возрасте от двадцати пяти до пятидесяти пяти лет и протекает в хронической форме.
- Остеоартроз лучезапястного сустава. Это дегенеративные изменения в суставе, приводящие к разрушению хряща. Причинами болезни становятся регулярные перегрузки сустава. Чаще всего она поражает правую руку.
- Аваскулярный некроз костей кисти. Болезнь проявляется размягчением костных тканей. Запястье деформируется и перестает выполнять свои функции. Если ничего не делать, то инвалидность обеспечена.
Боли в запястье и кисти правой руки могут также возникать в следующих случаях:
- Онкология.
- Пациент принимает препараты против эпилепсии.
- Человек злоупотребляет спиртными напитками.
- У больного имеется генетическая предрасположенность, приводящая к повреждению связочного аппарата рук.
- Пациент работает в неудобном положении, приводящим к перенапряжению запястья.
Отдельно следует отметить боли при сгибании кисти у молодых мам. Их причина кроется в болезни Де Кервена.
У этого заболевания есть один характерный симптом: женщина не может быстро выпрямить большой палец руки, ранее приведенный к ладони.
Инфекционный артрит
Инфекционный тип артрита отличается от ревматоидного как по происхождению, так и по симптоматике. Он развивается вследствие попадания инфекции в суставную полость, что возможно как прямым путем через открытую рану, так и гематогенным – через кровь. Клиническая картина в большинстве случаев носит выраженный характер и имеет местные и общие признаки.
Возбудителями могут быть стафилококки, стрептококки, гонококки, синегнойная палочка и пр. Симптомы инфекционного артрита:
- острая боль в покое и при движениях, а также при надавливании на пораженную область;
- припухлость, которая быстро увеличивается;
- изменение, сглаженность контуров сустава;
- покраснение кожи над суставом;
- нарушение подвижности;
- лихорадочное состояние, слабость и потливость.
Лечение
Терапевтическая тактика при инфекционном артрите зависит от вида инфекционного агента, который выявляется путем диагностической пункции сустава. Артриты вирусного происхождения лечатся противовоспалительными препаратами, грибкового – антимикотическими. Туберкулезный артрит требует специфического лечения.
Внимание: инфекционный артрит является угрожающим жизни состоянием, особенно в случае осложнений. В большей степени рискуют пожилые и люди с ослабленным иммунитетом, а также с диагнозом «ревматоидный артрит».
От чего возникает?
Сломать палец ноги можно при аварийной ситуации, падении тяжелого предмета на ступню, аварийной ситуации. Травма широко распространена в быту. Например, перелом пальцев возможен при поездках в общественном транспорте в часы пик или при ношении неудобной обуви, в которой ступня подвергается повышенным нагрузкам. Получить травму можно споткнувшись, оступившись.
Часто подобное повреждение наблюдают у спортсменов, когда при травме, стопа форсировано перезагибается. Также травма может носить патологический характер. Провоцирующими факторами в данном случае выступают такие факторы, как остеопороз, рак или туберкулез кости и другие заболевания, повышающие хрупкость костной ткани, снижающие показатели ее прочности.
Наиболее часто в медицинской практике фиксируется перелом большого пальца ноги. Это объясняется тем, что у большого пальца на ноге, в отличие от остальных, всего 2 фаланги. Кроме того, именно большой палец несет основную нагрузку при ходьбе. Повышает риск травмы и его анатомическое положение, выступающее вперед.
В зависимости от локализации повреждения, специалисты-травматологи идентифицируют переломы пальцев ног согласно следующей классификации:
- Краевой перелом пальца — повреждение ногтевой фаланги.
- Травма основной фаланги пальца — считается наиболее сложной.
- Повреждение среднего фалангового отдела.
Повреждения пальцев ноги также подразделяют на открытые и закрытые. В первом случае костная ткань повреждает кожные покровы, образуется рана. Травма может быть, как со смещением костных фрагментов, так и без сопутствующего смещения.
Как проявляется?
Доктора выделяют следующие наиболее характерные симптомы перелома пальца на ноге:
- Сильная боль, носящая острый характер;
- Отечность и припухлость;
- Кровоизлияние под ноготь;
- Нарушение функции нижней конечности;
- Патологическая подвижность;
- Гипертермия;
- Крепитация;
- Костная деформация;
- Кровотечение (при травме открытого типа).
Переломанный орган сильно опухает и заметно увеличивается в размерах, при этом наблюдается его визуальное укорачивание. Травмированная нижняя конечность принимает неестественное положение. При любых попытках наступить на ногу, пошевелить пальцами, потерпевший испытывает сильнейшую боль.
Что делать при проявлении подобной симптоматики? Пострадавшему важно оказать грамотную доврачебную помощь и доставить его в травмпункт, для проведения диагностики и комплексного, адекватного лечения!
В чем опасность?
При переломе пальца на ноге неправильное лечение вызывает многочисленные и опасные осложнения. В первую очередь, кость может срастаться неправильно, сопровождаясь формированием костной мозоли. В результате у пациента возникнут серьезные сложности при ходьбе и с подбором обуви.
Кроме того, возможны следующие осложнения:
- Остеомиелит;
- Образование ложного сустава;
- Анкилоз;
- Некроз поврежденных тканей.
Чтобы избежать столь тяжких осложнений, нельзя тянуть время, надо в срочном порядке обращаться за помощью к специалистам, даже лишь при подозрении на перелом.
Как помочь?
Что делать и как быстро вылечить перелом на ноге пальца? Для начала следует оказать потерпевшему необходимую доврачебную помощь. Пациенту нужно обеспечить абсолютный покой, исключить любые нагрузки на травмированную ступню.
Для того чтобы облегчить процессы оттока крови от поврежденного участка, уменьшить отек и боль, ножка должна находиться в приподнятом положении. Этого легко добиться если подложить под ступню небольшую подушку или же валик.
Для предупреждения припухлости мягких тканей и образования обширных подкожных гематом рекомендуется сделать ледяной компресс, приложить к зоне повреждения холод. Многие пациенты испытывают очень сильные боли, облегчить которые поможет анальгетик или негормональный противовоспалительный препарат.
Перед транспортировкой пострадавшего его ступню необходимо иммобилизовать. Транспортную шину можно заменить такими подручными материалами, как обмотанные тканью ручки или карандаши.
Как лечиться?
Лечение сломанного пальца на ноге зависит от вида повреждения. Если травма носит осколочный характер, специалист собирает фалангу из отдельных фрагментов, закрепляет обломки при помощи специальных спиц. После этого накладывается гипс. Гипс позволяет снизить нагрузку и давление на травмированный палец, обеспечить ему абсолютную неподвижность и правильное, ускоренное сращение.
Если была травмирована ногтевая фаланга, то после удаления скопившейся под ногтевой пластиной крови и фиксации обломков ее при помощи специального пластыря прикрепляют к соседнему пальцу. Травмы с сопутствующим смещением требуют вытяжения, проведения ручной репозиции, после чего накладывается гипсовый сапожок, который следует носить около 3 недель.
В случае открытого повреждения велики риски инфицирования. Поэтому, в первую очередь, специалист обрабатывает раневую поверхность антисептическими растворами, делает вакцину против столбняка. После этого пострадавшему в обязательном порядке назначается курс антибиотиковой терапии. Дальнейшая реабилитация больного проходит уже в домашних условиях, с обязательным соблюдением всех врачебных рекомендаций.
Читайтетакже:
Причины появления болей
Если появилась боль в суставах верхних конечностей, необходимо выявить причину, которая вызывает болевые ощущения. Существует много различных заболеваний, в результате которых может болеть кисть руки.
Перечислим основные болезни запястья рук:
- Подагра. Скопление в суставах мочевой кислоты и ее производных может привести к этому заболеванию. Подагра проявляется сильными и острыми болями в суставах ног, но по мере развития болезни начинают страдать и руки. Вокруг пораженных суставов образуются характерные подагрические шишки. Если ночью болят кисти рук, это может быть признаком подагры, так как она проявляется чаще в ночное время.
- Гигрома кисти — это наполненное жидкостью образование, образующееся около сустава или сухожилия. Чаще всего наблюдается безболезненная припухлость на руке выше запястья. По виду и на ощупь гигрома похожа на гладкую шишку под кожей. Обычно они не опасны, но могут причинять боль, достигая больших размеров или сдавливая нерв.
- Остеоартроз – это заболевание, которое развивается из-за истончения хряща, который покрывает сочленения костей, образующих сустав. Пораженный хрящ начинает истончаться, растрескиваться, обезвоживаться, теряет свои амортизационные свойства. При остеоартрозе суставов рук болевые ощущения проявляются в мелких суставах кистей, пястно-запястном суставе большого пальца руки, в локтевых и плечевых суставах. Характер боли обычно тупой, усиливается в дневное время, особенно при физических нагрузках. Болевые ощущения ослабевают утром, а также после длительного отдыха.
- Артрит – это воспаление сустава, сопровождающееся постоянной болью в суставе кисти. Также могут наблюдаться следующие симптомы: малоподвижность сустава в утреннее время, покраснение кожи, локальное повышение температуры, а также резкая боль и отек запястья при остром артрите.
- Туннельный синдром — это поражение периферических нервов из-за длительного сдавливания и травматизации костно-мышечных каналов. Заболевание вызывает боль, онемение и покалывание в кисти и пальцах рук. Обычно эти ощущения проявляются постепенно, пик приходится на ночные часы. При синдроме запястного канала больше всего страдают большой, указательный, средний и половина безымянного пальца. Причиной болезни является давление на нерв, проходящий в узком канале на запястье. Это возможно при отеке сухожилий, приводящих в движение кисть или самого нерва, контролирующего чувствительность и движение пальцев.
- Перитендинит – это воспаление связок и сухожилий. Обычно заболевание поражает сухожилия, отвечающие за разгибание кисти и связки лучезапястного сустава. Отличительной чертой перитендинита является острая боль в запястье. Иногда по ходу сухожилия можно наблюдать припухлость. Характерен симптом появления болевых ощущений при надавливании на зону поражения.
- Болезнь де Кервена развивается при частых скручиваниях кисти и хватательных движениях, например, при подъемах ребенка, вязании. При этом воспаляется оболочка сухожилия разгибателя большого пальца кисти. Боль беспокоит у основания первого пальца, также в этой области наблюдается отек, возможен хруст при движениях. Чтобы диагностировать болезнь де Кервена, нужно согнуть большой палец, прижать его к ладони, зажав пальцами, и наклонить запястье в сторону мизинца. Данный прием вызовет боль у основания пальца.
-
Травмы, вывихи или переломы. Кроме боли может быть скованность движений, отеки в районе запястья, потеря подвижности кисти.
- Поражения шейного отдела позвоночника. В некоторых случаях именно изменения в этой области могут проявлять себя болью в кисти. Неприятные ощущения в лучезапястном суставе при данном заболевании связаны с тем, что сдавливание или воспаление нервных путей на выходе из спинного мозга приводит к нарушениям передачи нервных импульсов, идущих к кисти. Боли могут отдавать во всю руку или в отдельные пальцы. Обычно болевые ощущения локализуются от локтя до кисти.
- Тендовагинит — воспаление оболочки сухожилия. Может проявляться болью в запястье и кистях рук. Заболевание может быть вызвано рядом небольших повреждений сухожилия, травмой или растяжением в прошлом, инфекционным заражением или ревматоидным артритом.
- В некоторых случаях боли в кистях рук могут служить признаком сердечной патологии, особенно если боль локализуется в левой кисти и при этом отдает в верхние отделы конечности. Такой симптом является характерным признаком обострения ишемической болезни сердца или инфаркта миокарда.
 Боль в руке от локтя до кисти: возможные причины, диагностика и лечение
Боль в руке от локтя до кисти: возможные причины, диагностика и лечение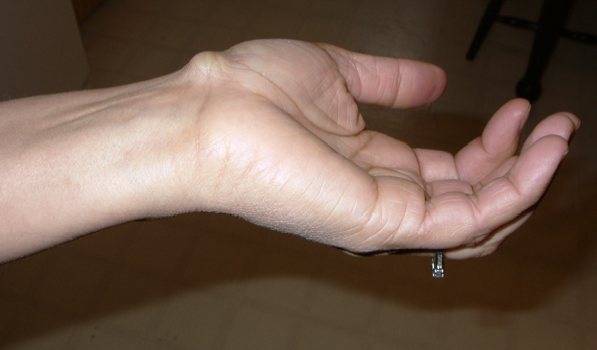 Гигрома в области запястья
Гигрома в области запястья До локтя от плеча болит левая рука: основные причины
До локтя от плеча болит левая рука: основные причины

 Жжение в спине в области лопаток
Жжение в спине в области лопаток Способы похудения в руках выше локтя
Способы похудения в руках выше локтя Лечение бурсита локтя «димексидом»
Лечение бурсита локтя «димексидом»