Содержание
- 1 Болит ключица: причины
- 2 Язвенная патология
- 3 Чем отличается боль под левой и правой ключицей?
- 4 Воспаление лимфоузла у ребёнка
- 5 Действия при болях
- 6 Лечение и профилактика
- 7 Главное меню
- 8 Боль в ключице около шеи
- 9 Метастазы
- 10 Причины воспаления лимфоузла
- 11 Изображения[править | править код]
- 12 Слабость в конечностях, сопровождаемая дрожью
- 13 Ларингит
- 14 К какому врачу нужно записаться на прием
- 15 Диагностика
- 16 Методы диагностики
- 17 Остеохондроз шейно-плечевого сплетения
- 18 Подведем итоги
Болит ключица: причины
Причины, по которым болит ключица, многочисленны. Этот патологический синдром относится к полиэтиологическим состояниям, поскольку вызывать его могут сразу два-три фактора. Среди наиболее распространенных причин:
• Артрит плечевого сустава. Представляет собой воспалительный процесс дегенеративного характера, локализованный в области плечевого сустава. Существует множество видов артрита: ревматоидный, псиориатический, подагрический и многие другие. Объединяет их одно: воспаление сустава и разрушение окружающих структур с постепенной утратой функций конечности. В данном случае боль иррадиирует от первичного источника в ключицу.
• Артроз плечевого сустава. Это другое заболевания, отличное от артрита. Главное отличие — отсутствие выраженных деформаций на начальном этапе болезни. Артроз, кроме того, обусловлен банальным изнашиванием сустава, в то время как артрит может возникать в любом возрасте и даже без видимых на первый взгляд причин.
• Травмы ключицы. Сюда входят различные типы повреждений: от обычных ушибов до частичных переломов (трещин) и полных переломов.
• Периартрит плечелопаточный. Считается довольно редкой патологией. Суть заболевания заключается в разрушении околосуставных костно-мышечных структур. При этом сам сустав не воспаляется и не болит. Заболевание поражает только окружающие суставы, не затрагивая хрящ.
• Остеомиелит. Это страшное и тяжелое заболевание, суть которого заключается в воспалении кости. В отличие от большинства патологий быстро приводит к тяжелой интоксикации организма. Без адекватной терапии возможен летальный исход.
• Миозиты. Воспаления окружающих ключицу мышц могут вызывать интенсивный болевой синдром. При этом миалгию (боли в мышцах) на первый взгляд трудно отличить от других патологий. Требуется тщательная диагностика.
Обычно речь идет о сочетании разом нескольких патологий: артрита и миозита и т.д. Чаще всего источник боли кроется не в ключице. Дискомфорт попросту отдает от первоисточника.
Язвенная патология
Во время обострения язвенной болезни человек может испытывать острую боль не только в животе, но и в спине. Типичными признаками обострения болезни являются:
- появление резкой боли в животе сразу после еды;
- приступы тошноты, заканчивающиеся рвотой – после нее остается кислый привкус во рту и наступает облегчение;
- сильная изжога;
- принятие вынужденного положения – больной ложиться в позу эмбриона (лежа на боку, ноги прижаты к животу);
- боли могут захватывать грудную клетку, поднимаясь от желудка вверх, и распространяться на низ живота.
Болезненность в животе слева, распространяющаяся на грудь и спину – повод для срочного обращения к врачу. Этот симптом в большей части случаев указывает именно на язвенную болезнь.
Чем отличается боль под левой и правой ключицей?
Важно понимать, что боль под левой ключицей в ряде случаев может быть связана с заболеваниями миокарда. Это стенокардия, ишемическая болезнь сердца, атеросклеротическое поражение коронарных кровеносных сосудов, порок клапана, инфаркт миокарда и т.д
Также ложная боль под левой ключицей может возникать при кардиальном типе вегетососудистой дистонии. поэтому при появлении подобного симптома следует немедленно обратиться к терапевту и попросить направление на ЭКГ.
Это обследование позволит исключить органические, сосудистые и неврологические поражения сердечной мышцы. Далее следует получить консультацию невролога по поводу диагностики вегетососудистой дистонии. И только после этого следует искать патологию опорно-двигательного аппарата (артроз, артрит, деформацию, травматическое повреждение акромиального или грудинного сочленения).
Первое, чем отличается боль под правой ключицей, это исключение сосудистой и сердечной патологии. При появлении подобного симптома можно сразу приступать к диагностике заболеваний костной и хрящевой, суставной и позвоночной структуры
Важно исключать поэтапно следующие патологии:
- артрит грудино-ключичного или акромиально-лопаточного сочленения (проявляется резкой болезненностью при пальпации, воспалением и отечностью суставной капсулы);
- артроз аналогичных суставов (проявляется характерным хрустом при движении, болезненностью при пальпации, ограничением подвижности в плечевом суставе);
- привычный вывих ключицы (часто возникает у людей, которые привыкли активно жестикулировать руками во время эмоционального разговора, смещение ключицы видно невооруженным взглядом в виде деформации грудной клетки на этом участке);
- воспаление лимфатических узлов;
- ревматизм, воспаление суставов и костной ткани;
- туберкулёз костей и другие опасные инфекции.
Обнаружить точную причину боли под ключицей сможет только опытный врач. Уже в ходе сбора анамнеза и проведения первичного осмотра он сможет поставить предварительный диагноз и назначить дополнительные обследования. Не теряйте времени, не занимайтесь самостоятельной диагностикой и лечением. Запишитесь на первичную бесплатную консультацию к нашему ортопеду.
Воспаление лимфоузла у ребёнка
Увеличение фильтрующего органа в организме детей врач диагностирует как болезнь только при дополнительных симптомах и причинах. До 5-летнего возраста у малышей лимфоузлы часто бывают крупнее, чем 0,5 мм. Это обусловлено адаптацией организма к окружающей среде в первые годы их жизни.
Причины увеличения надключичных узлов у детей:
- вследствие вакцинации;
- инфекционные болезни (вирусные, бактериальные);
- аллергия (реакция на паразитов, грибки, подобные агенты);
- травма (повреждение целостности кожи в области ключицы);
- ушиб лимфатического органа (случайный удар в его зону);
- укол нестерильным инструментом;
- царапина кошки (носителя инфекции);
- другие факторы.
В случае припухлости, увеличения или иного изменения лимфоузлов у ребёнка в любом месте – следует показать педиатру, чтобы своевременно диагностировать болезнь. Дети могут заразиться корью, краснухой, свинкой (паротит) от людей, а инфицированный клещ – передаст болезнь Лайма. Без лабораторных исследований и медицинского оборудования (УЗИ, флюорограф, и так далее), причины просто не найти, а, значит, – сложно назначить адекватное лечение.
Действия при болях
Что делать, если болит ключица? Конечно же, не нужно выставлять самому себе диагноз. Необходимо как можно раньше сходить в больницу и обследоваться. Для того чтобы избавиться от боли, необходимо выяснить причину ее возникновения и только потом приступать к лечению.
Если случился перелом ключицы, боль обычно проявляется сразу, поэтому определить эту причину легче всего. Необходимо оказать потерпевшему первую помощь так, чтобы не произошло повреждения артерий, нервов, легкого и вен. Чтобы избавиться от боли, можно принять обезболивающее средство. В область подмышек нужно подложить тугой комок свернутой ткани. После этого следует согнуть поврежденную руку в локте, подвесить ее к шее на косынку и примотать к телу. Если есть открытые раны, необходимо обработать их бактерицидным средством. Транспортировка человека в больницу осуществляется в сидячем положении.
Очень быстрое срастание происходит при пользовании специальной шины или гипсовой повязки. Если боль в ключице связана с ее переломом у взрослых, нужно применять другие методы. Необходимо сделать жесткую фиксацию гипсовой повязкой. Пред тем, как ее наложить, в поврежденную область вводится обезболивающее средство. Если кость не срастается, возникает необходимость в хирургическом вмешательстве.
Если перелом произошел вместе со смещением, накладывается повязка, закрепленная гипсом. Отломки кости следует возвратить в нужное положение с помощью приподнимания и отведения назад плеча. При нескольких сильно смещенных отломках применяются специальную шину, которая связывается из двух шин Крамера. Если повреждается сосудисто-нервный пучок, проводится хирургическая операция.
Если произошел вывих ключицы, проводится вправление, перед которым пораженная область обезболивается. Плечо приподнимается и отводится в сторону. Одновременно с этим на смещенный конец нужно надавить пальцем. Чтобы ключица не приняла прежнее неправильное положение, на три недели накладывается отводящая гипсовая повязка. Боль в ключице в этом случае прекращается в первых этапах лечения.
https://youtube.com/watch?v=qCtKh64XzaE
Каждый описанный способ лечения включает в себя период реабилитации. Если для того, чтобы кость срослась, и восстановились ее функции, приложить все необходимые усилия, боль не вернется. Однако если было назначено неэффективное лечение или пациент не следовал всем рекомендациям врача, боль вернется вновь. Период реабилитации может включать в себя массаж, ЛФК и физиопроцедуры. Все это должно выполняться под врачебным контролем.
Если же боль в ключице возникает по другим причинам, лечение принимает совсем другой характер. Даже врачи, которые будут заниматься этим, другие. Поэтому, если ключица хрустит или болит, необходимо идти в больницу и обязательно выяснять причину таких ощущений. Может быть, это поможет вовремя выявить заболевание и начать своевременное лечение, которое поможет избежать осложнений.
Лечение и профилактика
Консервативные способы – это медикаменты, ортопедическое лечение и физиотерапевтические процедуры.
1. Лекарственные препараты.
- Нестероидные противовоспалительные средства.
- Спазмолитики. Снимают патологический спазм окружающих мышц.
- Миорелаксанты. Для устранения гипертонуса мышц.
- Анальгетики.
- Хондропротекторы.
- Глюкокортикостероиды.
2. Физиотерапию подключают только тогда, когда острый период уже миновал. Назначаются такие процедуры как УВЧ, магнит, лазер, синусоидальные токи, криотерапия, озокеритовые аппликации. Ко многим из этих процедур имеются противопоказания, поэтому они подойдут не каждому.
3. Растяжение связок лечится наложением эластичной повязки. Ортопедическое лечение подразумевает ношение гипсовой повязки или лонгеты и назначается при многих травмах.
Оперативные способы. Хирургическое вмешательство требуется при некоторых переломах и при необходимости протезирования суставов.
Сердечные, легочные, кардиологические патологии лечатся соответствующими узкоквалифицированными специалистами.
В качестве профилактики:
- избегать переохлаждения, так как это фактор риска для развития инфекционного артрита и воспаления мышц;
- обязательна своевременная санация всевозможных воспалительных очагов в организме.
Если вы у себя заподозрили патологию ключицы или тем более, получили травму, то сразу же обращайтесь к доктору. Чем раньше вы выясните причину, тем лучше. Ведь это вполне может быть заболевание, которое требует незамедлительного лечения, чтобы не развилось опасных последствий.
Исходя из жалоб больного перенаправляют к хирургу, гастроэнтерологу, гинекологу или неврологу. Хирургическое вмешательство проводится, если у пациента диагностированы:
- почечные колики;
- внематочная беременность;
- аппендицит;
- конкременты в желчном пузыре;
- тяжелые формы панкреатита.
Цистит лечат при помощи антибиотиков, при невралгии нежелательно употреблять соль и ограничить потребление кислых, копченых и острых блюд. При первых признаках дискомфорта нужно сразу же обратиться к врачу и не заниматься лечением в домашних условиях.
Человек начинает тревожиться о своем здоровье в те моменты, когда организм подает сигналы об опасности. Сильные боли в спине и животе могут вызвать сильное беспокойство, так как непонятна истинная причина дискомфорта.
Опоясывающая боль в животе и спине может провоцироваться разными факторами и указывать на наличие патологий внутренних органов или позвоночника.
Достаточно часто причина кроется в заболеваниях желудка. Боль при язве, гастрите или панкреатите может отражаться в область спины. Но, бывают и обратные ситуации, когда боль в животе провоцируется недугами позвоночного столба. Рассмотрим подробнее все причины, вызывающие боль в животе и спине одновременно.
Главное меню
Боль в ключице около шеи
Большинство работающих людей сегодня сталкиваются с проблемами болей в костно-суставном аппарате.
Каждый человек должен быть внимательным к себе и своему здоровью, ведь, казалось бы, незначительные патологии могут привести к плачевным последствиям.
Пренебрежение к повреждениям опорно-двигательного аппарата могут стать причиной инвалидности. В этот список входят случаи, когда болят ключицы.
Боль в ключице, отдающая в плечо и руку, чаще всего связана с образом жизни и работой человека. Неприятные ощущения могут быть вызваны спортивной или бытовой травмой, а также появляться в результате воспаления.
Чтобы выяснить истинную причину болей в области ключицы, нужно обратиться к специалисту, а также пройти полную диагностику, чтобы установить диагноз.
Существует ряд причин, когда болят ключицы:
- перелом или вывих;
- радикулопатия;
- артроз;
- периартрит;
- перихондрит;
- растяжение связок;
- воспаление мышц.
Можно сделать вывод, что если болит правая или левая ключица, то причина может быть не в самой ключичной кости, а в позвоночнике, суставах и мышцах. Неприятные ощущения появляются именно в результате раздражения нервных рецепторов.
Воспалительные процессы, вызывающие боли в ключице, шее и предплечье, могут сопровождаться зубной и головной болью, а также неприятными ощущениями в ушах и висках. Если поражается грудино-ключично-сосцевидная мышца, это может проявляться болями в затылке и глазах, а также слезоточивостью, насморком, кашлем, ухудшением слуха, туманом и двоением в глазах.
Перелом ключицы
Самым часто встречающимся признаком боли считается перелом ключичного отдела, который возникает в двух случаях:
- в результате удара, направленного непосредственно на ключичную кость;
- во время падения на эту область.
Переломы чаще всего бывают со смещением отломков кости, поскольку последняя окружена со всех сторон крепкими мышцами. При этом человек может чувствовать хруст в районе перелома и боль при поднятии руки. Возможно, будет отклоняться плечо без полной фиксации или деформироваться кость.
Перелом ключицы можно диагностировать с помощью рентгенографии
При пальпации поврежденного участка больной может чувствовать сильную боль. Острые осколки кости будут въедаться в кожу или защемлять сосуды. Чаще всего данная патология визуализируется и проявляется в виде гематом или открытых ран. Возможно снижение чувствительности.
Вывих
Почему болит шея слева сбоку
В некоторых случаях встречается вывих акромиального конца со смещением с левой или правой стороны. Направление смещения зависит от вида травмы и ее силы. Дело в том, что ключичная кость соединяется с лопаткой и грудиной суставами, поэтому возможно их повреждение.
Подобного рода травмы сопровождаются неприятными ощущениями в районе надплечья. Возможно также выпирание какого-то конца кости, отечность или даже гематома на ней. Кроме того, человек не сможет поднимать руку или отводить ее в сторону, а при нажатии ключица легко вправляется назад.
Как правило, вывихи случаются при падениях на плечо или при сильных ударах. Но что делать, если пациент столкнулся с таким недугом? Не нужно считать, что вывихнутая ключица только смотрится некрасиво
Важно при наличии симптомов сразу обращаться к специалисту. Если не вправить ключицу на место, это может уменьшить физические возможности руки и нарушить осанку
Радикулопатия
Боль в ключице, переходящая в шею, может возникать в результате проблем с шейным отделом позвоночника. Как правило, это остеохондроз, грыжи и другие недуги, в результате чего зажимаются нервные окончания. С таким недугом может болеть шея, ключица и возникать неприятные ощущения в плече. Но существует и ряд признаков, которые помогут определить именно радикулопатию:
- боль под ключицами;
- слабость рук;
- изменение оттенка кожного покрова;
- жжение и онемение в местах повреждения.
Шейная радикулопатия часто протекает с болью в ключице и шее
Радикулопатия часто сопровождается напряжением мышц около шеи. Человеку становится тяжело поворачивать голову и совершать движения в шейном отделе.
Диагностика болей в ключице
После клинического осмотра пациента врач должен дать направление на обследования, которые помогут точно определить происхождение боли. Для этого стоит пройти рентген ключиц, позвоночника и плеча, МРТ, КТ и УЗИ.
Боль над ключицей, которая отдает слева или справа, вверх или вниз, на самом деле не такая безобидная, как может показаться на первый взгляд. Причина может скрываться в очень серьезных повреждениях. Поэтому при первых же признаках стоит не медлить и обращаться к ортопеду-травматологу за помощью.
Метастазы
Причины воспаления лимфоузла
Независимо от локализации (места расположения) барьерно-фильтрационного органа, при первых симптомах – увеличение размеров или припухлость, покраснение, боль – следует обязательно проконсультироваться у доктора. Это ЛОР, терапевт, маммолог и эндокринолог, поскольку надключичный орган расположен рядом с такими зонами, и, скорее всего, причины болезни в одной из них. Специалист может направить к иммунологу, аллергологу, онкологу и другим врачам.
Острые патологии
Лейкемия, лимфома, СПИД, онко, сифилис, туберкулёз и другие смертельно опасные заболевания вызывают генерализованное увеличение лимфоузлов во всём теле либо локализованное. Биопсия, цитологическое исследование – окончательные анализы, после которых пациенту подтвердят отсутствие рака, если у докторов было подозрение онкопатологии.
При одностороннем воспалении надключичного узла специалисты предполагают и раковую опухоль, которая, возможно, образовалась в груди или ЖКТ (желудочно-кишечный тракт), а к фильтрующему органу дошли её метастазы.
Симптомы воспаления лимфоузла справа или слева:
- искривление мышечной линии шеи или плеча (асимметрия);
- припухлость овальной или круглой формы;
- краснота, жар кожи с поражённой стороны;
- болевые ощущения при движении шеи, плеча, глотании, надавливании на узел;
- признаки простуды (температура, недомогание, прочее).
К ним присоединяются (или предшествуют) признаки основной болезни, вызвавшей воспаление узла. Вышеописанные симптомы могут быть острого характера либо слабовыраженными. Это зависит от стадии развития лимфаденита (давности). Рак и СПИД протекают бессимптомно.
Хронические болезни
Болезни хронического характера, возникшие в связи с инфицированием бактерией либо грибком, также не вызывает острых симптомов воспаления узла, меняется только размер, нередко появляется дискомфорт в его области.
Частые причины лимфаденита (воспаление узла) на шее:
- ОРВИ, простуда, грипп;
- ангина и прочие болезни горла, щитовидки (гипертиреоз);
- инфекции в дыхательных путях;
- патологии в животе, грудной клетке или молочных железах;
- болезни в суставах и тканях туловища, плеча, предплечья;
- укус, царапина, порез и так далее, рядом с его месторасположением;
- аллергия;
- опухоли.
Вследствие злокачественных новообразований, узел может поразить меланома, нейробластома, семинома, саркома Капоши.
Признаки опухоли:
- лимфоузел не болит при пальпации;
- на ощупь он эластичный.
Среди оставшихся 5–10% случаев обращений с воспалением лимфоузлов на шее считается переохлаждение (резкий перепад внешних температур), сквозняки. А также: снижение иммунитета (вследствие длительной или хронической болезни), нервный срыв, перенапряжение ЦНС либо стрессовая ситуация, авитаминоз, анемия, аллергия на лекарство.
Иные причины:
- нарушение обменных механизмов;
- алкоголизм либо чрезмерное потребление спиртного.
Лечение назначают только в конце обследования, сопоставления образа жизни пациента с возможными внешними, внутренними факторами, спровоцировавшими патологию. К врачу желательно обратиться в самом начале воспалительного процесса, пока лимфаденит на шее не стал прогрессировать. Тогда есть шанс выздороветь в течение 7–14 дней.
Кроме травматических, инфекционных и онкологических заболеваний, виновником увеличения лимфоузла бывает реакция иммунной системы на внедрение в организм антигена. То есть: её защита «вырабатывает» другие пропорции клеток (макрофаги, лимфоциты) для борьбы с чужеродным агентом. Это означает, что первые симптомы любого заболевания – всего лишь несущественное увеличение одного или нескольких узлов.
Региональный лимфаденит в результате царапины кожи над ключицей больной кошкой, проявляется через 2 недели после инкубационного периода.
При диагностике требуется ПЦР-анализ и проба для посева патологического возбудителя – баканализ.
Гнойный процесс
Симптомы лимфаденита при инфекции:
- увеличено несколько лимфоузлов из группы;
- при пальпации он (они) мягкие, не спаянные;
- нет внешних изменений кожи (обычный оттенок и плотность).
Лечение занимает около 14–28 дней. Если нет тенденции к уменьшению его размеров, пациенту делают биопсию, гистологическое исследование.
Симптомы острого (гнойного) лимфаденита:
- узел быстро увеличивается;
- резко поднимается общая температура;
- кожа в области поражения красная, рыхлая, болезненная.
Следующим этапом прогрессирования патологии считается воспаление прилегающих к узлу тканей. Затем начинается абсцесс с образованием свищей. Имея такие симптомы, пациента сразу госпитализируют в хирургическое отделение, лечение длиться более 3 недель.
При воспалении даже одного лимфоузла, доктор обязательно пропальпирует все их места расположения. Ведь причины увеличения органа в одном месте, ещё не означает, что они находятся в смежных участках тела. Лечение (тактика, длительность) будет зависеть от найденной болезни или другого фактора.
Изображения[править | править код]
-
МРТ коленного сустава.
-
МРТ коленного сустава.
-
Рентгенограмма коленного сустава в боковой проекции.
-
Крестообразные связки.
-
Передний и латеральный вид колена.
Слабость в конечностях, сопровождаемая дрожью
Ларингит
Причины острого ларингита следующие:
- воздействие болезнетворных микроорганизмов, вирусов, бактерий, грибов;
- переохлаждение;
- наличие опасных примесей во вдыхаемом воздухе;
- перенапряжение голосовых связок;
- травмы.
Если заболевание характеризуется длительным течением, более трех недель, речь идет о хроническом течении ларингита, для которого типичны периоды ремиссии и обострения.
Именно воздействие данных факторов приводит к обострению хронического ларингита.
Наиболее характерными симптомами ларингита являются
- боль в гортани;
- сухой кашель;
- осиплость голоса.
Болевые ощущения пациенты описывают как постоянные, усиливающиеся при глотании. Характерным является кашель при ларингите. Он сухой, лающий, может быть приступообразным, беспокоит пациента на протяжении длительного времени, иногда в течение нескольких недель. При тяжелом течении заболевания кашель может быть постоянным, мешать полноценному отдыху. В некоторых случаях он принимает такое затяжное течение, что развивается боль в груди, вызванная кашлевыми толчками.
Объективный осмотр, проведенный отоларингологом, позволяет обнаружить гиперемию слизистой оболочки гортани.
Наиболее характерным признаком ларингита помимо боли является катаральное воспаление.
В зависимости от характера поражения, выделяют атрофическую и гипертрофическую форму ларингита. Каждая из них имеет свои морфологические особенности, а значит, клинические проявления тоже несколько отличны.
Изменение тембра голоса, его охриплость обусловлены таким процессом. Эпителиальные разрастания получили свое второе название в связи с тем, что ларингит является профессиональной болезнью певцов, артистов разговорного жанра, лекторов, то есть группы людей, в чьи профессиональные обязанности входит чрезмерное напряжение голосовых связок. Причины развития ларингита достаточно часто обусловлены именно этим фактором.
Лечение ларингита является длительным. Важным этапом на пути улучшения самочувствия пациента является необходимость исключения опасных факторов. Чаще всего ими являются
- курение и злоупотребление алкоголем;
- длительное пребывание в задымленном помещении;
- работа с сильно пахнущими, ядовитыми или раздражающими веществами;
- употребление в пищу слишком горячих или острых блюд.
Еще одним важным фактором, способствующим предупреждению обострения данного заболевания, является сохранение влажности вдыхаемого воздуха на определенном уровне. В помещении для сна она должна составлять не ниже 50-60%. Сухой воздух, высушивая слизистую горла, способствует развитию в нем катарального воспаления. В том числе, поражается и гортань. Без проведения мероприятий, направленных на улучшение качества вдыхаемого воздуха, который проходит через все отделы верхних дыхательных путей, добиться стойкой ремиссии трудно. Пациент будет болеть длительно, с частыми обострениями.
Важную роль в лечении таких пациентов играют мероприятия местного характера. Они включают процедуры, обладающие противовоспалительным, увлажняющим действием, а также отвлекающей направленности. Самыми популярными являются полоскания горла, ингаляции, растирки, согревающие компрессы, горчичники. Однако не все практикующие отоларингологи считают местные процедуры раздражающего действия, такие как аппликации горчичников, эффективными для лечения ларингита. Специалисты ссылаются на то, что на причину или механизм развития патологического процесса данные процедуры действия не оказывают, а пациенты могут отмечать только кратковременное улучшение после их применения.
В большинстве случаев бактериальные возбудители в развитии заболевания участие не принимают. Следовательно, применение антибиотиков является необоснованным. Эффективные безопасные противовирусные препараты также находятся в процессе разработки. В этих условиях лечебные мероприятия при ларингите включают только симптоматическое лечение, направленное на уменьшение кашля и боли в гортани. Значительную роль в профилактике ларингита играет укрепление иммунитета. Применение лекарственных средств, таких как Иммунал, Бронхомунал способствует предотвращению рецидива заболевания, облегчает его течение.
К какому врачу нужно записаться на прием
Диагностика
После обязательного осмотра больной направляется на диагностику. Это помогает подтвердить первичный диагноз и точно установить причины боли. Преимущественно используют визуализацию, которая помогает увидеть патологию ключицы и степень ее выраженности. Визуализация предполагает проведение:
- рентгена проблемного участка, соответствующего плеча и позвоночника;
- ультразвуковой диагностики;
- МРТ;
- КТ.
Чтобы проверить наличие метаболического нарушения, проводят биохимию крови. На основе полученных результатов специалист точно поставит диагноз и подберет соответствующее лечение.
Методы диагностики
Если при осмотре пациента не установлен диагноз, назначается дополнительное обследование. Это необходимо для исключения потенциально возможных патологий и выявления источника боли.
При травмах, дегенеративных процессах, подозрении на повреждение кости делается рентгеновский снимок.
Анализ крови проводится для оценки воспалительного процесса, выявление его возбудителя и контроля лечения.
Магнитно-резонансная и компьютерная томография используются, если необходимо детальное обследование причин заболевания, исследование области прилежащих тканей, состояния нервных корешков, кровеносных сосудов.
Когда обращаться к врачу
Не стоит откладывать визит к врачу при:
- получении травмы;
- длительных болях, не проходящих более трех суток;
- повышении температуры в сочетании с болями в пораженной области;
- острой боли, ограничивающей подвижность конечности или тела;
- появлении припухлости или отека в ключичной зоне.
Остеохондроз шейно-плечевого сплетения
Симптом, когда справа болит ключица постоянно, постепенно нарастая, характерен для остеохондроза шейно-плечевого сплетения. Болезненное ощущение усиливается при движениях плечом или поворотах шеи. Боль при развитии болезни наблюдается в правой стороне спины, плече, шее, руке, в суставе. Движения становятся ограниченными, при их выполнении суставы начинают заметно хрустеть. Появляется сильная утомляемость.
shutterstock
Вызвать остеохондроз в шейно-плечевом сплетении могут наличие инфекции в организме, нарушение обменных процессов, усиление нагрузки на суставы и позвоночник, последствия травм и неправильная осанка, недостаточная физическая активность, лишний вес. Стрессы и возраст являются благоприятными факторами для развития патологии. Установить диагноз помогают рентгенография и МРТ. Используется консервативный метод лечения и хирургический.
Подведем итоги
Причин, по которым болит живот и спина одновременно, бесконечно много. Это может быть и банальное растяжение мышц, не несущее угрозы жизни и здоровью, и разрыв аппендикса, грозящий сепсисом. Занимаясь самолечением, человек рискует усугубить протекание болезни или же расстаться с жизнью.
Выявить источник боли сможет только врач. Осмотр, анализы и диагностические мероприятия не отнимут много сил и времени, но помогут найти ответы на все вопросы. Своевременная постановка диагноза и грамотная терапия – это залог крепкого здоровья и отличного самочувствия.
Боль в животе — очень распространенная жалоба. Это понятие охватывает огромный спектр ощущений. Боль может отличаться по характеру и расположению. Брюшная полость вмещает пищеварительные органы: любой из них может спровоцировать боль в области живота. Причиной боли могут также стать патологии мочеполовой системы или сердца.
Необходимо различать однократный болевой приступ и регулярную не острую боль. Однократный болевой приступ может случиться, например, при переедании. В некоторых случаях он является тревожным признаком и требует экстренного направления больного в стационар (например, при прободении язвы желудка, остром панкреатите, аппендиците), а иногда этот признак бывает физиологичным – к примеру, предвестником приближающихся родов у беременных.
Регулярная неострая боль обычно сопровождается жалобами на рвоту, нарушение стула, лихорадку, общее недомогание, головокружение. В этом случае также потребуется консультация специалиста, хотя и не такая экстренная.
 Почему болит шея спереди под подбородком и что с этим делать?
Почему болит шея спереди под подбородком и что с этим делать?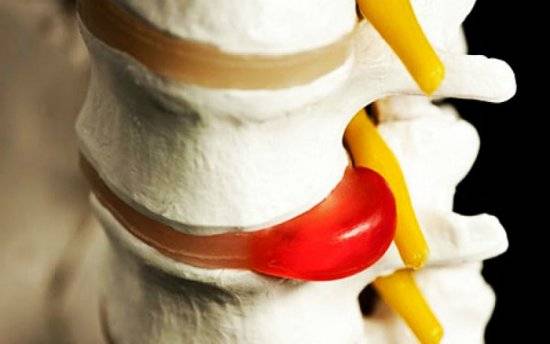 Почему болит спина при ходьбе и что с этим делать?
Почему болит спина при ходьбе и что с этим делать? Почему болит колено во время ходьбы и что с этим делать?
Почему болит колено во время ходьбы и что с этим делать?

 Почему болит ключица, боль слева или справа
Почему болит ключица, боль слева или справа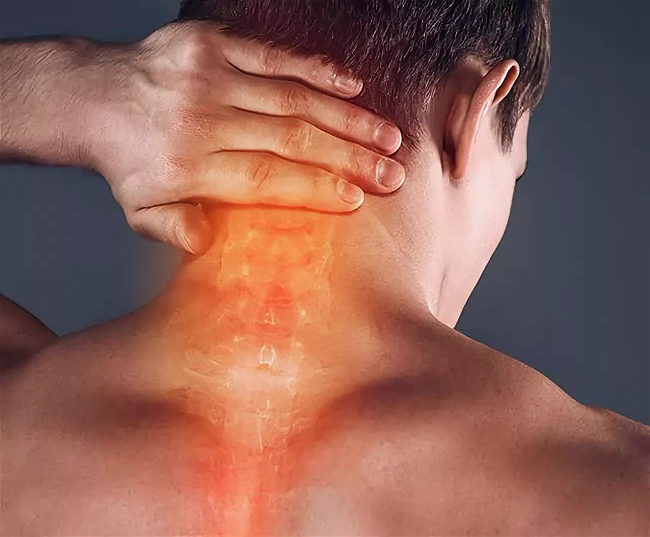 Почему тянет мышцы шеи и что с этим делать
Почему тянет мышцы шеи и что с этим делать Почему болят плечи и что с этим делать
Почему болят плечи и что с этим делать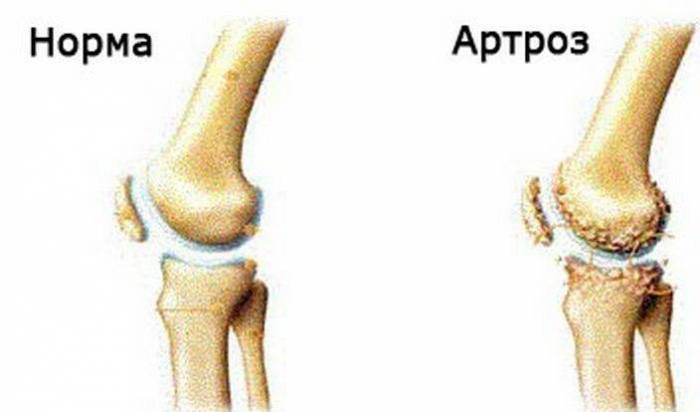 Почему болят колени и что с этим делать
Почему болят колени и что с этим делать