Содержание
- 1 Лечение патологии
- 2 Лечение
- 3 Этиология и патогенез развития вальгусной деформации стопы
- 4 Что это такое
- 5 Симптомы вальгусной деформации стопы
- 6 Можно ли выявить болезнь самостоятельно?
- 7 Выбор ортопедической обуви
- 8 Тактика лечения
- 9 Стадии развития патологии
- 10 Вальгусная деформация первого пальца стопы (Hallux valgus)
- 11 Симптомы вальгусной деформации голени
- 12 Вальгусная деформация голени — Отзывы
- 13 Лечебные мероприятия
- 14 Стадии развития
- 15 Методы лечения
- 16 Методы лечения
- 17 Какие правила нужно соблюдать, делая упражнения? Принципы выполнения
Лечение патологии
Лечением вальгусной деформации занимается врач – ортопед. При появлении первых признаков заболевания необходимо обращаться к врачу. Именно терапия на ранних стадиях поможет уберечь ребенка от операции.
Врач подберет ортопедические стельки, назначит ЛФК. Проводится диагностика посредством плантографии, подометрии или рентгенографии стопы. Лечение будет направлено на упрочнение мышечной структуры ног. Терапия улучшит кровообращение, скорректирует деформацию стопы.
Часто врач назначает ношение специальных стелек. Они помогут правильно распределить нагрузки при ходьбе, исправить деформацию и остановить развитие болезни. Стельки изготавливаются индивидуально для каждого малыша. Их можно носить не только на улице, но и дома.
Лечение
Этиология и патогенез развития вальгусной деформации стопы
Различают врожденную и приобретенную деформации стопы. При «истинной» врожденной деформации причина кроется в изменении формы и взаиморасположения костей дистальных отделов нижних конечностей в период внутриутробного развития. Заболевание, обусловленное генетическим дефектом или патологиями беременности, в данном случае обычно выявляется в первые же месяцы после рождения. Наиболее тяжелыми являются такие варианты данной патологии, как т. н. «вертикальный таран» и «стопа-качалка», требующие хирургической коррекции. Приобретенная вальгусная деформация стопы развивается вследствие несовершенства (недоразвития) связок и сухожилий ног, а также низкого мышечного тонуса (гипотонии). Причинами часто становятся некоторые заболевания опорно-двигательного аппарата, а в отдельных случаях – ношение неудобной или мягкой и недостаточно фиксирующей стопу обуви. Как правило, отклонения в развитии становятся заметны в возрасте 10-12 месяцев, т. е. когда ребенок впервые начинает пытаться ходить самостоятельно. Эта ортопедическая патология в большей степени свойственна детям с ослабленным организмом, что в свою очередь, может быть обусловлено недополучением необходимых питательных веществ (гипотрофией) в период эмбриогенеза, недоношенностью и частыми заболеваниями ОРВИ в раннем возрасте
Важно:почти в 80% случаев причиной патологии развития стоп является дисплазия (нарушение строения) соединительной ткани! Среди причин ее появления называют плохую экологию и некачественные продукты питания. Нарушения со стороны костной ткани, а также мышц и связок всегда сопровождают такое заболевание, как рахит
Вальгусная деформация часто имеет место при чрезмерной нагрузке на связочный аппарат стопы на фоне избыточной массы тела (ожирения) у ребенка. Исследователи придают большое значение генетической (семейной) предрасположенности, эндокринным заболеваниям (гипотиреоз, диабет) и нарушениям остеогенеза. Причиной вторичных статико-динамических патологических изменений в ногах также могут являться:
- ДЦП;
- полиомиелит;
- полинейропатии;
- мышечнаядистрофия.
Вальгусная деформация у детей возможна после длительного ношения гипсовой повязки, а также после травматических растяжений связок. Нередко патология развивается на фоне дисплазии или врожденного вывиха бедра. Наконец, стопа имеет свойство деформироваться, если взрослые стараются слишком рано научить ходить ребёнка. На фоне недостаточного мышечного тонуса (гипотонии) свод уплощается под собственным весом малыша. Растяжение и ослабление мышечно-связочного аппарата голени и пальцев ног делает невозможным удержание стопы в нормальном (физиологическом) положении.
Что это такое
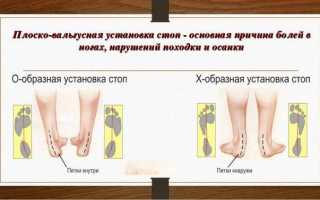
Иными словами, при ходьбе или нахождении в вертикальном положении ребенок опирается преимущественно на внутреннюю часть подошвы, тогда как пятка и пальцы отклоняются к наружной части стопы.
Также характерным признаком данного заболевания является патологическое отклонение соотношения голени и стопы. Согласно нормам анатомического строения, по направлению от задней поверхности голени к пяткам можно провести прямую линию, при неправильном положении стопы подобные линии будут образовывать букву Х. Ввиду указанной особенности в сфере практической медицины плосковальгусную стопу нередко именуют термином Х – образная патология.
Причин формирования анатомически неверного положения стопы несколько. В качестве превалирующих факторов называют избыточную массу тела у ребенка в раннем возрасте, дефицит в организме важных микроэлементов, приводящий к развитию рахита. Кроме того, провоцирующим фактором является дисплазия суставного аппарата, для которой характерна повышенная эластичность и ослабление связок стопы.
Симптомы вальгусной деформации стопы
Основные признаки деформации стопы у детей становятся заметными в возрасте 1-1,5 года. Диагностировать вальгусную деформацию ортопед может только после того, как малыш сделал свои первые уверенные шаги.
Определить наличие данной патологии несложно: становится заметным то, что стопы малыша постоянно располагаются под углом друг к другу.
Таким образом, довольно быстро происходит искривление стоп вовнутрь. Силуэт ножек приобретает Х-образную форму.
При этом становится практически незаметным внутренний свод стопы (впадина между пальчиками и пяткой).
В таком случае во время ходьбы ребенок будет наступать не на всю площадь стопы, а лишь на её внутренний край.
Походка малыша становится косолапой, неуклюжей, совсем не уверенной. Ребенок может часто уставать и предпочитать подвижным играм со сверстниками пассивный отдых, не свойственный своему возрасту.
Детки с вальгусной деформацией стоп часто жалуются на боли в позвоночнике и нижних конечностях, как правило, возникающие к вечеру.
Вы можете заметить, что в стопах ребенка стала возникать отечность. Обувь малыша снашивается неравномерно: часть подошвы, расположенная внутрь, стирается гораздо сильнее.
Можно ли выявить болезнь самостоятельно?
Заметить начинающиеся проблемы самостоятельно вполне возможно. Родители визуально отметят патологии в формировании костей ребенка. При первых подозрениях нужно обратиться за помощью в медицинское учреждение – в таком случае эффект лечебных мероприятий будет максимальным. Чтобы убедиться в наличии отклонений, родители могут «протестировать» ребенка.
Вариант №1. Нужно покрыть стопы ребенка сливочным маслом
Обратите внимание на края стоп – они тоже должны быть покрыты маслом. Затем нужно поставить ребенка на лист бумаги так, чтобы стопы располагались параллельно, а расстояние между ними было минимальным
Родители могут проверить, есть ли у ребенка плоскостопие
Бумага впитает масло в тех участках, где ребенок стоял целой стопой
Осмотрев полученный отпечаток, нужно обратить внимание на внутренний контур
Вариант №2 – тестирование с помощью монетки. Ребенка ставят на ровный и гладкий пол, просят выставить проверяемую ногу.
Взяв монетку, нужно ее поставить так, чтобы она находилась напротив внутреннего края исследуемой стопы.
Наличие плоскостопия можно проверить и с помощью монеты
Направьте монетку к центру детской стопы. Внутренняя часть должна быть чуть поднята, образуя свод над полом, поэтому если вы пальцем направите монету в нужном направлении, она под этим сводом пропадет целиком или наполовину.
Выбор ортопедической обуви
Правильно подобранная обувь очень важна для нормального развития стоп ребенка. Для предупреждения плоскостопия рекомендовано отдать предпочтение профилактической ортопедической обуви.
Перед тем как покупать ортопедическую обувь ребенку, нужно сделать замеры стопы. В магазине прикладывать шаблон следует снаружи подошвы.
На что обратить внимание при выборе профилактической ортопедической обуви:
- Приобретайте обувь известных и крупных производителей, которые учитывают при производстве обуви медицинские нормы и рекомендации, используют сертифицированные материалы, соответствующие гигиеническим требованиям.
- Покупайте обувь в специализированных магазинах.
- Не рекомендуется донашивать обувь после другого человека.
- На каждый сезон необходимо иметь как минимум 2 пары обуви, обувь должна просыхать.
Для профилактической детской ортопедической обуви характерны жесткая, но не твердая подошва, которая к тому же должна быть гибкой и легкой и не должна скользить.
Такая обувь в обязательном порядке имеет специальный устойчивый невысокий и широкий каблук высотой 5-8 мм. Для ортопедической обуви важен жесткий задник, обшитый мягким валиком (он исключает появление мозолей), а также широкий носок, который не стесняет пальцы и предохраняет от ударов.
Обувь должна крепко фиксировать щиколотку и не давать ножке «гулять». Покупать ортопедическую обувь ребенку на вырост недопустимо: обувь не должна ни давить, ни сидеть слишком свободно.
В магазине прикладывать шаблон следует снаружи подошвы. Если он не подойдет хотя бы по одному параметру, значит, обувь малышу тоже не подойдет.
Но если у ребенка обнаружились какие-либо нарушения в развитии стопы, то профилактическая ортопедическая обувь не поможет. Необходимо незамедлительно обратиться к врачу-ортопеду, который порекомендует специальную обувь для ребенка, изготовленную на заказ.
Тактика лечения
Лечение варусного искривления голеней у детей всегда комплексное, направлено не только на устранение симптомов, но и на ликвидацию истинной причины патологии. Основными методами лечения являются:
Медикаментозная коррекция. Назначают препараты кальция, калия, магния, D3 и другие лекарственные средства, стабилизирующие метаболизм. Спектр препаратов расширяют при необходимости консервативного лечения основного заболевания.
Лечебная физкультура (в аббр. ЛФК). Упражнения обеспечивают правильно давление и растяжение связок, мышечно-сухожильных структур, снижают нагрузку на позвоночник.
Физиотерапия. Спектр лечебных манипуляций широк, включает электрофорез, грязевые обертывания, горячие аппликации с парафином, маслами. Особое значение имеет массаж целыми непрерывными курсами.
Ортопедия. Детям показано длительное ношение правильной коррекционной обуви. Основная модель обуви – высокий укрепленный задник, отсутствие супинатора, надежная фиксирующая колодка. Современные производители выпускают ортопедическую обувь на любой размер и сезон.
Обращают внимание на питание. Рацион ребенка должен включать обилие кальция, калия, клетчатки, витаминно-минеральных комплексов
Обязательно соблюдение режима питания, сна и бодрствования.
Стадии развития патологии
Нарушение в развитии конечности при отсутствии лечения постепенно прогрессирует. Выделяют следующие стадии заболевания:
- Легкая форма. Отклонение составляет не больше 10-15 градусов от нормы. Данная стадия вальгуса легко корректируется с помощью специальных ортопедических стелек и обуви.
- На второй стадии отклонение в положении ног равно 15-20 градусам, а терапия должна включать комплекс консервативных и терапевтических мер.
- На третьей стадии заметно отклонение сустава внутрь на 20-25 градусов. Терапия в данном случае комплексная и имеет продолжительный характер.
- Тяжелая степень вальгусной деформации характеризуется отклонением, превышающим 30 градусов. Лечение включает консервативные методы, не всегда терапия бывает эффективной, поэтому ребенку проводят хирургическую операцию.
Вальгусная деформация первого пальца стопы (Hallux valgus)
Симптомы вальгусной деформации голени
Главный признак вальгусного искривления – это Х-образная форма ног, то есть очевидное смещение осей конечностей. Но только внешними проявлениями дело не ограничивается: человек испытывает боль при любых движениях голени и стопы, в том числе во время ходьбы. Нагрузка на конечность распределяется неравномерно и в основном приходится на коленный и голеностопный суставы, которые из-за этого постепенно разрушаются. Если не начать лечить вальгусную деформацию голени, то человек утратит способность нормально передвигаться и станет инвалидом.
Вальгусная деформация голени — Отзывы
Лечебные мероприятия
Так как симптомы вальгусной деформации стопы могут напоминать множество прочих болезней, лучше всего проконсультироваться со специалистом. Определить патологические изменения стопы можно лишь по результатам различных исследований.
Консервативные методы не помогут полностью избавиться от «шишки»
Лечат либо консервативными путями, либо хирургическим методом. Консервативные методы хороши при первых двух стадиях деформации, но избавиться от «шишки» полностью они не помогут. Правда, этот способ позволяет существенно замедлить болезнь, отдаляя необходимость обращения к хирургу.
В тяжелых случаях показана операция
Методы консервативной терапии.
- Ношение ортопедической обуви, использование супинаторов, шин, специальных стелек, межпальцевых прокладок.
- Физиотерапия.
- В сустав могут вводить гормональные средства (например, «Дипроспан»), чтобы избавиться от воспалительных процессов.
«Дипроспан»
Специальную обувь следует выбирать с умом – она должна быть мягкой, без узких носков и высоких каблуков.
Искривление большого пальца ноги практически всегда диагностируется одновременно с плоскостопием. Ось стопы нарушается, своды становятся меньше. Если отмечается данная патология, нужно подобрать обувь с высоким и твердым задником, а супинатор должен быть достаточной плотности.
Как подобрать обувь при плоскостопии?
При физиотерапии используют ударно-волновые процедуры. В результате кровообращение приходит в норму, болевые ощущения ослабляются, спадает отек.
С помощью ударно-волновой терапии можно привести кровообращение в норму
Если деформация уже не исправляется с помощью физиотерапии и прочих консервативных процедур, ситуацию можно исправить только с помощью хирургического вмешательства. Рано или поздно операцию придется сделать, так как в определенный момент лекарства и ударно-волновые процедуры перестают давать желаемый результат, а «шишка» может начать приносить излишние неудобства. Операция помогает практически всем людям, так как в ходе нее исправляется неправильная форма стопы, и они перестают постоянно испытывать боль. Сначала оперируют одну пораженную стопу, а через полгода – вторую, если в этом есть необходимость.
В ходе операции врач убирает наросты на костях, тем самым возвращая суставу возможность выполнять свою функцию
Цель вмешательства хирурга – приведение костевой оси в норму, избавление от нарастаний кости, возвращение суставу возможности выполнять свою функцию. Прежде чем делать операцию, нужно тщательно осмотреть стопу, сделать рентгеновский снимок, вычислить угол, сформированный костями стопы, а также понять, как далеко зашли деформационные процессы. Затем хирург определяется с тем, как именно будет проводить операцию.
Если деформация первой степени, можно сделать пластику сухожилий (операция МакБрайда) и удалить «шишку» с плюсневой кости. Если диагностирована вторая степень болезни, помимо предыдущих махинаций нужно будет вмешиваться еще и в структуру костей. Третья стадия деформации исправляется рассечением плюсневой кости, а потом ее фиксируют с помощью двух винтов.
Операция МакБрайда
Вообще, видов лечения деформации с помощью операции огромное множество. Самые распространенные – это:
- экзостэктомия. Позволяет иссечь совсем маленький кусочек головки плюсневой кости;
-
остеотомия. Требует удаления куска пальцевой фаланги либо участка плюсневой кости. Если деформация совсем небольшая или умеренная, используют шевронную остеотомию или зигзагообразную остеотомию. В иных случаях нужна проксимальная или комбинированная остеотомия;
- артродез. Суставная часть первого пальца ноги удерживается неподвижно. Если деформации сильно выраженные, нужно сделать артродез первого клиновидно-плюсневого сустава;
-
резекционная артропластика. Удаляют маленькую часть плюснефалангового сустава со стороны плюсны;
- хирургическая операция для регенерации связок около плюснефалангового сустава первого пальца;
- замена травмированного сустава протезом.
Пораженный сустав могут заменить протезом
Первые десять дней нужно держать ногу в покое, потом можно начать осторожно ходить, стараясь не оказывать нагрузку на сустав, который оперировали. В целом, реабилитация занимает около трех месяцев, а в работоспособность сустав приходит не ранее, чем через год
Рецидива можно не допустить, если следовать всем рекомендациям врача
Стадии развития
Патология прогрессирует постепенно, ускоряясь после того, как ребенок начал ходить. Стадии развития вальгусной деформации стоп:
- Первая – стопа ровно стоит на полу, однако угол отклонения голеностопного сустава заметен и составляет около 10°. На этом этапе патология легко устраняется и не приводит к опасным последствиям.
- Вторая – угол отклонения от нормального положения увеличивается до 20°. Лечение потребует дольше времени, однако вернуть сустав в правильное положение возможно.
- Третья – патология продолжает прогрессировать, угол отклонения составляет около 30°.
- Четвертая – считается тяжелой степенью, так как лечение может быть неэффективно. Избавиться от дефекта, в большинстве случаев, удается хирургическим путем.
Методика лечения
Корректировать положение стопы нужно обязательно. От этого зависит правильное распределение нагрузки на суставы, здоровье и целостность косточек голеностопа, осанка, походка, общий внешний вид и другое. Методы лечения подбираются, в зависимости от степени поражения. Врач может выбрать одну методику или использовать несколько в комплексе. Исправить положение стопы можно с помощью:
- упражнений;
- массажа;
- ортопедической обуви;
- хирургической операции.
Целью лечения является восстановление правильного положения стопы, а также укрепление связочного аппарата. В случае маленьких детей, на время лечения может потребоваться иммобилизация, которую обеспечивают гипсовыми повязками. В неподвижном положении, которое устанавливается доктором, стопа продолжает формироваться правильно и не подвергается нагрузкам.
Положительные результаты дает использование ножных ванн, массажа и методов физиотерапии. Хорошо влияет на весь костно-мышечный аппарат лечебное плавание.
Если иммобилизация невозможна или в ней нет острой необходимости, пациенту прописывают ортопедические стельки. Они вкладываются в любую обувь, в том числе домашнюю, и носятся постоянно. Особое строение такого приспособления предупреждает неправильное формирование стопы и не дает ей «заваливаться» внутрь. Кроме стелек, пациентам с вальгусной деформацией нужно подбирать правильную обувь, которая будет надежно фиксировать пятку и бока.
Методы лечения
Легкая степень вальгуса хорошо поддается терапии при условии, что можно устранить причину искривления (например, чрезмерные нагрузки на нижние конечности).
Консервативная терапия
Консервативными способами вальгусную деформацию чаще лечат в возрасте до 5–7 лет.
У взрослых такая терапия эффективна при легком искривлении конечностей (на начальных стадиях):
| Средства и способы лечения | Для чего предназначены и как помогают |
|---|---|
|
Ортопедическое лечение |
Для коррекции искривления используют ортезы (медицинские приспособления для фиксации конечности и снижения нагрузки на нее), специальные шины или накладки, которые одевают на ноги по ночам или в дневное время Дополнительно применяют ортопедические стельки, специальную обувь |
|
Физиотерапевтическое лечение |
Один из наиболее эффективных физиотерапевтических методов лечения – укрепление мышц с помощью электромиостимуляции Под влиянием электрических импульсов в мышцах усиливается кровообращение, ускоряются процессы обмена и восстановления, повышается тонус и сила, необходимая, чтобы фиксировать колено в правильном положении |
|
Массаж |
Массаж нужен, чтобы конечность приняла правильное положение С его помощью расслабляют спазмированные, напряженные группы мышц, приводят в тонус, возвращают силу расслабленным При вальгусной деформации таким образом прорабатывают не только нижние конечности (ягодицы, бедра, голени, ступни), но и спину (3–4 раза в год) |
|
Лечебная физкультура |
С помощью упражнений восстанавливают правильное положение колена, укрепляют мышцы и корректируют угол отведения ног (вальгус коленных суставов устраняют разнообразными приседаниями и выпадами) Программу разрабатывает физиотерапевт, при вальгусе занятия должны быть регулярными (до 2–3 раз в день по 30 минут) Кроме ЛФК при патологии помогают занятия йогой |
Примеры упражнений ЛФК при вальгусной деформации. Нажмите на фото для увеличения
Хирургическое лечение
Оперативное вмешательство рекомендуют при:
- неэффективности курсов консервативной терапии;
- быстром прогрессировании патологии;
- значительной деформации;
А также – пожилым пациентам.
Операция включает:
- Искусственное нарушение целостности костей (большеберцовой, реже вместе с малоберцовой).
- Совмещение отломков (чтобы выровнять конечность).
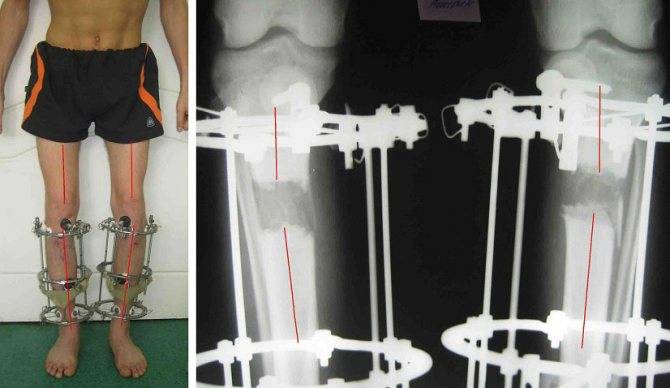
- Фиксацию аппаратом Илизарова (специальное приспособление для скрепления отломков, сжатия и растяжения костной ткани).
Аппарат Илизарова позволяет контролировать процесс. На 10 или 12 сутки после операции начинают подтягивать винты аппарата, корректируя недостатки и окончательно выравнивая конечность.
Аппарат Илизарова (вживую слева и на рентгене справа). Нажмите на фото для увеличения
Процедуру коррекции производят под масочным или спинальным наркозом через определенные промежутки времени (сроки зависят от тяжести искривления, состояния больного и других факторов).
Функциональная активность нижней конечности восстанавливается в течение 3–12 месяцев после операции.
Методы лечения
Легкая степень вальгуса хорошо поддается терапии при условии, что можно устранить причину искривления (например, чрезмерные нагрузки на нижние конечности).
Консервативная терапия
Консервативными способами вальгусную деформацию чаще лечат в возрасте до 5–7 лет.
У взрослых такая терапия эффективна при легком искривлении конечностей (на начальных стадиях):
| Средства и способы лечения | Для чего предназначены и как помогают |
| Ортопедическое лечение | Для коррекции искривления используют ортезы (медицинские приспособления для фиксации конечности и снижения нагрузки на нее), специальные шины или накладки, которые одевают на ноги по ночам или в дневное время
Дополнительно применяют ортопедические стельки, специальную обувь |
| Физиотерапевтическое лечение | Один из наиболее эффективных физиотерапевтических методов лечения – укрепление мышц с помощью электромиостимуляции
Под влиянием электрических импульсов в мышцах усиливается кровообращение, ускоряются процессы обмена и восстановления, повышается тонус и сила, необходимая, чтобы фиксировать колено в правильном положении |
| Массаж | Массаж нужен, чтобы конечность приняла правильное положение
С его помощью расслабляют спазмированные, напряженные группы мышц, приводят в тонус, возвращают силу расслабленным При вальгусной деформации таким образом прорабатывают не только нижние конечности (ягодицы, бедра, голени, ступни), но и спину (3–4 раза в год) |
| Лечебная физкультура | С помощью упражнений восстанавливают правильное положение колена, укрепляют мышцы и корректируют угол отведения ног (вальгус коленных суставов устраняют разнообразными приседаниями и выпадами)
Программу разрабатывает физиотерапевт, при вальгусе занятия должны быть регулярными (до 2–3 раз в день по 30 минут) Кроме ЛФК при патологии помогают занятия йогой |
Примеры упражнений ЛФК при вальгусной деформации. Нажмите на фото для увеличения
Хирургическое лечение
Оперативное вмешательство рекомендуют при:
- неэффективности курсов консервативной терапии;
- быстром прогрессировании патологии;
- значительной деформации;
А также – пожилым пациентам.
Операция включает:
- Искусственное нарушение целостности костей (большеберцовой, реже вместе с малоберцовой).
- Совмещение отломков (чтобы выровнять конечность).
- Фиксацию аппаратом Илизарова (специальное приспособление для скрепления отломков, сжатия и растяжения костной ткани).
Аппарат Илизарова позволяет контролировать процесс. На 10 или 12 сутки после операции начинают подтягивать винты аппарата, корректируя недостатки и окончательно выравнивая конечность.
Аппарат Илизарова (вживую слева и на рентгене справа). Нажмите на фото для увеличения
Процедуру коррекции производят под масочным или спинальным наркозом через определенные промежутки времени (сроки зависят от тяжести искривления, состояния больного и других факторов).
Функциональная активность нижней конечности восстанавливается в течение 3–12 месяцев после операции.
Какие правила нужно соблюдать, делая упражнения? Принципы выполнения
Упражнения приносят наибольшую эффективность, когда они были назначены для устранения начальных проявлений заболевания
При этом важно придерживаться определенных правил
1. Гимнастику необходимо делать регулярно. 2. Повторять упражнения как можно чаще, но начинать с 2-3 раз в день. 3
Прописанный комплекс важно выполнять полностью. 4
Они не должны даваться слишком легко без каких-либо усилий. 5. Нужно прикладывать максимальные усилия, иногда превозмогая боль.
Гимнастика проводится до момента появления чувства усталости. Если упражнения даются с легкостью, то нагрузку следует увеличить.
Косточки на ногах возле большого пальца выглядят неэстетично. Если не лениться, выполнять предложенный комплекс простых и сложных упражнений, проявления вальгусной деформации стопы можно уменьшить. Ножки будут здоровы, а движения станут снова легкими. Не забывайте о себе! Будьте здоровы!
Халюс вальгус (Hallux Valgus) или вальгусная деформация стопы у взрослых — отклонение первого пальца на ноге относительно других вовнутрь. Тогда как сустав у основания пальца увеличивается и воспаляется, начинает выпирать наружу. Образовавшаяся вальгусная деформация стопы у взрослых, шишка на ноге — одна из распространенных жалоб на сегодняшний день среди пациентов хирургов и ортопедов.
Обладателя шишки тревожит не только боль, но и сильный дискомфорт. Проблематичным становится подбор обуви. Поэтому вопрос — почему на ноге появилась шишка вызывает беспокойство. Так и лечение вальгусной деформации большого пальца без операции для многих актуален.
Лечение по народным рецептам приносит небольшое облегчение. Кремы, мази для этого могут снять боль ненадолго. Но ощутимого результата вы добьетесь при помощи ортопедических приспособлений.
 Стельки при вальгусной деформации у взрослых
Стельки при вальгусной деформации у взрослых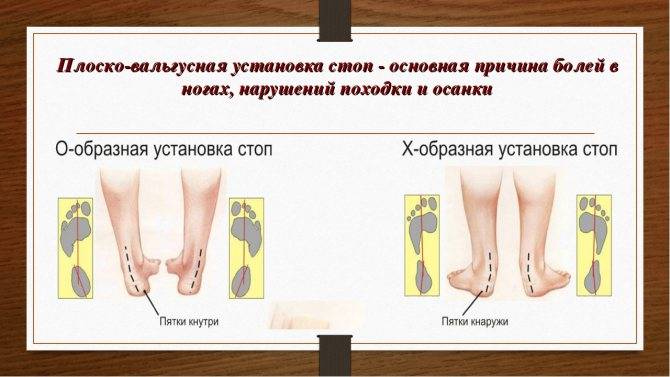

 12 см: какой размер обуви ребенка и на какой возраст?
12 см: какой размер обуви ребенка и на какой возраст? Эквинусное положение стопы
Эквинусное положение стопы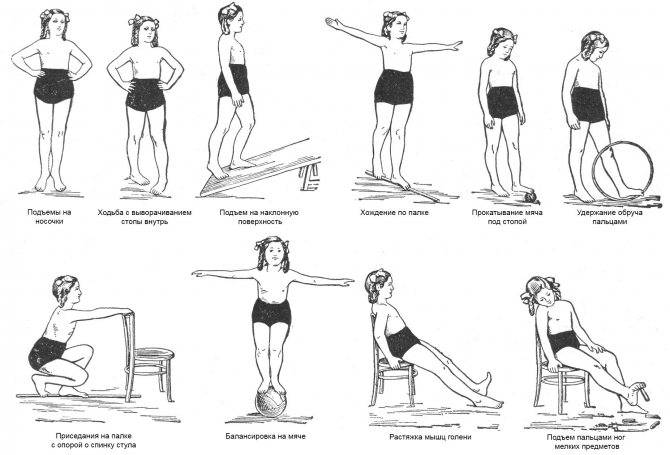

 Можно ли донашивать обувь за другими детьми
Можно ли донашивать обувь за другими детьми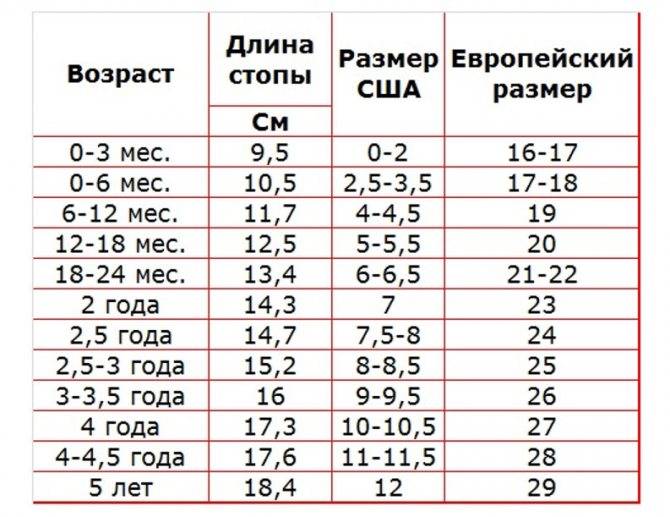 Стандартная ширина пинеток для новорожденных
Стандартная ширина пинеток для новорожденных Ортопедические стельки и обувь при плосковальгусной стопе у детей: эффективность и правила выбора
Ортопедические стельки и обувь при плосковальгусной стопе у детей: эффективность и правила выбора Как определить размер детской обуви по стельке и длине стопы?
Как определить размер детской обуви по стельке и длине стопы?