Содержание
Лечение
Лечить защемление нерва в шейном отделе нужно комплексно. По результатам диагностики для каждого пациента формируется индивидуальная терапевтическая программа, которая включает методы разнонаправленного воздействия на позвоночник. При остеохондрозе и другой вертеброгенной патологии положительный эффект оказывают такие методики:
- Медикаментозная терапия.
- Физиотерапия.
- Массаж.
- Мануальная терапия.
- Лечебная гимнастика.
- Операция.
Чтобы разгрузить шею, пациентам рекомендуют носить фиксирующий воротник Шанца, спать на жестком матрасе с валиком под головой. При появлении боли нельзя делать резких движений, а следует поскорее обратиться к врачу.
Медикаментозная терапия
Защемление шеи при остеохондрозе начинают лечить с помощью медикаментов. Они оказывают достаточно быстрый эффект, избавляя от острых симптомов и улучшая состояние пациентов. В большинстве случаев назначают следующие препараты:
- Нестероидные противовоспалительные (Ортофен, Мовалис, Нимесил).
- Миорелаксанты (Мидокалм).
- Витамины группы B (Витаксон, Мильгамма).
- Хондропротекторы (Артра, терафлекс).
Синдром позвоночной артерии, как правило, не требует отдельной медикаментозной коррекции, но иногда может потребоваться назначение спазмолитиков (Но-шпа, Дибазол). Отдельная роль отводится лекарствам для местного применения – после устранения острых признаков назначают мазь или гель (Вольтарен, Финалгон). Но если сильная боль не устраняется, делают паравертебральные блокады с местными анаестетиками (Новокаин).
Физиотерапия
Лечение острой боли в шее может дополняться физическими методами. Благодаря глубокому прогреванию тканей, в них улучшаются биохимические процессы, снимается воспаление и отечность. При патологии позвоночника часто назначают такие процедуры:
- Электрофорез.
- УВЧ-терапия.
- Лазерное лечение.
- Магнитотерапия.
- Гирудотерапия.
- Бальнеотерапия.
При использовании физиотерапевтических средств учитывают не только основной диагноз, но и сопутствующие заболевания, которые наверняка есть у пациента.
Массаж
Остеохондроз шейного отдела является показанием для лечебного массажа. Этот метод пользуется широкой популярностью, поскольку полезен для позвоночника и приятен для пациента. Устранение мышечных спазмов и улучшение локального кровотока помогает лечить многие заболевания осевого скелета. Используются техники ручного массажа шеи и воротниковой зоны, которые включают следующие элементы:
- Поглаживание.
- Растирание.
- Разминание.
- Надавливание.
Движения проводят по направлению от головы, чтобы стимулировать венозный и лимфатический отток.
Мануальная терапия
Наряду с массажем, к методам ручного воздействия на позвоночник относят мануальную терапию. С помощью специальных приемов врач проводит пассивное вытяжение, кручение, сгибание и разгибание позвоночника. В это время ощущается характерный хруст, что вполне нормально. Так устраняются подвывихи мелких суставов, мышечные блоки, улучшается биомеханика шейного отдела.
Лечить патологию шейного отдела нужно осторожно, доверяя лишь квалифицированным специалистам по мануальной терапии
Лечебная физкультура
Полноценное лечение вертеброгенной патологии не может обойтись без гимнастики. Для каждого человека разрабатываются индивидуальные упражнения, что делает их максимально эффективными. Чтобы устранить компрессию корешков, проводят тракционную терапию, благодаря которой расширяются межпозвонковые щели.
Для улучшения подвижности шейного отдела выполняют упражнения на сгибание и разгибание, а укрепление мышц достигается после занятий по методике постизометрической релаксации.
Операция
Когда консервативная терапия не дает желаемого результата, основным методом лечения становится операция. Хирургическое вмешательство направлено на декомпрессию нервов, устранение патологических образований (грыжи, остеофиты, костные отломки) и стабилизацию шейного отдела. После операции требуется курс реабилитации, включающий лечебную физкультуру, массаж и физиотерапию. При необходимости назначают обезболивающие средства, включая мазь.
Когда ущемило нерв шеи или позвоночную артерию, сначала выясняют причину такого явления. По результатам обследования назначаются лечебные мероприятия, эффективность которых во многом зависит от усилий самого пациента.
Головную боль многие воспринимают за обычное переутомление. Но если она беспокоит постоянно, нужно показаться врачу: такой симптом может быть признаком защемления шейной артерии.
Возможные причины
Причин, способных спровоцировать стеноз сонных или позвоночных артерий, довольно много. Основным фактором риска является атеросклероз – хроническая патология, характеризующаяся отложением на стенках сосудов холестерина, а также некоторых сложных белков, состоящих из жирных кислот, фосфолипидов и нейтральных жиров. В основе патофизиологических изменений при атеросклерозе сонных артерий и базилярной артерии лежит нарушение липидного и белкового обмена, которому может способствовать избыточная масса тела, эндокринологические патологии, курение, хроническая интоксикация организма отравляющими веществами (винным спиртом, тяжелыми металлами, вредными выбросами и т. д.).
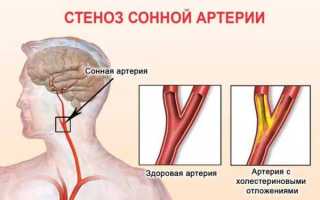
Стеноз сонной артерии
В числе других возможных причин сужения сосудов в шейном отделе позвоночника, специалисты также называют следующие заболевания и патологические состояния:
- артериальная гипертензия в стадии субкомпенсации (поддержание давления на уровне 140/90 мм рт. ст.);
- расстройство пищевого поведения, выражающееся в частом и обильном потреблении продуктов с высоким содержанием жиров (у 60% больных с данным диагнозом уровень общего холестерина превышает 5 ммоль/л);
- сахарный диабет;
- гиподинамические нарушения кровообращения и дыхательной функции, связанные с малоподвижным образом жизни и длительным пребыванием в статическом положении (сидячая работа).
Симптомы сахарного диабета
Спазм сосудов шеи, при котором также сужается просвет и нарушается проходимость артерии, может возникать на фоне хронических заболеваний сердца (ишемическая болезнь, тахикардия, стенокардия, аритмия и т. д.), а также нервных и эмоциональных перегрузок. Мышечное напряжение является физиологической реакцией организма на стресс, поэтому психоэмоциональные факторы при длительном воздействии могут вызывать хроническое сужение сосудов шеи и головы.
Связь с остеохондрозом
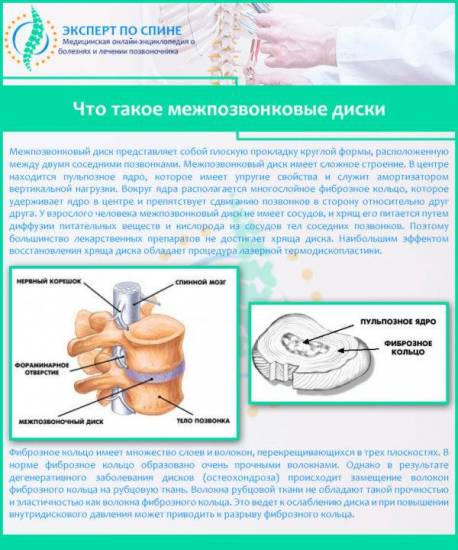
Сужение сосудов в шейном отделе также может быть результатом дегенеративно-дистрофических изменений в данном сегменте позвоночника. Шейные позвонки соединяются между собой при помощи упругих образований, состоящих из фиброзно-хрящевых кольцевых пластин. Такие образования называются межпозвонковые диски. Внутри они заполнены студенистым желеобразным веществом – пульпозным ядром, выполняющим функцию амортизатора. Питание пульпы осуществляется за счет кровеносных сосудов, расположенных в центральном позвоночном канале.
Что такое межпозвонковые диски
Дистрофия дискового ядра проявляется его обезвоживанием и высыханием, в результате чего фиброзные оболочки, окружающие диск, истончаются и не могут плотно удерживать желеобразное ядро в анатомически правильном расположении. Пульпа смещается, и образуются дисковые выпирания (протрузии) или выпячивания (грыжи). Межпозвонковые грыжи в шейном отделе более опасны, так как они имеют большие размеры, а при длительном отсутствии лечения имеются высокие риски секвестрации – полного отделения пульпозного ядра от межпозвоночного диска и его выпадение в спинномозговой канал.
Одним из проявлений остеохондроза и его осложнений является компрессия (сдавливание) нервных окончаний. Грыжевое выпячивание также может сдавливать кровеносные сосуды, расположенные в области шеи, что приводит к их сужению и спазму. Вызывать защемление сосудов шеи могут и остеофиты – костные разрастания в виде крючьев и шипов преимущественно по краям тела позвонков и остистых отростков.
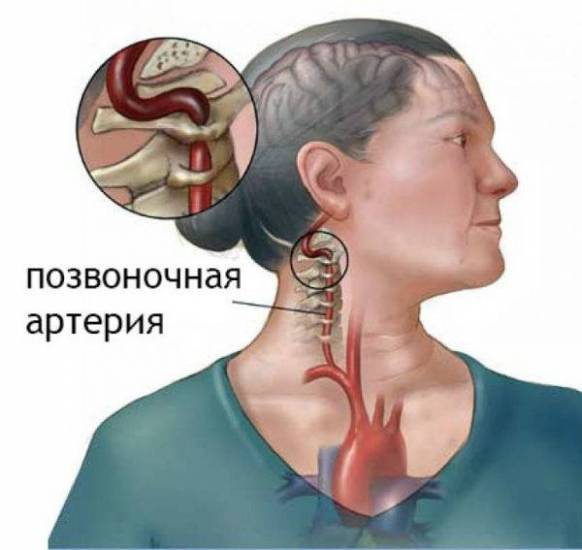
Позвоночная артерия
Причины
Сужение позвоночного канала развивается на фоне дегенеративных изменений в позвоночнике, связанных с естественными процессами старения или патологией. Микротравмы часто влияют на состояние межпозвоночных дисков, приводя к их выпячиванию, и как побочный эффект к стенозу. В группе риска находятся люди старше 50 лет, чья деятельность связана с интенсивной физической активностью.
Выделяют несколько основных причин, способствующие появлению патологии:
- Травмы позвоночника, которые приводят к появлению внутренних гематом, смещению позвонков и их отломков.
- Дистрофические изменения межпозвоночных суставов, разрастание костей внутрь канала (фасеточная артропатия).
- Межпозвоночная грыжа или ее окостенение.
- Застойные процессы в венах внутри позвоночного канала.
- Рубцы и внедрение стальных конструкций внутри позвоночника в результате операции.
- Опухолевые процессы и кисты внутри позвоночного канала.
- Инфекционные заболевания различной этиологии.
- Изменения метаболизма, в результате которого отдельные элементы обмена веществ скапливаются в позвонках.
- Чрезмерные физические нагрузки на хребет (спорт, профессиональная деятельность).
- Ревматоидный артрит и другие патологии.
Уменьшение позвоночного канала появляется в результате неправильного развития плода, или приобретается в течение жизни. Если сужение начало происходить из-за влияния инфекционного процесса или травмы его еще называют вторичный стеноз, заболевание, сформированное в период формирования плода – врожденным или его еще называют идиопатическим. Что это такое? Рост плода не соответствует норме, или происходит укорочение позвоночной дуги, недоразвитие одной ноги из-за различных негативных воздействий на организм беременной.
Как производится диагностика заболевания
Чтобы быстро и точно выполнить диагностику болезни и назначить лечение, применяются разные методы. Они зависят от различных факторов, выявляемых лечащим врачом. Специалист произведет осмотр заболевшего – в процессе принято выяснить жалобы, которые имеются на момент обращения к доктору, как именно развивается болезнь в данном конкретном случае, прояснить наличие и ход предшествующих болезней. После того, как будет получена информация о всех предрасполагающих факторах, будет произведена попытка постановки диагноза.
Врач, проводящий осмотр, непременно обратит внимание на то, при каком положении тела у пациента самочувствие хорошее. Как правило, больной вынужденно принимает определенную позу, оценив которую, можно составить приблизительную картину болезни
Проводится пальпация с целью обозначить болевые точки на сраженной заболеванием области позвоночника. Во многих случаях назначаются дополнительные исследования, выполнение которых осуществляется при помощи специальных приборов:
- Рентген позвоночника. Для определения картины данного заболевания процедура будет назначаться в двух проекциях – боковой и так называемой переднезадней. Этот способ, применяемый для диагностических целей, считают наиболее популярным. С его помощью удается обнаружить костные наросты, обозначить нарушения в целостности позвонков или соединение их путем сращения, проявляются и возможные признаки перемен, происходящих в суставах, наличие опухолей, прочих новообразований. При обнаружении последних определяются область их размещения, размеры, структура.
- Для осмотра позвоночника может применяться компьютерная томография. Благодаря выполненным в процессе послойным снимкам возможно с высокой точностью определить причину появления стеноза, поскольку даже микроскопические перемены удается таким образом выявить без особого труда.
- Магнитно-резонансная томография. Считается наиболее точным способом определения состояния позвоночника. Следует предупредить, что метод является дорогостоящим, кроме того, имеется целый ряд противопоказаний. Поэтому нет ничего удивительного в том, что далеко не всем пациентам, у кого имеется подозрение на стеноз спинномозгового канала, проводится данный вид исследования. Его основное достоинство в том, что удается рассмотреть снимки даже тончайших срезов позвоночных тканей. На них возможно увидеть разнообразные перемены и костей, и хрящей, а также сосудов нервов и суставов.
- Миелограмма – вид исследования, который позволяет с помощью рентгеносъемки и контрастных веществ с большой точностью определить патологию спинного мозга, дать оценку состояния спинномозговой жидкости, узнать о том, насколько легко она проходит по каналу.
Сосудорасширяющие таблетки
Действие медикаментозных препаратов, расширяющих сосуды, направлено на улучшение кровотока. В результате воздействия лекарственных средств увеличивается просвет пораженных сосудов.
Процесс расширения обеспечивается за счет:
- улучшения прохождения нервных импульсов (ноотропные средства);
- расслабления мышц (миотропные лекарства).
Препараты разжижают кровь, улучшают микроциркуляцию, стимулируют процессы регенерации тканей, повышают прохождение нервных импульсов, улучшают тонус сосудистых стенок. Терапия направлена на восстановление нервной системы и мозговой деятельности.
Ноотропные таблетки
Наиболее распространенными являются ноотропные препараты. Они возвращают эластичность стенкам сосудов и не оказывают влияния на работу сердечной мышцы.
К ним относятся популярные средства:
- Винпоцетин;
- Фезам;
- Фенотропил.
Винпоцетин
Лекарство, которое воздействует на нервную систему, усиливает кровообращение в головном мозге, ускоряет метаболизм и поглощение глюкозы.
Препарат назначают при:
- поражении сосудистой оболочки глаза и сетчатки;
- плохом церебральном кровообращении;
- восстановлении после перенесенного инсульта;
- прогрессирующей деменции;
- атеросклерозе артерий мозга;
- постороннем шуме в ушах.
Сосудорасширяющие таблетки принимают до 3 раз в сутки после еды, в зависимости от назначения врача.
Среди побочных действий отмечают тошноту, головокружения, аллергические высыпания, слабость. Нельзя принимать лекарство в период вынашивания ребенка и грудного вскармливания.
Фезам
Ноотропное средство с антигипоксическим действием. Входящий в состав пирацетам активирует деятельность головного мозга, улучшает кровоток в поврежденных сосудах, предупреждает кислородное голодание. Активное вещество циннаризин действует на сосуды, расширяя просвет, улучшая кровоток. Мозг получает большее количество кислорода. Несмотря на сосудорасширяющий эффект лекарство не влияет на показатели артериального давления.
Таблетки назначают при:
- интоксикации организма;
- плохом питании головного мозга;
- заболеваниях центральной нервной системы, ухудшающих память, настроение, умственные способности;
- мигренях;
- ощущении шума в голове.
Лекарство усиливает седативное действие успокоительных препаратов. Таблетки принимают 2 раза в день независимо от еды.
Фенотропил
Препарат последнего поколения, который пользуется большой популярностью. Назначают при заболеваниях центральной нервной системы, возникающих из-за плохого кровообращения в головном мозге. Применяется при депрессии, высоких психологических нагрузках, ухудшении памяти. Лекарство пьют после еды раз в сутки по 100-200 мг. Таблетки приравниваются к допингу и не отпускаются без рецептов.
Миотропные лекарства
Медицинские препараты этой группы расслабляют стенки сосудов, расширяют просвет кровеносного русла, снижают давление.
Апрессин – сокращает сосудистый тонус, улучшает почечное кровообращение, уменьшает нагрузку на сердце. Суточная доза не должна превышать 0,3 г.
Верапамил – усиливает коронарный кровоток, снижает мышечные спазмы, улучшает выделительную систему почек. Таблетки принимают вместе с едой по 40-80 мг 3 раза в сутки.
Лекарство имеет ряд побочных действий:
- снижает давление;
- вызывает головокружения и тошноту;
- увеличивает жировые отложения.
Дибазол (действующее вещество бендазол) – сосудорасширяющее средство, оказывает умеренное гипотензивное (снижающее давление) действие. Активные вещества стимулируют межнейронные спинномозговые контакты.
Препарат назначается при:
- спазмах кровеносных сосудов;
- обострении гипертонической болезни;
- заболеваниях центральной нервной системы;
- слабом иммунитете.
Лекарство принимают перед едой по 0,05 г трижды в сутки. Случаи передозировок отмечены не были. Побочными явлениями являются аллергические реакции.
Общие сведения
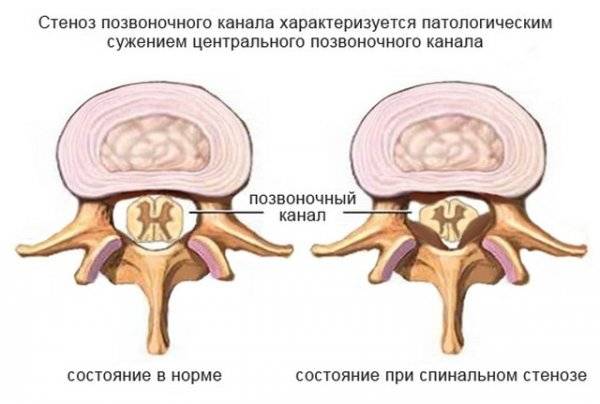
Стеноз спинномозгового канала — что это такое? Под стенозом спинномозгового канала подразумевается хронический патологический процесс, приводящий к уменьшению (сужению) его анатомических размеров и деформации поперечного сечения, вызывающий сдавление сосудистых/невральных структур спинного мозга (корешков, спинномозговых сосудов и нервов) на любом уровне позвоночного столба.
В большинстве случаев патологический процесс развивается вследствие различных заболеваний позвоночника, сопровождающихся дегенеративно-дистрофическими процессами (дегенеративный спондилолистез, спондилез, артроз, спондилолизный спондилолистез, протрузия дисков), сдавления изменённых мягких тканей (гипертрофия желтых связок позвоночника), посттравматических состояний и метаболических нарушений.
Анатомически спинномозговой канал образован телами позвонков/межпозвонковыми дисками спереди, дугами позвонков/ атеральной частью жёлтой связки сзади, суставами/связками с боков. Позвоночный канал содержит оболочки спинного мозга, спинной мозг и его корешки, а пространство, расположенное между стенками позвоночного канала и спинным мозгом заполнено спинномозговой жидкостью и жировой рыхлой клетчаткой.
Именно это пространство обеспечивает компенсацию незначительного сужения позвоночного канала, не допуская развития неврологических осложнений. Однако по мере прогрессирования стеноза неизбежно развивается компрессия нервных корешков/спинного мозга, что сопровождается манифестацией неврологической симптоматики.
Объективным показателем диагностики стенозирующего процесса являются показатели размера межпозвоночного канала в прямой/боковой проекциях (по данным стандартной спондилограммы) — сагиттальный и фронтальный размеры. В норме размеры канала и его площадь варьируют в зависимости от пола и уровня позвоночного столба и составляют от 16 до 27 мм (сагиттальный размер) и от 21 до 37 мм (фронтальный размер), а площадь позвоночного канала варьирует в зависимости от уровня позвоночного столба от 162 мм2 до 205 мм2. Ниже приведены сагиттальный фронтальные размеры позвоночного канала в норме.
В зависимости от степени сужения спинномозгового канала различают относительный стеноз позвоночного канала и абсолютный стеноз позвоночного канала:
- относительный стеноз — это патология, при которой сагиттальный размер до 12 мм, а фронтальный размер: от 16-20 мм или площадь позвоночного канала равная 100 мм2;
- абсолютный стеноз — это патология, при которой сагиттальный размер менее 10 мм и фронтальный размер менее 16 мм или площадь позвоночного канала равна 75 мм2 и меньше.
Таким образом, сужение канала приводит к несоответствию вместимости костно-фиброзного футляра позвоночного столба объему расположенных в нем сосудисто-нервных образований.
Установлено, что неврологическая симптоматика при медленно развивающейся компрессии появляется у большинства больных при уменьшении площади позвоночного канала до 45-52%, в то время как при остро развивающейся компрессии этот показатель существенно меньше.
Частота позвоночного стеноза варьирует в зависимости от его локализации. Наибольший удельный вес приходится на стеноз позвоночного канала на поясничном уровне, встречаемость которого составляет около 11,5 случаев в год на 100 000 населения. Также практически у 20% лиц старческого/пожилого возраста отмечается асимптомное сужение позвоночного столба, однако диагноз «стеноз позвоночного канал» в таких случаях не ставится, поскольку сужение позвоночного канала без наличия характерных клинических признаков заболеванием не является.
Как правило причиной сужения канала на уровне L4-L5 является структурный износ структур позвоночного столба, обусловленный длительными нагрузками на позвоночник, поэтому наиболее часто страдает поясничный отдел, поскольку именно на него приходится основная нагрузка, а шейный и грудной отделы страдают намного реже.
Спинальный стеноз чаще развивается в каком-либо отделе позвоночника, однако в 5-20% случаев имеет место сочетанный (тандемный, комбинированный, параллельный, одновременный) стеноз в разных отделах позвоночника, чаще в шейном и поясничном отделах. При этом, симптоматика компрессии может доминировать лишь для одного из отделов позвоночника.
Стенозирующие процессы позвоночного канала в нейрохирургической практике относится к тяжелым состояниям, поскольку сопровождаются высокой степенью инвалидизации, что позволяет отнести их к социальной значимой проблеме.
Стеноз сосудов шеи – причины, симптомы, диагностика, опасность
Стеноз сосудов шеи характерен для таких заболеваний – диабет, атеросклероз, остеохондроз шейного отдела. Часто состояние является опасным, требует своевременной диагностики и лечения. Его причины, как он проявляется, описано далее в тексте.
Что такое
Часто данное нарушение возникает в последствие атеросклероза в полости коронарных вен. Стеноз – это сужение сосудов шеи.
В этой области проходит основные артерии, которые отвечают за снабжение кровью головного мозга. От их функциональности зависит насыщение клеток кислородом и питательными веществами.
Патология приводит к закрытию просвета в кровеносной системе. Это связано с большим образованием холестериновых бляшек на стенках вен. Они препятствуют нормальному току крови.
Сужение сосудов шейного отдела позвоночника связано с различными заболеваниями. Часто поражению поддаются сонные артерии. Данное состояние может привести к опасным осложнениям.
Почему возникает
Учитывая статистические данные, провоцирующими факторами являются вредные привычки и тяжелые патологии. Часто причины стеноза сосудов шеи люди путают с другими патологическими процессами. В группу риска входят люди, которые страдают от таких болезней.
- Атеросклероз. Этиология связана с чрезмерным отложением холестериновых отложений. При этом наблюдается такое сужение просвета, что кровоток существенно нарушается. В мозге постоянно наблюдается нехватка кислорода.
- Диабет. Приводит к нарушению обменных процессов в организме. В последствие изменяется структура элементов кровеносной системы.
- Артериальная гипертензия. Влияние повышенного артериального давления приводит к расширению артерий. После возникновение бляшек из холестерина, их стенки начинают истончаться. На таком фоне со временем развивается критическое состояние. Это может привести к разрыву сонной артерии.
Провоцирующие факторы:
- остеохондроз;
- курение;
- злоупотребление алкоголем;
- ожирение;
- малоподвижный способ жизни.
Такие факторы практически всегда обнаруживаются у людей с подобными диагнозами
Важно понимать, что такое стеноз сосудов и как с ним бороться, чтобы не допустить осложнений
Чем опасен
Опасность нарушений связана с тем, что на ранних стадиях отсутствует проявление настораживающих симптомов. Обычно человек узнает об этом диагнозе после полноценного обследования. Определить их можно только после обращения в медицинское учреждение с жалобами на ухудшение самочувствия.
Для того чтобы выявить этиологию, назначают диагностические процедуры и манипуляции. После развития острой фазы болезни понадобится только хирургическое лечение.
Когда симптомы появляются, пациент может находиться в опасном состоянии. Обычно остается немного времени к переходу к тяжелой стадии. В редких случаях диагностируют стеноз периферических сосудов.
В большинстве случаев поражение распространяется на левую и правую сонные артерии. Стеноз сосудов шеи провоцирует тяжелые последствия в виде:
Развития осложнений зависит от степени поражения и нарушений
Поэтому важно своевременно обращаться к специалисту и не ждать опасных проявлений
Когда и к какому врачу необходимо обратиться
Важно учитывать, что только своевременное обращение к врачу повышает шансы на благоприятное лечение. Это основная рекомендация, которую должен помнить каждый человек
Комплексное обследование поможет определить подходящую терапию.
Лечение: препараты, операция и рекомендации
Медикаментозное лечение стеноза сонных артерий может быть достаточно эффективным, но только при условии неосложненного течения и отсутствия других заболеваний.
Препараты
В зависимости от степени сужения, в схему лечения могут включаться следующие препараты:
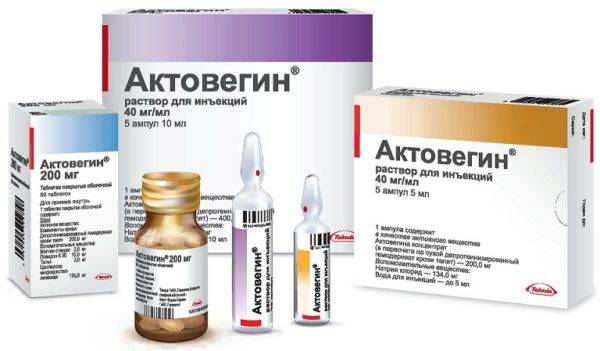
корректоры микроциркуляции («Актовегин», «Трентал»);
«Актовегин»
- нейропротекторные препараты («Пантогам»);
- сосудорасширяющие препараты с антигистаминным действием («Циннаризин»);
- статины для коррекции уровня холестерина и холестериновой нагрузки («Аторвастатин»).
«Аторвастатин»
Лечение также включает коррекцию основного заболевания, на фоне которого произошло сужение сосудов шеи и головы. Например, при остеохондрозе дополнительно назначаются препараты из группы НПВС, хондропротекторы, миорелаксанты центрального действия. При наличии межпозвоночных грыж, сдавливающих кровеносные сосуды шейного отдела позвоночника, проводится их вправление (хирургическим путем).
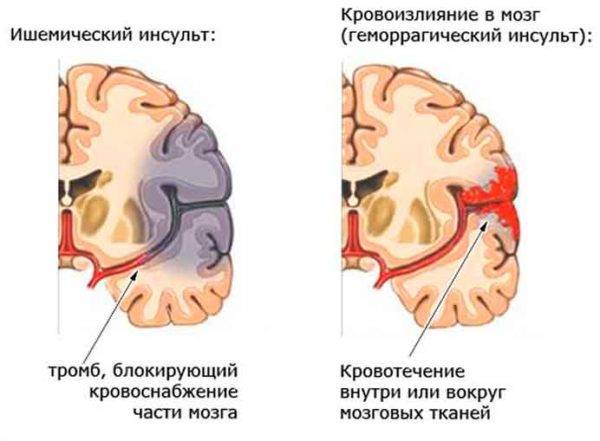
Ишемический инсульт, кровоизлияние в мозг
Клинические рекомендации
Для достижения и сохранения положительной динамики больному также важно соблюдать клинические рекомендации специалистов по образу жизни и режиму питания. Из рациона необходимо исключить все продукты, содержащие большое количество жиров и канцерогенов (копчености, сало, колбасные изделия и т
д.), а также алкогольные напитки и острые специи. Около 30% от суточной нормы продуктов должны составлять овощи и фрукты. В эту же группу входят ягоды и зелень: их употребление позволяет улучшить вязкость и текучесть крови и обогатить рацион необходимыми витаминами и минералами.
Если больной страдает табачной зависимостью, следует обратиться к специалисту, который назначит комплексную терапию и поможет справиться с пагубной привычкой
При этом важно понимать, что тяга к курению очень тяжело поддается коррекции, поэтому наблюдения у нарколога недостаточно: в большинстве случаев пациентам также необходима помощь психолога или психотерапевта
От курения нужно отказаться
Лицам с ожирением следует контролировать массу тела, так именно лишний вес является одним из основных факторов развития атеросклероза и других сосудистых патологий.
Клинические рекомендации по лечению сосудистой недостаточности, вызванной патологическим сужением сосудов шеи, также включают следующие пункты:
- контроль психоэмоционального состояния;
- обеспечение адекватных физических нагрузок, соответствующих возрасту и степени тренированности;
- выбор анатомических принадлежностей для сна;
- регулярные прогулки (необходимы для профилактики гипоксии).
Регулярные прогулки очень важны
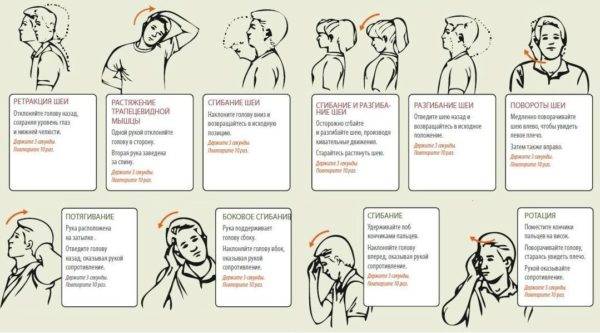
В качестве одной из основных мер комплексного лечения стеноза специалисты называют также лечебно-оздоровительную гимнастику. Комплексы специальных упражнений для шейного отдела позвоночника помогают устранить мышечные спазмы, усилить ток крови и лимфы в сосудах, улучшить обменные процессы в межпозвонковых дисках шеи, снижая риск дистрофических изменений и дегенерации соседних позвонков.
Гимнастика для шейного отдела позвоночника
Хирургическое лечение
Одним из наиболее эффективных и безопасных методов лечения при сужении сосудов шейного отдела является стентирование. Суть операции заключается в установке специального металлического стента в виде вытянутой трубчатой пластины, которая расширяет внутренний просвет пораженной артерии и восстанавливает ее пропускную способность. Скорость восстановления зависит от индивидуальных особенностей пациента и составляет около 3-10 дней. В ряде случаев пациента выписывают домой уже на следующие сутки с рекоменда
Медикаментозное лечение
Лечение нарушения мозгового кровообращения при шейном остеохондрозе чаще всего производят медикаментозными средствами. Не стоит заниматься самолечением, только опытный специалист в силах назначить комплексное лечение проблем с циркуляцией крови в шейном отделе, а также восстановить разрушенную хрящевую ткань.
Если у пациента на фоне болезни развилась депрессия, необходима консультация с невропатологом, а в особо сложных случаях — с психиатром. В этом случае больному требуется дополнительное лечение антидепрессантами. Это поможет улучшить его общее психофизическое состояние.
Главной целью лечения является снятие воспаления в области шейных позвонков. Это проверенный способ того, как улучшить мозговое кровообращение при шейном остеохондрозе с помощью лекарства.
Ноотропы
Больным с нарушением циркуляции крови назначают ноотропы — препараты из группы нейропротекторов, которые улучшают метаболизм нервных клеток. Они препятствуют гипоксии — кислородному голоданию.
Клетки головного мозга лучше усваивают кислород и становятся более устойчивыми к негативным факторам. Такие препараты чаще всего назначаются пациентам:
- Пирацетам увеличивает утилизацию глюкозы и нормализирует окислительно-восстановительные реакции в клетках. Благодаря этому усиливается кровоток в области шеи. Средство выпускается в виде таблеток и раствора для инъекций. Иногда назначают капельницы с эти препаратом и физраствором.
- Тиоцетам имеет в своём составе два действующих вещества — пирацетам и тиортиазолин. В комплексе они имеют большую активность и помогают бороться не только с симптомами, но и с последствиями нарушения кровотока.
- Кавинтон — таблетки, увеличивающие микроциркуляцию тканей мозга, а также улучшающие метаболизм глюкозы в нервных клетках. Также выпускается под другим названием — Винпоцетин.
- Фезам расширяет сосуды. В составе также есть ранее упомянутый Пирацетам. Действие его усиливает Циннаризин. Препарат выпускается в форме таблеток.
С осторожностью принимать эти препараты следует людям с низким давлением, так как терапевтический эффект достигается путём расширения сосудов, что ещё больше понижает давление
Периферические вазодилататоры
Для улучшения кровоснабжения мозга при шейном остеохондрозе необходимо снять спазм и понизить тонус сосудов. Из-за боли в результате повреждения хрящевых межпозвоночных дисков и шейных позвонков мышцы в этой области зажимают кровеносные сосуды и тем самым ухудшают кровообращение.
Для снятия тонуса мышц шейного отдела рекомендуют принимать:
- Ксантинола никотинат — таблетки, улучшающие периферическое кровоснабжение и предупреждающие возможные осложнения при гипоксии головного мозга. Требуется длительный курс, так как препарат обладает накопительным действием.
- Ницерголин снижает сопротивляемость сосудов и снимает спазмы их стенок. Значительно снижает кровеносное давление, поэтому не назначается людям с низким АД. Курс лечения составляет 2-3 месяца.
- Вазобрал усиливает усвоение кислорода и глюкозы тканями мозга, а также борется с головными болями и головокружением. Выпускается в виде таблеток и орального раствора.
- Бенциклан отвечает за снятие спазма сосудов и расслабление шейной мускулатуры. После первого месяца лечения необходимо снизить дозировку препарата втрое. Курс составляет 3-4 месяца.
Часто больным с сильными головными болями попутно назначают Нимесулид. Он снимает воспалительный процесс в шейном отделе и убирает боли
Принимать его следует с осторожностью, так как он негативно воздействует на печень
Антиоксиданты
Препараты, направленные на улучшение циркуляции крови в области головного мозга называются антиоксидантами. Они восстанавливают нервную систему и борются с процессами разрушения нейронных связей в мозге. Также замечена взаимосвязь между приёмом этих лекарств и улучшением памяти.
Препараты помогут
Людям с остеохондрозом шейных позвонков назначают:
- Актовегин. Он производится на основе гемодеривата крови телят. Его действие заметно на клеточном уровне. Препарат улучшает усвоение кислорода, а также увеличивает энергетический метаболизм в организме. Выпускается в виде таблеток, а также раствора для инъекций.
- Мексидол — таблетки, которые борются с признаками гипоксии мозга. Принимать их необходимо довольно долго: курс составляет не менее 2 месяцев.
Хоть препараты и находятся в свободной продаже, не рекомендуется заниматься самолечением. Только специалист способен правильно засчитать дозировку и подобрать препараты, не имеющие негативного воздействия при их совместном применении.
 Причины болей в коленях и эффективное лечение заболеваний
Причины болей в коленях и эффективное лечение заболеваний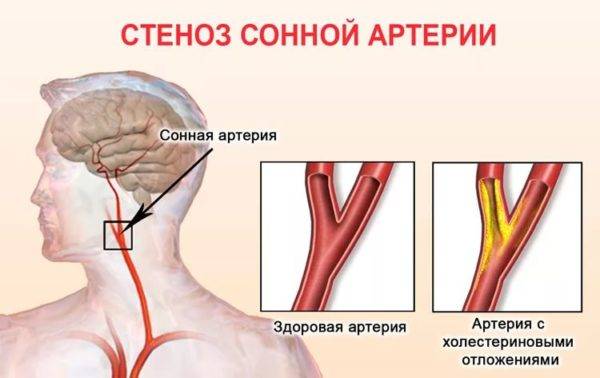
 Немеют руки: причины, симптомы, диагностика, лечение
Немеют руки: причины, симптомы, диагностика, лечение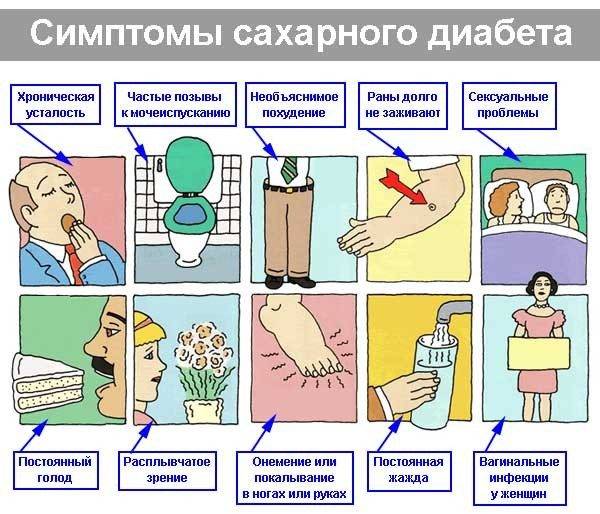
 Люмбалгия поясничного отдела позвоночника: причины, симптомы, диагностика и лечение
Люмбалгия поясничного отдела позвоночника: причины, симптомы, диагностика и лечение




 Киста шеи: причины, симптомы, диагностика, лечение
Киста шеи: причины, симптомы, диагностика, лечение Рахит. причины заболевания, диагностика и лечение
Рахит. причины заболевания, диагностика и лечение Вывих: причины, симптомы, диагностика, лечение
Вывих: причины, симптомы, диагностика, лечение