Содержание
- 1 Лечение спондилодисцита
- 2 Эффективные методы лечения
- 3 Виды
- 4 Диагностика
- 5 Симптомы и диагностика
- 6 Профилактика
- 7 Лечение спондилодисцита.
- 8 Аналоги и аксессуары
- 9 Лечение
- 10 Патогенез спондилодисцита позвоночника, методы лечения, профилактика, симптомы и причины возникновения заболевания
- 11 Симптомы
- 12 Другие болезни — клиники в Москве
- 13 Спондилодисцит позвоночника — что это такое и как его лечить?
- 14 Диагностика
- 15 Лечение спондилодисцита
- 16 Прогноз
- 17 Заключение
Лечение спондилодисцита
При появлении симптомов спондилодисцита, как можно быстрее следует начинать лечение. Заболевание сложное, поэтому терапия занимает не один месяц. В комплекс лечения входит приём лекарственных средств, процедуры физиотерапии, а иногда и оперативное вмешательство.
Сначала требуется иммобилизация позвоночника: постельный режим, чтобы зафиксированные позвонки восстанавливались. В дальнейшем, больному придётся носить несколько месяцев специальный корсет.
Препараты
Для этого пациенту назначают курс анальгетиков (Оксадол и Тромадол) и противовоспалительных средств (Ибупрофен и Диклофенак).
Если наблюдаются мышечные спазмы, то применяются миорелаксанты (Мидокалм и Троксанол).
Чтобы избавиться от вирусной инвазии используют антибактериальные препараты нужного спектра.
Дозировка антибиотиков постепенно уменьшается и устанавливается специалистом.
Для восстановления иммунитета рекомендуют иммуномодуляторы и хондропротекторы, а также комплексы витаминов.
Важно! Самолечение спондилодисцита народными средствами категорически запрещено!
Хирургическое
Если в дисках и позвонках наблюдаются значительные повреждения и диагностировано септическое поражение хрящевых тканей, то прибегают к оперативному вмешательству. Но только, если консервативная терапия оказалась неэффективной.
Нейрохирург дренирует абсцесс, проводит декомпрессию нервных окончаний, очищает позвонки и мышцы от тканей, которые инфицированы. Этим стабилизируются, вовлечённые в негативный процесс области позвоночника. Затем проводится лечение медикаментами, обычно применяют инъекции. Дополнительно назначают лекарственные препараты от интоксикации.
Физиотерапевтические методы
Такие процедуры разрешено использовать, когда острая стадия патологии устранена. Все мероприятия физиотерапии абсолютно безболезненны и опасности для здоровья не представляют. Процедуры улучшают кровообращение и снимают воспаление.
Наиболее распространённые методы:
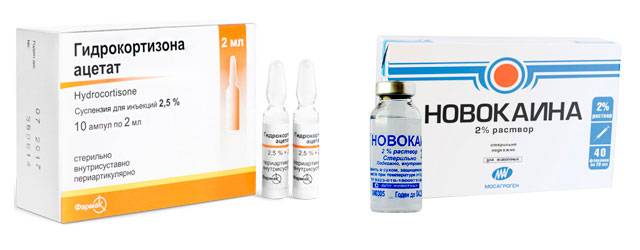
- Электрофорез с использованием гидрокортизона. Это самая популярная физиопроцедура в неврологии. Гидрокортизон является веществом, которое снимает отёчность, устраняет воспаление и болезненные ощущения. Благодаря электрическому импульсу, препарат быстро всасывается в глубокий слой ткани.
- Магнитотерапия. Магнитное поле стимулирует поражённую область позвоночника. После процедуры купируется боль и снижается воспаление.
Гимнастика и массаж
Человеку с таким заболеванием необходимо ограничить физическую активность, так как возможны осложнения. Только с началом выздоровления и разрешения врача можно выполнять физические упражнения лечебной гимнастики. ЛФК поможет укрепить и сделать более гибким позвоночник.
Лучше всего подойдут занятия аквааэробикой, плаванием и спортивной ходьбой. Упражнения ЛФК можно выполнять в любом положении, но при появлении малейшего дискомфорта только лёжа. Но это происходит редко, так как лечебный комплекс составляется врачом строго индивидуально.
Кроме гимнастики полезен и массаж, но проводить его должен только опытный специалист и с разрешения врача. Сразу после операции эту процедуру проводить нельзя.
Массаж стимулирует кровоток и метаболизм на участке поражения, что значительно ускоряет выздоровление. Для исключения дискомфорта, во время сеанса можно использовать мазь, которая снимает воспаление и обезболивает.
Профилактика
Чтобы предотвратить возникновение этого тяжёлого заболевания, рекомендуется заранее заняться профилактикой.

- Добиваться гибкости позвоночника ежедневными тренировками.
- Следует обогащать свой организм необходимыми минералами и витаминами.
- Укреплять иммунитет.
- Не допускать переохлаждения.
- Очень полезен контрастный душ.
- Не игнорировать лечение инфекционных заболеваний.
Не следует избегать профилактических осмотров, на которых можно обнаружить болезнь на ранней стадии и быстро её устранить.
Эффективные методы лечения
При подтверждении диагноза «Спондилодисцит» нужна квалифицированная помощь медиков: самолечение категорически запрещено. Нежелание пациента выполнять все рекомендации врача может привести к тяжелым деформациям позвоночника, заражению крови, инвалидности и летальному исходу.
При выявлении микобактерий туберкулеза терапию проводят только в условиях стационара (в тубдиспансере). Специфическое лечение (прием комбинации антибиотиков, противовоспалительных составов, препаратов, уничтожающих возбудителя туберкулеза) в сочетании с физиопроцедурами, массажем и гимнастикой дает положительные результаты.
Важные моменты:
при высокой скорости прогрессирования воспаления нужны мощные антибиотики. Препараты назначают строго по результатам специального теста, чтобы выбрать наиболее эффективный состав; чтобы остановить негативный процесс, предупредить сепсис, для уменьшения болевого синдрома назначают комплекс лекарственных средств. Дозировку, периодичность нанесения мазей, частоту инъекций и приема таблеток, длительность курса подбирает вертебролог или невролог в зависимости от стадии заболевания, общего состояния больного; эффективные группы препаратов: НПВС (Индометацин, Мовалис, Ибупрофен, Кетопрофен, Нимесулид, Мелоксикам, Напроксен). Обезболивающие мази при болях в спине (Фастум-гель, Долобене, Вольтарен-эмульгель, Амелотекс, Кетонал, Нурофен). При боли на фоне спазмированных мышц медики рекомендуют центральные миорелаксанты: Баклофен, Мидокалм, Баклосан, Сирдалуд; хороший эффект для нормализации нервной регуляции при корешковом синдроме дают препараты с витаминами группы В: Мильгамма, Нейровитан, Тригамма, Комбилипен Табс, Нейромультивит, Неуробекс Нео (капсулы) и Форте (таблетки); при тяжелом воспалении, гнойных абсцессах, низкой эффективности НПВС врач назначает короткий курс кортикостероидов (инъекции). Гормональные составы подавляют острое воспаление, уменьшают боли различной интенсивности
Для уменьшения силы побочных реакций важно учесть противопоказания. Дексаметазон, Дипроспан, Гидрокортизон, Метилпреднизолон, Преднизон, Триамцинолон, Преднизолон; пациент должен спать на полужесткой постели, ортопедическая подушка должна быть низкая
При остром воспалении нужно соблюдать постельный режим, по мере выздоровления и в дальнейшем ограничить физические нагрузки; для поддержания ослабленных позвоночных структур врач часто назначает ортопедический корсет. Чем сильнее поврежден позвоночник, тем большую степень жесткости должен иметь ортез.
Виды
Если говорить о подтипах спондилодисцита, то таковыми можно назвать по характеру состояния:
- Асептический, то есть без инфекционной составляющей;
- Инфекционный;
- Гнойный, ото есть инфекционный с гнойными проявлениями в области позвоночного столба;
- Деструктивный, то есть ведущий к разрушению и/или изменению формы позвоночника под действием дегенеративно-дистрофических процессов.
Также делится на неспецифический и специфический. Данное деление предполагает наличие инфекции. При неспецифическом негативные процессы провоцируются распространенными патогенами – стафило-, стрептококками и так далее. Специфический относятся к более конкретным типам – сифилису, туберкулезу, бруцеллезу и так далее. Если говорить о локализации, то можно условно поделить на:
- Шейный;
- Грудной (L4-L5);
- Пояснично-крестцовый;
- Комбинированный.
Деление по отделам в целом достаточно относительное, так как болезнь имеет свойство распространяться без проведения интенсивного лечения. Потому нередко состояние может затронуть два, а иногда – и все отделы. Ну и если говорить о фазах проявления процессов, то выделяют острую, подострую и хроническую формы.
Стадии и фазы развития заболевания
Диагностика
Процедура обнаружения заболевания в стенах медицинских учреждений состоит из двух этапов, одинаково важных для последующего лечения:
- первичный осмотр;
- инструментальная диагностика.
Самая первая вещь, которую обязан сделать каждый уважающий себя врач, – собрать анамнез. Он должен расспросить больного о наличии каких-либо травм и прочих возможных способов заражения организма данным заболеванием. Больному в свою очередь следует рассказать о перенесенных операциях
Особое внимание врач должен уделить тому, было ли вмешательство хирурга по отношению к позвоночнику (удалялась ли грыжа, была ли протрузия, заменялся ли позвонок) или же нет
После этого назначается прохождение диагностических процедур.
- Рентгенография. Обследование мягких тканей с её помощью не даст конкретных результатов, поскольку на снимке не будут явно видны какие-либо признаки формирования спондилидисцита. Все, что может увидеть врач – размытые контуры и искажённые очертания позвонков. Эти контуры могут быть признаками болезни в виде гнойных масс и абсцесса.
- Компьютерная томография. Она даст более четкое изображение. Врач сможет на трехмерной модели обнаружить и определить размеры абсцесса.
- Магнитно-резонансная томография. Самая популярная диагностическая процедура из-за безопасности, которую она обеспечивает, и большей чувствительности, позволяющей создать точные снимки, на которых структуры костей – черного цвета, а мягкие ткани, в которых много воды – переливаются всеми возможными оттенками серого и белого. МРТ помогает врачу обнаружить еле заметные объекты (к ним относятся, например, узелковые образования).
- Пункция очага воспаления с выводом оттуда экссудата. Считается самым эффективным способом получить результаты, которые будут обладать крайне высокой точностью за счет микробиологических исследований, где будут выявлены конкретные бактерии, их популяции, скорость роста и концентрация. Также за счет биопсии, культуру можно подвергнуть тестам с целью определить стойкость культуры к антибиотикам.
Биопсия позвоночника
Также для диагностики проводится сбор крови с целью последующего проведения общего анализа крови. Задача при этом одна – выявить возбудитель болезни. Сделать это нужно правильно и в этом могут помочь следующие тесты и анализы.
- Тесты на иммунную реакцию. В ходе их проведения врачи проверяют, повышено ли количество лейкоцитов и увеличилось ли время осаждения эритроцитов. Также проверке подлежит С-реактивный белок. Увеличение его концентрации – признак воспалительного процесса, который активно развивается.
- Реакция Пирке. Данный анализ помогает выявить или исключить возможные болезни вторичного туберкулёза как первопричины заболевания.
Симптомы и диагностика
Симптомы спондилодисцита позвоночника, как правило, появляются после операции или недостаточно хорошего лечения дегенеративных процессов в межпозвоночных дисках. Болезнь можешь проявить себя как через несколько недель после операционного вмешательства, так и через несколько месяцев с момента.
Основные признаки заболевания таковы:
- плохое самочувствие, общая слабость;
- высокая температура тела;
- уменьшение подвижности;
- плохой аппетит, тошнота и рвота, исхудание;
- боли в области позвоночника, а также в области поясницы, паха и живота;
- плохой сон, повышенное потооделение;
- тремор, частичный паралич, парезы, недержание мочи и кала, а также иные неврологические симптомы, характерные при развитии патологических процессов в спинном мозге.
Развитие гнойных процессов в месте поражения позвоночного столба зачастую сопряжён с заражением крови и лимфы, из-за чего болезнетворные бактерии разносятся по всему организму через кровеносную и лимфатическую системы. По этой причине нередки случаи, когда заболевания сопровождается развитием вторичных инфекций в других внутренних органах.
Рентгенография позволяет увидеть развитие воспаления между позвонками
Диагностика заболевания осуществляется на основании собранного доктором анамнеза и конкретных жалоб пациента. Как правило, методы рентгенографии и магнитно-резонансной томографии позволяют определить наличие патологий в межпозвоночных дисках. На полученных снимках можно рассмотреть неровные края, сужение дисков, узурацию и так далее.
Проведение люмбальной пункции может выявить изменение состава спинномозговой жидкости, её помутнение вследствие увеличения количества белков и лейкоцитов, а также обнаружить в ней наличие гноя. Помимо этого проводятся и анализы крови на предмет обнаружения воспалительных процессов в организме.
Профилактика
Лечение спондилодисцита.
Консервативное лечение спондилодисцита.
нажми на картинку для увеличения
Иммобилизация поясничным корсетом.
В 75% случаев достаточным является лечение антибиотиками и иммобилизация позвоночника корсетом. Иммобилизация, вероятно, не влияет на окончательный исход, но обычно дает более быстрое облегчение боли и позволяет быстрее восстановить активность.
В большинстве случаев сначала назначают строгий постельный режим.
Если возбудитель и источник спондилодисцита неизвестны, то наиболее вероятен золотистый стафилококк. В этом случае антибиотики подбирают эмпирически по схеме: Цефалоспорины III поколения + Ванкомицин + Рифампицин (могут быть противопоказания, необходимо проконсультироваться с врачом!). Ванкомицин назначают под обязательным контролем уровня креатинина крови. Антибиотики меняют в зависимости от результатов посевов или обнаружения источника.
Лечение внутривенным введением антибиотиков осуществляют обычно около 4-6 недель, а затем переводят на таблетированные формы антибиотиков еще в течение 4-6 недель или же лечение внутривенным введением антибиотиков осуществляют до нормализации СОЭ, а затем переходят на таблетированные формы антибиотиков
Хочу обратить внимание на то, что обычно СОЭ держится высокой долго, даже если возбудителя уже нет
Хирургическое лечение спондилодисцита.
Требуется только примерно в 25% случаев.
Показания к хирургическому лечению спондилодисцита:
- Неясный диагноз, особенно если есть серьезное подозрение на опухоль, возможно выполнение чрезкожной биопсии иглой под контролем рентгена или открытая биопсия.
- Необходимость декомпрессии нервных структур, особенно при наличии спинального эпидурального абсцесса или реактивных разрастаний грануляционной ткани или патологического перелома тела позвонка.
- В некоторых случаях требуется радикальная санация и стабилизация позвоночника, например при патологическом переломе тела позвонка и/или формировании кифотической деформации позвоночника.
Операция не производится пациентам с тяжелой сосудистой патологией, с септическим состоянием, тяжелой сопутствующей патологией, при которой исход операции сопряжен с высоким риском летальности
Способы хирургического лечения.
нажми на картинку для увеличения
Передняя дискэктомия и корпорэктомия. 1-тело позвонка; 2-кейдж; 3-титановая пластина.нажми на картинку для увеличения
Ламинэктомиянажми на картинку для увеличения
Ламинэктомия с транспедикулярной фиксацией. 1-тело позвонка; 2-дужка позвонка; 3-титановый винт; 4-ламинэктомия.
- Передняя дискэктомия (удаление межпозвонкового диска) и корпорэктомия (удаление тела позвонка) с радикальным удалением инфицированных тканей и установкой с целью стабилизации позвоночника аутотрансплантата из гребня крыла подвздошной кости или резецированного (удаленного) ребра или специального титанового кейджа. Обширное удаление передней части позвоночного столба часто создает большие дефекты и негативно влияет на стабильнсть позвоночника. Доказана эффективность применения титановых кейджей для стабилизации позвоночника при воспалительных поражениях. Отсутствуют неблагоприятные последствия, связанные с применением кейджей в присутствии активной гнойной или туберкулезной флоры. Радикальная санация и восстановление стабильности позвоночника являются необходимым условием устранения инфекции и образования костного блока.
- Задняя ламинэктомия (удаление дужки позвонка) может быть достаточной для экстренной декомпрессии нервных структур. Ламинэктомия обычно дополняется стабилизацией позвоночника, так как может развиться нестабильность. То есть выполняется транспедикулярная фиксация (ТПФ) – в тела позвонков через корни дужек (ножки) вводятся титановые винты, которые затем скрепляются продольными балками и иногда поперечной. Если выявлен гной, то ТПФ выполнять опасно, так как металлоконструкция все-таки инородное тело и может привести к хронизации гнойного процесса. В таком случае ТПФ обычно выполняется вторым этапом только после излечения эпидурального абсцесса. При отсутствии признаков остеомиелита позвоночника после проведения простой ламинэктомии или гемиламинэктомии на одном уровне и антибактериальной терапии антибиотиками нестабильность обычно не развивается. При выявлении гноя операция заканчивается установкой дренажной промывной приточно-отточной системы. Если выявлена только грануляционная ткань, то установка промывной системы не требуется.
Аналоги и аксессуары
Лечение
Патогенез спондилодисцита позвоночника, методы лечения, профилактика, симптомы и причины возникновения заболевания
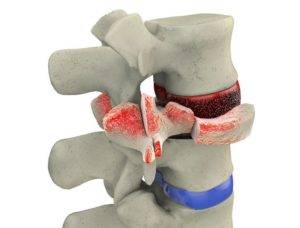
Спондилодисцит (синоним: дисцит позвоночника) – острое или хроническое воспалительное заболевание межпозвоночных дисков, которое требует незамедлительного лечения. В статье мы разберем лечение спондилодисцита пояснично-крестцового отдела позвоночника.
Спондилодисцит
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) спондилопатии обозначаются кодами М45 – М40
Симптомы
Симптомы первоначально неспецифичны. Сила боли и ее распространенность зависят от степени дегенеративных изменений позвоночника. Боль возникает особенно ночью или при стрессе и иногда сопровождается ночным гипергидрозом, лихорадкой или потерей массы тела. Очень характерна сильная боль в области давления пораженных позвонков.
Как лечить
В зависимости от тяжести состояния проводится интенсивное лечение антибиотиками, дополненное хирургическими мерами (операцией).
Хирургия особенно необходима, если антибиотик не улучшает состояние больного или появляются неврологические дефициты.
Ткань диска удаляется хирургическим путем, прилегающие тела позвонков блокируются вместе, чтобы предотвратить любое движение в пораженном сегменте позвоночного ствола (пояснице или других местах).
Пациенты всегда должны поддерживать строгий постельный режим в течение 6-8 недель, даже при консервативном лечении. Пациенту требуется носить специальный ортез. Необходимое лечение и мониторинг курса обычно занимают много времени – более года.
В случае спондилодисцита терапевтические меры в основном включают постельный режим, а также антибиотическую, антимикотическую или противопаразитарную терапию. Основой лечения бактериального спондилодисцита является обнаружение присутствующего конкретного возбудителя. Патоген можно выявить с использованием культуры крови или интраоперационной биопсии, а также резистограммы или антибиограммы.
В случае острого спондилодисцита антибиотикотерапия (медикаментозная терапия антибиотическими средствами) может быть начата до того, как будут получены результаты анализов. Требуется учитывать наиболее вероятные патогены (Staphylococcus aureus, Escherichia coli).
Применение антибиотиков происходит в первые две-четыре недели внутривенно или парентерально (через кишечник). Если нормализуются воспалительные показатели и улучшается общее состояние пострадавшего, обычно можно перейти на пероральное лечение. Для групп риска рекомендуется длительная антибактериальная терапия.
Если заболевание вызвано грибковой или паразитарной инфекцией, аналогично применяется противогрибковая или противопаразитарная терапия.
Существующие симптомы боли следует лечить соответственно анальгетиками. Может возникнуть сепсис, неврологические нарушения и другие нарушения. Терапевтический успех консервативных мер, хирургической процедуры и других методов лечения зависит от стадии заболевания.
Профилактика заболевания
Спондилодисцит можно предотвратить путем адекватного лечения инфекционных заболеваний. Сахарный диабет, почечная недостаточность, ожирение, опухоли, туберкулез, системные заболевания, злоупотребление наркотиками, сердечно-сосудистые заболевания и ВИЧ являются предрасполагающими факторами риска. Требуется лечиться от этих состояний во всех случаях.
Вирус иммунодефицита человека
Совет! Перед использованием любых народных или других лечебных средств, рекомендуется проконсультироваться с врачом
Важно следовать всем рекомендациям врача. Необдуманное применение лекарственных средств может привести к фатальным последствиям
Симптомы

- Общее недомогание со слабостью и сниженной трудоспособностью;
- Рвота, тошнота и последующая утрата аппетита;
- Рост показателя термометра;
- Быстрое уменьшение веса больного;
- Боль.
Если болезнь переходит в полноценный остеомиелит, то параллельно уже наблюдаются симптомы поражения спинного мозга – недержание мочи, кала, парезы и параличи. Болевой синдром может присутствовать локально в области расположения негативных процессов, а может и иррадиировать.
Важно! На фоне спондилодисцита достаточно распространенным осложнением становится сепсис. Такое осложнение при осложненном течении способно окончиться биологической смертью
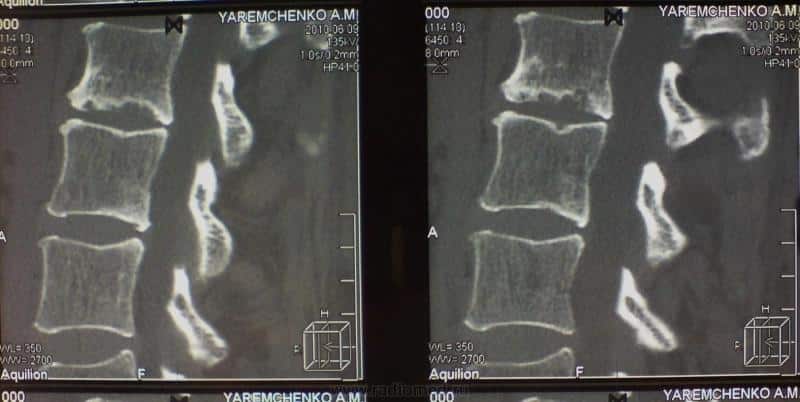
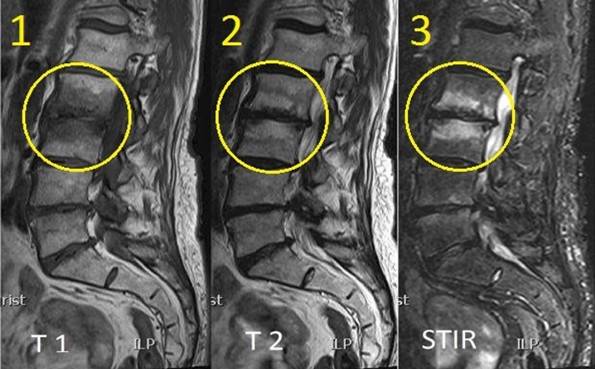
На фото признаки спондилодисцита на снимке МРТ
Другие болезни — клиники в Москве
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Спондилодисцит позвоночника — что это такое и как его лечить?
Спондилодисцит случайно не развивается, то есть острым не бывает.
Заболеванию всегда предшествуют определённые факторы: оперативные вмешательства, травмы позвоночника, инородные тела в организме.
Патология очень опасная, при которой межпозвоночные диски и позвонки поражает инфекция.
Природа происхождения болезни неизвестна, даже опытные специалисты редко выявляют первопричину заболевания.
Определить место проникновения бактерий крайне сложно, так как не имеет специфических симптомов.
Клиническая картина
Спондилодисцит напоминает по симптоматике остеохондроз, при котором тоже разрушаются диски. Но при остеохондрозе разрушительный процесс начинается с внешней стороны, а при спондилодиците удар наносится в центр хрящевой ткани.
Деструкцию обычно инициирует запущенный патологический процесс. Его отличительной особенностью является дегидратации ткани хряща (он теряет гибкость и высыхает). Некоторые специалисты выделяют спондилодисцит, как самостоятельное заболевание, но вот другие считают, что это разновидность обычного дисцита.
Гнойные выделения при спондилодисците провоцируют инфицирование связок и тканей надкостницы около позвоночника. Бактерии выделяют ферменты, которые вызывают разложение ткани. Начинается деминерализация и эрозия. Соединительная ткань заменяет хрящевую, но она быстро истончается, и соседние позвонки начинают тереться.
Классификация
В зависимости от характера воспаления выделяют следующие виды:
- Инфекционный (септический). Возникает из-за попадания в ткань диска бактериальной флоры.
- Асептический. Является следствием дистрофии ткани хряща. Возникает без проникновения инфекции.
- Послеоперационный. Иногда во время операции в ткань попадают бактерии, да и случается травмирование диска.
Причины возникновения патологии
Позвоночник могут поражать и инфекционные заболевания.
Существует две основные причины:
- Инфицирование гематогенное (бактерии проникают через кровь).
- Посттравматическое инфицирование.
Возбудителями спондилодисцита являются:
- Туберкулёзная микобактерия.
- Протей.
- Кишечная паочка.
- Бледная трепонема.
- Золотистый стафилококк.
Почти 34% возникновения данного заболевания относят к последствиям операций по удалению грыжи. При проведении её иссечения происходит контакт с окружающими тканями и питающими их кровью.
Диагностика
При подозрении на дисцит назначается рентгенография. Рентгеновский снимок позволяет визуализировать поврежденный участок позвоночника и отек позвонков.
Новые технологичные способы обследования – МРТ (магнитно-резонансная томография) и КТ (компьютерная томография) дают возможность получения более обширной информации о месте повреждения (самого диска, прилегающих тканей, нервных окончаний).
Хорошим диагностическим методом считается сцинтиграфия с введением контрастного вещества.
Иногда делается биопсия больного диска, чтобы исключить опухолевые образования и облегчить идентификацию возбудителя.
Поскольку воспаление в основном является следствием проникновения инфекции, обязательны анализы крови, которые позволяют судить о силе патологического процесса и определить возбудителя.
Развернутый клинический анализ позволяет узнать количество лейкоцитов, скорость оседания эритроцитов.
Для определения вида возбудителя применяются посев крови на стерильность, иммуноферментный анализ и другие современные методы исследования.

Лечение спондилодисцита
При появлении симптомов спондилодисцита, как можно быстрее следует начинать лечение. Заболевание сложное, поэтому терапия занимает не один месяц. В комплекс лечения входит приём лекарственных средств, процедуры физиотерапии, а иногда и оперативное вмешательство.
Сначала требуется иммобилизация позвоночника: постельный режим, чтобы зафиксированные позвонки восстанавливались. В дальнейшем, больному придётся носить несколько месяцев специальный корсет.
Препараты

Для этого пациенту назначают курс анальгетиков (Оксадол и Тромадол) и противовоспалительных средств (Ибупрофен и Диклофенак).
Если наблюдаются мышечные спазмы, то применяются миорелаксанты (Мидокалм и Троксанол).
Чтобы избавиться от вирусной инвазии используют антибактериальные препараты нужного спектра.
Дозировка антибиотиков постепенно уменьшается и устанавливается специалистом.
Для восстановления иммунитета рекомендуют иммуномодуляторы и хондропротекторы, а также комплексы витаминов.
Важно! Самолечение спондилодисцита народными средствами категорически запрещено!
Хирургическое
Если в дисках и позвонках наблюдаются значительные повреждения и диагностировано септическое поражение хрящевых тканей, то прибегают к оперативному вмешательству. Но только, если консервативная терапия оказалась неэффективной.
Нейрохирург дренирует абсцесс, проводит декомпрессию нервных окончаний, очищает позвонки и мышцы от тканей, которые инфицированы. Этим стабилизируются, вовлечённые в негативный процесс области позвоночника. Затем проводится лечение медикаментами, обычно применяют инъекции. Дополнительно назначают лекарственные препараты от интоксикации.
Физиотерапевтические методы
Такие процедуры разрешено использовать, когда острая стадия патологии устранена. Все мероприятия физиотерапии абсолютно безболезненны и опасности для здоровья не представляют. Процедуры улучшают кровообращение и снимают воспаление.
Наиболее распространённые методы:
- Электрофорез с использованием гидрокортизона. Это самая популярная физиопроцедура в неврологии. Гидрокортизон является веществом, которое снимает отёчность, устраняет воспаление и болезненные ощущения. Благодаря электрическому импульсу, препарат быстро всасывается в глубокий слой ткани.
- Магнитотерапия. Магнитное поле стимулирует поражённую область позвоночника. После процедуры купируется боль и снижается воспаление.
Гимнастика и массаж
Человеку с таким заболеванием необходимо ограничить физическую активность, так как возможны осложнения. Только с началом выздоровления и разрешения врача можно выполнять физические упражнения лечебной гимнастики. ЛФК поможет укрепить и сделать более гибким позвоночник.
Лучше всего подойдут занятия аквааэробикой, плаванием и спортивной ходьбой. Упражнения ЛФК можно выполнять в любом положении, но при появлении малейшего дискомфорта только лёжа. Но это происходит редко, так как лечебный комплекс составляется врачом строго индивидуально.
Кроме гимнастики полезен и массаж, но проводить его должен только опытный специалист и с разрешения врача. Сразу после операции эту процедуру проводить нельзя.
Массаж стимулирует кровоток и метаболизм на участке поражения, что значительно ускоряет выздоровление. Для исключения дискомфорта, во время сеанса можно использовать мазь, которая снимает воспаление и обезболивает.
Профилактика
Чтобы предотвратить возникновение этого тяжёлого заболевания, рекомендуется заранее заняться профилактикой.

- Добиваться гибкости позвоночника ежедневными тренировками.
- Следует обогащать свой организм необходимыми минералами и витаминами.
- Укреплять иммунитет.
- Не допускать переохлаждения.
- Очень полезен контрастный душ.
- Не игнорировать лечение инфекционных заболеваний.
Не следует избегать профилактических осмотров, на которых можно обнаружить болезнь на ранней стадии и быстро её устранить.
Прогноз
Если начать своевременное лечение, а также если больному будет предложена помощь от квалифицированных врачей, то прогноз будет благоприятным. Как правило, большую часть работы делает антибактериальная терапия. Она очень сильно помогает в борьбе с инфекционным спондилодисцитом. Уже после терапии и последующей реабилитации практически каждый человек, болевший до этого данным заболеванием, возвращается к привычному образу жизни.
При обнаружении туберкулёзной версии спондилодисцита прогноз дать трудно, поскольку терапия данного заболевания крайне сложна и результаты не всегда известны изначально.
Заключение
Спондилодисцит считается тяжёлым заболеванием позвоночника, которое нередко приводит к серьёзным осложнениям. Снижается качество жизни, так как нарушается двигательная активность. Только своевременное обращение за медицинской помощью предотвратит неприятные последствия и сохранит здоровье ещё на долгие годы.
Причиной заболевания могут быть заражение патогенными организмами на фоне других заболеваний спины и органов.
Лечат спондилодисцит с помощью ряда медикаментов, основу из которых составляют антибиотики. Оперативное вмешательство требуется в случае сепсиса.

 Что такое спондилоартроз грудного отдела позвоночника?
Что такое спондилоартроз грудного отдела позвоночника? Что такое дуга позвоночника
Что такое дуга позвоночника Что такое сколиоз поясничного отдела позвоночника?
Что такое сколиоз поясничного отдела позвоночника?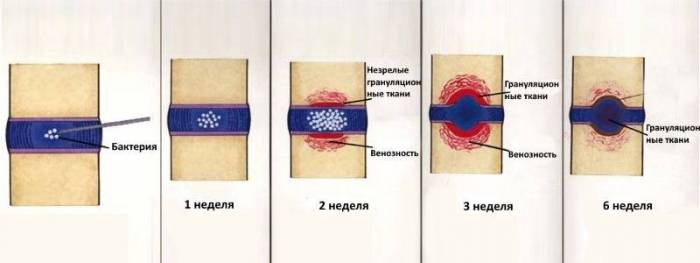


 Что такое деформирующий спондилез позвоночника
Что такое деформирующий спондилез позвоночника Что такое дегенеративно-дистрофические изменения позвоночника
Что такое дегенеративно-дистрофические изменения позвоночника Протрузия дисков позвоночника: что это такое, как правильно лечиться
Протрузия дисков позвоночника: что это такое, как правильно лечиться Что такое спондилоартроз пояснично-крестцового отдела позвоночника
Что такое спондилоартроз пояснично-крестцового отдела позвоночника