Содержание
Этиология и патогенез
Острый посттравматический остеомиелит
(остеит) чаще всего развивается после
открытых переломов. Особенно часто им
осложняются переломы большеберцовой
кости и костей стопы. Почти всегда
развивается остеомиелит при открытых
многооскольчатых и огнестрельных
переломах. Нередкими причинами развития
хронического остеомиелита явились
осложнения после оперативного лечения
закрытых переломов (послеоперационные
остеомиелиты) с использованием
внутрикостных металлофиксаторов. Особая
форма послеоперационного остеомиелита
– спицевой остеомиелит – развивается
после наложения аппаратов внешней
фиксации (Г.А.Илизарова и пр.).
В ряде случаев посттравматический
остеомиелит развивается и после закрытых
переломов без оперативного лечения. В
этих случаях распространение инфекции
происходит эндогенно. Такие остеомиелиты
так же считаются посттравматическими.
В зоне перелома первично инфицируется
гематома и поврежденные мышцы. Чаще
осложняются многооскольчатые переломы
с массивным повреждением мягких тканей,
переломы губчатых костей. Развитию
остеомиелита способствует плохая
транспортная иммобилизация, наличие
очагов хронической инфекции и пониженная
реактивность организма.
Как и для любой другой формы хронического
воспаления, для остеомиелита характерно
параллельное течение процессов альтерации
(разрушения костной ткани) и пролиферации
(образования новой костной ткани). В
результате перелом может срастись, а
зона деструкции отграничивается от
здоровой кости секвестральной коробкой.
В дальнейшем как хронический гаматогенный,
так и хронический посттравматический
остеомиелиты протекают фазно, периоды
ремиссии, характеризующиеся отсутствием
симптомов интоксикации, болей, закрытием
свищей чередуются с периодами обострения.
Продолжительность периодов ремиссии
при хроническом остеомиелите может
достигать 25–30 лет. Обострение провоцируется
переохлаждением, простудными заболеваниями,
физической нагрузкой или травмой.
Появляются боли в области очага
остеомиелита, затем развиваются местные
и общие симптомы гнойного воспаления.
После выхода гноя за пределы кости
открываются старые свищи, по которым
опорожняется гнойник и отходят мелкие
секвестры, или развиваются параоссальные
и межмышечные флегмоны.
Хронический остеомиелит не является
изолированным поражением кости. Тесная
связь венозной систем кости и мягких
тканей приводит к развитию хронической
лимфовенозной недостаточности пораженной
конечности, нарастают рубцовые изменения
мышц и кожи, развивается вторичный
иммунодефицит.
Где сделать?
Во многих крупных городах России проводят электромиографию. В Москве есть ряд клиник, которые проводят ЭМГ. В Санкт-Петербурге, в таких районах, как Выборгский, Центральный, Петроградский и Московский есть клиники с оказанием данной услуги.
Цена
Стоимость зависит от учреждения и сложности процедуры, области исследования. В среднем цена электромиографии колеблется от 2 до 7 тысяч рублей. К примеру, сумма исследования нижних конечностей в два раза меньше, чем диагностика лицевого нерва.
ЭМГ не является «волшебной палочкой», при помощи которой можно тут же узнать код болезни по МКБ-10. Электромиографию можно считать довольно информативным исследовательским инструментом для качественной оценки работоспособности нервно-мышечной системы.
«Всегда считал, что болит у меня сустав. Когда обратился к врачу, то тот заподозрил невропатию и назначил ЭМГ. Процедура прошла без ощущения боли. Диагноз, к сожалению, подтвердился».
Сергей
«Стаж работы неврологом более семнадцати лет. Имея возможность, назначал бы ЭМГ каждому второму пациенту. Этот метод диагностики облегчает исследование. Можно наблюдать за динамикой, эффективностью лечения».
Кирилл Андреевич, врач
Остеомиелит – симптомы
Первые признаки остеомиелита
- Общее недомогание;
- Боль в мышцах;
- Дискомфортные ощущения в области суставов, особенно при их задействовании;
- Повышенная температура тела.
Если на начальном периоде болезни не обратиться к врачу, локализованная (местная) форма болезни может очень быстро перейти в генерализованную (распространенную на весь организм) форму.
По клиническому течению, остеомиелит подразделяют на 2 формы – локализованную и генерализованную, каждая из которых имеет свои симптомы. Рассмотрим их подробнее.
Симптомы локализованного остеомиелита (местное течение болезни)
- Появление припухлости или возвышений на поверхности, напротив пораженного участка кости;
- Покраснение (гиперемия) и нагрев припухлого участка;
- Ломота и сильная боль в области пораженной кости, особенно усиливающиеся при их задействовании, движении;
- Ограниченность двигательной активности;
- Образование свищей и появление гнойных выделений через кожу;
- Повышенная и высокая температура тела — до 38,5 °С.
Симптомы генерализованного остеомиелита (распространение болезни по всему организму)
- Усиленный болевой синдром, несущий постоянный характер;
- Высокая температура тела — до 40 °С;
- Появление озноба, липкого пота, хриплой одышки;
- Симптомы интоксикации – тошнота, общая слабость, иногда рвота;
- Нарушение в работе почек, проявляющееся в виде частого и болезненного мочеиспускания;
- Побледнение или пожелтение кожи, цианоз (посинение) губ;
- Понижение артериального давления;
- Неврологические расстройства – бредение, судороги, потеря сознания;
- Ощущение болей в сердце.
4 Диагностика
Для диагностики данного заболевания применяются лабораторные и инструментальные исследования.
Наиболее доступные и результативные методы диагностики описаны в таблице:
| Метод | Признаки заболевания |
| Общий анализ крови |
|
| Биохимический анализ крови |
|
| Общий анализ мочи |
|
При наличии перечисленных признаков для подтверждения диагноза проводится инструментальное исследование, которое включает в себя методы, описанные в таблице:
| Метод диагностики | Описание |
| Рентген пораженной конечности | Первые признаки можно обнаружить начиная со 2-й недели от начала болезни. Достоверные данные определяются на 3-й неделе. Отмирающие части кости, которые отделяются, видны через 2 месяца |
| Бактериальный посев содержимого костномозгового канала | Проводится для определения возбудителя и подбора терапии |
| Денситометрия | Дополнительный метод рентгена, который способен определить, насколько деминерализована кость. Проводится при первичной диагностике и для оценки проводимой терапии |
| КТ | С помощью данного метода визуализируются костная ткань и очаги разрушения. Применяется в тяжелых случаях |
| Сцинтиграфия | Оптимальный способ диагностики на ранней стадии. Информативен на 6-й — 7-й день после инфицирования. Вводятся радиоизотопы технеция, которые имеют свойство откладываться в здоровых костях. После этого делается снимок и оценивается разрушение тканей. Метод безопасен, поскольку изотопы выводятся из организма |
| УЗИ | Применяется при исследовании свищевого хода. С помощью данного метода определяется глубина залегания образований, а также их форма и размер |
| Пункция кости | Является лечебным и диагностическим методом. В первом случае снижается внутрикостное давление, что уменьшает воспалительный процесс. Во втором — происходит забор гноя для выяснения возбудителя. Данный метод эффективен только по отношению к детям, поскольку их костные ткани более мягкие |
После установки диагноза остеомиелита и определения его формы приступают к комплексному лечению.
Причины возникновения
Если развился остеомиелит, единственные его причины – попадания патогенных бактерий, ведущие к гнойному воспалению. Обычно его возбуждает золотистый стафилококк. В некоторых случаях поводом оказывается:
- кишечная, синегнойная палочка;
- внутрикостная инвазия протея;
- гемолитический стрептококк.
Кость может быть инфицирована изнутри. Бактерии в такой ситуации оказываются в ткани с кровью, приносимой по сосудам. Остеомиелит этого, гематогенного, типа бывает обычно у молодежи и детей, в том числе у младенцев.
Экзогенные причины возникновения остеомиелита – когда микроорганизмы проникают извне. Контактный аналог возникает, когда воспалительный процесс переходит с ближайших мягких тканей на кость. Главные возбудители гематогенного остеомиелита – стрептококки и стафилококки. Зачастую находят сразу множество различных микроорганизмов.
Причины остеомиелита (острого гематогенного типа) могут быть в перенесении одной из инфекций:
- ангина;
- нагноившийся зуб;
- воспаление в среднем ухе;
- фурункулез;
- фурункул;
- панариций;
- гнойные кожные болезни;
- воспалившееся кольцо пупка;
- пневмония;
- скарлатина;
- корь;
- прочие инфекционные болезни.
Поражение также развивается вследствие:
- травматологической операции, особенно с использованием винтов из металла, спиц или пластин;
- огнестрельного ранения;
- открытого перелома;
- широких травм с загрязнением мягких тканей.
В группе риска люди, злоупотребляющие курением, алкоголем, приемом наркотиков (по венам). Также привести к болезни могут малый вес, плохое питание, преклонный возраст. Заболевание иногда является осложнением вследствие других неприятностей со здоровьем:
- нарушений иммунитета;
- сосудистого атеросклероза;
- варикозных и венозных отклонений;
- диабета;
- функциональных печеночных, почечных нарушений;
- злокачественных опухолей;
- удаления селезенки.
Возбудители, приведшие к данному поражению, могут быть моно- или смешанными культурами. Иногда возбудитель на питательных средах не растет. Есть ряд пусковых или предрасполагающих причин для того, чтобы оказавшийся во внутрикостных капиллярах микроб привел к воспалению. Предрасполагают, как правило:
- ослабленный иммунитет;
- скрытые инфекционные очаги;
- голодание в течение длительного срока;
- уязвимость к аллергии;
- любое иное истощение организма.
Спровоцировать развитие заболевания могут:
- ожог;
- травма;
- ОРВИ;
- обморожение;
- стресс и так далее.
Данное заболевание регистрируется и у новорожденных. Существует мнение, что они его получают из-за наличия у матерей скрытых инфекционных очагов во время беременности. Однако через пуповину микробы «пробраться» к плоду практически не могут.
По мнению ученых, скорее всего, на фоне инфекционных очагов женщина во время беременности оказывается в состоянии аллергизации. Возрастает количество поводов размножения лимфоцитов с иммуноглобулинами. А эти вещества уже проникают в пуповину с кровью, усиливая аллергический фон плода. Из-за этого, когда пуповину перерезают, она может воспалиться. Из образовавшегося при этом очага гноя микробы мигрируют в кость, вызывая остеомиелит.
Симптомы

В 9 из 10 случаев острый первичный остеомиелит поражает детей, особенно мальчиков, в том числе новорожденных. Как правило, процесс затрагивает большеберцовую или бедренную кости.
Начинается заболевание внезапно – вскоре после травмы, переохлаждения, перенесенной ангины или других острых инфекционных заболеваний человек вдруг ощущает интенсивную боль в пораженной области, у него резко повышается температура тела. Постепенно ткани над очагом воспаления отекают, кожа приобретает розовый цвет. Пальпация этого участка тела резко болезненна.
Следующий этап – гнойное расплавление мягких тканей: гнойные массы распространяются за пределы кости, формируя межмышечные флегмоны. Эти затеки гноя зачастую открываются вдали от первичного очага воспаления гнойными свищами.
Если патологический процесс изначально расположен в близости от сустава, при отсутствии своевременно начатого лечения поражается и он – формируется гнойный артрит (интенсивная боль, покраснение, отек сустава, нарушение его функции).
Движения в пораженной конечности резко болезненны, больной стремится придать ей вынужденное – то, в котором он меньше всего ощущает боль – положение.
Гнойные массы в очаге постепенно накапливаются и через 2-3 недели с момента дебюта заболевания они могут стать причиной патологического перелома.
Выделяют 2 формы острого гематогенного остеомиелита – локальную и генерализованную; они очень различаются по клиническому течению. По частоте встречаемости преобладает локальная форма заболевания, при которой местные изменения над очагом поражения превалируют над общими (если бы не боль и нарушение функции пораженной конечности, пациент чувствовал бы себя вполне нормально – признаков интоксикации организма у него как таковых и нет). До трети случаев местного остеомиелита трансформируются в хроническую форму.
Для генерализованного острого остеомиелита характерно острое начало и крайне тяжелое течение болезни. Симптомы общей интоксикации организма ярко выражены – в ряде случаев развивается даже септический шок. При исследовании крови таких пациентов в ней обнаруживаются бактерии, то есть имеет место бактериемия.
Наиболее страшной является токсическая форма острого остеомиелита. Она молниеносно прогрессирует, и уже в первые сутки болезни человек погибает.
Еще одной разновидностью является септикопиемическая форма. Отличает ее от других видов болезни поражение двух или более костей и образование гнойных очагов в удаленно расположенных внутренних органах и полостях (бактерии попадают туда с током крови). К сожалению, болезнь часто приводит к летальному исходу.
В результате несвоевременной диагностики и/или неадекватного лечения острый остеомиелит трансформируется в хронический. Развивается эта форма заболевания примерно через 2 месяца после травмы или дебюта первичного остеомиелита. Патоморфологическими изменениями в данном случае являются:
- остеомиелитическая полость, наполненная гноем;
- секвестры (участки омертвевшей ткани среди здоровой);
- гнойный свищ, который открывается на поверхности кожи.
Протекает хронический остеомиелит волнообразно – с чередованием периодов ремиссии и обострения. Длительность фазы ремиссии в разных случаях болезни различна и составляет от нескольких недель до десятков лет. Фаза обострения клинически протекает сходно с местной формой острого первичного остеомиелита – с отсутствием общей симптоматики, жалобами на боли в очаге поражения, покраснением и отечностью тканей над ним, выделением гнойных масс из свищевого канала.
Место локализации воспаления
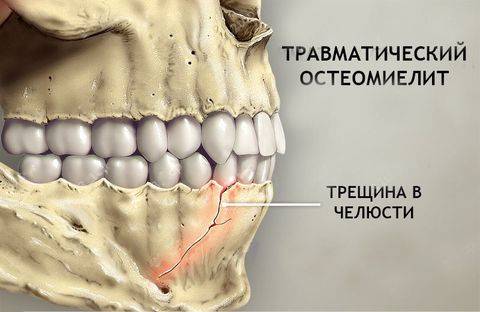
Развитие остеомиелита связано с особенностями кровообращения и питания костных тканей. Чаще всего нарушение венозного оттока крови и поражение сосудов случается в нижних конечностях. Потому воспалительный процесс затрагивает в основном ноги. Могут поражаться кости бедра или голени. В верхних конечностях чаще всего страдает плечо. Немного реже остеомиелит встречается в локтевой или лучевой кости, позвоночнике или челюсти. Самыми редкими местами развития инфекционно-воспалительного процесса являются кости ребер, или стопы, грудина, пальцы руки, лопатки или глазницы.
Вследствие особенностей кровообращения в костях часто инфекция локализуется под суставными хрящами, образуя эпифизарный остеомиелит. Ведь в этих местах скорость кровотока замедляется, поэтому больше возможности развития некроза. Так появляется, например, остеомиелит пяточной кости.
При несвоевременном лечении зубов может развиться остеомиелит челюсти
Основные симптомы
Болезнь встречается у детей и взрослых — с самого рождения и до поздней старости. Основная причина остеомиелита – бактерии, которые проникают в костную ткань контактным или гематогенным путем. Среди микроорганизмов этиологическую основу составляют:
- стафилококки, особенно золотистый;
- стрептококки;
- синегнойная палочка;
- спорообразующие бактерии;
- клебсиеллы, легионеллы и более редкие инфекционные агенты.
Более 90% всех остеомиелитов вызывается стафилококками и стрептококками. После проведения оперативных вмешательств на костной ткани по замене протеза при отсутствии надлежащей антисептики в рану попадают условно-патогенные микроорганизмы. Это усложняет выявление этиологического фактора, влияет на выбор антибиотика, так как подобная флора крайне малочувствительна.
Причины снижения местной иммунологической защиты известны — это факторы, способствующие проникновению бактерий в костную ткань:
- очаги бактериального воспаления в организме – кариес, желчнокаменная болезнь, инфекции мочеполового тракта, тонзиллиты;
- длительные острые респираторные заболевания, снижающие клеточный и гуморальный иммунитет;
- ВИЧ-инфекция;
- алкоголизм, наркомания;
- травмы костной ткани;
- операции – экстракция зуба, эндопротезирование.
На фоне ослабления защиты организма бактерии проникают и размножаются в костной ткани. В результате появляется очаг гнойного расплавления.
Основные проявления остеомиелита:
- боль;
- повышение температуры;
- отек и гиперемия на коже вокруг локального участка поврежденной костной ткани;
- асимметрия конечностей или лица;
- ухудшение общего самочувствия – интоксикация, слабость, потливость.
Конкретные проявления остеомиелита и его диагностика зависят от места локализации боли и воспалительного процесса. Наиболее подвержены деструкции следующие кости:
- челюсти – верхняя и нижняя;
- плечо;
- бедро;
- голень, включая обе берцовые кости;
- боль в позвоночнике.
У детей процесс может распространяться на суставы в силу слабости синовиальной оболочки. Болевой синдром и интоксикация принимают резко выраженные черты, что утяжеляет течение болезни у несовершеннолетних.
Основные принципы лечения остеомиелита:
- дезинтоксикация;
- назначение антибиотиков;
- хирургическая санация очага инфекции;
- общеукрепляющая терапия;
- восстановление и реабилитация.
Лечение после перенесенного остеомиелита включает витаминотерапию, стимуляцию иммунитета, профилактические курсы антибактериального воздействия, ЛФК, массаж и симптоматическую помощь.
Повышенный тонус матки
Нередко молодые мамочки замечают, что живот на 12 неделе становится твердый, словно каменеет. Этот признак свидетельствует о повышенном тонусе матки. Возникает он под воздействием маточных сокращений, в норме наблюдающихся у всех женщин.
Гораздо большую опасность составляет гипертонус. К его причинам относят:
- низкую выработку прогестерона;
- нарушения гормонального фона;
- усиление выработки мужского гормона;
- воспалительные заболевания;
- пороки половых органов женщины;
- перенесение стрессов, депрессию у пациентки.
Лечение этого состояния проводится с помощью медикаментов, которые подбирает исключительно врач. Самолечение в этом случае не допускается.
Терапия остеомиелита позвоночника
Терапия остеомиелита позвоночника производится комплексно и подразумевает:
- медикаментозное лечение;
- физиотерапию;
- хирургическое вмешательство.
Медикаментозное лечение включает в себя:
- антибиотики;
- дезинтоксикацию (внутривенное введение физраствора и его аналогов);
- нестероидные противовоспалительные средства.
Терапевтическую схему и дозировку лекарств подбирает лечащий врач в зависимости от разновидности инфекционного агента и тяжести течения заболевания.
Физиотерапевтическая терапия назначается в период ремиссий (при условии отсутствия маркеров воспаления в моче, ликворе и крови) и включает в себя:
-
массаж спины, позволяющий расслабить мышцы и усилить кровоток (10-14 сеансов проводимых каждый день);
- электрофорез, уменьшающий отеки и снимающий боль (10 сеансов, проводимых через день);
- упражнения ЛФК, выполняемые ежедневно на протяжении 1-2 месяцев после исчезновения симптоматики;
-
санаторно-курортное лечение в теплое время года в специализированных учреждениях, расположенных в окружении сосновых лесов в регионах с сухим климатом.
Хирургическое лечение используется при неэффективности медикаментозной терапии и подразумевает:
- вскрытие пораженной области;
- очищение от некротических масс и гноя;
- установку стабилизирующих конструкций (штырей и пластин) при нарушении целостности позвоночника;
- постановку дренажа;
- ушивание раны.
Читайте: что такое фибромиалгия.
Симптомы
То, как протекает остеомиелит, его симптомы, сильно зависит от формы заболевания. Например, при гематогенной форме характерно тяжелое протекание. Токсический вариант особенно неблагоприятен. Его сопровождает смертельно опасный эндотоксический шок, связанный с попаданием в кровь множества токсинов бактерий.
У человека падает давление, угнетается сознание – вплоть до комы, появляется одышка, температура превышает 40 градусов. У малышей возможны судороги. В результате наступает сердечная недостаточность и смерть. Симптомы основного заболевания часто не замечают из-за сильнейших общих реакций. Угнетенность сознания не дает больным пожаловаться на боль в кости. И причины выявляют лишь при вскрытии.
В одном случае из пяти при осмотре выявляют:
- отек;
- покраснение и рост температуры в области поражения;
- контрактуру сустава;
- асимметрию поверхностных вен.
В этом случае необходима стабилизация, и лишь затем возможна операция. Столь крайнее течение бывает реже всего. Встречается оно обычно у подростков 14-17 лет.
Септико-пиемическая форма встречается чаще и сопровождается:
- низким давлением;
- лихорадкой с температурой до 40 градусов;
- тупой, давящей головной болью;
- обезвоживанием и потливостью;
- спутанностью сознания.
Присутствуют и местные симптомы остеомиелита. В пораженном очаге наблюдается режущая или распирающая, но неизменно сильная боль. Точное место боли пациент обычно указать не может. Мягкие ткани над этим очагом отекают и краснеют. В смежном суставе бывает контрактура.
Местный вариант наиболее благоприятный. Интоксикация также случается, но выражена она значительно меньше, сопровождаясь:
- температурой 38-39 градусов;
- не очень интенсивной тупой головной болью;
- слабостью;
- потливостью;
- снижением аппетита.
При осмотре пациента врач наблюдает местные признаки остеомиелита: покраснение, отек, контрактуру, контурирование вен, расположенных рядом с пораженной костью.
Подострая форма – переходная к хронической. Признаки заболевания, как местные, так и общие, выражены не так ярко, как в острой форме. Общие:
- температура в пределах 37,6 градусов;
- незначительная (или вовсе отсутствующая) головная боль;
- легкая слабость.
На месте боль становится менее интенсивной, стертой и тупой, с усилением при нагрузке. Отека нет или он практически незаметен. Контрактура сустава, смежного с поврежденной костью, вполне вероятна. Костное поражение становится устойчиво измененным.
При хроническом остеомиелите пациенту становится значительно лучше. Общие признаки пропадают за исключением небольшого роста температуры. Боль в поврежденном месте слабая, ноющая. Отечность есть, но умеренная.
В пораженной кости образуются патологические изменения, например, гнойные свищи, каналы, связывающие инфицированную точку с кожей, с образованием выходного отверстия. Конечности искривляются, укорачиваются. Разрушенные участки костей отделяются. Чередуются фазы обострения и ремиссии.
Если поражены челюсти, появляются дополнительные симптомы:
- выраженные отеки,
- контрактура сустава виска и нижней челюсти;
- боль при глотании.
Существуют и нетипичные формы, которые будут рассмотрены ниже, не имеющие выраженных, явных симптомов.
Причины остеомиелита
Воспаление костной ткани носит инфекционный характер. Основные факторы его развития:
- различные стоматологические инфекции (одонтогенные причины) – кариозный пульпит, перикоронит, пародонтит/пародонтоз, кисты зуба, абсцессы;
- болезни ЛОР-органов – ринит, гайморит, скарлатина, ангина, отит и т.п.;
- любые другие инфекции на фоне общего нарушения работы иммунной системы – при наличии сахарного диабета, ревматических заболеваний, иммунодефицитных состояний, а также при сбоях в работе печени и почек;
- травмы, операции удаления зубов, неудачное эндодонтическое лечение;
- болезни и дисфункции височно-нижнечелюстного сустава.
Возбудителями инфекционного процесса могут выступать золотистый стафилококк, некоторые стрептококки и грамотрицательные бактерии, синегнойная и кишечная палочки, клебсиелла и др. Инфекция особо опасна для новорожденных детей, чей иммунитет еще не сформирован, и любое инфекционное заболевание развивается в ускоренном темпе с ярко выраженной симптоматикой.
 Остеомиелит у новорожденных
Остеомиелит у новорожденных Остеомиелит челюсти: виды и способы лечения
Остеомиелит челюсти: виды и способы лечения Методы лечения хронического остеомиелита
Методы лечения хронического остеомиелита

 Остеомиелит пяточного бугра (остеомиелит бугра пяточной кости)
Остеомиелит пяточного бугра (остеомиелит бугра пяточной кости) Остеомиелит ребра
Остеомиелит ребра Воспаление костного мозга: возможные осложнения и способы лечения
Воспаление костного мозга: возможные осложнения и способы лечения Острый гематогенный остеомиелит: классификация, симптомы, диагностика, лечение, восстановление и советы врачей
Острый гематогенный остеомиелит: классификация, симптомы, диагностика, лечение, восстановление и советы врачей