Содержание
- 1 Возможные заболевания
- 2 Причины возникновения дискомфорта
- 3 Каковы причины скованности суставов?
- 4 Припухлость и отек суставов
- 5 Разновидности патологий
- 6 Симптомы заболеваний
- 7 Врачи, к которым следует обратиться для правильного диагноза и лечения
- 8 Причины и провоцирующие факторы
- 9 Методы лечения АРТРОЗА
- 10 Причины
- 11 Методы лечение болезней суставов
- 12 Какие болезни могут так проявляться
- 13 9. Хламидиоз
- 14 Что представляет собой остеоартрит
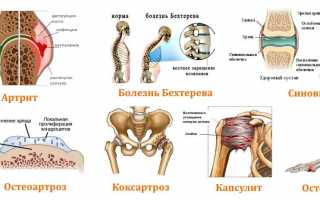
Возможные заболевания
Скованность в движениях может быть вызвана такими заболеваниями:
- Ревматоидный артрит — поражение мелких суставов, сказывающееся на скованности кистей рук, локтей, стоп и коленей. Наблюдается чаще у возрастных пациентов. Патологию выдают увеличенные сгибы пальцев рук, отеки голеностопных суставов.
- Болезнь Бехтерева — утрата подвижности позвоночного столба, особенно поясничной его части. Состояние характеризуется изменениями в связочных узлах позвоночника. Болезненные симптомы проявляются утром или перед сном и проходят при разминке и движении.
- Остеоартрит (остеоартроз) — поражение хрящевой ткани. Хрящевая часть кости утолщается, вследствие этого увеличивается и суставная капсула. Болезнь еще называют «замороженностью» сустава.
- Остеофитоз и хондрофитоз — разрастание краев кости, ремоделирование сустава. Это состояние может быть связано с травмами и другими патологиями. Возникают такие состояния по причине запущенного остеоартроза.
- Коксартроз — форма тазобедренного остеоартроза. Болезнь проявляется в дистрофии суставов. К причинам относят нарушения в кровообращении, неправильный обмен веществ, инфекции, плоскостопие, болезнь Пертеса (разрушение костей таза).
- Синовит — воспаление внутренней суставной оболочки. Это состояние относят не к отдельному заболеванию, а к симптому других, более сложных суставных болезней.
- Капсулит — поражение суставной капсулы. Чаще всего встречается плечевой капсулит, представляющий собой воспаление синовиальной оболочки и капсулы плеча. Опасность заключается в возможном формировании анкилозов — неподвижных участков.

Причины возникновения дискомфорта
Каковы причины скованности суставов?
Большая часть людей однажды сталкивается со скованностью суставов. Возраст — распространённая причина данного явления. Если ограничение подвижности связано с продолжительной работой организма на протяжении жизни человека, то затронутыми могут оказаться не один, а сразу несколько суставов.
К частым причинам развития жёсткости суставов также относится следующее.
Бурсит
При отдыхе затронутого бурситом сустава боль и скованность могут пройти
Бурсит развивается, когда небольшой, заполненный жидкостью околосуставной мешок, называемый бурсой, становится воспалённым. Это воспаление вызывает боль и скованность.
Бурсит может поражать почти каждый сустав, но обычно данное состояние затрагивает большие суставы, например:
- плечевой;
- тазобедренный;
- коленный;
- локтевой;
- голеностопный.
Бурсит также часто возникает в суставе большого пальца ноги.
Бурсит обычно проходит по истечении некоторого промежутка времени и без какого-либо лечения. Для этого человеку необходимо сделать следующее:
- снизить активность, которая нагружает поражённый сустав;
- дать суставу отдых на продолжительный период времени.
Отдых сустава позволяет бурсе восстановиться, что обуславливает исчезновение боли и скованности.
Остеоартрит
Остеоартрит — дегенеративный тип артрита, который поражает сотни миллионов людей по всей планете. Данный тип артрита появляется в связи с износом суставов, поэтому он чаще наблюдается у людей, которым исполнилось 65 лет.
Остеоартрит обычно затрагивает следующее:
- пальцы,
- тазобедренные суставы;
- колени;
- спину;
- шею.
По мере прогрессирования артрит может вызвать следующее:
- отёки и боль;
- щёлкающие звуки во время движения.
Лечение при остеоартрите обычно предполагает ослабление боли и снижение отёков суставов. Люди, у которых остеоартрит вызывает особенно сильную боль и становится причиной частичной потери дееспособности, могут нуждаться в операции.
Ревматоидный артрит
Артрит — одна из наиболее распространённых причин скованности суставов
Ревматоидный артрит (РА) — ещё один распространённый тип артрита, который затрагивает миллионы людей и имеет склонность появляться в возрасте от 30 до 60 лет.
Ревматоидный артрит — аутоиммунное расстройство, которое характеризуется тем, что защитная система организма атакует здоровые суставы. Люди, страдающие РА, сталкиваются с болью и отёками суставов, когда иммунная система нападает на сам организм.
Ревматоидный артрит — неизлечимое заболевание. Терапия обычно фокусируется на замедлении его прогрессирования.
Волчанка
Волчанка — ещё одно аутоиммунное заболевание, которое обуславливает конфликт иммунной системы со здоровыми тканями, например мышцами и суставами. Когда волчанка наносит ущерб суставам, человек может наблюдать:
- отёки;
- скованность;
- боль.
Волчанка часто представляет собой трудное для диагностики состояние, поскольку по своим признакам она очень похожа на другие заболевания. Вылечить волчанку нельзя, и со временем её симптомы ухудшаются.
Лечение волчанки обычно состоит в борьбе с дискомфортом. Доступные терапевтические стратегии часто помогают ослабить симптомы.
Подагра
Подагра — внезапно начинающийся артрит, который чаще поражает мужчин, чем женщин. Подагра — состояние, которое развивается быстро, причём симптомы иногда появляются ночью и часто беспокоят большой палец ноги.
К симптомам подагры относится следующее.
- сильная боль;
- острая чувствительность;
- скованность суставов;
- отёки и повышенная температура суставов.
Подагра может развиваться в любом суставе. Обычно она появляется на короткий период времени, а затем проходит. Люди, страдающие подагрой, как правило, сталкиваются с симптомами на протяжении всей жизни.
Лечение подагры предусматривает снижение остроты симптомов и понижение уровня мочевой кислоты в крови.
Припухлость и отек суставов
Отёк и припухлость суставов – признак воспаления, травмы или кровоизлияния.
Наша задача – не только снять отёк и восстановить подвижность сустава, но и выявить причину отёка (припухлости). Знание причины необходимо для предотвращения отёка суставов. Мы рекомендуем Вам обратиться к врачу-ревматологу, как только Вы заметили отёк того или иного сустава. Мы располагаем современным оборудованием (Корея, США, Германия) и солидной лабораторной базой для точного определения причины отёка суставов.
Припухлость сустава может не сопровождаться болью. Но любая припухлость сустава может быть симптомом воспаления в суставе. Причину припухлости (отёка) в области сустава лучше выяснить как можно быстрее, пока воспаление не разрушило хрящ сустава.
Отёк или припухлость сустава с повышением температуры кожи в районе сустава – это признак воспаления (артрита). Артрит – серьезное заболевание, поэтому при появлении подобных симптомов сустав нужно спасать: выяснять причину воспаления (инфекция, иммунная агрессия, нарушение обмена) и лечить его.
Припухлость после удара или растяжения, особенно с появлением «синяка» под кожей свидетельствует о кровоизлиянии в результате перелома костей, разрыва или надрыва связки, мышцы, хряща, сухожилия, сосуда. Чаще всего возникает отёк коленного сустава, при бытовых травмах пациенты часто замечают, что опух сустав пальца. Здесь может понадобиться рентген или томография.
Припухлость мест прикрепления связок, сухожилий мышц часто наблюдается при реактивном артрите.
Разновидности патологий
Когда болят все суставы тела, лечение зависит от причины проблемы. Например, если ломота вызвана инфекционными заболеваниями, то терапия должна быть направлена на уничтожение возбудителя. При общей интоксикации организма с ноющими ощущениями в костях необходимо избавиться от токсинов. Есть более серьезные патологии, связанные с болями в суставах.
Артрит
Для артрита характерен воспалительный процесс, в результате которого происходит застой лимфы и крови внутри костных сочленений. Из-за этого человек испытывает распирающие ощущения, а затем боль становится более интенсивной, нестерпимой. Этот вид заболевания имеет разновидности: ревматоидный, псориатический, синдром Рейтера, подагра.

Признаки артрита: болевые ощущения различной степени интенсивности, скованность в области сочленения костей, припухлость и краснота кожи в пораженной зоне. Если болезнь запущена, отмечается общая слабость и повышение температуры тела.
Диагностировать артрит можно по клиническому анализу крови. Для болезни характерно увеличение уровня лейкоцитов, повышенный СОЭ и наличие с-реактивного белка. Если диагноз подтвердился, то ни в коем случае нельзя лечиться самому народными средствами, так как терапия требует постоянного контроля.
Бурсит
Внешне и по симптоматике выглядит, как артрит, поэтому часто непрофессионалы путают эти диагнозы. Различит их только врач после тщательного обследования. Как и предыдущее заболевание, бурсит нельзя лечить народными методами, так как эта терапия малоэффективна.
Энтезит
Имеет ревматическую природу, вызывает острую сильную боль. Общие признаки патологии аналогичны бурситу и артриту, поэтому для постановки точного и правильного диагноза больного тщательно обследуют.
Гонартроз
Чаще встречается у людей старше 40 лет, может поражать одно или сразу два колена. Заболевание коварно, поскольку на ранних стадиях может протекать без характерных симптомов. Болевые ощущения появляются позже, они сопровождаются хрустом при движении, скованностью сустава после пробуждения, когда ноги долго были в покое, скованностью при передвижении.
Причины гонартроза: механические травмы, возрастные изменения в структуре хрящей и сухожилий, опухолевые образования, прочие заболевания опорно-двигательного аппарата. При запущенных формах боль может возникать даже ночью во время сна.
Артроз
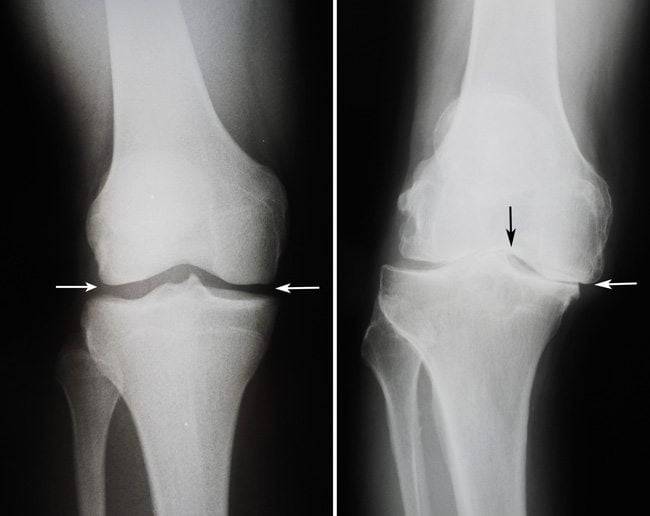
Характеризуется разрушающим действием на коленные хрящи и сухожилия, в результате чего они деформируются. Болевые ощущения возникают при ходьбе даже на незначительные расстояния, при подъеме со стула после длительного сидения. В состоянии покоя они исчезают. Диагностика артроза коленного сустава выполняется проведением рентгеновского обследования, артроскопии, ультразвукового исследования костных структур нижних конечностей.
Если возникают проблемы с суставами, то лечение должно быть комплексным: прием медикаментов, физиопроцедуры, компрессы, ванночки. При неэффективности консервативных методов показано хирургическое вмешательство.
Симптомы заболеваний
У любой болезни есть симптомы, характерные только для неё. Поскольку боль самый заметный признак, в первую очередь стоит определить её характеристики:
- Тип боли (ноющая, острая, рези и пр.).
- Локализация (суставы, мышцы вокруг, кости).
- Перемещается ли по телу, или постоянно болит отдельный участок.
- Постоянная боль или приступы носят периодический характер.
- Интенсивность ощущений.
Кроме этого больной может ощущать слабость, сильную усталость или ломоту в мышцах. Дальнейшие симптомы разнятся в зависимости от конкретной причины боли:
- Перенапряжение. Излишняя физическая нагрузка накануне может привести к тому, что на следующий день будет болеть всё тело. Это происходит из-за выработки молочной кислоты, которая накапливается в мышцах. В этом случае для снятия боли достаточно хорошей разминки.
- Инфекции. Ломота в суставах нередко сопровождает такие заболевания как грипп, лихорадку, менингит и даже обычные ОРЗ в запущенной форме. Кроме боли симптому дополняются кашлем, сыпью на коже, ознобом, слабостью, тошнотой и расстройством желудка, высокой температурой тела.
- Вирусный гепатит. При поражении печени помимо возможных болей наблюдается желтизна кожи и белков глаз, ухудшение аппетита.
- Патологические изменения соединительных тканей. Артрит, красная волчанка, полимиозит — всё это может спровоцировать боль в суставах. Кроме этого некоторые заболевания сердца, почек, лёгких, сосудистой и нервной системы также могут привести к болезненным ощущениям в суставах.
- Заболевания крови. Кроме ощущения ломоты в теле больной испытывает жар, кожа становится бледной, лимфоузлы, печень и селезёнка увеличиваются в размерах. В таком состоянии повышается уязвимость к инфекционным заболеваниям. В острой форме такие заболевания несут угрозу для жизни, если не лечить их вовремя.
- Онкология. При онкологическом поражении тканей боль в суставах может проявиться раньше, чем будет диагностирована сама болезнь. Кроме этого об онкологии говорят такие симптомы как слабость, снижение веса, плохой аппетит, лихорадка, резкая смена настроения, депрессивное состояние.
- Невралгия. При заболеваниях нервной системы кроме боли в суставах и мышцах пациент может испытывать онемение в кончиках пальцев, потерю чувствительности, слабость. Кроме того, начинают выпадать волосы, а кожа становится более сухой и тонкой.
Если боль в суставах сопровождается любыми из перечисленных симптомов, это повод обратиться к специалисту.
Врачи, к которым следует обратиться для правильного диагноза и лечения
Найти причину боли в колене при сгибании могут следующие врачи:
- ортопед;
- травматолог;
- ревматолог;
- невропатолог;
- остеопат.
К остеопату обращаются тогда, когда другие врачи не сумели поставить диагноз или в течение длительного времени не сумели устранить боли.
Остеопат может поставить совершенно неожиданный диагноз: плоскостопие или грыжу межпозвонковых дисков, варикоз и прочее, абсолютно, не касающееся коленей. Когда будут вылечены эти болезни, тогда прекратятся и боли в коленках.
(6 голосов, среднее: 3.5 из 5)
Текст: Карина Шайтарова
Фото: TS/Fotobank.ru
Периодически многие из нас могут испытывать боль в колене при сгибании. И тут нет ничего странного, ведь коленные суставы – одни из самых уязвимых в нашем организме. Почему может возникнуть боль в колене и как правильно оказать необходимую помощь?
Причины боли в колене
Боль в колене при сгибании встречается сплошь и рядом, и практически у всех. Правда, природа этой боли может сильно разниться. Чтобы приблизительно понимать, почему время от времени у вас болит коленный сустав при сгибании, стоит чуть освежить свои школьные знания по анатомии.
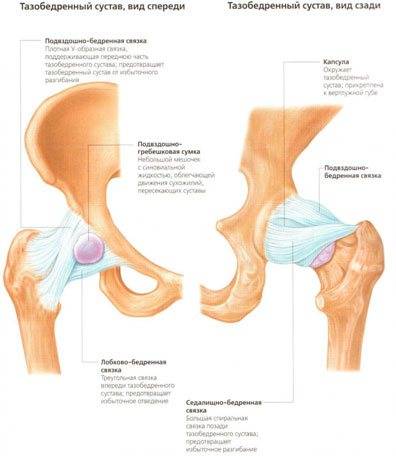
Коленный сустав – самый крупный и сложный по строению в нашем организме. В нем соединяются бедренная кость и кости голени – берцовые кости. Скрепляются они все при помощи мышц, связок и сухожилий. При этом защищают коленные суставы хрящевые прокладки – мениски, которые одновременно отвечают за подвижность колена.
Если возникает боль в колене при сгибании, это может говорить о целом ряде причин:
- повреждение коленного хряща;
- повреждение связок;
- повреждение сухожилий;
- воспаление околосуставных сумок;
- патология других частей коленного сустава.
Часто людей, особенно пожилых, беспокоит не только боль в колене при сгибании, но и скованность сустава, его плохая способность к подвижности. При этом боль в суставе может сопровождаться отеком, на ощупь колено горячее. В совокупности эти симптомы могут говорить о таком распространенном заболевании как артрит.
Среди самых распространенных травм, вызывающих боли в колене при сгибании:
- сильный удар по колену или коленом о твердый предмет;
- неестественное продолжительное положение колена;
- падение на колено.
Последствиями такого рода травм является не только боль в колене, но и появление гематомы, отека и боли в суставе даже без движения. При этом в колене распространяется онемение, ощущение холода или покалывания.
Как снять боль в колене при сгибании?
Первым делом после получения травмы и боли в колене при сгибании к суставу нужно приложить лед. Каждые 2 часа пакет со льдом нужно менять и держать по 20 минут, не больше. При этом лед не должен касаться кожи и лучше всего его упаковать в полотенце. Если боль в колене при сгибании является хронической, после каждой физической нагрузки проведите вокруг колена кусочком льда.
В случаях, когда болит колено при сгибании достаточно сильно, врачи советуют не медлить и не мучится, а принять безопасное лекарство. Для начала можно принять болеутоляющее средство (ибупрофен, аспирин, напроксен или ацетаминофен). Только обязательно перед употреблением прочитайте инструкцию и не превышайте положенную дозу.
Это заблуждение, что при боли в колене при сгибании нужно обязательно накладывать фиксирующую повязку. Необходимость ее наложения может определить только врач, исходя из характера повреждения. В противном случае вы можете лишь усилить боль в колене при сгибании.
Если боль приобрела постоянный характер, вам могут помочь специальные стельки для обуви. Они помогают перераспределить нагрузки на колени.
Если вы знаете, какая именно физическая нагрузка приводит к боли в колене при сгибании, то старайтесь ограничивать ее. Но это не значит, что занятия спортом стоит бросить. Предпочитайте лифту лестницу, ходите пешком больше.
Боль в колене при сгибании может говорить о хроническом заболевании, которое лучше всего определить на ранних стадиях. Лечение таких болезней требует комплексного подхода и достаточно долгого времени. Поэтому при малейших беспокоящих болях в коленном суставе, обращайтесь к врачу.
Причины и провоцирующие факторы
Скованность в суставах по утрам различной локализации — симптом многочисленных патологий опорно-двигательного аппарата, не всегда указывающий на повреждение сочленения. Это происходит, например, при развитии тендинита — острого или хронического заболевания воспалительного характера в области сухожилия. К тугоподвижности приводят посттравматические или постхирургические изменения в соединительнотканных структурах. Рубцы на связках и сухожилиях становятся причиной сращения укороченных волокон и возникновению полной или частичной контрактуры.
Есть патологии, поражающие мышцы или связки в результате нарушения иннервации или расстройства нервной регуляции при полной сохранности целостности хрящевых и костных тканей. К ним относятся болезнь Паркинсона, или идиопатический синдром паркинсонизма. Утренняя скованность — одно из последствий ишемического или геморрагического инсультов и объясняется острым нарушением мозгового кровообращения. Мышечные группы иннервируются неполноценно, поэтому формируется тугоподвижность. Нарушение иннервации часто наблюдается на поздних стадиях поясничного, шейного, грудного остеохондроза.
Но наиболее частой причиной патологического состояния становятся заболевания суставов:
-
анкилозирующий спондилоартрит, или болезнь Бехтерева. Хроническая системная патология локализуется преимущественно в крестцово-подвздошных сочленениях. Но иногда поражает и крупные суставы — тазобедренные, голеностопные, локтевые, плечевые;
-
остеоартроз, или деформирующий артроз. Прогрессирующее заболевание, сопровождающееся разрушением хрящей, формированием остеофитов, постепенным сращением суставной щели. При отсутствии врачебного вмешательства остеоартроз становится причиной потери работоспособности и инвалидизации;
- ювенильный, ревматоидный, псориатический артрит. Окончательно неизлечимые заболевания, в основе патогенеза которых лежит сочетание наследственных, аутоиммунных, метаболических факторов. Часто выявляется тугоподвижность неврогенного характера из-за болей, возникающих при попытке сгибания или разгибания суставов;
- подагра. Патология развивается в результате отложения солей мочевой кислоты не только в сочленениях, но и в связочно-сухожильном аппарате. Сформировавшись в крупных суставах, они ограничивают подвижность, провоцируют воспалительный процесс, а при отсутствии медицинской помощи и перерождение тканей.
Существует такое понятие, как «ложная скованность суставов». Причина ее развития относительно патологическая — ожирение. Полные люди малоподвижны, их мышцы, связки и сухожилия ослаблены, что и провоцирует скованность движений. Но при сохранении прежнего рациона питания вероятность развития воспалительных или дегенеративно-дистрофических патологий весьма высока.
Методы лечения АРТРОЗА
Симптоматическое лечение АРТРОЗА
Симптоматическое лечение заключается в устранении симптомов заболевания, то есть того, что нас беспокоит.
На первом этапе помогают обезболивающие блокады. С их помощью устраняется боль, снимается отек и ограниченность движения при артрозе.
На следующем этапе, в лечении АРТРОЗА подключают противовоспалительную терапию. Она действует подавляюще на процесс воспаления и также способствует уменьшению отека и болезненности.
Противовоспалительные препараты для лечения артроза
Лекарственные препараты для лечения артроза, снимающие воспаление, подразделяются на негормональные и гормональные. И у тех и у других есть негативные побочные эффекты. Так, например, негормональные противовоспалительные препараты (НВПС) противопоказаны при различных заболеваниях желудочно-кишечного тракта (язвах и гастритах). Это связано с тем, что они могут повышать кислотность. Инъекции гормональных препаратов внутрь сустава только в некоторых случаях дают стойкий положительный результат. Из-за большого количества побочных эффектов их не рекомендуют делать в один сустав более трех раз, да и то с длительными перерывами.
Комплексное лечение АРТРОЗА
Важнейшим при лечении первичного артроза является восстановление питания хрящевой ткани в поврежденном суставе. И в этом случае одного симптоматического лечения недостаточно.
Комплексное лечение АРТРОЗА включает в себя различные способы восстановления сустава:
- Медикаментозный;
- Физиотерапевтический;
- Cанаторно-курортный;
- Оперативный;
Главная задача — УЛУЧШЕНИЕ КРОВООБРАЩЕНИЯ при артрозе, обеспечение правильной микроциркуляции крови в поврежденном органе.
Для этого хорошо подходят средства для разжижения крови, например, витамины группы В, которые одновременно являются и восстанавливающим средством.
Микроциркуляцию улучшают и фармакологические средства внешнего воздействия, такие как согревающие мази, крема и гели.
Микроциркуляцию улучшают и фармакологические средства внешнего воздействия, такие как согревающие мази, крема и гели. Они вызывают приток крови к обработанной поверхности, что и улучшает снабжение артрозных тканей кислородом.
Такое же действие оказывают и различные кремы и гели на растительной основе, как, например, гель «Коллаген Ультра». Он содержит эфирные масла пихты и розмарина, экстракты брусники, мяты, шалфея и другие растительные компоненты, которые издавна использовались при лечении воспалений суставов в народной медицине и прочно закрепились в арсенале современной фармакологии. Гель имеет легкий сбалансированный состав, идеально подходящий для закрепления результатов лечения и профилактики последующих обострений при артрозе.
На более ранней стадии мы рекомендуем пользоваться кремом «Коллаген Ультра», который обладает более выраженным обезболивающим действием и густой, мягкой текстурой.
Санаторно-курортный метод лечения артроза
Физиотерапевтический метод лечения артроза включает в себя процедуры, действие которых так же направлено на снятие воспаления за счет улучшения кровоснабжения в поврежденном артрозом суставе.
Это электрофорезы серы, цинка, лития, а также прогревающие компрессы, ультразвуковые терапии и т.д.
Санаторно-курортный метод лечения артроза включает в себя процедуры, усиливающие обмен веществ в организме, кровоснабжение в конечностях и общее повышение иммунитета. Это могут быть вихревые ванны, минеральные и грязевые компрессы.
Оперативный метод лечения артроза показан на поздней стадии запущенного заболевания.
Причины
Ложная скованность суставов при лишнем весе связана с увеличенным количеством подкожной жировой клетчаткой, мешающей согнуть-разогнуть руку или ногу.
Лидирующие позиции среди причин скованности суставов занимают артриты — воспаления суставов. Среди них:
- ревматоидный артрит — наиболее частый вид артрита
- остеоартроз — это тоже артрит, но его причина в разрушении хряща
- инфекционный артрит
- подагрический артрит — подагра
- анкилозирующий спондилоартрит — болезнь Бехтерева
- ювенильный артрит
- болезнь Стилла
- псориатический артрит
- реактивный артрит
- артрит при системной красной волчанке, гемохроматозе, гранулематозе, болезни Элерса-Данлоса, гепатите, болезни Лайма, Шегрена, тиреоидите Хашимото и так далее
Скованность в суставе появляется после травмы и операции, хронической или острой перегрузки (спортсмены, сельскохозяйственные работники).
Методы лечение болезней суставов
Большинство заболеваний хорошо поддаются консервативному лечению, но есть и те, от которых позволит избавиться только хирургическое вмешательство. Практикуется комплексный подход к терапии аутоиммунных и дегенеративно-дистрофических патологий. Помимо курсового приема препаратов, пациентам рекомендованы физиопроцедуры, массаж, ЛФК. Для снижения выраженности болей и стабилизации суставных структур показано ношение ортопедических приспособлений — воротников Шанца, корсетов, эластичных бандажей, ортезов.
Медикаментозная терапия
В лечении заболеваний суставов используются препараты различных клинико-фармакологических группы. Для купирования острых, сильных болей применяются средства в форме таблеток или инъекционных растворов. Избавиться от слабых дискомфортных ощущений помогает локальное нанесение мазей, гелей, кремов. Обычно в терапевтические схемы для снижения выраженности симптоматики включаются НПВС, глюкокортикостероиды, миорелаксанты, препараты для улучшения кровообращения, хондропротекторы. Лечение инфекционных заболеваний проводится с помощью антибиотиков и противомикробных средств.
Оперативное вмешательство
При острых болях, не устраняемых медикаментозно, деформации суставов, возникших тяжелых осложнениях показано хирургическое вмешательство. Врач иссекает костные наросты, выполняет пластику соединительнотканных структур, удаляет частицы хряща из суставных полостей. Если сочленение сильно деформировано, то проводится его замена имплантатом.
Упражнения
В реабилитационный период пациентам рекомендованы ежедневные занятия лечебной физкультурой и гимнастикой. Регулярные тренировки необходимы для восстановления всех функций суставов, улучшения кровообращения, укрепления мышечного каркаса, регенерации поврежденных тканей. Комплекс упражнений составляется врачом ЛФК после изучения результатов диагностики и проведенного лечения.
Народные средства
Только после проведения основного лечения врачи разрешают использовать народные средства — спиртовые настойки, водные настои, травяные чаи, аппликации, компрессы, мази домашнего приготовления, растирки. Они оказывают слабое анальгетическое действие, помогают устранить дискомфортные ощущения в позвоночнике и суставах.
Диета при болезни суставов
Больным любыми патологиями суставов диетологи рекомендуют исключить из рациона продукты с высоким содержанием жиров и прост углеводов, в том числе фастфуд, полуфабрикаты, сдобную выпечку. Основу ежедневного меню должны составлять каши из злаков, постное мясо, рыба, творог, сыры, свежие овощи, фрукты, ягоды.
Какие болезни могут так проявляться
Утренняя скованность суставов отмечается при разных болезнях. Чаще всего это дегенеративные заболевания соединительной или костной ткани. Самые распространённые причины скованности:
- Ревматизм, ревматоидный артрит.
- Болезнь Бехтерева.
- Остеоартроз.
- Возникновение рубцов в связках, сухожилиях или окружающих тканях.
- Анкилоз — сращение головок костей с хрящевой тканью, из-за чего частично или полностью снижается подвижность сустава. Чаще всего возникает вследствие травмы, но причиной могут быть и инфекции.
- Бурсит (воспаление или разрыв синовиальной сумки).
- Тендовагиниты – воспаление синовиальной оболочки сухожилий и суставов. Чаще всего причиной являются однотипные действия, с ограниченной группой мышц (грузчики, пианисты и т. д.), но иногда являются следствием распространения воспаления из рядом расположенного гнойного очага.
- Инфекционные заболевания.
- Гормональные сбои (вызывают повреждение или опухание суставов).
- Псориаз (в 6-10% случаях заражения).
Кроме этого, причиной может быть нарушение ощущений из-за блокировки нервных импульсов. Это происходит из-за повреждений в позвоночном столбе или защемления нервных корешков. При этом на самом деле скованность появляется редко, человек просто её ощущает. Причиной такого состояния чаще всего является остеохондроз в начальной стадии. Но иногда так проявляется и хроническое заболевание, которое сопровождается и приступами боли.
Кроме болезней, существует состояние, которое сковывает мышцы всего тела – это ожирение. При слишком большой массе тела на все суставы приходится повышенная нагрузка, из-за чего они отекают. Так организм старается предотвратить разрушение хрящевой ткани, восстанавливая её за ночь. Поэтому если появилась скованность, а ИМТ значительно превышает норму, то стоит озаботиться изменением рациона.
9. Хламидиоз
После лечения мочеполовой инфекции у некоторых людей в организме остаются частички возбудителей – хламидий. Они не могут вызвать инфекцию, но представляют для организма чужеродный белок. Попадая в полость сустава, белки хламидий запускают воспалительную реакцию.
Не спешите использовать те же препараты, которыми Вас лечили от хламидий. Как правило, к моменту развития артрита самого возбудителя в организме уже нет, но иммунная система еще не знает об этом и решает подстраховаться, чтобы уберечь Вас от инфекции.
Если у Вас был хламидиоз, достаточно сдать анализ крови на антитела к возбудителю, чтобы выяснить связана ли боль в колене с перенесенной инфекцией.
В 70-ти% случаев такой артрит проходит без последствий и всего у 30-ти% больных переходит в хроническую форму. Справиться с болезнью Вам поможет ревматолог или иммунолог.

 Как избавиться от боли в коленях
Как избавиться от боли в коленях
 6 основных причин боли в пальцах рук
6 основных причин боли в пальцах рук Топ 20 причин боли в правом боку у взрослых
Топ 20 причин боли в правом боку у взрослых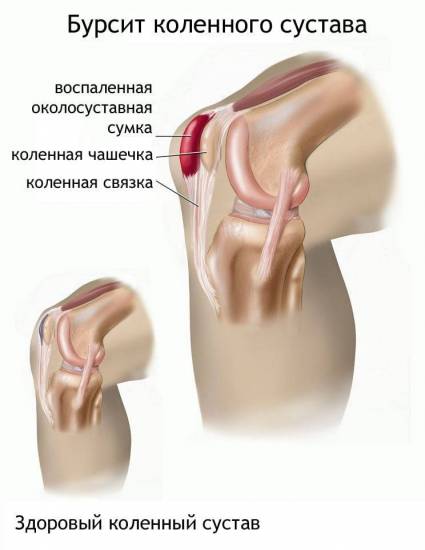


 Как правильно определить у пострадавшего растяжение связок ушибы вывихи
Как правильно определить у пострадавшего растяжение связок ушибы вывихи Как правильно завязывать эластичный бинт на руку. как правильно бинтовать руки в боксе
Как правильно завязывать эластичный бинт на руку. как правильно бинтовать руки в боксе Лекарство от хруста в коленях
Лекарство от хруста в коленях Ушиб колена: симптомы, первая помощь, лечение, восстановление
Ушиб колена: симптомы, первая помощь, лечение, восстановление