Содержание
- 1 Почему возникает синдром?
- 2 Комплекс упражнений
- 3 Массаж и растягивание мышц
- 4 Новые пользователи
- 5 Полезные видео о синдроме грушевидной мышцы, его симптомах и методах лечения
- 6 Синдром грушевидной мышцы: упражнения
- 7 Лечение
- 8 КЛИНИЧЕСКАЯ КАРТИНА СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ
- 9 Хирургическое лечение
- 10 Методы диагностики
- 11 Синдром грушевидной мышцы – лечение в домашних условиях
Почему возникает синдром?
Грушевидная мышца располагается под ягодичной. Кости малого таза (крестец и остевая) образуют связку, возле которой находится артерия ягодицы и седалищный нерв. Эта важная часть мышечной системы человека позволяет перемещать бедренную кость.
Данная мышца треугольной формы. Она берет свое начало от кости крестца, далее волокнами выходит из таза и фасциями крепится к бедренной кости. Она создает две щели, через которые проходят ответвления нервов и кровеносные сосуды. Ее функциональное назначение – это перемещение бедра в разных плоскостях. Она отвечает за физиологичные движения крестца, его, так называемые, плавные качания.
Боль мы ощущаем из-за реакции седалищного нерва на воспалительные процессы в грушевидной мышце или в ее сухожилии. Кроме того, могут сдавливаться крестцовые, ягодичные, кожные и половые нервы. Синдром грушевидной мышцы возникает по таким причинам:
- воспалительные и застойные процессы органов в малом тазу могут затронуть мышечную систему;
- проявление остеохондроза в пояснично-крестцовой области. Отложение солей, защемление нервов способствует подобной патологии;
- нервно-сосудистые изменения;
- повышенная нагрузка на мышечную систему;
- неудачные инъекции. Иногда игла случайно задевает нерв и вызывает возбуждение сухожилия;
- переохлаждения. Это негативно отражается на организме – спазмируются сосуды, нервные окончания, воспаляются органы и ткани;
- травматические повреждения позвоночника и конечностей. При любых деформациях, особенно приобретенных, может нарушиться кровообращение, передача нервных импульсов;
- гинекологические заболевания. Эти патологии приводят к болевым синдромам, образованию спаек, могут затронуть ягодичную и грушевидную мышцу;
- излишние спортивные нагрузки. Сильный физический труд тоже вреден, так как при выполнении упражнений может возникнуть разрыв сухожилий и другие осложнения.
Комплекс упражнений
Жгут прорабатывает мышцы всего тела. Для того, чтобы использовать резиновую ленту для
прорисовки мышц, необходимо применять изделие с более высоким сопротивлением.
Упражнения для плеч
- Стоим, берем концы резиновой ленты в руки. На образовавшуюся петлю встаем двумя ногами так, чтобы они находились на ширине плеч. Руки отводим в стороны, локти не сгибаем. На выдохе поднимаем прямые руки вверх, на вдохе — опускаем. Делаем 10-15 раз.
- Исходное положение такое, как в первом упражнении. Поочередно выполняем подъемы рук: сначала перед собой, потом в стороны. Повторить 10-15 раз.
- Жгут зафиксировать за какой-нибудь столб (палку, дерево). Стоим (ноги чуть согнуты) со взятым в руки концами ленты. Руки сгибаем в локтях, на выдохе тянем их к подбородку (см. картинку). Сделать 10-15 раз.
- Встаем левой ногой на петлю жгута. Делаем упор на ногу, концы ленты берем в руки. Правую ногу немного отводим назад. Наклоняем верхнюю часть корпуса таким образом, чтобы плечи были параллельны левой ступне. Руки опускаем вниз вдоль тела. На выдохе прямые ноги отвести назад. Делаем 10 повторений и меняем сторону.

Упражнения для спины
- Складываем резиновый жгут два или три раза (или выбираем ленту с наибольшим сопротивлением). Беремся за центр жгута обеими руками. В образовавшиеся петли вставляем ноги. Руки опускаем, ноги ставим на ширину плеч. На вдохе наклоняемся верхней частью корпуса вниз, немного согнув колени. На выдохе — выравниваем спину. Руки не сгибаем. Они должны тянуться с корпусом.
- Складываем жгут вдвое или втрое. Вставляем ноги в петли. Выставляем одну ногу немного вперед, немного сгибаем ее в колене, наклоняемся к ноге. Правую руку кладем на колено, левой — беремся за резиновый жгут по центру и опускаем ее вниз. Поднимаем левую руку вверх на выдохе. Сгибаем ее в локте таким образом, чтобы поднимался только локоть. Далее делаем такое же упражнение на другую сторону.

Упражнения для ног
- Привязываем жгут к ноге (возле лодыжки), другой конец жгута — к ножке шкафа. Отходим, натягивая ленту. Встаем таким образом, чтобы опора, где привязан жгут, была позади вас. Тянем ногу 20 раз. Затем повторяем те же манипуляции с другой ногой.
- Берем резиновую ленту с сильным сопротивлением. Ложимся на бок, просовываем ноги в ленту. Одной рукой поддерживаем голову, другой — упираемся в пол. Выполняем подъемы верхней ногой 20-25 раз. Затем меняем ногу.
- Необходимо зафиксировать резиновую ленту на бедрах. Садимся на край стула, начинаем разводить ноги в стороны. Выполнить упражнение 30 раз.
- Ложимся на спину. Ленту фиксируем на ногах (возле лодыжек). Руки сгибаем в локтях и кладем под голову. Поднимаем прямые ноги вверх и разводим их в стороны. Повторяем 20-25 раз.

Для ягодиц
- Сгибаем ноги в коленях под прямым углом. Бедра должны быть параллельно полу. Делаем шаг в сторону, затем возвращаемся в исходное положение. Повторить 20 раз.
- Фиксируем ленту чуть выше колен. Поставим стопы чуть шире плеч, носки немного разведем. Делаем приседания, пока передняя поверхность бедра не будет параллельна полу. Сохраняем постоянное напряжение. Делаем 20 раз.
- Исходное положение — упор на руках. Располагаем ладони впереди плеч. Ленту фиксируем на приподнятом колене правой ноги и на стопе левой. Левую ногу оторвать от пола. Вам необходимо стоять на прямых руках и на носочке правой ноги. Отводим левое бедро вверх и возвращаемся в исходное положение. Повторяем 15 раз и меняем ногу.
Также предлагаю ознакомиться со следующими упражнениями, показанными в этом видео:
Массаж и растягивание мышц
Массаж и растягивание мышц позволяют снять болезненный тонус, улучшить трофику сосудов, ускорить обменные процессы в миофибриллах, убрать дискомфорт при ходьбе и сидении. Массаж грушевидной мышцы включает несколько направлений:
- Самомассаж.
- Ректальный массаж.
- Растяжение и релаксация.
Самомассаж пациент может проводить регулярно. Для этого не нужны специальные приспособления. Все, что нужно, – ровная и твердая поверхность. Лучше всего выполнять движения самомассажа на полу.
Для устранения последствий сдавливания седалищного нерва необходимо лечь на бок и большим пальцем руки тщательно массировать зону ягодичной мышцы, стараясь уделять больше внимания болезненным и уплотненным зонам. Массаж будет более эффективным, если мышца будет находиться в слегка растянутом состоянии, для этого необходимо согнуть ногу в коленном суставе.
Самомассаж грушевидной и других коротких мышц, участвующих во вращении бедра, с помощью мяча для тенниса проводится на ровной жесткой поверхности (обязательное условие). Больной укладывается на бок и скользит боковой поверхностью по мячу. Мяч обязательно должен касаться уплотненных и болезненных зон, избегают мест прохождения седалищного нерва, чтобы не усилить его ишемию. Движения должны быть медленными, плавными, скользящими и направленными книзу (по направлению мышечных волокон). Если возникает чувство онемения или покалывания, значит, мяч попал в зону седалищного нерва. В этом случае его необходимо сдвинуть немного вперед. Один сеанс включает не менее трех прокатываний.
При активном воспалительном процессе рекомендуется в положении стоя совершать круговые движения в тазобедренном суставе с больной стороны. Движения туловища и рук при этом может быть произвольным. Процедура повторяется каждые 4-6 часов.
Ректальный массаж проводится специалистом. Пациент укладывается на бок, врач вводит палец в прямую кишку больного, находит зону болезненного уплотнения грушевидной мышцы и начинает слегка массировать спазмированные участки. По мере массирования нажатия то усиливаются, то ослабляются. Ректальный массаж – высокоэффективная процедура, позволяющая быстро снять явления ишемии мышечных волокон и седалищного нерва.
Для растяжения и релаксации упражнения проводятся врачом, который контролирует силу поворотов и надавливаний. Главное условие – пациент должен чувствовать приятное натяжение мышц, боль недопустима. Упражнения проводятся в тазобедренном суставе и по всей длине ноги до пяточной кости. Техника построена на преодолении легкого сопротивления, растяжки воспаленных участков и декомпрессии в зонах спазмирования.
Новые пользователи
Полезные видео о синдроме грушевидной мышцы, его симптомах и методах лечения
Устранение боли при синдроме грушевидной мышцы:
Фрагмент передачи «Жить здорово» о синдроме грушевидной мышцы:
Синдром грушевидной мышцы: упражнения

Синдром грушевидной мышцы — очень неприятное состояние организма, при котором человек ощущает сильную боль в районе ягодицы и задней поверхности ноги (бедра). Диагностировать синдром непросто, для этого необходимо хорошее знание анатомии и клинических тестов на укорочение мышц ягодицы.
Причиной такой боли является сама мышца, которая укорачивается в длину и утолщается, из-за чего может раздражать (ущемлять) седалищный нерв и вызывать острую боль.
Врачи часто расходятся во мнении, как именно лечить такое состояние и какие лекарства использовать. Как практик, скажу, что истинный синдром грушевидной мышцы можно устранить за 1-2 сеанса с помощью ПИР (постизометрической релаксации) и глубокого продавливания пораженных мышц, не используя медикаментов вовсе. А упражнения необходимы для закрепления полученного результата. Более того, этими упражнениями можно вылечить «грушевидку» самостоятельно (хоть и не так быстро).
Одежда должна быть свободной, обувь желательно снять. Все упражнения (особенно первые дни) выполнять плавно и постепенно. Помните важный принцип: «Слабую боль терпи, сильную — не допускай».
Делайте эти упражнения ежедневно, не менее 2 недель.

Лечение
Синдром грушевидной мышцы требует комплексного лечения. В тех случаях, когда развитию болезни способствовали другие патологии, в первую очередь терапия направляется на устранение основного заболевания. Если не получается устранить негативный фактор полностью, необходимо постараться минимизировать его воздействие на организм. При первичной форме СГМ терапия направляется на купирование болевого синдрома и воспалительных реакций в пораженной мышце.
И в первом, и во втором случае пациенту требуется полный покой. Нужно снизить уровень физической активности к минимуму. Допускаются только легкие пешие прогулки, плавание, небыстрая езда на велосипеде.
Медикаментозная терапия
Синдром грушевидной мышцы проявляется болями, жжением, онемением и прочими неприятными симптомами, которые ухудшают общее состояния больного. Поэтому лечение СГМ в большей степени направлено на купирование признаков болезни, а только потом на нормализацию местного метаболизма, улучшение кровообращение и снятие мышечного напряжения.
Как правило, медикаментозное лечение СГМ включает в себя прием:
- Нестероидных противовоспалительных препаратов. Они обеспечивают купирование воспалительных реакций и уменьшение болевого синдрома. К ним относятся Кетопрофен, Мовалис, Вольтарен, Ибупрофен, Диклофенак.
- Спазмолитических средств. Способствуют снятию спазмов, тем самым уменьшая боль. Среди таких препаратов часто назначаемыми являются Но-шпа, Папаверин.
- Миорелаксанты. Действие лекарственных средств из данной фармакологической группы направлено на устранение мышечного гипертонуса, что обеспечивает снятие спазмов, уменьшение боли, нормализацию кровообращения и питания тканей. К таким препарат относятся Сирдалуд, Мидокалм.
- Сосудистые средства. Укрепляет стенки сосудов, устраняют застои, улучшают кровообращение. Такие свойства позволяют возобновить поступление питательных веществ к тканям и ускорить их регенерацию. Среди таких средств находятся Кавинтон, Актовегин, Трентал.
- Анальгетики. Способствуют снятию болевого синдрома. При СГМ чаще всего назначают Баралгин, Максиган.
- Антидепрессанты. Их действие направлено на нормализацию психоэмоционального состояния пациента. Прием антидепрессантов снижает воздействие стресса на организм и предотвращает усиление болевого синдрома. К таким препаратам относятся Имипрамин, Прозак.
Если пероральное применение НПВС, анальгетиков и спазмолитиков не дает результата, для купирования болевого синдрома используют новокаиновые или лидокаиновые блокады. Иногда для постановки блокад применяют глюкокортикостероиды. Но если причиной развития СГМ являются дегенеративно-дистрофические заболевание, применение данных средств противопоказано, так как глюкокортикостероиды усиливают процесс разрушения суставов и костей.
Еще один метод купирования болевого синдрома — введение в грушевидную мышцу ботокса, вызывающего мышечный паралич, в результате чего боль исчезает. Но такой эффект сохраняется недолго. Через 1-2 месяца ее повторяют.
Физиотерапия
Для усиления медикаментозного лечения синдрома грушевидной мышцы применяется физиотерапия. Она также оказывает обезболивающий и противовоспалительный эффект, но, одновременно с этим, обеспечивает усиление действия использующихся препаратов.
При СГМ чаще всего применяются:
- УВЧ;
- электрофорез;
- парафиновые аппликации;
- ультразвуковое воздействие.
ЛФК
При СГМ лечебная гимнастика обеспечивает снятие мышечного напряжения и высвобождение защемленного нерва. Занятия проводятся под строгим врачебным контролем. Они не только ускоряют процесс выздоровления, но и способствуют профилактике рецидива болезни.
Кинезотейпирование
Методика заключается в наложении фиксирующих лент на область пораженных мышц. Благодаря этому снимается мышечное напряжение, улучшается местное кровообращение, снижается болевой синдром. И, несмотря на то, что происходит плотная фиксация пораженной зоны, подвижность больного все равно сохраняется.
Синдром грушевидной мышцы — опасное состояние. Отсутствие своевременной терапии приводит к серьезным осложнениям, вплоть до инвалидности. Поэтому при возникновении первичных признаков СГМ необходимо сразу же записаться на прием к врачу.
Видео: Синдром грушевидной мышцы — что это такое?
https://spina.guru/bolezni/sindrom-grushevidnoy-myshcy
https://nogostop.ru/taz/lecenie-grusevidnoj-myscy.html
https://lumbago.ru/sindromy/sindrom-grushevidnoy-myshtsy.php
https://sindrom.info/grushevidnoj-myshcy/
https://healthperfect.ru/sindrom-grushevidnoy-myshtsy-simptomy-i-lechenie.html
КЛИНИЧЕСКАЯ КАРТИНА СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ
Местные симптомы
- ноющая, тянущая, «мозжащая» боль в ягодице, крестцово-подвздошном и тазобедренном суставах, которая усиливается при ходьбе, в положение стоя, при приведении бедра, а также в полуприседе на корточках
- боль несколько стихает в положении лежа и сидя с разведенными ногами
- при хорошем расслаблении большой ягодичной мышцы под ней прощупывается плотная и болезненная при натяжении (симптом Бонне–Бобровниковой) грушевидная мышца
- при перкуссии в точке грушевидной мышцы появляется боль на задней поверхности ноги — симптом Виленкина
- выявляется болезненность седалищной ости: на неё натыкается ощупывающий палец, интенсивно скользящий медиально вверх от седалищного бугра
- нередко тоническое напряжение грушевидной мышцы сочетается с подобным состоянием других мышц тазового дна – копчиковой, внутренней запирательной, леватора ануса и др. в таких случаях говорят о синдроме тазового дна симптомы сдавления сосудов и седалищного нерва в подгрушевидном пространстве
- боли при компрессии седалищного нерва носят тупой, «мозжащий» характер с выраженной вегетативной окраской (ощущения зябкости, жжения, одеревенения)
- иррадиация боли по всей ноге или преимущественно по зоне иннервации большеберцового и малоберцового нервов
- провоцирующими факторами являются тепло, перемена погоды, стрессовые ситуации
- иногда снижаются ахиллов рефлекс, поверхностная чувствительность
- при преимущественном вовлечении волокон, из которых формируется большеберцовый нерв
Распознать синдром грушевидной мышцы помогают определенные мануальные тесты:
- болезненность при пальпации верхневнутренней области большого вертела бедренной кости (место прикрепления грушевидной мышцы)
- болезненность при пальпации нижнего отдела крестцово-подвздошного сочленения — проекция места прикрепления грушевидной мышцы
- воспроизведение боли при пассивном приведение бедра с одновременной ротацией его внутрь (симптом Бонне-Бобровниковой)
- тест на исследование крестцово-остистой связки, позволяющий одновременно диагностировать состояние крестцово-остистой и подвздошно-крестцовой связок
- поколачивание по ягодице (с больной стороны) — при этом возникает боль, распространяющаяся по задней поверхности бедра
- симптом Гроссмана — при ударе молоточком или сложенными пальцами по нижнепоясничным или верхнекрестцовым остистым отросткам происходит сокращение ягодичных мышц
Хирургическое лечение
При хирургическом вмешательстве осуществляется разрез на 5 см. книзу и снаружи от верхней наружной части большого бедренного вертела. Их этой точки разрез продолжается в дистальном направлении на 2 см. Волокна ягодиц тупо отсепаровываются параллельно линии разреза на коже.
Седалищный нерв выделяется от жировой ткани. Грушевидная мышца перерезается на месте крепления к большому вертелу и освобождается от спаек до седалищного отверстия. Седалищный нерв не должен быть поврежден. Рана зашивается слоями. Оперативное вмешательство проводится под общей, спинальной или местной анестезией. Пациент выписывается из стационара в первый день после операции.
Методы диагностики
Комплекс диагностических обследований проводится с целью дифференцирования воспаления грушевидной мышцы и других заболеваний с подобной симптоматикой – артритов, остеохондрозов, грыжи поясничного и крестцового отдела позвоночника, поражения подвздошно-крестцового отдела и прочих воспалительных процессов, затрагивающих зону малого таза.
Первичный диагноз синдром грушевидной мышцы врач ставит по данным наружного осмотра. У пациента фиксируются следующие мануальные тесты:
- В положении сидя больной испытывает дискомфорт и вынужден менять позу, у него возникает трудность при забросе больной ноги на здоровую.
- Проверка силы мышц: пациент укладывается на спину, врач кладет руки ему на колени и просит раздвигать ноги через сопротивление. С больной стороны отмечается колика, быстрая утомляемость мышц до дрожи.
- Синдром Бонне: пациент укладывается на здоровый бок и сгибает ногу под углом 90°, при расслабленной ягодице снаружи пальпируется уплотнение – спазмирующая грушевидная мышца. Регистрируется боль в районе седалищного отверстия и по всей длине мышцы.
- Пробы с провокацией: пациент лежит на спине, врач поворачивает бедро кнаружи и внутрь, отмечает, есть ли болезненные ощущения, ограничена ли подвижность, как распространяется боль по седалищному нерву. При выпрямлении ноги фиксируется укорочение всех групп мышц, отвечающих за поворот бедра кнаружи. При сгибании ноги наблюдается укорочение мышечных волокон. При отведении ноги в сторону появляются боль, слабость и чувство онемения.
- Симптом Виленкина: простукивание мышцы вызывает боль в области таза, распространяющуюся на заднюю поверхность бедра.
- Симптом Гроссмана: при простукивании подвздошных костей боль отдается в ягодицы.
- В сложных случаях и спорных случаях применяются ректальное или влагалищное обследования, они признаны специалистами наиболее информативным методом диагностики. Пациент укладывается на бок, нога сгибается в колене, врач прощупывает грушевидную мышцу, отмечая ее болезненность и спазмированность. Также фиксируется болезненность при пальцевом осмотре мышц, связок и органов малого таза, при поднятии согнутого колена определяется увеличение объема тела мышцы.
Окончательный диагноз ставится на основе данных прочих видов диагностических обследований.
Инструментальные методы в диагностике состояния грушевидной мышцы практически не используются, так как не разработаны критерии, позволяющие четко назвать степень патологических изменений, не определены нормы соотношения мышцы с сосудами и нервными переплетениями в области ягодиц. Это связано с рядом анатомических особенностей:
- грушевидная мышца закрыта толщей ягодицы, поэтому обследование на миографе не дает результатов, ультразвуковое исследование затруднено из-за толстой кишки, которая проходит над зоной воспаления;
- при синдроме грушевидной мышцы не страдают крупные и средние артерии, поэтому не используется ультразвуковая допплерография.
Правда, в 2004 году группа ученых из РГМУ предложила новый метод диагностики с помощью ультразвуковой допплерографии. Для этого снимаются показатели кровотока в первой фаланге большого пальца с больной и здоровой стороны. Амплитуда кровотока с больной стороны уменьшается на 30-50%. Метод применяется не только для диагностики, но и для оценки эффективности лечения.
Некоторую информативность дает эхографическое исследование седалищного нерва. Для этого проводят эхографию со здоровой и больной стороны, чтобы иметь возможность сравнить результаты. Фиксируются изменения в диаметре нерва, усиление кровотока, что свидетельствует о наличии воспаления. Эхография не наносит вреда организму, поэтому рекомендуется для оценки результатов во время прохождения курса лечения.
КТ и МРТ позволяют исключить опухолевые образования, которые создают давление на седалищный нерв, крестцовое сплетение и кровеносные сосуды. МРТ позволяет оценить степень поражения мышц в острый и подострый период течения заболевания. На снимке хорошо видны отечность, инфильтрация и атрофия воспаленной мышцы. МРТ все чаще применяется в современной практике диагностики, так как показывает степень обструкции и стеноза ущемленных мышцей сосудов.
Если есть необходимость отмежевать синдром грушевидной мышцы от ущемления корешков нервов крестцового отдела или грыжи позвоночных дисков, проводят магнитно-резонансную томографию с введением контрастного вещества в ягодичные артерии. Такой способ позволяет зафиксировать:
- увеличение размеров мышцы;
- изменение направления ее волокон;
- изменение анатомической структуры.
Синдром грушевидной мышцы – лечение в домашних условиях
Высокую эффективность имеют различные народные средства для растирания:
- Настойка из мухоморов. Для ее приготовления нужны свежие грибы, они промываются и укладываются в банку. Доверху все заливается водкой. Настаивается неделю. Компрессы применяются тоже одну неделю.
- Настойка из конского каштана. В 0,5 л винного спирта замачивается 50 г конского каштана. Марля пропитывается и прикладывается на ночь. Продолжать в течение десяти дней.
- Скипидар (1 ст. л.) и белок. Все перемешивается, наносится на ткань и прикладывается к больному месту. Повязку менять дважды в день.
- Мазь из хрена – корень натирается, 2 ст. л. корня смешивается с 1 ст. л. меда. Наносится на марлю и прикладывается на четыре часа.
Мы рассмотрели симптомы и лечение синдрома грушевидной мышцы.
Что собой представляет туннельный синдром грушевидной мышцы?
Туннельная невропатия грушевидной мышцы представляет собой самый распространенный вид туннельного синдрома нижних конечностей. Если говорить языком науки, это пириформис-синдром, или, иными словами, невоспалительное поражение периферического нерва, которое развилось в результате компрессии или ишемических воздействий. Таким заболеванием страдают более половины больных пояснично-крестцовым радикулитом. Основанием для вынесения вердикта «синдром грушевидной мышцы» служат частые боли, которые не проходят даже при медикаментозном лечении. Правильно поставить этот диагноз труднее в том случае, если болевые ощущения не переходят за границы ягодичной области и испытываются пациентом только в движении или при определенном положении тела.
Синдром грушевидной мышцы: симптомы
Помимо вышеописанных признаков, существуют следующие проявления этого заболевания:
- ощущение тяжести в нижней конечности;
- отсутствие атрофии ягодичной мускулатуры;
- снижение ахиллова рефлекса и нервных рефлексов вообще;
- боль в ягодицах и тазобедренных суставах, усиливающаяся при движении и уменьшающаяся в положении лежа;
- симптом Виленкина, что выражается в проявлении болевых ощущений на тыльной поверхности ноги при постукивании по грушевидной мышце;
- усиление боли при переохлаждениях, перемене погоды и стрессовых ситуациях;
- перемежающаяся хромота в результате резкого переходящего спазма в сосудах ноги;
- рефлекторное напряжение мышцы;
- болезненные ощущения при пальпации места крепления грушевидной мышцы.
Синдром грушевидной мышцы: причины
Недуг возникает, когда произошло одно из перечисленных событий:
- растяжение мышцы;
- переохлаждение;
- травма (в том числе и спортивная);
- гинекологические заболевания;
- воспалительные процессы в мышце и крестцово-подвздошном сочленении;
- длительное пребывание в непривычной человеку позе;
- неправильно проведенные внутримышечные инъекции.
Синдром грушевидной мышцы: лечение
Выбор тактики лечения туннельной невропатии грушевидной мышцы во многом зависит от степени и скорости прогрессирования болезни. Терапия этой разновидности недуга направлена в основном на избавление от болевого синдрома, требует комплексного подхода и включает в себя целый список способов:
- лечение основного заболевания, если оно стало причиной постановки заключения «синдром грушевидной мышцы»;
- упражнения лечебной физической физкультуры;
- применение медикаментов (анальгетики, противовоспалительные средства, новокаиновая блокада, проводимая исключительно неврологом);
- массаж, который улучшает микроциркуляцию крови в больной мышце, купируя болевой синдром;
- физиотерапия согревающего характера;
- иглорефлексотерапия.
Если говорить об исходе заболевания, то он положителен в большинстве случаев, разумеется, при условии, что болезнь является полностью самостоятельной, а не сопутствующей более тяжелому недугу. Залог успеха терапии ловушечной невропатии грушевидной мышцы кроется в своевременном обнаружении недуга и выполнении всех предписаний врача.
Синдром грушевидной мышцы — редкий диагноз в истории болезни. Мало кто знает, где находится эта глубоко законспирированная мышца, какую функцию выполняет и какую роль играет при воспалении седалищного нерва. А ведь на практике более половины больных пояснично-крестцовым радикулитом с отдающими в ногу упорными болями по ходу седалищного нерва, которые не купируются обычной противовоспалительной терапией, страдают именно этой патологией. Но почему-то и врачам, и пациентам больше по душе всевозможные «остеохондрозы», «люмбоишиалгии» и «радикулиты» — диагнозы, отражающие не причины или механизмы болезни, а только общую картину. Действительно, «боль в пояснице» гораздо понятнее какого-то там плодового-яблочного синдрома.
 Как долго лечится синдром грушевидной мышцы
Как долго лечится синдром грушевидной мышцы Мышцы кисти. мышцы ладонной впадины. мышцы thenar (тенара). мышцы hypothenar (гипотенера)
Мышцы кисти. мышцы ладонной впадины. мышцы thenar (тенара). мышцы hypothenar (гипотенера)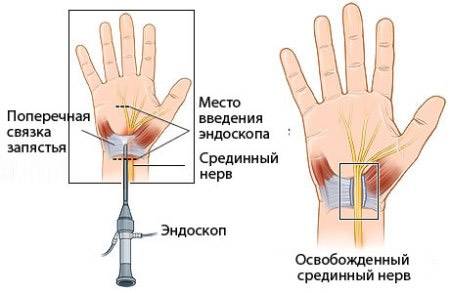 Синдром запястного канала (туннельный синдром). причины, симптомы, признаки, диагностика и лечение патологии
Синдром запястного канала (туннельный синдром). причины, симптомы, признаки, диагностика и лечение патологии

 Мышцы руки: часть 1 мышцы плеча
Мышцы руки: часть 1 мышцы плеча 4 мышцы и фасции предплечья, их строение, топография, функции, кровоснабжение, иннервация.1(ii) мышцы и фасции предплечья
4 мышцы и фасции предплечья, их строение, топография, функции, кровоснабжение, иннервация.1(ii) мышцы и фасции предплечья Что делать, если болят мышцы спины: возможные причины и лечение. почему болят мышцы спины и как решить эту проблему: советы врача
Что делать, если болят мышцы спины: возможные причины и лечение. почему болят мышцы спины и как решить эту проблему: советы врача Синдром марфана: фото, симптомы и лечение
Синдром марфана: фото, симптомы и лечение