Содержание
Лечение
Болезнь Форестье очень редко встречается, хотя, возможно, это связано с тем, что ее не у всех больных вовремя диагностируют. Эта патология не опасна для здоровья, но способна сильно ухудшить качество жизни пациента и привести его к инвалидности
Поэтому очень важно при появлении скованности в движениях или дискомфорта в области позвоночника обратиться к врачу и сделать рентген. Несмотря на то, что специфических методов лечения заболевания не существует, а дегенеративные процессы считаются необратимыми, с помощью правильной терапии можно продлить активность пациента и избавить его от полной потери подвижности
Обычно лечение болезни Форестье поводится консервативными методами. Все они направлены на снятие болей, замедление дегенеративных процессов и сохранение подвижности позвоночника. Они не способны привести к излечению пациента, так как болезнь Форестье неизлечима. Но правильно подобранное лечение облегчает жизнь больного. Применяются при этом те же методы, что и при многих других заболеваниях опорно-двигательного аппарата:
- медикаментозная терапия;
- физиопроцедуры;
- массаж и гимнастика;
- применение ортопедических приспособлений;
- диетотерапия;
- народные средства.
Обычно для снятия болей и предотвращения воспалительного процесса назначаются нестероидные противовоспалительные препараты. Это может быть Диклофенак, Ибупрофен, Индометацин, Нимесулид. Хороший эффект обеспечивается при одновременном использовании этих средств в таблетках и наружной терапии. Применяются мази Вольтарен, Найз, Долгит, Фастум и другие. Эффективно снимает боли компресс с Димексидом.
В случае сильных болей, например, при компрессионном синдроме, назначаются блокады. Вводятся в область проекции боли анестетики, например, Новокаин, а также глюкокортикоиды.
Дополнительно показано применение хондропротекторов. Это Алфлутоп, Терафлекс, Дона и другие. Они помогают защитить хрящевую ткань от разрушения и предотвращают осложнения. Для улучшения кровоснабжения пораженных областей позвоночника применяются Пентоксифиллин, Эуфиллин, Курантил, а для нормализации обменных процессов – Мексидол или Актовегин.
Дополнительно обязательно применяются физиотерапевтические методы. Они помогают улучшить кровообращение в пораженных областях позвоночника, что замедляет дегенеративные процессы. Тепловые процедуры помогают также снять болезненность и улучшить подвижность. Чаще всего назначается ультрафонофорез с Гидрокортизоном, магнитотерапия, лазеротерапия. Эффективны радоновые или сероводородные ванны, иглоукалывание.
В самых сложных случаях, когда окостеневание связок приводит к нарушению кровообращения или компрессии спинного мозга, может быть рекомендована хирургическая операция. Она проводится в форме остеотомии, артропластики или эндопротезирования.
Какие процедуры подтвердят диагноз?
При лигаментозе задней или передней крестообразной связки коленного сустава требуется незамедлительно обратиться к доктору. Лишь посредством диагностических манипуляций удается установить степень и тяжесть нарушения. При отклонении обращаются к ревматологу, ортопеду или травматологу. Специалист осматривает поврежденный участок и выясняет как давно и какие симптомы беспокоят пациента. Фиксирующий лигаментоз связки надколенника определяется посредством таких манипуляций, как:
- Рентген. На ранних порах определить дистрофические воспалительные процессы в области связки надколенника и других пораженных участках посредством рентгеновских снимков проблематично. Такая методика эффективна на поздних этапах лигаментоза, позволяющая оценить полноту клинической картины.
- Обследование ультразвуком. Применяется на любом этапе отклонения, поскольку дает точную оценку состоянию связочного аппарата, суставов, мышц и других подвижных структур.
- МРТ и КТ. Проводят такую диагностику при невозможности постановки диагноза с помощью других методов обследования. Благодаря томографии выявляются даже небольшие воспаленные участки.
Общая характеристика
Впервые подобная патология была описана в 50-е годы 20 века французским неврологом Форестье, за что и получила такое название. Но этот ученый описал заболевание как анкилозирующий старческий идеопатический гиперостоз позвоночника. Ведь при этом происходят дегенеративные изменения в связках и сухожилиях, а также патологическое разрастание костной ткани. Все это приводит к полной неподвижности позвоночного столба.
Теперь патологию иногда называют фиксирующим гиперостозом позвоночника или фиксирующим лигаментозом. Хотя некоторые ученые считают эти названия неправильными, так как они не отражают суть процессов, происходящих в позвоночнике. Поэтому за патологией закрепилось название «болезнь Форестье».
Характеризуется это заболевание развитием дегенеративных процессов, связанных с окостенением связок. Происходит их оссификация, развивающаяся на месте прикрепления к костям. Мягкая ткань перерождается сначала в хрящевую, а через некоторое время — в костную. Причиной этого считаются естественные процессы старения организма, так как диагностируется болезнь Форестье только у людей после 50 лет. Причем замечено, что подвержены ей чаще всего мужчины.
Обычно начинается дегенеративный процесс с грудного отдела позвоночника. Потом он постепенно распространяется на другие его части, чаще всего – на шейный отдел, потом – на поясничный. При этом в передней продольной связке происходит отложение солей кальция. Постепенно она окостеневает и начинает срастаться с позвонками. Потом этот процесс может распространиться на заднюю продольную связку. Поэтому позвонки срастаются, вокруг них растут остеофиты в виде шпор, шипов или бахромы. Иногда развиваются неоартрозы межпозвоночных суставов. Часто вокруг позвоночного столба образуется что-то вроде каркаса, и он теряет подвижность.
Со временем заболевание прогрессирует и окостеневание может захватывать подколенную связку и некоторые другие. Чаще всего поражаются подошвенный апоневроз, связки подвздошно-крестцового сочленения, ахиллово сухожилие. Окостеневание связок позвоночника кроме нарушения подвижности может вызвать более серьезные последствия. Разрастание остеофитов в шейном отделе позвоночника часто приводит к нарушению кровообращения, ущемлению нервных корешков и даже к трудностям при глотании. В грудном отделе окостеневание иногда становится причиной образования дивертикулов в пищеводе.
Синдром Мари-Бамбергера
Синдром Мари-Бамбергера еще называют системным оссифицирующим периостозом или гипертрофической остеоартропатией. Это чрезмерное разрастание костной ткани, которое проявляется в виде множественных очагов в разных костях.
Гиперостоз при данном синдроме формируется вторично – это своеобразная реакция костной ткани на изменение кислотно-щелочного баланса и хроническую нехватку кислорода.
Они часто встречаются при таких заболеваниях и патологических состояниях, как:
- злокачественные новообразования – как правило, это опухоли легких и плевры;
- хронические болезни легких – чаще всего это пневмокониоз (разрастание соединительной ткани в легких из-за длительного вдыхания пыли), туберкулез (поражение микобактериями туберкулеза), хроническая пневмония (воспалительный процесс в паренхиме легких), хронический обструктивный бронхит (воспаление слизистой, выстилающей бронхи) и некоторые другие;
- патологии желудка и кишечника – гиперацидный гастрит (воспаление слизистой желудка с повышенной кислотностью), язвенная болезнь 12-перстной кишки;
- болезни почек – мочекаменная болезнь и другие;
- поражения печени – в основном, это циррозы (замещение паренхимы печени соединительной тканью);
- врожденные пороки сердца – сформировавшиеся во время внутриутробного развития анатомические изъяны сердца, его клапанов и крупных сосудов;
- некоторые инфекционные заболевания – эхинококкоз (поражение эхинококками) и другие.
При развитии данного синдрома костные разрастания чаще всего наблюдаются в:
- предплечьях;
- голенях;
- плюсневых костях;
- пястных костях.
Характерной является симметричность поражения – если костные «бугорки» появились на одной стопе, то их можно выявит и на другой.
Помимо костных разрастаний, наблюдаются следующие признаки:
- боли в костях и суставах;
- вегетативные расстройства;
- признаки артритов. Особенностью является некоторая стертость их клиники;
- утолщение фаланг пальцев – симптом «барабанных палочек»;
- специфическая выпуклость ногтей – симптом «часовых стекол»;
- в некоторых случаях – увеличение носа и утолщение кожи в области лба.
Вегетативные нарушения проявляются в виде:
- чередующихся покраснений и бледности кожи;
- повышенной потливости.
Артриты чаще всего затрагивают пястнофаланговые, локтевые, голеностопные, лучезапястные и коленные суставы.
Информативным инструментальным методом исследования, подтверждающим развитие синдрома, является рентгенография голеней и предплечий – на снимках определяется симметричное утолщение диафизов (центральных отделов кости) из-за образования гладких костных наслоений, которые затем становятся более плотными.
Лечение симптоматическое – для уменьшения болей в период обострения применяются нестероидные противовоспалительные препараты.
5 Терапевтические мероприятия
Лечебные мероприятия полностью зависят от того, какой степени тяжести недуг, и от наличия сопутствующих заболеваний. Медикаментозные средства, как правило, дают недостаточно качественное лечение. Поэтому специалисты в основном рекомендуют радикальные и агрессивные методы, которые эффективны для того, чтобы полностью избавить от гиперостоза. Но в обязательном порядке проводится дополнительная терапия.
Если случай запущенный, а неприятные симптомы ярко выражены и мешают человеку вести полноценный образ жизни, разросшиеся ткани могут удалить методом выпиливания. Затем дефекты исправляют метилметакрилатом.
После этого пациент соблюдает специальную диету, так как лишний вес при наличии гиперостоза лобной кости частое явление. В дополнение назначается медикаментозное лечение для устранения гормональных сбоев и нормализации состояния здоровья при сахарном диабете. Кроме того, используются лекарственные средства, которые помогут привести в порядок работу сердца и сосудов и избавиться от гипертонии.
Восстановление после лечения гиперостоза лобной кости будет длительным. В дополнение к медикаментозным препаратам, которые смогут постепенно восстановить все нормальные функции организма, используют и ЛФК
Это важно, так как мышечный каркас должен быть достаточно сильным, чтобы сдерживать излишний рост костных тканей
При выявлении такой болезни, как лобный гиперостоз, человек не должен отчаиваться. Проблему можно решить, если выполнять все рекомендации врача. После того как больной избавится от своей патологии, в норму придет не только физическое, но и психологическое состояние.
Гистиоцитоз из клеток Лангерганса
Гистиоцитоз из клеток Лангерганса редкое заболевание, с участием клональной пролиферации клеток Лангерганса, может проявляется множественными очагами в костях черепа и реже солитарным очагом. Другие частые локализации в костях: бедренная кость, нижняя челюсть, ребра, и позвонки. 20 Самый частый симптом увеличивающееся мягкое образование черепа. Но солитарные очаги могут быть бессимптомными и случайно обнаруживаться на рентгенограммах. 20 На рентгенограммах определяются круглые или овальные хорошо отграниченные очаги просветления со скошенными краями.
На КТ определяется мягкотканное образование с литической деструкцией, различной во внутренней и наружной пластинке, часто с мягкотканной плотностью в центре. На МРТ определяется от низкой до средней интенсивности сигнала на Т1, гиперинтенсивный сигнал на Т2 и значительное накопление контраста. На МРТ также может быть утолщение и контрастирование воронки гипофиза и гипоталамуса. Рис 20.
Причины диффузного анкилозирующего гиперостоза
Диффузный гиперостоз по мнению многих врачей является наследственным заболеванием. Отличается эта форма одновременным поражением нескольких трубчатых костей верхних или нижних конечностей, черепа или позвоночника
Для своевременной диагностики следует обращать внимание на семейный анамнез. Если один из родителей малыша или другие близкие родственники по линии отца и матери больны подобным заболеванием, то следует в течение первого года жизни провести диагностику и исключить вероятность развития процесса разрастания костной ткани
Анкилозирующий гиперостоз могут вызывать следующие причины:
- повышенные физические нагрузки при условии недостаточного развития мышечного каркаса тела;
- инфекционные и асептические воспалительные процессы в области головок костей (в том числе и некротические изменения, возникающие после компрессии или серьезной травмы);
- переломы и трещины костей, образование гематом на фоне разрывов и растяжения мягких тканей (связок, сухожилий, фасций и мышц);
- хроническая интоксикация солями тяжелых металлов, которые провоцируют нарушение процесса дифференциации костной ткани;
- остеомаляция на фоне гематогенного и лимфогенного распространения инфекции туберкулёза, сифилиса или остеомиелита;
- воздействие радиационного облучения на структуры костного мозга и участки надкостницы;
- нарушение процессов кроветворения при длительном употреблении нестероидных противовоспалительных препаратов (их часто назначают для лечения ортопедических заболеваний);
- гормональные нарушения, в частности дисфункция щитовидной железы, повышенное содержание в крови гормонов гипофиза;
- сахарный диабет и развивающаяся на его фоне диабетическая ангиопатия;
- нарушение кровоснабжения определённых участков тела, напрмиер, при облитерирующем эндартериите наблюдается обширные гиперостоз костей пальцев ног;
- неправильная профилактика рахита у детей первого года жизни.
Идиопатическая форма гиперостоза развивается на фоне сочетания нескольких патологичных факторов. Обычно при неуточненной этиологии врачи говорят о наследственной природе возникновения данной болезни. Лечить такие формы сложнее все, поскольку устранить потенциальную причину нарушения дифференциации костной ткани не представляется возможным.
Методы лечения
Несмотря на то, что о заболевании заговорили в 70-ых годах 20 века, специальная терапия, устраняющая клинические проявления, отсутствует и на сегодня рассматривается как область, подлежащая дальнейшему изучению. Лечение болезни Форестье состоит в применении назначений, помогающих снять дискомфорт и симптоматику.
Назначения сводят к следующим:
- Применение препаратов, снимающих болевой синдром.
- Устранение очагов воспаления.
- Использование ортопедических приспособлений.
- Физиотерапевтические процедуры.
Обезболивающая терапия и блокады
Болевой синдром при болезни Форестье выражен не явно, для устранения достаточно применения таблеток или мазей, снимающих боль. К действенным назначением относят:
- комплексные нестероидные назначения, помогающие уменьшить болевой синдром и воспаление (Кетанов, Кеторолак, Диклофенак, Ибупрофен, Нимесулид, Ортофен);
- наружные кремы и мази, действующие локально (Долгит, Долобене, Фастум Гель, Финалгон, Димексид);
При сильной боли результативными считают блокады в область локализации патологии. В основе блокады лежит препарат, демонстрирующий мощный обезбаливающий эффект, к которому по необходимости добавляют дополнительные включения согласно симптоматике. Чаще всего как основу блокады применяют новокаин и лидокаин. В виде дополнительных средств рассматривают:
- глюкокортикоиды (Гидрокортизон, Дексаметазон, Кеналог) — оказывают противовоспалительный, антитоксический эффект;
- витамины группы В, помогающие восстановить обмен веществ в зоне поражения, поднять иммунитет;
- антигистаминные назначения (Димедрол, Супрастин), борющиеся с гиперемией и аллергическими проявлениями;
- сосудорасширяющие лекарства (Но-шпа, Папаверин)
Постановка блокады при синдроме Форестье помогает устранить боль через 3-5 минут после ведения.
Купирование воспалительных процессов
Лечение болезни Форестье часто сопряжено с устранением последствий воспалений в зоне патологии. Для этого применяют нестероидные противовоспалительные средства (НПВС), которые способствуют уменьшению боли и снятию отека. К числу главных минусов НПВС первого поколения относят обширный перечень побочных проявлений, проступающих на фоне терапии. По этой причине их назначение регламентируется врачом и не допускает самолечения.
Вам будет интересна статья — Когда назначают Бетагистин?
На сегодня разработана линейка НПВС нового поколения, характеризующаяся больше восприимчивостью и меньшим отторжением со стороны организма. К ним относят такие препараты:
- Мовалис (инъекционная форма на основе мелоксикама, устраняющая симптоматику без негативного воздействия на желудочно-кишечный тракт);
- Ксефокам (таблетированная форма на основе лорноксикама, сильнодействующий обезболивающий препарат без эффекта привыкания);
- Теноктил (для подавления воспаления и боли достаточно одной таблетки в сутки);
Рекомендуем к прочтению — Какие цены на уколы Ксефокам и их аналоги?
Использование ортопедических приспособлений
В виде вспомогательной меры при синдроме Форестье врачи назначают ношение поддерживающего корсета. Приспособление помогает зафиксировать пораженную зону, восстанавливая кровообращение и снижая болевой импульс. В зависимости от тяжести патологии ортопеды предлагают 4 типа корсетов:
- жесткий, целесообразный при сильных поражениях позвоночного столба;
- полужесткий, помогающий при сильной боли в спине, сопряженной с утратой подвижности;
- мягкий, не ограничивающий движения, но формирующий правильную осанку;
- эластичный, применяемый ситуационно для уменьшения воздействия на область патологии при поднятии тяжестей или физической нагрузке.
Прежде, чем приобрести ортопедическое приспособление, обязательно проконсультируйтесь с врачом относительно правильного типа и размера: корсет, подобранный неправильно, не устранит дискомфорт, а спровоцирует осложнения
Немаловажно убедиться, что вы знакомы с правилами ношения поддерживающего бандажа:
- одевать и снимать корсет в положении лежа;
- не применять во время ночного сна;
- контролировать плотность прилегания изделия (излишнее затягивание помешает дыханию и приведет к обмороку, а слабый обхват не принесет результата);
- носить корсет не больше 4-6 часов в сутки.
Дополнительно врачи рекомендуют лечебный массаж и физкультуру, улучшающие кровообращение в области патологии и снимающие напряжение в связках и мышцах. Физиопроцедуры (прогревание, электрофорез, УВ-терапия, бальнеотерапия) помогают устранению болевого синдрома и уменьшению воспаления.
4 План обследования больных
Если пациент обратится к врачу с характерными симптомами, по которым специалист заподозрит развитие гиперостоза, то будут назначены необходимые диагностические процедуры. В первую очередь больного отправляют на рентгенографию. На снимке черепа можно будет увидеть изменения в костной ткани проблемной области.
Если рентгеновский снимок показал, что в черепе пациента развивается заболевание, будут назначены дополнительные анализы для того, чтобы уточнить все детали. В первую очередь берется кровь, после чего проводится общее исследование и определение уровня сахара. Если последний показатель будет повышен, это говорит о том, что гиперостоз зашел далеко и уже вызвал осложнения в виде сахарного диабета.
В качестве дополнительных диагностических процедур может быть использовано исследование костей больного и обзорная краниограмма. На основе полученных данных специалист ставит окончательный диагноз. Гиперостоз не является приговором. Его можно лечить, но значительно быстрее и проще будет избавиться от патологии на начальном этапе ее развития.
Классификация
Обычно выделяют две группы гиперостозов: локальные и генерализованные. В первом случае разрастание костной ткани возникает в одном месте. Обычно там, где наблюдается повышенная физическая нагрузка. Кроме того, локальный гиперостоз может быть вызван опухолью или серьезными системными заболеваниями.
Они характеризуются тем, что образуются локальные очаги склероза, которые на рентгеновском снимке видны как затемнения, нарушается кровообращение и питание кости. При эндостальных гиперостозах поражаются все слои костной ткани.
Генерализованные гиперостозы, сопровождающиеся поражением других органов, различают по наличию дополнительных симптомов. Они изучались и описывались разными врачами, поэтому распространено определение болезней по их фамилии.
Утолщение пальцев и изменение формы ногтей наблюдается при синдроме Мари-Бамбергера
Иногда может поражаться носовая кость. При патологии наблюдаются боли в суставах, гипергидроз, покраснение или бледность кожных покровов. Болезнь эта вызывается обычно тяжелыми инфекционными или системными заболеваниями, опухолями, нарушением кислотно-щелочного баланса. Поэтому лечение заключается не только в снятии симптомов, но и в избавлении от ее причины.
Заболевание поражает в основном женщин в период климакса и вызывается изменением гормонального фона. Утолщение костной ткани происходит в основном на лобовой кости, иногда наблюдается изменение затылочной и теменной костей.
Кроме того, при этой патологии развивается ожирение, причем, отложение жира происходит в основном на подбородке, груди и животе. Также наблюдается рост волос на лице и теле, нарушение менструального цикла, одышка, тахикардия, повышение артериального давления, может развиться сахарный диабет.
При синдроме Морганьи-Стюарта-Мореля развивается утолщение лобной кости
Этот инфантильный кортикальный гиперостоз поражает грудных детей. Причиной этого может быть наследственность или вирусные инфекции. Кроме симптомов воспаления, снижения аппетита и изменения поведения, у больных появляются припухшие участки на конечностях и лице, обычно не болезненные.
Особенно часто поражаются кости нижней челюсти, из-за чего изменяется форма лица, утолщаются ключицы, искривляется большеберцовая кость. На рентгенограмме заметны очаги уплотнения губчатого вещества.
Это самостоятельная патология, развивающаяся на фоне других заболеваний или связана с общей ослабленностью организма. Код болезни — М85. Классификация проводится в зависимости от разрастания костной ткани:
- изменения касаются глубокого слоя, нарушается кровообращение в месте поражения, а также появляется просвет в трубчатой кости. Такой период относится к периостальному;
- симптомы болезни затрагивают все костные слои, надкостница утолщается, поражается губчатый слой. Эта стадия называется эндостальной;
- местная — поражение одной кости, связано с возрастными изменениями организма;
- диффузная — разрастается костная ткань на нескольких костях. Причиной является наследственность.
Обратите внимание! В случае если происходит разрастание в трубчатой кости, заболевание называется периостоз
- местные, локальные формы — когда поражается одна кость, например, гиперостоз лобной кости развивается у женщин при климаксе, у мужчин при ожирении;
- общий или генерализованный процесс — обнаруживается у детей в грудничковом возрасте, при нарушении баланса половых гормонов, в результате генетических мутаций.
Ограничение гиперостоза только трубчатыми костями называют периостозом. Болезнь поражает голени, предплечья, обнаруживается деформация пальцев рук.
 Красные ладони рук: болезнь или безопасный и временный дефект
Красные ладони рук: болезнь или безопасный и временный дефект Экзостозная болезнь
Экзостозная болезнь
 Болезнь рота: симптомы и лечение
Болезнь рота: симптомы и лечение


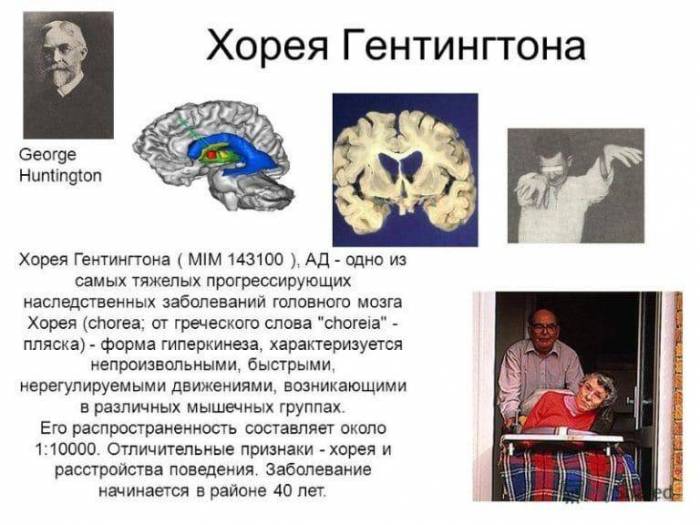 Болезнь гентингтона
Болезнь гентингтона Болезнь кенига коленного сустава операция
Болезнь кенига коленного сустава операция Болезнь пертеса (асептический некроз головки бедренной кости)
Болезнь пертеса (асептический некроз головки бедренной кости) Подагра болезнь королей почему
Подагра болезнь королей почему