Содержание
- 1 Срединные мышцы
- 2 Повреждение сухожилий кисти
- 3 Профилактика будущих проблем
- 4 Причины хруста в шейном отделе
- 5 Как работают мышцы
- 6 Лечение
- 7 Применение народных средств
- 8 Как избавиться от болей в руках
- 9 Причины нарушения функций мышц
- 10 Фотогалерея
- 11 Повреждения связок большого пальца стопы
- 12 Строение плеча человека
Срединные мышцы
Итак, мы приступаем к последней группе мышц стопы, осталось совсем чуть-чуть. Это было совсем не сложно, не так ли? Снаружи — короткие сгибатели и межкостные мышцы, внутри — мышцы большого пальца и мизинца. Теперь давайте узнаем, что находится между мышцами большого пальца и мизинца.
Короткий сгибатель пальцев (musculus flexor digitorum brevis)
Это также довольно простая мышца. Она крупная, поверхностная и располагается сразу под подошвенным апоневрозом. У нас уже был короткий сгибатель большого пальца и был короткий сгибатель мизинца. Как же можно обойтись в такой ситуации без короткого сгибателя остальных пальцев?
Давайте используем хорошо знакомый нам планшет и выделим на нём короткий сгибатель пальцев:
Начало: передняя часть подошвенной поверхности пяточного бугра, подошвенный апоневроз;
Прикрепление: средние фаланги 2-5 пальцев. Каждое сухожилие мышцы разделяется на две ножки, которые обхватывают соответствующий палец с латеральной и медиальной сторон. Между этими ножками проходят сухожилия длинного сгибателя пальцев стопы;
Функция: сгибание 2-5 пальцев стопы
Квадратная мышца подошвы (musculus quadratus plantae)
Если мы удалим короткий сгибатель пальцев, который мы только что изучили, мы увидим квадратную мышцу подошвы. Эта мышца лежит под ним вторым слоем. На самом деле, она не особо квадратная, скорее, она похожа на четырёхугольник.
Посмотрите на планшет, на котором мы видим точно такую же картину, как и на предыдущих, только с одним отличием — здесь также удалён и короткий сгибатель пальцев (предыдущая мышца). Здесь мы видим квадратную мышцу стопы, которая, в целом, довольно похожа на короткий сгибатель. Однако, как видите, перед ней проходит сухожилие длинного сгибателя — это хороший ориентир, если, конечно, он не удалён. Я выделил голубым саму квадратную мышцу подошвы, а жёлтым — сухожилие длинного сгибателя пальцев:
Посмотрите на этот же планшет без выделений:
Начало: нижняя и медиальная поверхность задней части пяточной кости (две различных головки);
Прикрепление: наружный край сухожилия длинного сгибателя пальцев (обратите внимание, мышца прикрепляется не к кости, а к сухожилию другой мышцы);
Функция: сгибание дистальных фаланг пальцев стопы в синергии с длинным сгибателем пальцев.
Червеобразные мышцы (musculi lumbricales)
Если вы внимательно смотрели на предыдущий планшет, вы могли заметить довольно необычную вещь. Брюшко длинного сгибателя пальцев располагается, как вы помните, на голени, а сухожилие — на стопе. Мы прослеживаем, как мышца переходит в длинное, крепкое сухожилие, затем это сухожилие распадается на четыре более тонких сухожилия и..между ними снова появляются мышечные волокна. Это довольно странно, не так ли?
На самом деле, всё правильно, потому что мы видим червеобразные мышцы — небольшие мышечные пучки, которые начинаются от сухожилий длинного сгибателя пальцев, а вплетаются в тыльные фасции 2-5 пальцев.
Кстати, эти тонкие, нежные мышцы довольно часто повреждаются во время препаровки, поэтому качественные препараты, на которых они видны — довольно редкая вещь. Повторяю иллюстрацию мышц стопы без моих стрелок, чтобы вы могли самостоятельно сориентироваться и найти червеобразные мышцы:
Начало: сухожилие длинного сгибателя пальцев (индивидуальное для каждой мышцы);
Прикрепление: тыльная фасция 2-5 пальцев стопы (червеобразные мышцы огибают плюснефаланговые суставы и переходят на тыльную сторону стопы);
Функция:сгибание проксимальный фаланг и разгибание дистальных фаланг 2-5 пальцев стопы.
Подошвенные межкостные мышцы (musculi interossei plantares)
Как вы помните, в предыдущей статье мы разбирали мышцы тыла стопы. И там вы видели межкостные мышцы, которые лежат между плюсневыми костями. На подошве такие мышцы также имеются — как вы понимаете, это самый глубокий слой подошвенных мышц.
В атласе Синельникова есть иллюстрация этого слоя, но меня до сих пор очень смущают подписи, в которых подошвенные межкостные мышцы перемежаются с тыльными. К сожалению, сейчас кафедра нормальной анатомии моего университета закрыта на карантин (как и весь мир), поэтому мне не с кем проконсультироваться. Я просто прикреплю эту иллюстрацию из атласа Синельникова:
Зато нам на помощь спешит атлас Грея. Не зря он считается мировой классикой анатомии. В этом атласе есть отличный рисунок, на котором мы можем рассмотреть подошвенные межкостные мышцы:
Начало: медиальная сторона 3-5 плюсневых костей;
Прикрепление: основание проксимальных фаланг пальцев;
Функция: сгибание проксимальных и разгибание остальных фаланг 3-5 пальцев стопы. Приведение 3-5 пальцев стопы ко второму пальцу.
Давайте завершим нашу табличку, в которой мы рассматривали мышцы стопы:
Повреждение сухожилий кисти
Клинические проявления и тактика лечения при повреждении сухожилий кисти зависят от локализации раны, ее загрязненности и степени повреждения мягких тканей. При чистой, ровной (обычно – резаной) ране и хорошем питании мягких тканей кисти (отсутствии сопутствующего повреждения артерий) выполняют первичный шов сухожилия. Чем раньше проведена операция, тем выше шансы на хорошее заживление раны и восстановление функции сухожилия. Оптимальное время для операции – в течение первых 6 часов после травмы. Крайний срок, в течение которого возможен первичный шов сухожилия – 24 часа с момента повреждения.
В травматологии восстановление функции пальцев при повреждении сухожилий кисти – сложное хирургическое вмешательство, которое нередко требует применения микрохирургических техник. Операцию выполняют под жгутом, с минимальной травматизацией тканей, под местной или проводниковой анестезией (чтобы пациент мог по команде сгибать пальцы во время проверки восстановления сухожилий). В послеоперационном периоде руку обязательно фиксируют гипсовой повязкой.
При обширных повреждениях мягких тканей (рваные раны, разможжение и т. д.), значительном загрязнении раны и позднем обращении к травматологу при повреждении сухожилий кисти выполняют отсроченный вторичный шов сухожилия. Операцию проводят в как можно более ранние сроки после полного заживления раны.
Изолированное повреждение сухожилия глубокого сгибателя.
Возникает только при ранении в области ногтевой фаланги. Пациент не может согнуть сустав, расположенный между ногтевой и средней фалангами. Если в ходе операции удается обнаружить проксимальный конец глубокого сгибателя, сухожилие сшивают. В случае, когда проксимальный конец найти не удается, периферический конец сгибателя подшивают к кости средней фаланги.
Изолированное повреждение сухожилия поверхностного сгибателя.
Возможно при ранении пальцев (за исключением ногтевой фаланги), повреждении ладонной поверхности кисти на любом уровне и ранении нижней трети предплечья. Больной не может согнуть сустав, расположенный между средней и основной фалангами. В ходе операции находят проксимальный конец сухожилия. При необходимости делают дополнительный разрез на ладони, через который центральный конец сухожилия с помощью проводника выводят в периферическую рану.
Если концы сухожилия разможжены или разволокнены, их иссекают. Для того, чтобы предотвратить послеоперационную сгибательную контрактуру, выполняют операции по удлинению сухожилия в сухожильно-мышечной части или его Z-образному удлинению проксимальнее области повреждения. При ранах в области средней и основной фаланг пальцев, а, особенно часто – при ране в области ладони наблюдается одновременное повреждение глубокого и поверхностного сгибателей.
Повреждение сухожилий обеих сгибателей.
Отсутствует сгибание в проксимальном и дистальном межфаланговом суставе. Восстанавливают только сухожилия глубокого сгибателя. Концы сухожилий поверхностных сгибателей иссекают. При ранениях нижней трети предплечья повреждение сухожилий сгибателей нередко сочетается с нарушением целостности вен, локтевого и срединного нервов, локтевой и лучевой артерии, сухожилий лучевого и локтевого сгибателей кисти.
Повреждение сухожилий разгибателей.
Если нарушение целостности сухожилия разгибателей наступило в результате открытой травмы (ранения), концы сухожилия сшивают. При подкожном разрыве разгибателя в течение первых трех недель после травмы оперативное вмешательство не требуется. Палец выводят в положение переразгибания и фиксируют гипсовой лонгетой на 6 недель.
Профилактика будущих проблем
Есть ряд шагов, которые вы можете предпринять, чтобы предотвратить обострения. Наиболее важным шагом, который вы можете предпринять, является изменение любой конкретной деятельности, которая, как представляется, усугубляет ваше состояние. Это может означать корректировку способа подъема или регулировки захвата. Изменение положения рук при выполнении действий может гарантировать, что ни одно сухожилие не займет слишком много нагрузки.
- Ношение шины во время действий, которые раздражают ваш тендинит, может быть полезным, но это также может быть громоздким. Разумеется, простой способ обертывания или скобки может быть простым способом избежать симптомов.
- Будьте осторожны, принимая лекарства, так как иногда это может просто прикрыть симптомы, когда вам может быть лучше, если вы сможете оценить, когда вы переусердствуете.
- Нежное растягивание и нагрев перед нагрузкой и холод после нее может успокоить любое воспаление.
Если вы не можете контролировать симптомы, возможно, пора обратиться к врачу.
Наружный тендинит — общее заболевание, которое испытает большинство людей в какой-то момент вашей жизни. Выполнение нескольких простых шагов на ранней стадии в состоянии может помочь предотвратить появление симптомов.
Если у вас возникли проблемы с тендинитом запястья, работайте с мануальщиком чтобы разработать программу для предотвращения повторяющихся проблем!
Причины хруста в шейном отделе
Как было сказано выше, причин к возникновению неприятного хруста в шейном отделе может быть множество, но каждая из них должна быть тщательно проанализирована специалистом, который поможет подобрать вам соответствующее лечение. Чем опасен остеохондроз шейного отдела? Вот основные причины:
- Гипермобильность позвоночных дисков, которая наблюдается у людей худощавого телосложения. Данная причина доставляет моральный и психологический дискомфорт, но никак не влияет на возникновение болезней позвоночника и их возможные осложнения.
- У спортсменов наблюдается диссоциация сгибающих и разгибающих мышц (антагонисты). После предварительных физических нагрузок и разогрева хруст в шее может пропадать, но со временем проявляется снова.
- Еще одна распространенная причина – увеличение содержания кальция в сухожилиях и в связках. Его повышенное содержание на суставных поверхностях костей является распространенной причиной возникновения хруста в шее. Хуже всего то, что позвоночник начинает испытывать повышенные нагрузки. Истирание межпозвоночных дисков приводит к нелинейным движениям со специфичным хрустом.
- Нарушение осанки (лордоз, сколиоз и кифоз) также является причиной хруста в шейном отделе. Нарушается работа мышц спины и шеи, костные и суставные элементы начинают функционировать в несвойственном для них режиме.
- Остеофиты или как их называют специалисты – костные образования, могут развиваться на фоне дистрофии мышечной ткани с дальнейшим возникновением хруста в шее.
- Слабо развитая мышечная система шейного отдела подвержена подвывихам дугоотросчатых отростков, что может доставлять не только болевые ощущения пациенту, но и приводит к хрусту в шее. Даже в спокойных условиях и без резких движений вы можете чувствовать ноющую боль, которую сложно унять даже обезболивающими средствами. Рекомендуется класть голову на ровную и плотную поверхность, чтобы в течение 10-15 минут вы могли расслабиться и отдохнуть.
- Дегенерация мелких позвоночных дисков (известно под названием унковертебральный артроз) – еще одна распространенная причина возникновения хруста в шее. Вызывается неправильным подъемом тяжестей, постоянными нагрузками на позвоночник во время занятия спортом.
- У детей достаточно распространенная причина хруста в шее – это аномальное и неправильное развитие соединительной ткани.
Перечисленные причины могут быть дополнены другими аспектами и особенностями, которые могут проявиться у человека в любой момент.
Онемение рук или так называемые «мурашки» — еще одни типичные признаки развивающегося остеохондроза шейного отдела позвоночника, который следует лечить с учетом наших рекомендаций.
Если вы начали замечать у себя проявление хотя бы одной из них – незамедлительно обращайтесь к врачу, чтобы получить своевременное лечение.
Как работают мышцы
Сгибатели и разгибатели, работают, напрягаясь. Они перемещают все тело или отдельные его элементы, делая работу в динамике при беге, ходьбе или поднятии предметов. Работа статическая выполняется при сохранении той или иной позы, удерживании предмета.
Оба вида деятельности могут выполняться той же мускулатурой.
Сокращаясь, они подобно рычагам воздействуют на кости. Каждый сустав движется благодаря мышечной массе, крепящейся по сторонам. Какая мышца является сгибателем, а какая – разгибателем, зависит от ситуации.
Когда рука сгибается, сокращается 2-главая мышца плеча, а расслабляется – 3-главая. Как правило, разгибающие экстензоры расположены сзади, а сгибающие флексторы – перед суставом. Лишь в голеностопе и суставе колена они крепятся в обратном порядке.
Есть также абдукторы, находящиеся от сустава снаружи и отводящие ту или иную часть тела, и аддукторы, находящиеся кнутри и, наоборот, приводящие. Вращают мышцы, которые лежат поперечно или косо относительно вертикали (супинаторы – наружу, пронаторы – кнутри).
Каждое движение выполняется отдельной мышечной группой. Те из них, что движутся в едином направлении – синергисты, напротив – антагонисты. Все группы работают согласованно, сокращаясь и расслабляясь в нужные моменты.
За пуск каждой мышечной разновидности отвечают сигналы нервов, идущие со скоростью в два десятка импульсов за секунду. В каждой из них – свое количество окончаний нервов. Например, в глазах их очень много, а в бедре – мало. Неравномерны и связи коры полушарий с мышечными группами. Размеры зон зависят не от массы ткани-адресата, а от сложности и тонкости итоговых перемещений.
Каждая мышца по одним нервам получает мозговые импульсы, по другим – регулировку питания.
Все это согласовано с регуляцией снабжения ее кровью. Тончайшее управление активностью мускулатуры осуществляется за счет регулировки развиваемого ею напряжения. При этом меняется либо количество волокон, работающих в мышце, либо частота подходящих к ним нервных импульсов. В итоге обеспечивается плавность и согласованность всех сокращений.
Лечение
При повреждении разгибателей возможно два варианта лечения: консервативный и хирургический. Повреждения на уровне пальцев можно вылечить и без операции, но при условии длительного ношения гипса или пластиковой шины. Во всех остальных случаях, также как и при травмах сухожилий сгибателей показано оперативное лечение. Операция представляет собой сложное хирургическое вмешательство, зачастую с применением микрохирургических техник. Она заключается в рассечении кожных покровов и сшивании концов разорванного сухожилия под местной или проводниковой анестезией. В послеоперационном периоде руку в обязательном порядке фиксируют гипсовой повязкой.
При разможжении или разволокнении концов сухожилий их иссекают. Во избежание послеоперационной сгибательной контрактуры, проводят операции по удлинению сухожилия в сухожильно-мышечной части или его Z-образному удлинению проксимальнее области повреждения.
В некоторых случаях при застарелых повреждениях сухожилий сгибателей пальцев (наличие дефектов сухожилия длиной 2 и более сантиметров) пациенту показана пластика сухожилий, либо пластика с предварительным формированием сухожильного канала при помощи временного эндопротезирования сухожилия силиконовым эндопротезом. Чаще всего пластика проводится совместно с другими оперативными вмешательствами (ревизия сухожилий, тенолиз и т. д.).
После любого метода лечения повреждений разгибателей и сгибателей пальцев кисти руки необходима реабилитация. За 3-5 недель сухожилия срастаются достаточно прочно, после этого можно снимать гипсовую повязку и под присмотром врача начинать восстановительные процедуры.
Восстановление всех необходимых функций пальцев рук включает: лечебную физкультуру по разработке руки, физиотерапевтические процедуры, массаж, солевые ванны и другие процедуры по назначению врача.
Применение народных средств
Как избавиться от болей в руках
Существует несколько подходов к лечению:
- воспаление и болевой синдром устраняют с помощью стероидных и нестероидных противовоспалительных средств;
- при необходимости используют препараты для укрепления хрящей;
- на больной сустав накладывают шину или лонгету для обеспечения его покоя;
- назначаются физиотерапевтические процедуры;
- регулярно необходимо выполнять упражнения лечебной физкультуры;
- если болезнь вызвана общим заболеванием организма (гонорея, ревматизм, бруцеллез), то проводится соответствующее лечение;
- в случае необходимости выполняется операция на суставе.
Если болят руки при беременности, то следует:
- при возникновении ночной боли рекомендуется сменить положение тела для сна;
- во сне нельзя подкладывать руку под голову;
- чтобы вернуть рукам чувствительность при онемении, нужно потрясти ними;
- полезно выполнять упражнения: сжимать и разжимать пальцы (если это не сопровождается усилением боли);
- стоит отказаться от работы, которая предполагает постоянное движение пальцев.
Он может назначить прием витаминов, ношение в ночное время шины на запястье, которая уменьшит мышечное напряжение и давление на нерв.
В крайнем случае, проводится операция.
Причины нарушения функций мышц
Разгибатели стопы могут терять силу или подвергаться другим разрушительным воздействиям по ряду причин:
- атрофия с возрастом из-за нарушения процесса питания тканей,
- патологии в работе эндокринной системы,
- болезни соединительной ткани,
- ферментопатия,
- полиневриты,
- осложнения после травм,
- слишком большие физические нагрузки.
Главной причиной поражения является тендинит. Это воспалительное заболевание сухожилий, которое может затронуть и близлежащие мышечные ткани. Дистрофическое разрушение может перейти в хроническое состояние, что очень опасно и практически неизлечимо.
Также боли в стопе могут возникнуть из-за отложения солей и образования наростов на костной ткани. Причиной этому может быть прием определенных препаратов и т.д.
Фотогалерея
Повреждения связок большого пальца стопы
При повреждениях первого плюсне-фалангового сустава или большого пальца боль и отек сначала могут быть выражены относительно незначительно, однако в течение первых суток они обычно усиливаются, и на следующий день спортсмен приходит на тренировку уже хромающим.
Для того, чтобы выбрать наиболее оптимальную тактику лечения и так или иначе оценить его прогноз, врачи пользуются специальной классификацией.
Повреждения 1 степени характеризуются перерастяжением капсулы и связок первого плюсне-фалангового сустава.
Пациенты предъявляют жалобы на боль по подошвенной и внутренней поверхности первого пальца, отек выражен минимально, кровоизлияния (синяки) отсутствуют.
Движения в суставе ограничены незначительно, и спортсмены обычно сохраняют возможность нагружать стопу и продолжать тренировки, хотя и с некоторыми болевыми ощущениями.
Повреждения 2 степени характеризуются частичным разрывом капсулы и связок первого пальца.
Болезненность более интенсивная, выражены отек и кровоизлияния. Болевые ощущения и защитные реакции приводят к некоторому ограничению движений в суставе.
Спортсмены жалуются на умеренно выраженную боль и хромоту. Тренироваться на нормальном уровне они не могут.
Повреждения 3 степени — это полные разрывы, приводящие к выраженному болевому синдрому, отеку и кровоизлияниям.
Локально отмечается выраженная болезненность как вдоль подошвенной, так и тыльной поверхности большого пальца и первого плюсне-фалангового сустава.
Повреждение третье степени приводит к разрыву подошвенной пластинки. Во многих случаях данный тип повреждения характеризуются вывихом большого пальца в первом плюсне-фаланговом суставе последующим самопроизвольным его вправлением.
Практически всегда развивается выраженное ограничение движений в суставе. Спортсмены в подобных ситуациях не могут нагружать внутреннюю поверхность стопы и конечно же не могут продолжать тренировки.
Рентгенограмма стопы в прямой проекции профессионального футболиста с признаками выраженной миграции сесамовидных костей.
Хроническое повреждение связок первого плюсне-фалангового сустава является следствием острого его повреждения, которое в свое время было пропущено или не получило должного внимания как со стороны врачей, так и самого спортсмена.
Это состояние характеризуется длительно сохраняющимся болевым синдромом в области плюсне-фалангового сустава и контрактурой большого пальца.
В связи отсутствием подошвенных стабилизаторов сустава развивается тыльный подвывих большого пальца.
На фоне рубцовых изменений первого плюсне-фалангового сустава может формировать hallux rigidus, проявляющийся выраженным ограничением подвижности большого пальца.
При тяжелых повреждениях связок первого пальца выполняется стандартная рентгенография для исключения возможных костных повреждений, будь то отрывы капсулы сустава с костными фрагментами, переломы сесамовидных костей, расхождение или миграция сесамовидных костей.
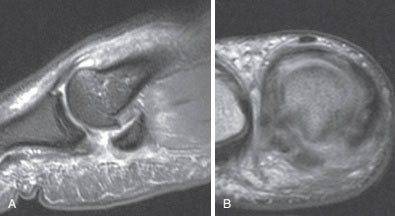
Мы в качестве наиболее информативного метода визуализации связочных и остеохондральных повреждений рассматриваем МРТ.
МРТ позволяют достаточно четко увидеть все типы повреждений и более точно локализовать возможные разрывы связок и капсулы и спланировать хирургическое вмешательство.
МРТ при тяжелом повреждении связок первого пальца. А, На МРТ видны признаки разрыва связок и смещение сесамовидной кости. В, На МРТ видны признаки полного разрыва медиальной коллатеральной связки при сохранении целостности аналогичной латеральной связки.
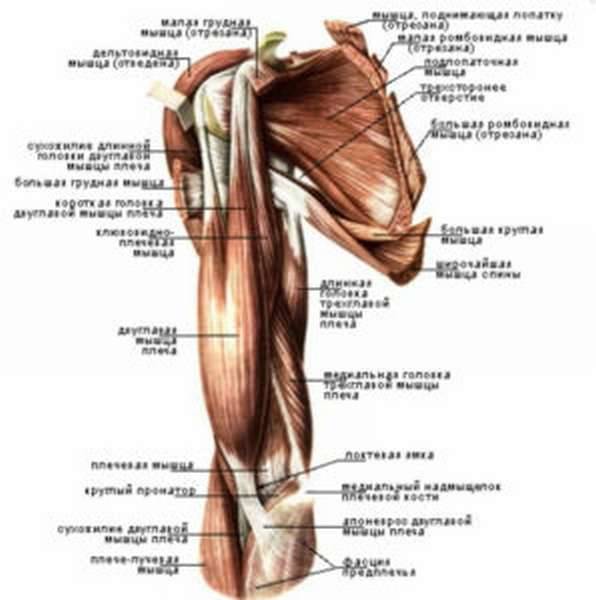
Строение плеча человека
В данной группе есть два вида мышц:
- собственно, плечевые мускулы, идущие от дельтовидных до локтя,
- мускулы предплечья, стартующие от локтя и включающие в себя все мышцы до края пальцев.
Используемые человеком сгибатели расположены спереди и включают мышцы:
- бицепс,
- клювовидно-плечевую,
- плечевую,
Разгибатели находятся сзади, включают:
- локтевую,
- трицепс.
Сгибатели руки
Сгибатели рук распределяются по зонам. Они отвечают:
- плечевые – за предплечье,
- бицепсы – за плечевой и локтевой суставы, вращения и повороты,
- клювовидно-плечевые – за сгибание и поворот в тех же суставах.
Сгибатели же кисти находятся ниже.
Разгибатели руки
К разгибателям руки относятся трицепсы, называемые также трехглавыми плечевыми мышцами и состоящие из головок:
- латеральной,
- медиальной,
- длинной.
Трицепсы, разгибая руки в локте и плече, предплечье, приводят их также к туловищу. Локтевая мускулатура помогает ему разгибать конечность в локте. Все сгибатели и разгибатели руки работают синхронно.
 Длинный разгибатель большого пальца
Длинный разгибатель большого пальца Мышца, приводящая большой палец стопы
Мышца, приводящая большой палец стопы Болят суставы пальцев рук. причины, виды болей. патологии, вызывающие болезненность. помощь при болях в суставах пальцев рук
Болят суставы пальцев рук. причины, виды болей. патологии, вызывающие болезненность. помощь при болях в суставах пальцев рук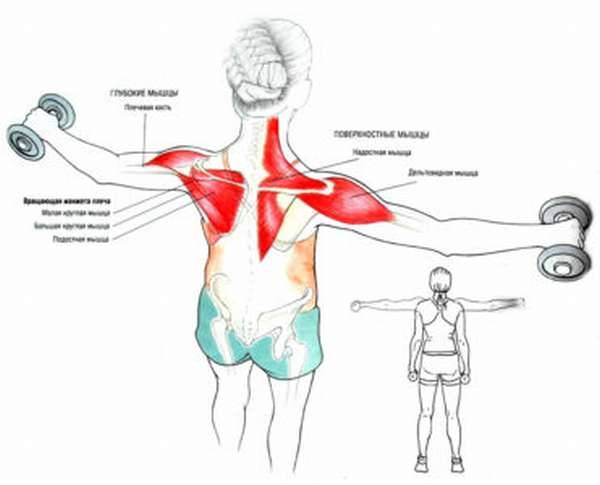

 Боль в суставах пальцев рук: причины и лечение, что делать если болят суставы пальцев
Боль в суставах пальцев рук: причины и лечение, что делать если болят суставы пальцев Упражнения для пальцев рук. упражнения для кистей рук и пальцев. набор упражнений для ежедневного использования
Упражнения для пальцев рук. упражнения для кистей рук и пальцев. набор упражнений для ежедневного использования На руках 10 пальцев. сколько пальцев на десяти руках? 1.10 2.50 3.100. - презентация
На руках 10 пальцев. сколько пальцев на десяти руках? 1.10 2.50 3.100. - презентация Как изготовить ловушку для пальцев?
Как изготовить ловушку для пальцев?