Содержание
Рахит у взрослых
Хоть данное заболевание чаще всего встречается у детей, в некоторых случаях его диагностируют и у взрослых.
Причины возникновения Рахита у взрослых
Причины возникновения рахита у взрослых пациентов несколько отличаются от стандартного набора. Основной причиной развития, по-прежнему, является дефицит витамина D в организме
Однако, факторы влияющие на развитие данного недостатка столь важного для обменных процессов витамина будут отличаться от детских
Так к дополнительным причинам, провоцирующим рахит у взрослого человека, относятся такие факторы, как:
- неподвижный образ жизни, постоянное пребывание в замкнутом, плохо проветриваемом пространстве;
- игнорирование пребывания на свежем воздухе;
- несбалансированное питание, отсутствие продуктов насыщенных кальцием и витаминами;
- старческое разрушение костей;
- вирусные заболевания, негативно отражающиеся на костной ткани;
- ранее перенесенный в детстве рахит;
- гормональный сбой.
Признаки развития заболевания Рахита
Симптомы такого заболевания, как рахит, у взрослых пациентов проявляется достаточно незаметно. Нередко происходит так, что диагностировать болезнь удается только по результатам анализов и рентгеновского обследования скелета. Только в данном случае можно увидеть значительно уменьшение плотности костной ткани пациента, а также, по результатам анализов, отметить недостаток в крови кальция и фосфора, а также повышенное содержание фосфора в моче пациента. Именно такие клинические показатели и характеризуют картину проявления рахита у взрослых пациентов.
Что же касается физиологических симптомов болезни, то они крайне разнообразны, что могут свидетельствовать не об одном недуге владельца. Первые признаки рахита, говорящие о развитии в организме начальной стадии заболевания, порой достаточно просто перепутать с возрастными заболеваниями, так как возникает рахит у взрослых, чаще всего, в преклонном возрасте. Среди симптомов прогрессирующего заболевания, как правило, наблюдаются такие признаки, как:
- сниженная защитная реакция организма, в связи с чем, частые возникновения вирусных заболеваний;
- в связи с низким содержанием гемоглобина в крови, часто наблюдается анемия;
- болезненная бледность кожных покровов;
- состояние общей слабости организма;
- проблемы с желудочно-кишечным трактом (запоры);
- ноющая боль в костях таза, поясницы, грудного отдела и плеч.
Патогенез и патологическая анатомия
Для нормальной минерализации костной ткани необходимы достаточная концентрация кальция и фосфата в очагах минерализации и сохранность метаболических и транспортных функций остеобластов и хондроцитов, образование центров кристаллизации на волокнах коллагена (возможно, путем фосфорилирования или другой модификации его молекул) и низкая концентрация ингибиторов минерализации, например агрегатов протеогликанов и неорганического пирофосфата. Пока не удалось установить, каким образом неколлагеновые белки органического матрикса (например, остеокальцин, остеонектин и фосфосиалопротеины), синтезируемые остеобластами, участвуют в минерализации костной ткани; известно только, что все они связывают ионы кальция.
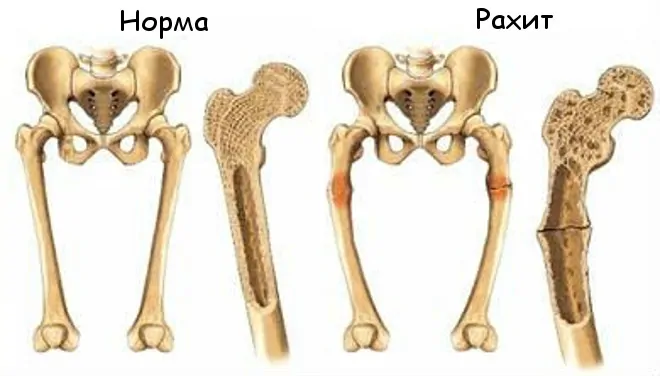
При обызвествлении хряща минерализация начинается в мембранных внеклеточных везикулах. Если остеобласты синтезируют компоненты матрикса с измененной структурой, минерализация костной ткани нарушается и развиваются рахит или остеомаляция. Если нарушения минерализации сохраняются, образование органического матрикса тоже постепенно снижается. В результате в костях увеличивается доля костных балок, покрытых слабоминерализованной костной тканью, наблюдаются накопление органического матрикса и утолщение его прослоек (в норме их толщина составляет 12—14 мкм) и снижение скорости минерализации костной ткани, которую определяют по расстоянию между фронтами кальцификации при исследовании костной ткани с тетрациклином или специальными красителями.
Измерить толщину прослоек органического матрикса и фронта кальцификации можно с помощью окраски препарата костной ткани гематоксилином и эозином; при этом минерализованные участки становятся фиолетовыми или синими, а прослойки органического матрикса — розовыми. Этим способом не всегда удается выявить легкую форму остеомаляции; для ее выявления можно воспользоваться трехцветной окраской тонких (3—5 мкм) недекальцинированных срезов по методу Массона в модификации Гольднера. Нарушение минерализации эпифизарного хряща при рахите приводит к расширению зон роста, нарушению упорядоченного расположения клеточных колонок и утолщению эпифизов. Под действием механических нагрузок происходит дугообразное искривление диафизов. В отсутствие лечения замедляется рост длинных трубчатых костей в длину.
Неизвестно, принимают ли витамин D1 1,25(OH)2D3 и кальцидиол непосредственное участие в минерализации костей при достаточной концентрации ионов кальция и фосфата. Активная форма витамина D — 1,25(OH)2D3 — регулирует всасывание кальция в кишечнике и, возможно, стимулирует образование остеокластов. При дефиците 1,25(OH)2D3 уменьшаются всасывание кальция и его мобилизация из костей, что вызывает гипокальциемию. В результате развиваются вторичный гиперпаратиреоз и гиперплазия паращитовидных желез.
Гиперпаратиреоз приводит к нормализации уровня кальция и увеличению экскреции фосфата с мочой, что вызывает гипофосфатемию и нарушение минерализации костной ткани. Гипокальциемия при тяжелом авитаминозе D усугубляет нарушение минерализации. Наконец, минерализация может нарушаться и в отсутствие 24,25(OH)2D3 — метаболита витамина D, непосредственно участвующего в перестройке кости.
Дефицит фосфата, например на фоне приема больших доз невсасывающихся антацидных средств или при снижении реабсорбции фосфата в почечных канальцах, — вполне достаточная причина для развития остеомаляции. Вторичного гиперпаратиреоза в этом случае обычно не бывает.
При гипофосфатемии минерализация костей нарушается, несмотря на увеличение активности почечной 1α-гидроксилазы. Впрочем, остеомаляция не всегда сопровождается гипофосфатемией. Например, при ХПН уровень фосфата в крови, как правило, не снижается, а повышается. У детей с гипофосфатазией (врожденной недостаточностью ЩФ) остеомаляция тоже не сопровождается снижением уровня фосфата в плазме. Следует отметить, что при ХПН иногда наблюдается накопление в костях алюминия, которое тоже может играть какую-то роль в нарушении минерализации.
Стадии рахита, диагностика, внешние проявления
В начальном периоде болезни
- беспокойство
- раздражительность
- нарушения сна
- потливость
- Характерным симптомом является появление небольшого участка облысения на затылке. Это объясняется тем, что ребёнок постоянно трёт голову о подушку.
Разгар болезни (вторая стадия)
- Деформация рёбер и грудины напоминает куриный или килевидный вид.
- «Рахитические чётки». При общем осмотре ребенка можно заметить своеобразные утолщения у мест присоединения рёбер к грудине Данный симптом обуславливается разрастанием деминерализованной костной ткани рёбер у их присоединения к грудине.
- «Рахитические браслеты». Известный симптом — утолщение по краям длинных трубчатых костей — более заметный в области предплечья, возникает из-за того, что кости в этих местах начинает разрастаться в толщину.
- «Рахитический кифоз». Примерно в возрасте шести месяцев ребёнок становится активнее, начинает сидеть, ползать на коленях. В это время формируется физиологический грудной кифоз (выгибание позвоночника кзади на уровне грудных позвонков). Мягкость и податливость позвонков, при всё более возрастающей нагрузке, способствует патологическому искривлению позвоночного столба.
- Рахитическое искривление ног бывает двух типов: O-образно, X- образно. Эти изменения появляются к годовалому возрасту, когда ребёнок начинает ходить.
- Отчётливый резкий запах мочи. Нехватка кальция и фосфора ведёт к нарушению обмена аминокислот. В моче обнаруживают повышенное содержание аммиака фосфора и аминокислот. Это придаёт ей резкий запах.
Период выздоровленияПериод остаточных явленийСюда включаются:
- Нарушения работы дыхательной и сердечнососудистой систем из-за деформации грудной клетки.
- Осложнения в течение беременности и процессе родоразрешения. При рахите происходит искривление и сужение тазовых костей, что может потребовать операционного вмешательства при приёме родов.
- Кариес и приобретённая аномалия прикуса создают проблемы в процессе пережевывания пищи.
Лечение
Лечение рахита зависит от периода и степени тяжести болезни.
Специфическое лечение проводится препаратами витамина D.
Важное значение в лечении имеет рациональное питание, достаточное пребывание на свежем воздухе, проведение массажа и лечебной гимнастики, УФО, солнечные ванны, солевые и хвойные ванны, витаминотерапия и другие общеукрепляющие мероприятия. УФО и солнечные ванны нельзя принимать одновременно с витамином D.. Во время приёма витамина D и активной минерализации костей, при кальцийпеническом варианте, может возникнуть гипокальциемия, требующая назначения препаратов кальция
При фосфопеническом варианте назначается АТФ. Возможно назначение цитратной смеси, улучшающей всасывание кальция в кишечнике.
Во время приёма витамина D и активной минерализации костей, при кальцийпеническом варианте, может возникнуть гипокальциемия, требующая назначения препаратов кальция. При фосфопеническом варианте назначается АТФ. Возможно назначение цитратной смеси, улучшающей всасывание кальция в кишечнике.
Лечение рахита
Две наиболее важные формы витамина D – это, витамин D3 (холекальциферол) и витамин D2 (эргокальциферол). В отличие от витамина D3, человеческий организм не производит витамин D2, который он получает из витаминизированных продуктов питания или с помощью различных добавок. Водный раствор витамина D3, в отличие от масляного D2, в несколько раз быстрее всасывается и клинический эффект наступает уже через 5-7 дней после начала приема (10-14 дней при приеме D2). Также водный раствор D3 имеет более продолжительный эффект – сохраняется в организме до 3 месяцев (до 4-6 недель – у D2).
Детям из группы риска требуются специальные дозы витамина D (их определяет врач, но, как правило, это не меньше 1000 МЕ) в течение двух лет, исключая летний период.
Профилактическая курсовая доза витамина D составляет 200000—400000 ME, лечебная — от 600 000 до 1 000 000 ME. Препарат дозируется в зависимости от количества единиц, содержащихся в одной капле спиртового или масляного раствора витамина D2. Обычно в день назначают 400 ME витамина D.
Существует много режимов лечебного назначения витамина D.
Чаще всего используется терапевтический режим, при котором 2000—5000 ME эргокальциферола дают ребенку ежедневно на протяжении 4—8 нед. Сразу по окончании терапевтического курса эргокальциферол назначают в профилактической дозе — 400 МЕ/день в течение двух лет, а на третьем году жизни – только в зимнее время.
Так называемая stoss-терапия, или «толчковая» терапия, заключается в назначении 400 000—600 000 ME для приема через рот в один или более приемов (до 6) в течение 24 ч. При отсутствии ощутимого клинического эффекта лечение повторяют через 10—30 дней. Если спустя еще 3—4 нед не отмечается полного излечения (на основании биохимических исследований крови), то заболевание не является витамин D-дефицитным рахитом.
При проведении как стандартной, так и stoss-терапии возможно развитие гипокальциемии. Предотвратить ее можно назначением лактата или глюконата кальция в возрастной дозировке на протяжении первых 2 нед лечения. Если гипокальциемия обнаруживается до начала лечения, то пациента следует госпитализировать.
При терапии рахита питание должно быть направлено на нормализацию нарушенных обменных процессов
Важно обеспечить достаточное поступление белков и жиров, а также полноценный аминокислотный состав белков. При рахите часто встречаются нарушения витаминного обмена (помимо витамина D), особенно выраженные в отношении витаминов группы В и аскорбиновой кислоты
Первый из описанных способов является более физиологичным, а следовательно, предпочтительным.
Доза витамина D (D2- эргокальциферол и D3 – холекальциферол):Профилактика
- Недоношенные дети – 10—20 мкг/сут (400-800 МЕ/сут);
- Грудные дети – 10 мкг/сут (400 МЕ/сут)
- Подростки – 2,5 мкг/сут (100 МЕ/сут)
Лечение
- Ежедневный прием – 100 мкг/сут (4000 МЕ/сут) в течение 4 нед, затем ежедневно — профилактическая доза
- Курс «одной дозой» (stoss-терапия) – 10 мг (400 000 ME) перорально однократно. При отсутствии клинического эффекта повторить через 1 мес
Физиологическим потребностям соответствует продолжительный прием 400—1000 ME витамина D ежедневно начиная с конца неонатального периода (недоношенным детям назначается с двухнедельного возраста).
Наиболее распространенные препараты витамина D3: Аквадетрим и Вигантол.
Есть так же: Видехол; Витамин D3; Витамин D3 БОН; Витамин Д3; Колекальциферол; Остеокеа; Холекальциферокапс; Холекальциферол. Какой из препаратов выбрать, Вам подскажет ваш педиатр.
Важно!! Необходимо строго соблюдать все рекомендации по приему витамина D! Ни в коем случае нельзя давать этот препарат, не посоветовавшись с врачом. При лечении рахита витамин D назначается строго индивидуально в комплексе с другими препаратами
Длительность терапии и величину лечебной дозы определяет только врач!
Бесконтрольный прием витамина D приводит к риску развития интоксикации витамином D (нефрокаль-циноза).
Но к счастью, одна капля современного раствора содержит около 500 МЕ, то есть профилактическую дозу. А курс лечения составляет максимум 10 капель в сутки. При таком лечении случайная передозировка невозможна. Однако бывают и случаи передозировки.
Клиническая картина
Начальный период наиболее чётко начинает проявляться в возрасте 3—4 месяцев, однако первые симптомы могут возникать и раньше — в месяц-полтора, но они не специфичны и часто могут проходить мимо внимания родителей.
На первое место выступают неврологические и вегетативные изменения. Ребёнок проявляет беспокойство, капризность, нарушается сон — дети плохо засыпают и часто просыпаются, появляется пугливость, раздражительность, дети часто вздрагивают от громкого звука или яркого света. Заметно снижается аппетит — ребёнок с неохотой и на короткое время берёт грудь, вяло сосёт,— иногда бывают запоры. Кроме того, обращают на себя внимания такие вегетативные проявления как потливость, особенно во сне, и повышение сосудистой возбудимости кожи, которое проявляется в виде усиления интенсивности и длительности красного дермографизма. Наиболее интенсивно, вызывая у ребёнка сильный зуд, потеет волосистая часть головы, которой ребёнок постоянно трётся о подушку, это и приводит к специфичному для рахита облысению затылка
Также обращает на себя внимание характерный резкий и кислый запах пота. К этим проявлениям ещё может обнаруживаться и некоторое снижение тонуса мышц ребёнка
Костные изменения для начального периода рахита не характерны, однако иногда может обнаруживаться некоторая податливость краёв большого родничка. Начальный период болезни длится, как правило, от 2 до 4 недель.
В период реконвалесценции (выздоровления) постепенно исчезают клинические и лабораторные симптомы рахита.
Возникшие при рахите деформации скелета остаются и во взрослом возрасте: нарушение осанки, изменения грудной клетки, костей нижних конечностей. У женщин перенесённый в детстве рахит может быть причиной сужения малого таза, что может затруднить течение родов и потребовать проведение кесарева сечения.
Симптомы витамина Д-резистентного рахита у детей
Витамин Д-резистентный рахит может широко варьировать от форм, при которых единственным симптомом является гипофосфатемия, до форм, при которых гипофосфатемия сопровождается тяжелыми костными нарушениями.
- У большинства (в 2/з случаев) детей, больных фосфатдиабетом, изменения скелета выявляются на 2-м году жизни. Однако описаны раннее начало болезни (на первом году жизни) и поздняя манифестация костных изменений — в 7—11-летнем возрасте.
- Изменения скелета касаются главным образом нижних конечностей по типу варусных деформаций значительной степени выраженности.
- Реже варусно-вальгусного типа. Искривления затрагивают кости голеней и бедренные кости, следствием чего является возникновение характерной «утиной» походки.
- Масса тела детей при фосфат-диабете соответствует возрастной норме или даже превышает ее.
- Умственное развитие, как правило, не страдает.
- Среди костной системы в меньшей степени поражаются грудная клетка (с развитием «рахитических четок»), верхние конечности и тазовые кости.
- Однако почти у всех больных обнаруживают утолщения дистальных отделов трубчатых костей предплечий («рахитические браслетки») и деформации черепа.
- Характерная для обычного рахита мышечная гипотония при фосфат-диабете, как правило, отсутствует. У лиц, страдающих фосфат-диабетом, в юношеском возрасте наблюдается низкий рост (148—160 см).
- Преимущественное искривление костей нижних конечностей наряду с их утолщением придает больным псевдоатлетический, приземистый вид.
Причины и патогенез фосфат-диабета
Семейный гипофосфатемический рахит наследуется по X-сцепленному доминантному типу. Случаи спорадического приобретенного гипосфатемического рахита иногда ассоциированы с доброкачественными мезенхимальными опухолями (онкогенный рахит).
В основе заболевания лежит снижение реабсорбции фосфатов в проксимальных канальцах, что приводит к гипофосфатемии. Этот дефект развивается вследствие циркуляции фактора и связан с первичными аномалиями функции остеобластов. Также возникает снижение всасывания в кишечнике кальция и фосфатов. Нарушение минерализации костей в большей степени происходит изза низкого уровня фосфатов и дисфункции остеобластов, чем из-за низкого уровня кальция и повышения уровня паратгормона при кальций-дефицитном рахите. Поскольку уровень 1,25-дигидроксихолекальциферола (1,25-дигидроксивитамина D) нормальный или слегка пониженный, можно предположить наличие дефекта образования активных форм витамина D; в норме гипофосфатемия должна вызывать повышение уровня 1,25-дигидроксивитамина D.
Гипофосфатемический рахит (фосфат-диабет) развивается вследствие уменьшения реабсорбции фосфатов в проксимальных канальцах. Эту канальцевую дисфункцию наблюдают изолированно, тип наследования доминантный, сцепленный с X-хромосомой. Кроме того, фосфат-диабет – один из компонентов синдрома Фанкони.
Паранеопластический фосфат-диабет обусловлен продукцией паратгормонподобного фактора опухолевыми клетками.
Причины рахита и предрасполагающие факторы
Первая
- Наследственные нарушения обмена витамина D в организме
- Хронически протекающие заболевания печени
- Некоторые заболевания почек
Вторая
- Целиакия – это заболевание тонкого кишечника, при котором происходит отмирание (атрофия) ворсинок внутренней слизистой оболочки, необходимых для всасывания пищи.
- Муковисцидоз – наследственное заболевание. Поражает чаще бронхо-лёгочную систему и ЖКТ. При желудочно-кишечной форме болезни в основе лежит недостаточное образование ферментов пищеварительных желез, необходимых для переваривания пищи.
- Дисбактериоз кишечника, с длительно протекающей диареей. При неправильной организации кормления, нарушения правил гигиены, или после приема лекарственных средств (чаще антибиотиков).
К другим предрасполагающим факторам относят:
- Влияние экологических факторов. Загрязнение окружающей среды, в особенности солями тяжелых металлов ведёт к тяжелым последствиям не только в формировании костной ткани, но и всего организма. Соли свинца, цинка и др. могут встраиваться в костную ткань и приводить к нарушению функции опорно-двигательного аппарата.
- Искусственное вскармливание. В коровьем молоке и в искусственных неадаптированных смесях содержится примерно в 2-3 раза меньше витамина D.
- Позднее введение докорма и прикорма. Грудным детям без патологий и родившимся в срок, начиная, с полугодовалого возраста начинают постепенно вводить в рацион дополнительные продукты питания. Несбалансированное питание зачастую приводит к появлению рахита.
- Недостаточная двигательная активность. Питание костей осуществляется посредством, подходящим к ним кровеносным сосудам. Мышечная активность способствует лучшему кровоснабжению костного аппарата. Вследствие различных причин: перенесенной внутриутробной инфекции, недоношенности, внутриродовой травмы головного мозга и др., замедляется или нарушается развитие нервной системы, а вместе с ней и мышечной двигательной активности. Начиная с трёхмесячного возраста ребёнку необходимо периодически выполнять специальную гимнастику и массаж соответственно возрасту.
- Длительное медикаментозное лечение. Некоторые препараты (фенобарбитал, дифенин) ускоряют обмен веществ в печени, таким образом, вызывая дефицит витаминов, а именно витамина D.
Отдельно заслуживает внимание период внутриутробного развития. Развитие плода во многом зависит от того как проходила беременность и роды
Отложение запасов кальция и витамина D происходит в основном в последние месяцы беременности. Отсюда возникает вывод, что у недоношенных детей риск заболеть рахитом намного выше, чем у тех, кто родился в срок.
Лечение рахита
Диагностирует рахит врач-педиатр, который, как правило, после диагностики уже направляет на лечение к узким специалистам («Что такое рахит, признаки рахита у ребенка»).
Диагностировать рахит может только специалист
Важно! Определить рахит у малыша может только врач на основании симптоматики, анализов и рентген-исследований. Нельзя самостоятельно диагностировать заболевание и тем более заниматься его лечением
Это может привести к развитию серьезных осложнений.
Как правило, при лечении рахита врачи рекомендуют следующее:
- соблюдать режим сна и бодрствования;
- необходим здоровый сон;
- регулярно гулять на свежем воздухе (не менее 4-х часов в день, можно разделить на 2-3 прогулки);
- лечебную гимнастику;
- активное времяпрепровождение;
- массаж;
Массаж при рахите
- правильное питание;
- могут назначить ультрафиолетовое облучение.
Примечание: Необходимо принимать качественную здоровую пищу. Желательно сохранить грудное вскармливание. Если ребенок находится на искусственном вскармливании, то следует отдавать предпочтение качественным адаптированным смесям.
Рахит у недоношенных детей
Данное заболевание, диагностированное у ребенка, который родился преждевременно, лечится также как и у детей, родившихся в срок. Однако недоношенным малышам, которые находятся на искусственном вскармливании, необходимо давать специальную адаптированную детскую смесь, которая разработана именно для недоношенных деток.
Примечание: Также примерно с 2-х недель обычно назначаются лекарственные препараты, которые содержат не только витамин D, но и фосфор, кальций.
Препарат для лечения рахита
Для лечения такого заболевания как рахит необходимо в первую очередь восполнять витамин D в организме. Для этого необходимо принимать специальные препараты, при этом именно в целях лечения лучше отдавать предпочтение водным растворам, так как их применение снижает риск передозировки. Обычно для лечения рахита используют Холекальциферол.
Аквадетрим (Витамин D)
Важно! Необходимо строго выполнять все рекомендации врача и давать малышу ровно столько, сколько рекомендовано специалистом. Так как возможна передозировка витамина D, что может привести к негативным последствиям.. Обычно лечение заключается в увеличении дозы витамина D и пищевых добавок, содержащих кальций
Также врач может рекомендовать ношение специальных ортопедических корсетов, обуви. К сожалению, в некоторых случаях необходимо хирургическое вмешательство, например, при патологическом искривлении костей, позвоночника
Обычно лечение заключается в увеличении дозы витамина D и пищевых добавок, содержащих кальций. Также врач может рекомендовать ношение специальных ортопедических корсетов, обуви. К сожалению, в некоторых случаях необходимо хирургическое вмешательство, например, при патологическом искривлении костей, позвоночника.
Важно! Необходимо как можно раньше начать лечение рахита. Только правильное своевременное лечение может быть эффективным и поможет избежать развития осложнений.
 У детей развивается рахит при недостатке, витамин d
У детей развивается рахит при недостатке, витамин d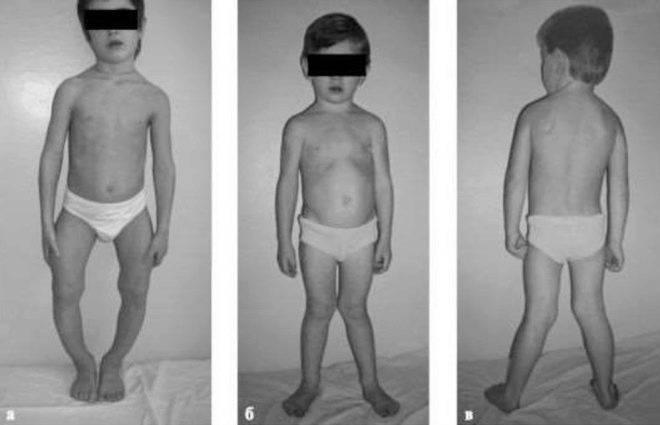 Рахит у детей: признаки, симптомы и лечение
Рахит у детей: признаки, симптомы и лечение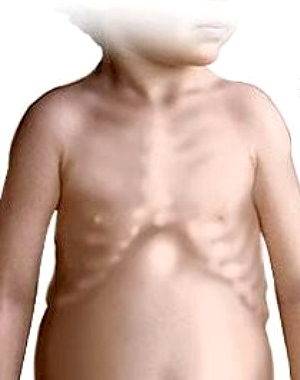 Как определить первые признаки рахита у грудничка и вылечить ребенка?
Как определить первые признаки рахита у грудничка и вылечить ребенка?

 Профилактика рахита
Профилактика рахита О рахите расскажу
О рахите расскажу Рахит. причины заболевания, диагностика и лечение
Рахит. причины заболевания, диагностика и лечение