Содержание
Идти к врачу или лечить дома?
Подагра – коварное заболевание. Проявляется она внезапно и застает человека врасплох. Боль настолько сильная и мучительная, что человек не может ни о чем другом думать. Если Вы ранее сталкивались с подагрой и Вам знакомы ее симптомы, то наверняка знаете, как и чем лечить недуг. Но если Вы не уверены в диагнозе, то приступать самостоятельно к лечению не стоит. Это может только навредить. В любом случае обратитесь за медицинской помощью.
Подагра – это заболевание суставов, поэтому может потребоваться консультация нескольких врачей:
- травматолога;
- ортопеда;
- хирурга;
- артролога;
- терапевта.
Медлить нельзя, если боль в суставе сопровождается высокой температурой тела, недомоганием, скачками артериального давления, ознобом.
Если подтвержден диагноз «подагра», лечение в период обострения можно проводить в домашних условиях.
При приступе подагры необходимо обратится за медицинской помощью
Лечение представляет собой комплекс мер. При обострении до осмотра врача необходимо:
- соблюдать постельный режим;
- на область пораженного сустава можно приложить капустный лист или примочку с мазью Вишневского;
- выпить анальгетик;
- подложить под зону больного сустава небольшой валик или подушку;
- пить как можно больше жидкости;
- соблюдать диету.
Приступ подагры: как снять боль в домашних условяих
При приступе подагры основную роль играет кристаллизация солей мочевой кислоты, находящихся внутри суставной сумки. Эти вещества, пребывая в растворенном состоянии, быстро приобретают форму кристаллов, вызывая раздражение окружающих тканей.
До сих пор механизм данного явления остается до конца неизученным. Считается, что кристаллизация уратов происходит под воздействием иммунных клеток организма. Они воспринимают соли мочевой кислоты как инородные вещества и пытаются бороться с ними.
Таким образом, симптомы подагры появляются в результате стойкого повышения уровня уратов в крови. Это происходит по одной из двух причин:
- здоровые почки не могут вывести чрезмерное количество мочевой кислоты;
- больные почки не справляются с обычным уровнем уратов, которые из-за этого остаются в организме.
Провоцирующим фактором может стать питание. Употребление большого количества жирного мяса и рыбы, злоупотребление кофе и алкоголем способствуют появлению подагрических приступов. Обострения заболевания характеризуются болями и отеками в месте пораженных суставов. Сколько длится приступ? Обычно все проявления болезни обостряются вечером, к утру понемногу стихая.
Теперь поговорим о том, чем снять боль при подагре на ногах и не только.
Первая помощь
Как снять приступ подагры на ноге? Основным средством, которое поможет быстро облегчить боль, является колхицин. Болеутоляющие при этом практически не дают никакого эффекта.
Лечение колхицином направлено на снижение иммунного ответа организма. Соли мочевой кислоты из кристаллов переходят обратно в жидкое состояние, что приводит к облегчению болевых ощущений. Также спадет отек и сустав вернется к своим прежним размерам. Пропадет и возникшее на месте воспаления покраснение.
Неотложная помощь при остром приступе подагры – компрессы с мазью Вишневского. Делать это лучше всего после охлаждения сустава льдом. Это повысит эффективность лечения колхицином и будет способствовать быстрейшему снятию симптомов.
Первая помощь при подагре помогает временно облегчить состояние пациентов. Однако эта болезнь требует более длительного и комплексного лечения. Так что делать, если приступы случаются не так уж редко?
Медикаментозные методы
Эффективными препаратами, которые очень часто применяются для лечения подагры, являются НПВС – нестероидные противовоспалительные средства. Обычно курсы их применения длятся две недели, к ним прибегают при частых острых приступах.
К медикаментам данного типа можно отнести «Бутадион», «Диклофенак», «Индометацин» и другие. При назначении средств от подагры врач должен преследовать две цели: препараты должны быть подобраны так, чтобы они помогали снять боль при подагре в домашних условиях, а также снижали общий уровень мочевой кислоты в кровотоке.
Вы уже знаете, как снять острый приступ подагры. А какие же медикаменты помогут снизить количество уратов в организме? К таким препаратам относятся:
- «Аллопуринол»;
- «Тиопуринол»;
- оротовая кислота;
- «Милурит» и др.
Лечить подагру можно не только таблетками. Огромную роль играет также диета. От питания пациента во многом зависит, насколько часто он будет сталкиваться с проявлениями болезни.
Диета при подагре направлена на снижение поступления продуктов с высоким содержанием пуринов. Мясо и жирная рыба относятся к нежелательным продуктам. К соблюдению диеты следует отнестись серьезно, ведь то, сколько длится приступ подагры, зависит от уровня уратов, а он, в свою очередь, напрямую связан с режимом питания.
Кроме диеты и медикаментов, существуют также специальные процедуры, снимающие боль и помогающие улучшить состояние суставов. Симптомы подагры снимут:
- УВЧ-терапия;
- электрофорез с применением новокаина и бишофита;
- лазеротерапия и т. д.
Эти методы лечения способствуют скорому снятию симптомов заболевания, а также восстановлению поврежденных суставов.
«Лечение и симптомы подагры»
В этом видео специалист расскажет о том, какие симптомы бывают при подагре и как ее лечить.
Есть вопросы и нужны ответы? Задать вопрос специалисту
Гомеопатические
Преимущества данного вида — натуральность и отсутствие побочных реакций.
Живокост
Мазь однородной консистенции зеленоватого или светло-желтого оттенка с приятным запахом.
Аллантоин, основное вещество — уменьшает воспаление, боль. Восстанавливает повреждённые клетки. Хондроктин — устраняет отек. Олеорезин — усиливает кровообращение.
Наносят массажными движениями 1-3 раза на день. На ночь накладывают утепляющую повязку.
Траумель С
Мазь от белого до красно-белого оттенка со специфическим запахом.
Преимущества — применяют в лечении детей от рождения. Наносят тонким слоем 3-4 раза в сутки. При острой боли — 5-6 раз. Можно накладывать повязку. Вводят с фонофорезом. Курс — до 4 недель.
Симптомы обострения подагры
Как показывает практика, рассматриваемое заболевание медики разделяют на стадии, имеющие свою симптоматику:
- Бессимптомная гиперурикемия.
- Острый подагрический артрит.
- Моноартикулярная подагра.
- Полиартикулярная подагра.
- Межкритическая подагра.
- Хроническая подагра.
Симптомы обострения подагры, пожалуй, имеют наиболее выраженный симптоматийный окрас:
- Высокая интенсивность боли, локализующаяся в области суставов и смежных тканях.
- Боль усиливается при любом движении в проблемной зоне. Порой непереносимой является даже незначительная нагрузка. Например, одеяло, которым больной укрывается во время отдыха.
- Преимущественно болевой синдром донимает в ночное и утреннее время.
- Отечность сустава, в ряде случаев и соседних тканей.
- Рост температурных показателей локально в месте поражения.
- Гиперемия кожного покрова. Дерма становится гладкой и глянцевой.
- Возможен озноб и незначительное повышение температурных показателей всего тела.
- Ухудшение общего состояния организма и аппетита.
Преимущественно симптоматика затрагивает один сустав.
Первые признаки
Если говорить непосредственно о заболевании, то ее первые признаки проявляются возникновением и ростом в суставной области своеобразных наростов. При обострении болезни человек начинает ощущать в месте поражения нарастающую боль. Порой на нескольких болевых приступах обострение может и остановится. А возможно и дальнейшее развитие патологии, при котором постепенно начинает проявляться весь спектр патологической симптоматики.
Формы болезни
Различают несколько форм или стадий подагры:
- повышение уровня мочевой кислоты;
- подагрический артрит;
- ремиссионная подагра;
- тофусная подагра.
В 1-ю стадию отмечается увеличение МК в крови – гипеурикемия, приступов нет. Могут развиться признаки МКБ. Могут быть небольшие боли в суставах, длительность которых не превышает 3-4 часа. Если в это время правильно провести лечение, то возможно остановить дальнейшее развитие патологического процесса.
При подагрическом артрите соли МК скапливаются в синовиальной жидкости суставов. Чаще это наблюдается в I плюснефаланговых суставах. Помимо суставов стопы могут страдать коленные, голеностопные суставы, сочленения запястий, пальцев рук. Продолжительность приступа 1-2 суток.
Если не лечить заболевание, то увеличивается частота приступов подагры, уменьшается интервал между ними. Так возникает ремиссионная подагра. Приступы становится продолжительными и ярко выраженными. Может поражаться сразу несколько суставов. Обострения чаще возникают ночью, для них характерно внезапное начало и окончание.
Боль во время приступа носит выраженный характер. Она сравнима с зубной болью или потугами при родах.
Нарастание симптомов приступа подагры
В приступный период нужно выполнять следующие рекомендации:
- соблюдать постельный режим;
- употреблять много воды, это необходимо для выведения солей МК из организма;
- использовать НПВС для снятия болей;
- приложить холод на болезненную область;
- не допускать контакт с одеждой, обувью;
- соблюдать специальную диету.
Правила питания в период обострения:
- ограничить мясо, бобовые, соль;
- исключить кофе, крепкий чай, алкоголь, острые приправы;
- употреблять большое количество овощей, фруктов, богатых клетчаткой;
- принимать растительные жиры;
- неограниченно есть каши, молочные продукты.
Медикаменты
При выраженных болях принимают НПВС в виде таблеток, уколов и мазей (анальгин, ибупрофен, найз, кеторол, напроксен, диклофенак). Ни в коем случае при подагре нельзя принимать аспирин (дейсвующее вещество ацетилсалициловая кислота) и другие препараты на его основе, так как он затрудняет выведение мочевой кислоты из организма.
Для снятия воспаления и боли применяют гормональные препараты на основе глюкокортикоидов (кортизон, преднизолон, триамциналон, бетаметаазон).
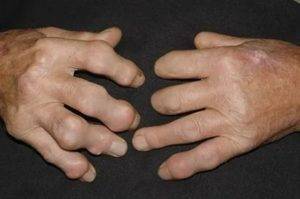
Подагрический отек пальца
Способствует уменьшению уровня мочевой кислоты препараты Аллопуринол, Фебуксостат, Колхицин (принимают внутрь в виде таблеток), Пеглотиказа (для внутривенного введения). Их назначают курсами при возникновении приступов.
Народные средства
В домашних условиях для снятия приступа подагры можно воспользоваться народными рецептами. Больному суставу придают возвышенное положение, для этого можно подложить под него небольшую подушечку.
На область воспаленных суставов прикладывают лист белокочанной капусты, лопуха. Помогут снять боль аппликации с белой глиной, медовые лепешки, компрессы из настойки сирени.
Противовоспалительное действие оказывают ванночки из отвара цветков ромашки (100г сырья на. 10 л воды), шалфея.
Очищает суставы отварной лис. Сначала зерна промывают, затем замачивают на ночь, потом отваривают на воде без добавления соли и масла. Принимают внутрь.
Гомеопатия
При остром приступе подагры поможет препарат ACONITE 30, ARNIKA 30, BELLADONNA 30. При хроническом течении болезни назначают AMMON. PHOS. 30. Эти препараты имеют вспомогательное значение, перед их применением необходимо проконсультироваться со специалистом.
Подагра – хроническое заболевание, поэтому для его правильного лечения необходимо соблюдать врачебные рекомендации не только во время приступа, но и в период ремиссии.
Лекарство от подагры
Медикаментозная составляющая курса лечения предполагает использование обезболивающих препаратов, нестероидных противовоспалительных средств, лекарств, действие которых заключается в нормализации обмена веществ организм человека. Комплекс можно разбить на два направления:
- лечение подагры;
- лечение острого приступа.
Метод того, как лечить подагру на ногах в домашних условиях, должен назначить врач, т. к. самолечение может привести к побочным эффектам. Для купирования приступа человек может принять Вольтарен, Ибупрофен, Нимулид, которые являются противовоспалительными препаратами. Лечить подагрическую атаку можно при помощи средства Колхицин, которое оказывает короткое действие. Помните, что чрезмерное употребление данных таблеток может оказать негативный эффект на работу кишечника, желудка, печени, свертываемость крови.
Эффективность медикаментов Кеналог, Дипроспан (стероидные гормоны) будет максимальной при внутрисуставном введении. Пероральный прием данных средств приводит к большому количеству побочных эффектов. Самым эффективным средством при обострении будет исключительно Колхицин, ведь он обеспечивает моментальное облегчение для больного. Лечиться данными препаратами можно только короткими 3-7-днеными курсами. На протяжении длительного времени при терапии заболевания для уменьшения уровня мочевой кислоты принимается Пуринол (Аллопуринол).
Мазь
Чтобы комплексно лечить подагру, необходимо, помимо пероральных медикаментов, использовать средства для местного нанесения. Это не самостоятельное направление, а часть общего лечения. Отличаются варианты мазей по оказываемому действию, эффективности. Как правило, используют следующие варианты:
- Бутадион. Наносится 3 раза за сутки тонким слоем на очаг болезненных ощущений. Можно использовать не более 10 дней подряд. Противопоказан при личной непереносимости компонентов мази, открытых ранах. Иногда может возникнуть зуд, покраснение, шелушение на месте нанесения.
- Фулфлекс. Тонким слоем мажется на воспаленный участок. За день хватит 3 нанесений, чтобы добиться необходимого эффекта. Запрещается использовать его при гиперчувствительности. Данных о побочных действиях нет.
- Диклофенак. Метод применения схож с остальными медикаментами данного типа: 2-3 раза за день, тонким слоем. Длительность применения назначается индивидуально в каждом случае. При открытых ранах, чувствительности к компонентам медикамента использовать его нельзя. Из побочных эффектов отмечается появление покраснения, крапивницы, зуда.
- Мазь Вишневского. Несколько раз за день на воспаленный участок мазь наносится тонким слоем. Побочных эффектов, противопоказаний нет.
- Кетопрофен. Консистенция медикамента – гель. Способ применения такой же, как у вышеописанных лекарств. Использование не допускается детям до 6 лет, во время беременности, при наличии свежих ран. Побочные эффекты: экзема, дерматит, кожная сыпь.
Прогноз
Чем чаще обострения – тем хуже прогноз.
Тяжелая подагра может оказаться летальной, так как воспаленность суставов на ее фоне – лишь одно из проявлений. Производные мочевой кислоты в виде кристаллов откладываются и на внутренних органах, что приводит к осложнениям со стороны сердечно-сосудистой и выделительной систем.
Из-за подагры способна развиться острая недостаточность левого желудочка, инфаркт миокарда, хроническая почечная недостаточность. Все перечисленные патологии могут стать фатальными.
Чтобы не допускать настолько тяжелой, опасной для жизни стадии подагры, нужно вовремя лечить приступы, а также строго соблюдать все правила, рекомендованные врачом, в периоды ремиссии.
Подагра в легкой форме имеет более благоприятный прогноз. Если начать лечение при первом же приступе, то можно добиться стойкой ремиссии на годы.
Причины и симптомы
Подагрический припадок развивается под влиянием определенных факторов. Чаще всего его провоцируют неправильное питание (обилие в рационе продуктов, содержащих пурины) и употребление спиртосодержащих напитков.
Прочими причинами приступа подагры являются:
- Чрезмерная физнагрузка.
- Наличие острого инфекционного заболевания.
- Сильная травма.
Приступ развивает резко и сопровождается такими симптомами:
- Расстройство дыхательной функции.
- Подташнивание.
- Учащенное сердцебиение.
- Нестерпимая суставная боль, которая усиливается в ночное время суток.
Болевой синдром локализуется чаще в зоне больших пальцев. Иногда в процесс вовлекаются межфаланговые, локтевые и коленные сочленения. Если не купировать приступ вовремя, состояние усугубится: боль будет сопровождать каждое движение. Для подагры характерно образование болезненных тофусов на локтях, кистях, стопах.
Диагностика острой подагры
На первый взгляд, диагностика острой подагры не вызывает трудностей: достаточно осмотреть сустав и выслушать жалобы пациента.
Для подтверждения диагноза врач назначает анализы: общий анализ крови, биохимический анализ крови (на количество мочевой кислоты в плазме), анализ мочи (суточный), анализ синовиальной жидкости (берется путем внутрисуставной аспирации).
Инструментальная диагностика включает рентгеновское обследование пораженных суставов, а также поляризационную микроскопию синовиальной полости и внутрисуставной жидкости, с помощью которой выявляются и визуализируются кристаллы мононатриевой соли мочевой кислоты или отложения солей. При необходимости врачи проводят ультразвуковое исследование пораженного сустава.
Наиболее важна дифференциальная диагностика для различения острой подагры и таких патологий суставов, как травматический или септический артриты, ревматоидный артрит, псеводоподагра, остеоартроз, анкилозирующий спондилоартрит, кальцифицирующий периартрит, пирофосфатная артропатия, саркоидоз.
Щелочная минеральная вода
Положительный эффект от водолечения обусловлен нормализацией кислотно-щелочной среды мочеполовой системы и нормализацией метаболических процессов, связанных с превращениями мочевой кислоты.
Отложившиеся микрокристаллы растворяются и выводятся мочевыводящими органами.
Положительная динамика отмечается только при условии регулярного длительного применения щелочных вод.
Также доказано, что водолечение повышает эффективность лекарственной терапии, благодаря чему увеличивается временной промежуток между приступами. Отмечается длительная ремиссия.
Применение минеральной воды возможно только с рекомендации врача
Повышенная предосторожность диктуется сложностью выбора конкретной марки и расчёта норм потребления
Максимальное количеств, безопасное для применения за одни сутки — 1л щелочного питья.
Для лучшего всасывания рекомендуется пить воду в тёплом виде, небольшими глотками.
Лечение начинают с небольших порций, постепенно прибавляя объем.
Суточную дозу разделяют на несколько приемов.
Первый из них рекомендован с утра, перед завтраком.
При приёме воды необходимо учитывать состояние пищеварительных органов. При наличии патологических состояний, сопровождающихся чрезмерным синтезом соляной кислоты (гиперсекрецией) питье принимают вместе с едой.
При наличии иных заболевания кишечника и желудка воду принимают после еды.
Для усиления терапевтического эффекта рекомендуется подкислять воду долькой лимона или настоем ягод шиповника.
Акватерапия запрещена при:
-
Мочекаменной болезни;
-
Сахарном диабете, зависящем от инъекций инсулина;
-
Хроническом пиелонефрите;
-
Нефропатии.
При подагре положительно зарекомендовала себя щелочная минеральная вода:
-
Лужанская №4;
-
Лужанская №3;
-
Ессентуки №17;
-
Ессентуки №4;
-
Боржоми;
-
Новотерская;
-
Славяновская;
-
Липецкая;
-
Архыз;
-
Нарзан;
-
Донат магний;
-
Лысогорская;
-
Смирновская;
-
Дилижан;
-
Джермук;
-
Набеглави;
-
Саирме;
-
Корнештская;
-
Драговская.
Их сбалансированный химический состав нормализует концентрацию мочевой кислоты в сыворотке крови.
Выводим мочевую кислоту
Самое первое действие, направленное на снижение неприятных проявлений во время приступа, снижение уровня мочевой кислоты, из-за которой, собственно, и развилась подагра. Начните с элементарного совета пить в день не менее двух литров чистой воды. Этот совет к вам не относится, если присутствуют болезни почек, в этом случае лучше проконсультируйтесь с врачом.
В качестве дополнительного питья можно употреблять молоко (низкой жирности), кисели, компоты. Отлично подойдет яблочный и морковный фреш, поскольку плоды имеют щелочной состав, что очень полезно в вашей ситуации.
Полезные настои и отвары:
- Хорошо выводит соли брусничный настой. На стакан кипятка добавляем 20 г брусничного листа. Настаиваем приблизительно полчаса. Рекомендуется пить по столовой ложке 3 раза в день.
- Видимый эффект демонстрирует настой крапивы. Готовится так же, как и предыдущий, но принимать его нужно по чайной ложке трижды в день.
- Отвар березового листа. Две большие ложки листьев березы опустить в 400 г кипятка, держать на огне четверть часа, после чего дать настояться 30 минут. Процедить и принимать по 50 г во время еды.
Отвары во время приступов подагры не помогут, если вы не измените свои гастрономические пристрастия. Лечение острой подагры в домашних условиях предполагает строгое соблюдение лечебной диеты. Врачи называют ее «Стол №6». На время лечения больному придется отказаться от кондитерских изделий, соленых продуктов, красного мяса и субпродуктов, жирной, копченой и консервированной пищи. Еда должна быть пресной и постной. Отличным солевыводящим средством служит арбуз – и вкусно, и полезно!
Не нужно мучиться болью, ожидая, когда подействует комплекс принятых мер. Попросите в аптеке нестероидные противовоспалительные средства, в частности, «Диклофенак» или «Индометацин». Прием препаратов должен быть регулярным, до 4 раз в день. Как только боль ушла, прием следует отменить. Следующий этап – селективные блокаторы, среди которых «Целекоксиб», «Нимесулид» и «Мелоксикам». Эти препараты не только помогают купировать обострение, но и мягко действуют на желудок.
Лечение острых приступов подагры нестероидными препаратами может негативно воздействовать на ЖКТ, поэтому врачи часто назначают лекарство под названием Колхицин. Он влияет на метаболизм, выводит мочевую кислоту из организма. Если наблюдается ухудшение, но нет противопоказаний, назначаются инъекции глюкокортикостероидов.
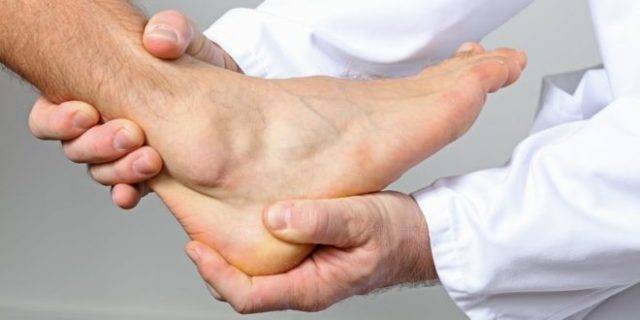
 Как снять приступ подагры на ноге?
Как снять приступ подагры на ноге?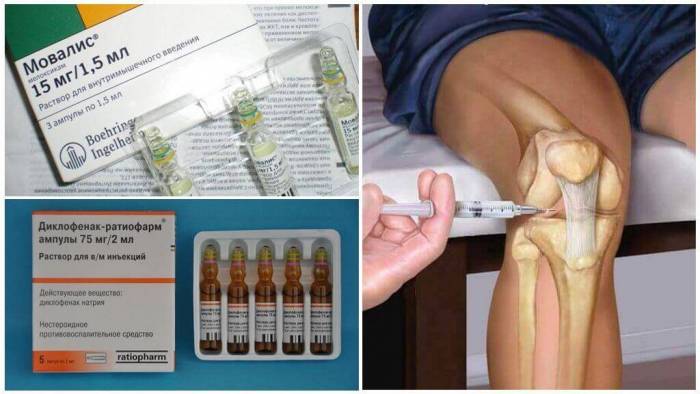 Лекарства от подагры
Лекарства от подагры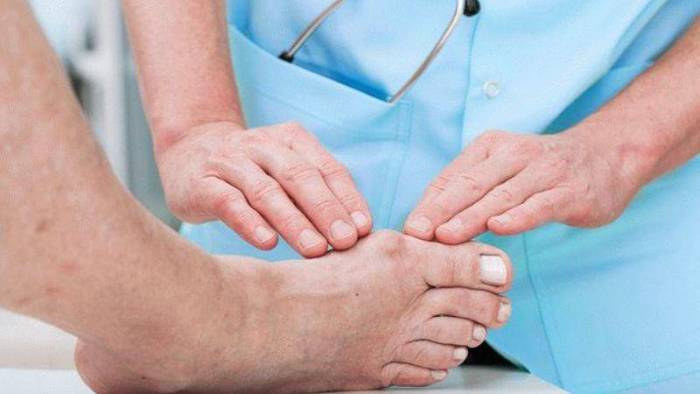 Причины, симптомы и лечение подагры у мужчин, характерные особенности
Причины, симптомы и лечение подагры у мужчин, характерные особенности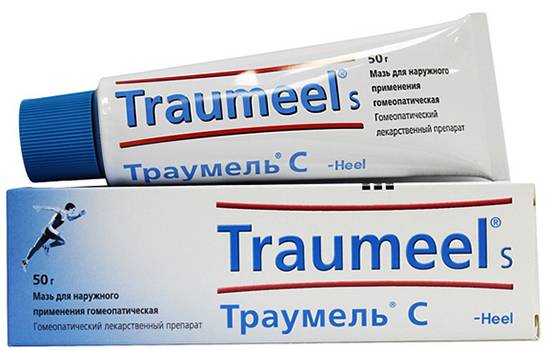




 Народное лечение подагры
Народное лечение подагры Фулфлекс от подагры, отзывы и аналоги препарата
Фулфлекс от подагры, отзывы и аналоги препарата Медикаментозные препараты для лечения подагры: список лекарств, их свойства и эффективность
Медикаментозные препараты для лечения подагры: список лекарств, их свойства и эффективность