Содержание
- 1 Почему появляется остеохондроз?
- 2 Механизм развития остеохондроза.
- 3 Народные средства
- 4 Диагностика остеохондроза
- 5 Лечение остеохондроза поясницы
- 6 Методы диагностики
- 7 Клинические проявления
- 8 Другие методы терапии
- 9 Профилактика патологии
- 10 Причины, провоцирующие остеохондроз позвоночного столба
- 11 Диагностика остеохондроза спины
Почему появляется остеохондроз?
Хотя традиционная медицина считает дегенеративные изменения межпозвонковых дисков шейного отдела заболеванием, с точки зрения остеопатии — это лишь проявление более глубинных нарушений в организме.
Таким образом, истинными причинами остеохондроза шейного отдела являются:
- Мышечные спазмы . Спазматические реакции мышц спины, груди, пресса могут приводить к тому, что отдельные участки тела оказываются сильно напряжены. В результате нарушается общее равновесное положение тела, вызывая изменение положения позвоночника. Деформации могут коснуться области шейного отдела или других частей позвоночного столба, вызывая остеохондроз грудного, шейного, поясничного отделов.
- Нарушение осанки . Сколиоз, сутулость, круглая спина, кифоз и другие нарушения осанки, даже если они носят незначительный характер, вызывают серьезное нарушение равновесия позвоночного столба. В результате нагрузка на межпозвоночные диски распределяется неравномерно, что провоцирует их деформацию и повышенный износ. Позвонки начинают сближаться, вызывая ущемление нервных отростков, довольно быстро развивается шейный остеохондроз. Аналогичные последствия имеют и нарушения осанки, вызванные изменением естественного положения ребер.
- Нарушение иннервации . Снижение чувствительности нервных корешков приводит к патологическим изменениям в их структуре, в результате чего смещение и деформация позвонков шейного отдела остается незамеченными пациентом. Ведь болевые ощущения при этом отсутствуют из-за нарушений чувствительности.
- Болезни внутренних органов . Неправильное положение внутренних органов, их смещение и опускание вследствие различных дисфункций приводит к нарушению общего равновесия в организме. В результате это остро сказывается на положении позвоночного столба — шейные, поясничные позвонки смещаются и деформируются, приводя к соответствующим типам остеохондроза.
- Нарушение кровоснабжения . Так как позвоночные диски не имеют непосредственной связи с системой кровообращения, питание они получают из окружающих тканей. Нарушение кровоснабжения шейного отдела приводит к тому, что диски не получают достаточно жидкости для регидратации (восстановления формы за счет поглощения влаги), обновления хрящевой ткани. В результате их износ ускоряется, наблюдается уменьшение расстояний между позвонками шейного отдела, приводящее к остеохондрозу.
В целом остеохондроз шейного отдела развивается из-за воздействия неблагоприятных внешних факторов, которые нарушают естественное равновесное положение позвоночного столба и других систем человеческого организма. Зачастую эти нарушения становятся заметны далеко не сразу, и шейный остеохондроз прогрессирует, приводя к тяжелым последствиям
Поэтому так важно регулярно посещать остеопата, который сможет исправить именно первопричины, вызвавшие остеохондроз шейного позвонка, а не назначать лечение симптомов, как это делает традиционная медицина
Механизм развития остеохондроза.
Межпозвонковый диск состоит из двух частей: расположенного в центре студенистого ядра, придающего диску упругость, и окружающего его прочного волокнистого кольца. В результате ухудшения питания межпозвонковых дисков разрушается сложная структура биополимерных соединений, из которых состоит студенистое ядро. В нем уменьшается содержание влаги, он становится более хрупким. Под действием даже незначительных перегрузок студенистое ядро распадается на фрагменты, что приводит к еще большему снижению его упругости. Также уменьшается прочность волокнистых колец дисков. Постепенно развивается остеохондроз.
Исходя из морфологии и анатомической структуры м/п диска основными механизмами развития дегенеративных изменений являются:
— недостаточный синтез протеингликанов
— усиление катаболических процессов
— активация коллагеназы, фосфолипазы и цитокинов.
— гиперпродукция простагландинов Е2 и т.д.
Дегенеративно-дистрофические изменения в позвоночнике сопровождаются обызвествлением (кальцификацией) поврежденных дисков, отдельных участков суставных хрящей, капсул и связок, которое только условно можно назвать отложением солей. Но это не причина остеохондроза, а следствие и конечная стадия описанного процесса.
Народные средства
Народное лечение необходимо использовать в качестве дополнения к медикаментозной терапии и физкультуре, полностью избавиться от болезни нетрадиционные методы не помогут.
Что делать при шейном остеохондрозе в домашних условиях:
- Свежий лист хрена обдать кипятком, немного остудить, внутренней стороной приложить к шее, зафиксировать тонкой натуральной тканью. Процедуру делать перед сном, компресс оставить на всю ночь.
- Натереть на мелкой тёрке сырой картофель, смешать в равных пропорциях с тёплым жидким мёдом. Смесь использовать для компрессов, процедуру проводить 1–2 раза в неделю.
- Смешать сырое яйцо со 100 мл подсолнечного масла, 20 мл уксуса и 20 г муки, смесь убрать в тёмное место на 48 часов, убрать плёнку с поверхности. Средством мазать воспалённый участок перед сном, хранить в холодильнике.
- В мае собрать сосновые почки длиной до 2 см, нарезать тонкими кружочками, сложить в ёмкость из тёмного стекла. На 1 часть сырья взять 2 части сахара, лекарство убрать в тёмное место на 2 недели. Пить по 5 мл смеси трижды в день, сразу не глотать, подержать 2–3 минуты во рту. Продолжительность курса – 15–20 дней, повторять 2–3 раза в год.
- Измельчить 150 г очищенного чеснока и 400 г клюквы, смесь сложить в стеклянную ёмкость, через 24 часа добавить 800 мл мёда, перемешать. Принимать по 5 мл лекарства трижды в сутки до еды.
Справиться с сильной болью, вытянуть излишки солей поможет капустный лист, смазанный мёдом, компресс зафиксировать на шее тёплым шарфом, оставить на всю ночь.
Диагностика остеохондроза
В первую очередь для постановки диагноза требуется консультация врача-невролога. Специалист при осмотре и сборе анамнеза ставит предположительный диагноз и назначает обследование.
К основным инструментальным методам диагностики можно отнести рентгенографию и компьютерную томографию позвоночника.
Рентгенография позволяет получить информацию о состоянии костной ткани. На ней четко можно увидеть, например, разрастания остеофитов, деформацию замыкающих пластин позвонков, их смещения, то есть спондилолистез. Расстояние между смежными позвонками на рентгенограмме дает возможность оценить степень уплощения межпозвоночных дисков в пораженной области.
В то же время с помощью одной только рентгенографии нельзя полностью оценить состояние мягких тканей, поэтому на ранних стадиях заболевания, когда костные изменения еще незначительны, этот способ диагностики малоинформативен.
Компьютерная томография позвоночника позволяет собрать больше информации, оценить степень поражения межпозвоночных дисков. Назначается оно, когда необходимо уточнить диагноз, в спорных случаях. Нередко это бывает при грудном остеохондрозе, когда симптомы маскируются под проблемы с сердечно-сосудистой системой.
КТ позвоночника позволяет четко увидеть состояние межпозвоночных дисков, сосудов, корешков спинномозговых нервов. Таким образом, с помощью этого диагностического метода можно выявить межпозвоночную грыжу. Другой метод для диагностики этого осложнения — миелография — метод исследования с введением в позвоночный столб контрастного вещества.
МРТ позвоночника — значительно более дорогостоящее исследование, однако оно не несет рентгенологической нагрузки, как КТ, это может иметь значение, если необходимо уточнить диагноз, а облучение пациента нежелательно. Еще один повод к назначению МРТ (открытого типа) – ожирение у пациента. В некоторых случаях проведение компьютерной томографии по этой причине затруднено, так как пациент не помещается в капсулу аппарата. Обязательным является прохождение МРТ перед оперативным вмешательством на позвоночнике.
В любом случае решение о назначении того или иного обследования принимает лечащий врач на основании состояния здоровья, возраста, наличия других хронических заболеваний.
Для дифференциальной диагностики могут применяться и другие методы исследования – УЗИ, ЭКГ и так далее.
Лечение остеохондроза поясницы

Для профилактики остеохондроза при малоподвижной работе необходимо выполнение 10-минутных «разгрузочных» упражнений, комплекс из которых надо выполнять 1 раз в час
Терапия поясничного остеохондроза всегда проводится в комплексе, но также зависит от этапа развития заболевания:
| Методы лечения | Степень остеохондроза | ||
| I | II | III-IV | |
| Хирургическое вмешательство | – | – | + |
| Обезболивающие лекарственные препараты | + | + | + |
| Нестероидные противовоспалительные средства | – | частично | + |
| Гормональные лекарства и антидепрессанты | – | – | + |
| Хондропротекторы | эффективность не доказана | ||
| Витаминотерапия (группа В) | + | не эффективна | |
| Массаж | + | + | + |
| Мануальная терапия | + | частично | – |
| Плавание, пешие прогулки | + | + | + |
| Бег трусцой и прыжковые упражнения | частично | – | – |
| Динамические гимнастические упражнения | + | + | частично |
| Статические упражнения из йоги | + | + | + |
| Занятия на тренажёрах с утяжелением | + | частично | – |
Современная медицина не придумала лекарство, которое бы излечило остеохондроз. Если вы обнаружили у себя первые симптомы остеохондроза, не теряйте драгоценного времени – начинайте больше двигаться и правильно питаться! Сегодня это единственно действенные меры, которые могут замедлить или остановить прогрессирование заболевания.
Ежедневная практика двух простых положений из йоги, поможет даже ленивым остановить патологические процессы, развивающиеся в пояснице. Поскольку эти «волшебные» упражнения просты и выполняются статично достаточно посмотреть на фото.

Планку надо удерживать от 10-15 секунд, постепенно увеличивая время до 3 минут, не забывая о ритмичном дыхании: вдох носом, выдох через губы, сложенные трубочкой

Во время этой скрутки Маричиасана, длящейся от 15 секунд до 1,5 минут, выполняемой в каждую сторону, необходимо делать лёгкие доскручивания позвоночника, которые помогут вставить позвонки на место, не прибегая к услугам мануального терапевта.
Видео в этой статье:
Остеохондроз позвоночника неизбежен, ведь даже при отсутствии отягчающих причин: наследственной предрасположенности, малоподвижном образе жизни, профессии с использованием тяжёлого физического труда, избыточной массе тела, перенесённых травм, – его возникновение будет обусловлено физиологически старением организма и естественным обезвоживанием ядер межпозвоночных дисков. Замедлить эти процессы может только здоровый и активный образ жизни, который надо стремиться поддерживать до глубокой старости.
Методы диагностики
Появление любых жалоб, указанных выше требует обращения в медицинское учреждение: больного обязательно должен осмотреть врач. Диагностика остеохондроза должна быть комплексной и очень тщательной.
Стандартная инструкция включает следующие этапы:
- Сбор жалоб и анамнеза.
- Клинический осмотр.
- Рентгенологическое исследование.
- Современные методики (КТ, МРТ).
Проводя беседу с пациентом, врачу следует выяснить:
- что беспокоит больного;
- каково место наиболее выраженных неприятных ощущений;
- какова их интенсивность и продолжительность;
- что провоцирует их усиление;
- что помогает справиться с болью.

Во время клинического осмотра специалист оценивает:
- положение тела пациента, его походку, объем активных и пассивных движений;
- наличие кожных дефектов, покраснения, шелушений;
- симметрию здоровых и больных участков тела;
- наличие мышечного спазма;
- зону иррадиации боли;
- наличие болевой, температурной и других видов чувствительности.

При рентгенографии каждый отдел позвоночника для лучшей визуализации исследуется индивидуально. Снимки выполняются в прямой, боковой и (по показаниям) двух косых проекциях. Для оценки стадии и выраженности дегенеративно-дистрофических изменений используется рентгенологическая классификация остеохондроза позвоночника Зекера.
Таблица: Рентгенологические стадии остеохондроза позвоночника:
| Стадия | Описание |
| I (+) | Невыраженные изменения лордоза в небольшом количестве сегментов |
| II (++) |
|
| III (+++) | Выраженные изменения, значительное сужение межпозвонковых отверстий |
| IV (++++) | Значительное сужение межпозвонковых отверстий, массивные экзостозы, часто необратимые изменения |

При недостаточной информативности R-картины пациенту могут быть назначены более современные тесты – КТ (целенаправленные снимки одного или нескольких сегментов позвоночного столба) и МРТ (метод визуальной диагностики, основанный на свойствах электромагнитного излучения).

Клинические проявления
Симптоматика болезни зависит от того, где преимущественно располагается очаг поражения. В разделах ниже (+ не забудьте посмотреть видео в этой статье) рассмотрим признаки, характерные для каждой разновидности болезни.
Шейный отдел
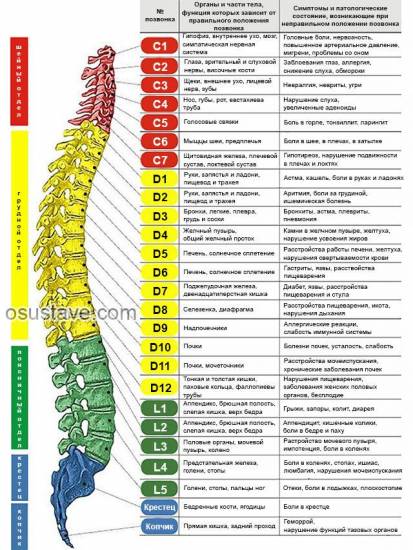
К основным симптомам поражения шейного отдела позвоночника можно отнести:
- дискомфорт, болезненность в шее и плечах;
- гипотонус мышц;
- повышенная потливость;
- онемение пальцев рук;
- нарушение координации движений;
- головные боли, головокружение;
- проблемы со слухом и зрением;
- гипертензия.
Боль – первое, на что обращают внимание пациенты
При прогрессировании заболевания и поражения расположенных рядом артерий и нервов возможно развитие одного из следующих синдромов:
- позвоночной артерии;
- кардиальный;
- гипертензивный;
- корешковый;
- шейной мигрени.
Нарушение кровообращения в позвоночной артерии и вызванная этим гипоксия мозговых тканей – опасные последствия остеохондроза.
Этот синдром проявляется:
- системным/периодическим головокружением;
- ослаблением зрения;
- частичной или полной потерей слуха;
- иногда – обмороками.
Грудной отдел
По сравнению с другими формами болезни, грудной остеохондроз проявляется менее выраженно.
Среди его симптомов:
- боль в грудной клетке, усиливающаяся по ночам или при длительном нахождении в одном положении;
- дискомфорт, чувство сдавливания между лопатками;
- усиление боли при глубоком дыхании.

Если болезнь не лечить, она будет прогрессировать, вызывая поражение расположенных рядом сосудов и нервов.
Признаками развития осложнения остеохондроза позвоночника этой локализации могут стать:
- онемение кожи на некоторых участках, чувство ползанья «мурашек»;
- кожный зуд, жжение;
- похолодание конечностей;
- ломкость ногтей;
- выраженная сухость кожи;
- боли по ходу пищевода и глотки;
- расстройства деятельности ЖКТ.

Кроме того, для грудной локализации болезни характерны два специфических симптома – дорсаго и дорсалгия.
Дорсаго – это внезапная, резкая и очень интенсивная боль в груди, «грудной прострел». Она может возникнуть при длительном нахождении в одной и той же позе, монотонной работе.
Дорсалгия – менее интенсивные, но монотонные болезненные ощущения, которые могут продолжаться до 2-3 недель. Усиливаются они при глубоком дыхании, наклонах.
Поясничный отдел
Остеохондроз нижней части позвоночника, а именно поясничный, занимает лидирующие позиции по распространенности.
Среди его характерных симптомов:
- тупая, чаще ноющая боль в пояснице, иррадиирующая в ногу;
- дискомфорт, усиливающийся при изменении положения туловища, чихании, кашле, попытке подъема тяжестей;
- постоянный мышечный спазм в области поясницы;
- прострелы в пояснице;
- нарушения чувствительности на коже ягодиц, бедер, голеней, стоп;
- чувство ползанья мурашек на нижних конечностях;
- сухость, шелушение кожных покровов.

Крестцовый отдел
Остеохондроз крестцового отдела позвоночника крайне редко существует в изолированном порядке и обычно является «продолжением» поражения поясницы.
Это объясняет особенности его симптоматики:
- боли в пояснице, а также по ходу седалищного нерва;
- острые «прострелы» через всю ногу;
- неприятное чувство дискомфорта в задней части бедра;
- онемение нижней конечности;
- парезы, а также непостоянные симптомы нарушения двигательной активности.

Распространенный остеохондроз
Распространенная форма, или остеохондроз всех отделов позвоночника – наиболее тяжелый вариант течения патологии. Из-за обширности поражения ее картина может быть крайне разнообразной и включать практически все симптомы, описанные выше.

Другие методы терапии
Заболевание проще всего поддается комплексной терапии, если воздействовать на него при помощи разных подходов
Очень важно при остеохондрозе наладить питание – оно должно включать витамины, минералы, больше пищи с желатином, холодцов, бульонов (если они не противопоказаны). Так питание хрящей будет улучшено, диски начнут восстанавливаться
Методы, как лечить остеохондроз позвоночника, могут быть такими:
- Мануальная терапия. Специалист физически воздействует на позвонки, «ставит» их на место при смещении, после чего результат должен закрепляться ЛФК.
- Вытяжка, или тракция. Действенный метод терапии остеохондроза, проводится только с индивидуально подобранной нагрузкой, быстро убирает неприятный синдром.
- Иглоукалывание. В лечении остеохондроза этот метод способствует активации кровообращения в области позвонков, что обезболивает и улучшает питание хрящей.
- Ортопедическая терапия. Предполагает ношение бандажей, снимающих болевые ощущения и выправляющих осанку, а также сон на специальных подушках.
Существует также народное лечение остеохондроза. Это – применение мазей, питье травяных сборов, растирки и травяные припарки. В комплексной терапии можно применять такие методы, но как единственное средство от данной болезни они не справятся.
Профилактика патологии
Чтобы не доводить до операции при остеохондрозе, важно внимательно отнестись к мерам профилактики:
Не допускать гиподинамии. Данное заболевание может прогрессировать при силовых нагрузках, но плавание, лыжи, зарядка пойдут только на пользу и помогут укрепить мышцы и здоровье в целом. Следить за осанкой
На работе и дома важно правильно сидеть, не горбиться, причем с детства. Спать на удобных подушках
Есть профилактические подушки, при уже имеющемся остеохондрозе применяются несколько другие, лечебные. Не поднимать тяжести. Если это необходимо, следует присесть, встать вместе с предметом, держа спину прямой. Регулярно делать занятия для укрепления мышц. Это важно для мышц шеи, спины, пресса, поясницы. Носить удобную обувь. Качественная обувь (при необходимости, ортопедическая) не дат развиться плоскостопию – фактору риска по поражению позвонков.
Также важно хорошо питаться, не курить, обогатить рацион витаминами, потреблять больше жидкости – так вероятность патологии снизится. Источник статьи: http://sustav-life.ru/osteohondroz/
Источник статьи: http://sustav-life.ru/osteohondroz/
Причины, провоцирующие остеохондроз позвоночного столба
В большинстве ситуаций заболевание имеет наследственную природу. В остальных случаях болезнь возникает на фоне распространенных неблагоприятных условий, которые могут спровоцировать обострение, включая:
- Ранее перенесенные травмы спины, включая повреждение костей, суставов и сухожилий.
- Проблемы с опорно-двигательным аппаратом, включая нарушение осанки и плоскостопие.
- Нарушение обмена веществ в анамнезе, включая эндокринные патологии. Лица с некомпенсированным гипотиреозом и сахарным диабетом рискуют заработать проблемы с костями. Эти проблемы негативно влияют на усвоение кальция.
- Наличие лишнего веса. При ожирении и повышенном индексе масса тела у человека возникает преждевременный износ суставов. Большой вес давит на опорно-двигательный аппарат, что негативно сказывается на здоровье позвоночника.
- Неправильное питание. Повседневный рацион, обедненный полезными веществами и микроэлементами, вызывает гиповитаминоз, из-за чего человеческий организм страдает системно, что может негативно сказаться на состоянии позвоночника.
- Гиподинамия. Доказано, что малоподвижный образ жизни приводит к ломкости костей. Полезны умеренные физические нагрузки.
- Подъем тяжестей. Как и недостаточная мышечная активность, чрезмерное перенапряжение чревато микротравмами и повреждениями, что провоцирует заболевания опорно-двигательного аппарата.
- Ранее перенесенные вирусные или бактериальные инфекции. Примеры – остеомиелит, полиомиелит.
- Наличие вредных привычек. При злоупотреблении алкоголем и никотином происходит ухудшение кровообращения, что негативно сказывается на состоянии костной системы.
Факторы, влияющие на появление заболевания:
- Врожденные дефекты позвоночника.
- Плохая осанка.
- Наличие плоскостопия.
- Длительное пребывание в сидячей позе или положении стоя.
- Принадлежность к женскому полу. У женщин в период беременности и менопаузы происходит усиленная потеря костной массы. При длительном дефиците кальция и других минералов, происходит дегенеративный процесс в позвоночнике, способствующий появлению остеохондроза.
- Гипогонадизм. При дефиците стероидных гормонов у обоих полов кальций практически не фиксируется в костной ткани. В результате пациент страдает от возрастного остеохондроза. В молодом возрасте такие состояния возникают очень редко. В данном случае речь идет о мутациях.
Учитывая вышеуказанные факторы риска, нужно стараться соблюдать щадящий образ жизни.
Диагностика остеохондроза спины
Первичная диагностика состоит со сбора анамнеза. Невролог или травматолог спрашивают жалобы, осматривают спину пациента. Если больной не уверен, что ему нужно конкретно к этим специалистам, ему следует изначально посетить терапевта. Врач общей клинической практики осмотрит пациента, запишет жалобы в карточку и выдаст направление к специалисту узкого профиля.
Главная проблема в диагностике остеохондроза позвоночника – патология дает много ложных признаков, указывающих на иные болезни. Поэтому необходимо посетить специалистов несколько раз, чтобы убедиться в отсутствии патологий, связанных с сердечно-сосудистой, дыхательной и пищеварительной системой.
Какие виды диагностики обычно назначают:
- Рентгенография. Этот вид обследования быстрый и не требует больших финансовых затрат. Снимок можно получить бесплатно, если больной проведет процедуру в поликлинике по месту регистрации. На рентгенологическом изображении можно поверхностно оценить состояние хребта. Если имеются грубые дефекты или признаки уменьшения расстояния межпозвоночных щелей, пациента направят на другие процедуры, с целью уточнения диагноза.
- МРТ или КТ. Эти виды исследования хорошо видят мягкие ткани, поэтому являются основными диагностическими методами, распознающими различные дегенеративные процессы – смещения, грыжи дисков, протрузии. С помощью такой диагностики обнаруживают не только остеохондроз, но и грыжи, протрузии, защемления нервов.
- Лабораторные анализы. Иногда требуется сдать ряд исследований крови, которые помогут найти скрытые заболевания, негативно влияющие на течение болезни. Обычно анализы сдают в комплексе – ОАК, ОАМ, сахар, регуляторы кальциево-фосфорного обмена, ревматологические пробы.
Исходя из полученных данных, врач ставит диагноз окончательно. После получения заключения необходимо следовать рекомендациям специалиста, чтобы менее болезненно переносить течение болезни позвоночника. Существуют патологии, которые невозможно полностью вылечить. К таким относят остеохондроз.
 Симптомы и лечение шейного остеохондроза 3 степени
Симптомы и лечение шейного остеохондроза 3 степени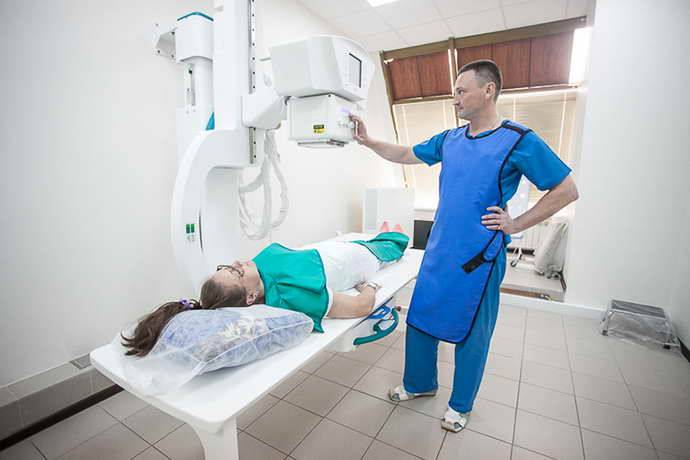 Симптомы и лечение обострения остеохондроза шейного отдела
Симптомы и лечение обострения остеохондроза шейного отдела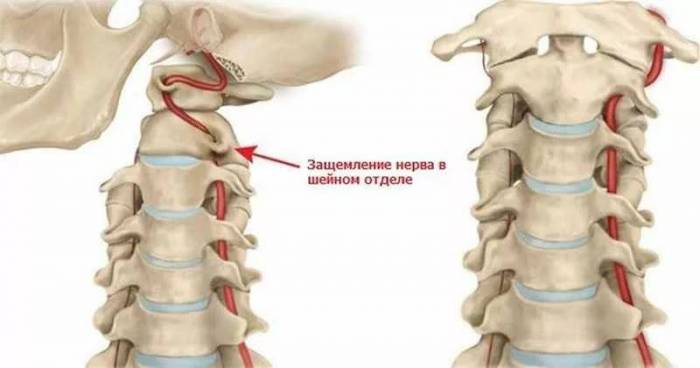 Что делать при обострении остеохондроза: симптомы и лечение
Что делать при обострении остеохондроза: симптомы и лечение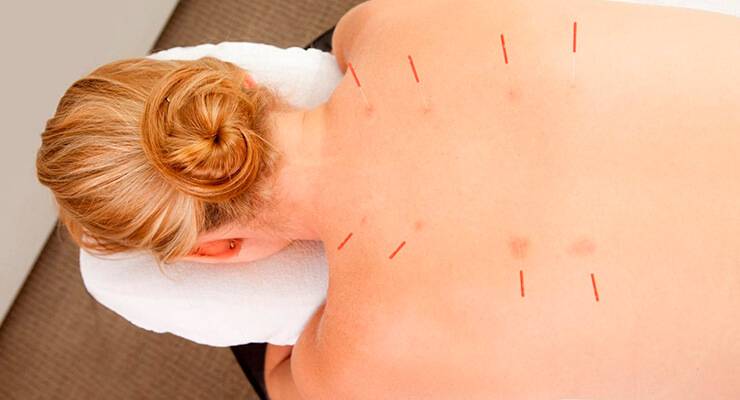



 Причины, симптомы и лечение остеохондроза 2 степени
Причины, симптомы и лечение остеохондроза 2 степени Симптомы и лечение остеохондроза шейно-плечевого отдела позвоночника
Симптомы и лечение остеохондроза шейно-плечевого отдела позвоночника Признаки и симптомы обострения шейного остеохондроза: первая помощь и лечение при рецидиве
Признаки и симптомы обострения шейного остеохондроза: первая помощь и лечение при рецидиве Грыжа межпозвоночного диска: что это, симптомы и перспективы лечения без операции
Грыжа межпозвоночного диска: что это, симптомы и перспективы лечения без операции