Содержание
- 1 Лучшее средство для суставов
- 2 Опасность неврогенного миозита мышц, его симптомы, диагностика и лечение
- 3 Хирургическое лечение шейного остеохондроза в стадии обострения
- 4 Возможна ли слабость при остеохондрозе? Чем она обусловлена?
- 5 3 Что делать?
- 6 Как победить болезнь
- 7 Народная медицина
- 8 Симптоматика заболевания
- 9 Возможна ли слабость при остеохондрозе? Чем она обусловлена?
- 10 Почему при остеохондрозе появляется шаткость походки и слабость в ногах
- 11 Заболевания, вызывающие боль, связанные с позвоночником
- 12 Что делать?
- 13 Зверобой: полезные свойства, применение, рецепты, описание и фото растения
- 14 Как лечить головокружение
- 15 Диагностика
Лучшее средство для суставов
Опасность неврогенного миозита мышц, его симптомы, диагностика и лечение
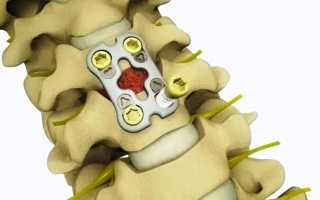
Хирургическое лечение шейного остеохондроза в стадии обострения
Проведение операции может быть рекомендовано, если у пациента сильная боль, которая не купируется нехирургическим лечением. Хирургическое вмешательство обычно не проводится при шейном остеохондрозе, если только врач не установит, что:
- Спинной нерв зажимается грыжей диска или кости (шейная радикулопатия);
- Сдавлен спинной мозг.
В зависимости от многих факторов, операция выполняется либо с передней части шеи, или сзади. В некоторых случаях могут быть необходимы как передний, так и задний доступы для устранения компрессии и нестабильности спинного мозга. Каждый подход имеет свои преимущества и недостатки. Лечащий врач обсудит с пациентом, какой метод лучше всего подходит для конкретного случая, а также о возможных рисках и последствиях операции.
Спондилодез – это, по сути, «сварочный» процесс. Основная задача заключается в соединении позвонков так, чтобы они срослись в единую твердую кость. Слияние устраняет движение между позвонками и снижает гибкость шейного отдела позвоночника, что устраняет причину болевого синдрома.
При проведении операции используется костный материал, называемый костным трансплантатом, и способствующий слиянию позвонков. Маленькие кусочки кости помещают туда, где был удален диск или кость. В некоторых случаях врач может имплантировать распорку или синтетическую «клетку» между двумя соседними позвонками. Эта клетка, как правило, содержит материал костного трансплантата, обеспечивающий слияние двух позвонков. После установки костного трансплантата, результат закрепляется металлическими винтами, пластинами или стержнями, для увеличения скорости сращения и дальнейшей стабилизации шейного отдела позвоночника.
Костный трансплантат добывается либо от собственной кости пациента (аутотрансплантат), либо от донора (аллотрансплантат). Если используется первый вариант, то кость обычно берется из области бедра. Сбор костного трансплантата требует дополнительного разреза в течение операции. Это увеличивает время операции, и может вызвать усиление боли после процедуры.
Во время проведения передней шейной дискэктомии, оперирующий врач удаляет проблемный диск и костные шпоры, а затем стабилизирует позвоночник путем сращения позвоночника. Как правило, пластина с винтами добавляется к передней части позвоночника для создания дополнительной фиксации. А при шейной корэктомии, вместо диска удаляется позвонок (кость), затем позвоночник стабилизируют, как и при предыдущем методе операции.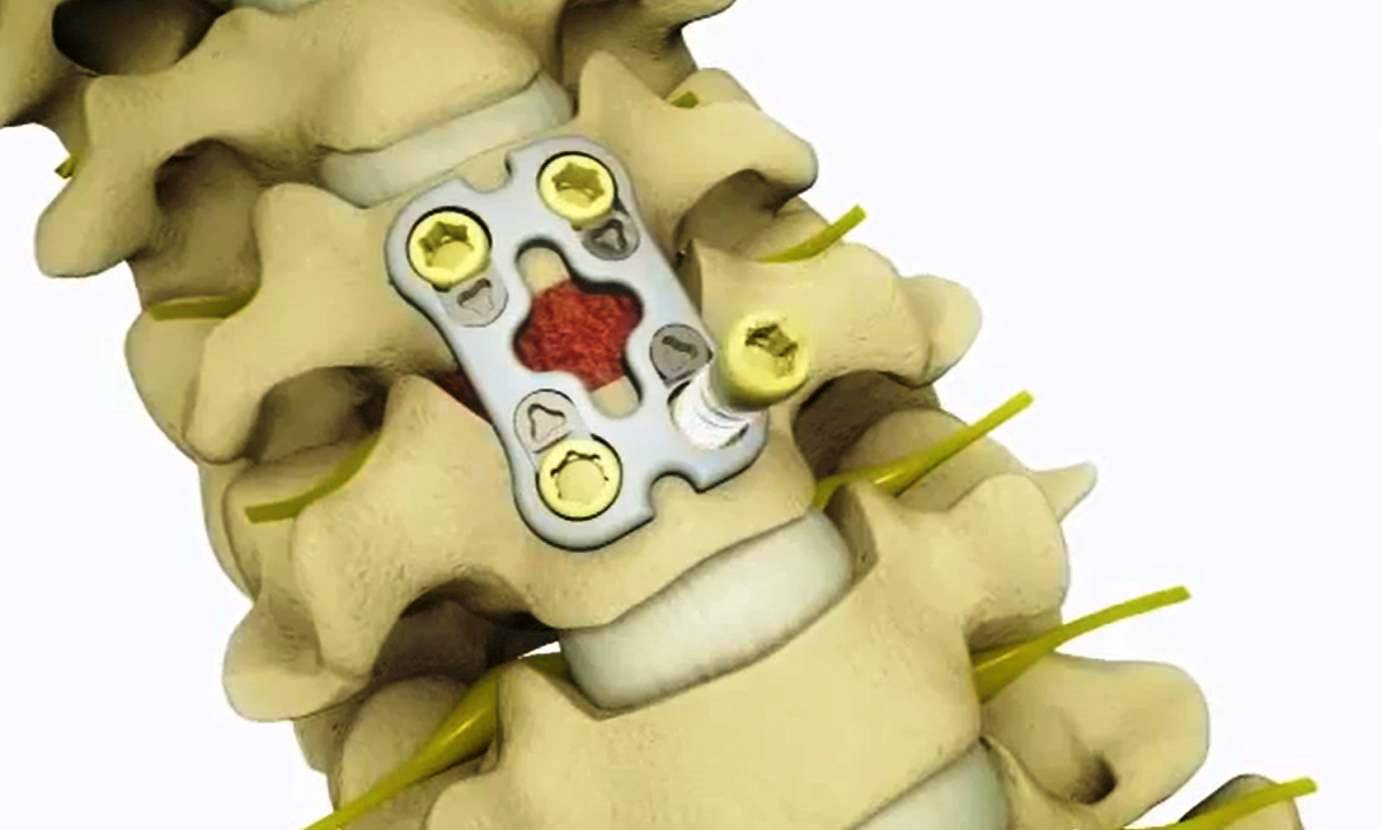
Существует также ламинэктомия. В этой ситуации удаляется костная дуга, которая образует заднюю часть позвоночного канала (пластинки), в том числе любые костные шпоры и связки, сдавливающие спинной мозг. Ламинэктомия способствует уменьшению давления на спинной мозг, предоставляя дополнительное пространство. В то время как ламинэктомия обеспечивает полную декомпрессию спинного мозга, процедура делает кости менее стабильными. По этой причине пациентам часто требуется устанавливать винты и стержни.
Риски и восстановление после операции
Потенциальные риски и осложнения для любой операции на шейном отделе позвоночника включают в себя:
- Инфицирование;
- Травмы спинного мозга;
- Реакция на анестезию;
- Необходимость дополнительной операции в будущем;
- Болезненность или трудности с глотанием некоторое время;
- Изменение голоса;
- Затрудненное дыхание на первых порах.
Большинство пациентов могут ходить и есть в первый день же после операции. В зависимости от вида процедуры, в позвоночнике крепится дренажная трубка для выведения жидкости или скопившейся крови, которые могут остаться после операции. В течение нескольких недель пациенту будет сложно глотать твердую пищу. Некоторое время придется носить ортопедический воротник.
Какое бы лечение шейного остеохондроза в стадии обострения не выбрал пациент, имеет смысл проконсультироваться со специалистом. Причинами шейного остеохондроза могут выступать хронический стресс, сидячий образ жизни, переохлаждение, неправильная техника массажа, или спортивные травмы. Для скорейшего выздоровления необходимо следовать всем указаниям врача, не нервничать, и не перенапрягать шею. При отсутствии специального ортопедического воротника, желательно сидеть в кресле с подголовником. Во время лечения обострений следует избегать резких поворотов головы, запрещается употребление спиртных напитков, а также противопоказано посещение бани и сауны. Регулярный массаж, правильное питание и выполнение подобранного комплекса упражнений позволят избежать повторного обострения шейного остеохондроза.
Возможна ли слабость при остеохондрозе? Чем она обусловлена?
Слабость и общее недомогание при остеохондрозе – обычное дело, особенно если он локализуется в шейном отделе позвоночника. Подобная симптоматика присуща остеохондрозу не только шеи, но и грудного и поясничного отделов.
Больные ощущают разбитость, упадок сил, снижение концентрации и мотивации (ничего не хочется делать). Эпизодически возможна слабость мышц, что связанно с их перегрузкой на фоне компенсаторных спазмов.
Данная симптоматика изолированно не лечится: для ее ликвидации необходимо лечить сам остеохондроз, что может занять несколько месяцев (в сложных случаях – лет).
3 Что делать?
Нет смысла изолированно лечить только симптом (слабость). Пока не будет вылечено исходное заболевание – не пройдет и симптоматика: ее можно будет лишь временно «глушить».
Список наиболее эффективных методик лечения:
- Медикаментозная терапия. Подразумевает применение нестероидных противовоспалительных препаратов, болеутоляющих (если требуется) и протекторов хрящевой ткани (хондропротекторные средства).
- Витаминная терапия. Необязательна, но крайне полезна, так как увеличивает эффективность лечения и сокращает его сроки.
- Самым важным моментом является физкультура. В простых случаях достаточно обычной гимнастики (без ограничений!), при запущенной болезни требуется индивидуально подобранная лечебная физкультура.
- Физиотерапевтические методики. Наиболее эффективны акупунктура (иглоукалывание), лечебные ванны, массажные процедуры (при отсутствии противопоказаний допускается и мануальная терапия), УВЧ.
- Увеличение активности, изменение образа жизни в стороны. Больному нужно больше двигаться, уменьшать массу тела (если имеется ожирение), бороться с вредными привычками (прежде всего с табакокурением и/или пристрастием к алкоголю).
В сравнительно простых случаях лечение можно проводить самостоятельно (но это не рекомендуется). При тяжело протекающем остеохондрозе обязательно требуется консультация с врачом-неврологом и/или вертебрологом.
Как победить болезнь
Поскольку онемение – всего лишь симптом остеохондроза шейного отдела, усилия по борьбе следует направить на него. Победа над симптомом не будет победой над болезнью, но вот победа над болезнью поможет устранить симптом. Поэтому следует позаботиться о своем организме, приняв меры:
Лечебная физкультура
Её можно применять и непосредственно в момент онемения рук. Эффективны могут быть следующие упражнения:
Повороты головы. Это упражнение можно выполнять в любом месте – дома, на работе, в ожидании автобуса
Достаточно просто медленно поворачивать голову: сначала левая сторона, потом правая, главное соблюдать осторожность, чтобы позвонки не хрустели. Делать это нужно минимум два раза в день, утром и вечером.
Тряска конечностей
Нужно лечь на пол, положить под голову подушку или валик и поднять ноги и руки так, чтобы они были перпендикулярны полу. Потом следует начать трясти топами и ладонями до тех пор, пока они не устанут
Важно помнить: позвоночник должен сохранять во время упражнения все естественные изгибы.
Волны. Нужно лечь на бок, подложив под шейный отдел позвоночника валик, и поднять руку и ногу параллельно полу (поднимается правая рука и правая нога, если вы лежите на левой стороне тела, и наоборот, левая рука и левая нога, если на правой)
Потом нужно начать слегка колебать их, как будто изображая морские волны, и делать это, пока не придет усталость.
Тростник. Снова перевернуться на спину, валик под шейный отдел. Ноги нужно согнуть, прижать коленки к груди и двигать стопами так, словно они – тростник, колыхаемый ветром.
Лодочка. В том же положении согнуть ноги в коленях и, не отрывая пятки от пола, подтянуть их к ягодицам. После этого нужно вытянуть пальцы и потянуться ими к коленям. Когда они соприкоснуться, постараться продержаться в такой позе как можно дольше.
Пальцы вдоль. Также лежа на спине вытянуться, вытянуть руки вдоль тела и сжимать и разжимать пальцы хватательными движениями, пока не придет усталость.
Пальцы вниз. В той же позе поднять руки перпендикулярно полу и проделать то же самое.
Массаж
При остеохондрозе шейного отдела делать его вообще полезно, но можно также сосредоточиться на руках и заниматься дополнительно к основному самомассажем:
- Шарики. Купить специальный шарик с ребристой поверхностью или добыть грецкий орех. Катать его между ладонями. Делать так как можно чаще.
- Ручной массаж. Для него достаточно пальцами одной руки гладить и разминать пальцы другой. Делать это также следует чем чаще, тем лучше.
Здоровый образ жизни
Это важная часть – лечение без попыток больше времени проводить на улице, больше двигаться, вести подвижный образ жизни. Без этого организм не сможет справиться с болезнью.
Здоровое питание
Почему оно необходимо – понятно. Чтобы лечение было эффективным, организм должен получать достаточно питательных веществ. Иначе ему просто нечего использовать.
Физиотерапия
Она помогает организму расслабиться, снимает отек, ускоряет течение крови и оказывает обезболивающее действие.
Лечение онемения не может обойтись без того, что представляет собой лечение остеохондроза. Иначе оно будет попросту бессмысленным. Лечение же остеохондроза в целом приведет к прекрасным последствиям для организма. Больше не будет болей, хронической усталости и вечной бессонницы. А для лечения исключительно онемения, без лечения основной болезни, есть один старый способ — контрастные ванны. Нужно использовать две плошки с водой. В одну налить холодную воду, в другую горячую (настолько горячую, чтобы едва можно было терпеть, но не получить ожогов) и попеременно опускать руки то в одну, то в другую. Сосуды от такого расширяются и к онемевшей конечности поступают питательные вещества.
И, конечно, нужно помнить, что не следует заниматься самолечением. Прежде, чем ставить себе диагноз, нужно сходить к врачу, тем более, что физиопроцедуры может назначить только он.
Народная медицина

- Компресс с порошком горчицы. Разведите в тёплой воде 1 ст.л. порошка до сметанообразной консистенции.
- Настойка из чеснока. Необходимо залить спиртом (500 мл) чеснок (200 г), настоять 7 дней.
- Втирание скипидара. Процедура выполняется 2-3 раза в день. Чайная ложка скипидара втирается в кожу до её покраснения, после чего накладывается тёплый платок, в который завёрнута марля с лепёшкой из мёда и ржаной муки. Длительность процедуры 50 минут.
- Компресс с корнем хрена. (Корень перетирается и смешивается со сметаной).
Симптоматика заболевания
Самая начальная стадия патологического процесса хорошо заметна по некоторым признакам.
- цефалгический синдром. Образуется в ходе церебрального ангиоспазма, сдавливания спинномозговых нервов, а также на фоне непроизвольной внутричерепной гипертензии. Распространяется по затылочной части головы, шее, затрагивая плечевую область и верхние конечности. Болевой синдром может напоминать длительное повышение артериального давления (гипертензию), приступ стенокардии, нарушение мозгового кровообращения, и проявляться в виде приступообразного, постоянного или пульсирующего характера. Может повыситься тревожность, возникают перепады настроения, снижается сосредоточение внимания, человек становится раздражительным, обидчивым;
- возникает головокружение, нарушается координация движений. Все сопровождается тиннитусом, тошнотой, рвотой, появляется дезориентация. Не всегда является признаком только этой патологии, так как может проявляться вследствие среднего или внутреннего отита, нарушений работы сердца, церебрального ангиоспазма или нарушений функции нервных клеток. Также головокружение часто отмечается при расстройстве вестибулярного аппарата;
Основные проявления заболевания
Важно! Существует два вида головокружения. При несистемном головокружении появляется дурнота, оглушение, человеку трудно находиться в вертикальном положении
Но при этом предметы, попадающие в поле зрения, не вращаются. А при системном проявляется круговое движение всех предметов, что указывает на нарушения в работе вестибулярного аппарата, зрительного восприятия, мышечных спазмах. Это и есть отличительный признак головокружения при остеохондрозе.
болезненные проявления в области шеи. Болевые ощущения локализуются не только в мышечных тканях, но и в области плеч, включая верхние конечности. Возникновение болевого синдрома развивается внезапно и длится долго, а может иметь кратковременный период. Если заболевание не перешло в рецидивное течение, то болезненность проходит через некоторое время, при этом будет сопровождение легкого специфического звука (хруст);
артериальная гипертензия. При защемлении нервных окончаний происходит резкий скачок кровяного давления. Поэтому если повышенное давление наблюдается продолжительное время, это не является симптомом остеохондроза. Высокое давление при данном заболевании сочетается с цефалгией, ноющей болью в руках, сдавливанием грудной клетки, шейно-воротниковая область спины теряет чувствительность. Состояние слабости, усталости, отсутствие силы в мышцах верхних конечностей.
Таблица. Классификация остеохондроза шейного отдела.
| Стадия | Характеристика |
|---|---|
| 1 степень | Лордоз шеи незначительно сглажен. Возникновение болевых ощущений, усиливающиеся во время движения головой. Возникновение напряженного состояния и слабости в мышцах поясничного отдела. |
| 2 степень | Происходит уменьшение размеров фиброзно–хрящевых образований, сжимание нервных ответвлений. Боль иррадиируется в плечи, руки, усиливается при движении шеей. Развивается цефалгический синдром, чувство усталости, рассеянности, снижается работоспособность. |
| 3 степень | Болевые ощущения постоянного характера в верхних конечностях, шейном и плечевом отеле. Наблюдается мышечная слабость, онемение конечностей. Формируется грыжа межпозвоночных дисков. Шея малоподвижна, появляется вертиго. |
| 4 степень | Разрушаются фиброзно–хрящевые образования. Соединительные волокна замещают разрушенные хрящи. Процесс разрушения может одновременно затрагивать более одного позвоночно-двигательного сегмента. Пациент полностью дезориентирован, боль и вертиго увеличиваются. |
 Поэтапность развития патологии
Поэтапность развития патологии
Возможна ли слабость при остеохондрозе? Чем она обусловлена?
Слабость и общее недомогание при остеохондрозе – обычное дело, особенно если он локализуется в шейном отделе позвоночника. Подобная симптоматика присуща остеохондрозу не только шеи, но и грудного и поясничного отделов.
Больные ощущают разбитость, упадок сил, снижение концентрации и мотивации (ничего не хочется делать). Эпизодически возможна слабость мышц, что связанно с их перегрузкой на фоне компенсаторных спазмов.
Данная симптоматика изолированно не лечится: для ее ликвидации необходимо лечить сам остеохондроз, что может занять несколько месяцев (в сложных случаях – лет).
Почему при остеохондрозе появляется шаткость походки и слабость в ногах
Шаткость походки – это аномалия ходьбы, которая может быть вызвана болезнью или травмой опорно-двигательного аппарата, включая кости, суставы, кровеносные сосуды, периферические нервы, мышцы и мягкие ткани. Другая большая группа причин шаткости – поражение отделов нервной системы, которые контролируют движения ногами при ходьбе.
К первой группе причин можно отнести такие болезни, как остеохондроз, артрит, травмы позвоночника и нижних конечностей, ушибы мышц, деформации стопы, связанные с неудобной обувью.
Ко второй – слабость в конечностях из-за перенесенного инсульта, болезнь Паркинсона, рассеянный склероз, энцефалопатия и другие заболевания.
Шаткость иногда бывает результатом действия временных причин, таких как травма или инфекция, а может быть постоянной проблемой, характеризующейся слабостью в ногах.
Нарушение походки может быть как едва заметным, так и тяжелым, приводящим к ограничению возможности самообслуживания.
Суть болезни
Одной из частых причин шаткости является остеохондроз – дистрофическое заболевание хрящевой и костной ткани. Этот процесс может развиваться в любой костно-суставной структуре. Однако традиционно термин «остеохондроз» применяется в основном по отношению к поражению позвоночника.
Суть патологического процесса при данном заболевании состоит в том, что в межпозвонковом диске (хрящевая «прокладка» между позвонками) происходят дистрофические изменения: нарушение кровоснабжения, ухудшение питания, потеря жидкости. Деформация диска приводит к сужению пространства между позвонками, изменению его конфигурации.
Вследствие этого в межпозвонковом пространстве могут ущемляться спинномозговые нервы. Если ущемление происходит в шейном отделе, появляется боль в шее, плече, возникает слабость в руке. Остеохондротическое поражение грудного отдела проявляется в первую очередь болью в спине.
Если заболевание возникает в пояснично-крестцовом отделе, боль локализуется в пояснице, может распространяться на ноги. Для этой формы остеохондроза характерно появление зон, где снижена чувствительность кожи, а также нарушение подвижности, слабость нижних конечностей.
Из-за чего появляются подобные симптомы
Ответ на этот вопрос достаточно прост, но требует небольшого отступления в сторону основ анатомии и физиологии.
На всем протяжении позвоночного столба из него выходят спинномозговые нервы. Часть ветвей этих нервных стволов обеспечивает чувствительность определенных зон кожи, другая часть – управляет деятельностью скелетных мышц. Ветви, снабжающие мускулатуру, после выхода из позвоночника образуют нервные сплетения и лишь после этого направляются к мышцам.
Нервы, «руководящие» работой ног, выходят из поясничного и крестцового отделов позвоночника и образуют два одноименных сплетения. Наиболее значимой ветвью поясничного сплетения является бедренный нерв, крестцового – седалищный.
Каждый из этих нервных стволов доставляет управляющий импульс к нескольким мышцам нижних конечностей. Если корешок нерва сдавлен в межпозвонковом пространстве, ухудшается проведение нервного импульса к мышцам, в ноге (или обеих ногах при двустороннем поражении) появляется слабость. Из-за слабости походка становится шаткой.
Кроме расстройства управления движением свою роль в появлении трудностей при ходьбе играет и боль.
Что делать
Шаткость походки – достаточно серьезный симптом. Необходимо срочно обратиться к врачу, особенно, если слабость в ногах быстро нарастает. Необходимо полноценное обследование для того, чтобы исключить ситуации, требующие хирургического вмешательства. К таким состояниям может относиться, например, прогрессирующая грыжа межпозвонкового диска, сдавливающая нервную ткань.
Заболевания, вызывающие боль, связанные с позвоночником
Что делать?
Устранить слабость в ногах при остеохондрозе можно только путем избавления от дегенеративно-дистрофического процесса в позвоночнике. Для этого назначается комплекс мероприятий:
- Медикаментозная терапия: противовоспалительные средства, обезболивающие, миорелаксанты, хондропротекторы.
- Физиопроцедуры: электрофорез, ультразвук, иглоукалывание.
- Массажные процедуры.
- Мануальная терапия.
- ЛФК. Для устранения слабости в простых случаях достаточно делать утреннюю зарядку и периодически разминаться на протяжении дня. В запущенных ситуациях комплекс ЛФК должен подобрать лечащий врач.
- Витаминная терапия.
- Лечебная диета.
Помимо этого необходимо изменить образ жизни: отказаться от вредных привычек, больше двигаться, чаще давать конечностям отдохнуть, спать на твердой поверхности. Для снятия слабости и боли в ногах, можно воспользоваться мазью Хондроксид, Артра, Терафлекс. В самых запущенных случаях справиться с вялостью и нехваткой сил можно только хирургическим путем.
Зверобой: полезные свойства, применение, рецепты, описание и фото растения
Как лечить головокружение
Не затягивайте в лечением
Необходимо как можно быстрее избавиться от головокружения при шейном остеохондрозе. Этот симптом оказывает сильное влияние на трудоспособность, мешает нормальной жизни. Если кружится голова, нужно обращаться к терапевту, кардиологу и неврологу.
Лечение при шейном остеохондрозе с головокружениями должно быть комплексным. Используются медикаментозные средства, физиотерапия, мануальная терапия и лечебная гимнастика. Современный подход позволяет не только бороться с симптомами, но и устранить первопричину их возникновения — дистрофические изменения в хрящевой ткани межпозвоночных дисков.
Медикаментозное лечение
Если кружится голова при остром остеохондрозе верхнего отдела позвоночника, используют несколько видов фармацевтических препаратов:
- Миорелаксанты снимают мышечный спазм, уменьшают давление на сосуды. Из миорелаксантов часто назначают «Баклофен», «Толперил», «Мидокалм».
- Противовоспалительные блокируют синтез медиаторов воспаления, снимают отечность и боль, обладают свойством разжижать кровь. Чаще всего используют «Диклофенак», «Нимесулид», «Ибупрофен», «Парацетамол» и их аналоги. Препараты могут применяться в форме таблеток, мазей, пластырей, инъекций.
- Сосудорасширяющие улучшают проходимость сосудов. Из этой группы часто применяют средства «Эуфиллин», «Цинаризин».
Физиотерапия
Физиотерапия помогает убрать шейный остеохондроз и головокружение, улучшая усвояемость лекарств, активизируя кровообращение и снимая воспаление, позволяет максимально эффективно лечить недуг. Выздоровление наступает быстрее.
Если возникают головокружения при остеохондрозе, применяют такие методики физиотерапии:
- Действие постоянным электрическим полем. Метод разогревает мышцы, помогает снять спазм.
- Лечение лазером. Свет определенной частоты пропускают вдоль нервных корешков, чтобы снять воспаление.
- Детензор-терапия. Позвоночник пациента вытягивается под собственной массой. Это самый старый метод физиотерапии опорно-двигательного аппарата, сегодня его безопасность вызывает споры.
- Бальнеотерапия. Используют аппликации лечебных грязей, ванны с минеральными водами.
Физиотерапия повышает эффективность лечения, но не является самостоятельным методом. Делать процедуры нужно только совместно с приемом медикаментов и лечебной физкультурой.
Упражнения лечебной гимнастики
Без лечебной физкультуры нет никакого смысла принимать горы лекарств. Только сочетание методов поможет добиться успеха. Гимнастические упражнения можно делать в домашних условиях, но обязательно регулярно.
Лечение проводят с помощью ряда упражнений:
- Ходьба. Нужна для мобилизации мышц. Необходимо выпрямить спину, подбородок приподнять, плечи опустить. Ходить сначала на полной стопе, затем на пятках и на носках.
- Снятие напряжения. Встать прямо, руки вдоль туловища, ноги на ширине плеч. Напрячь руки и сжать их в кулаки, плечи и лопатки максимально опустить вниз, спину выпрямить, напрячь мышцы. Стоять в напряженном состоянии полминуты, постепенно расслабиться.
- Наклоны головой. Встать ровно или сесть в удобную позу. Сделать по 5 наклонов вправо-влево, затем вперед-назад.
- Вращение головой. Достать подбородком до яремной ямки, сделать плавные движения вправо-влево, не отрывая подбородка от грудины.
- Упражнения плечами. Встать ровно, руки вдоль туловища, ноги на ширине плеч. Поднимать и опускать плечи 10 раз.
Если при выполнении любого из упражнений появятся острые болевые ощущения, их необходимо быстро прекратить. Если боль слабая, нужно сделать меньшее количество повторений.
Мануальная терапия
Массаж не повредит
Последовательность действий при массаже:
- Поглаживание. Ладонями обеих рук гладить заднюю поверхность шеи, верх спины вдоль хребта, плечи и грудную клетку. Повторять манипуляцию 2-3 мин.
- Растирание шеи и плеч. Проделать круговые движения пальцами по часовой стрелке вдоль шеи сверху вниз и снизу вверх. Также растирается поверхность грудной клетки.
- Разминание. Аккуратно пощипывать заднюю поверхность и шеи и плечи.
- Вибрации. Сделать несколько легких похлопываний пальцами вдоль шеи и плеч.
- Повторить поглаживания.
Интенсивность нажима зависит от болевых ощущений, как и длительность манипуляции. Массаж обязательно нужно делать теплыми и чистыми руками. Можно использовать согревающие мази и масла.
 Как и зачем проводится пластика передней крестообразной связки коленного сустава?
Как и зачем проводится пластика передней крестообразной связки коленного сустава?
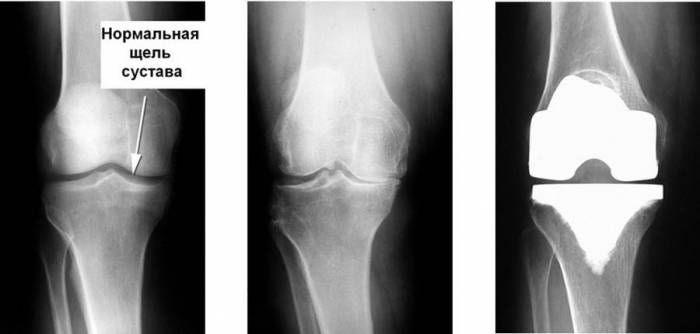 Больничный лист после эндопротезирования коленного сустава
Больничный лист после эндопротезирования коленного сустава


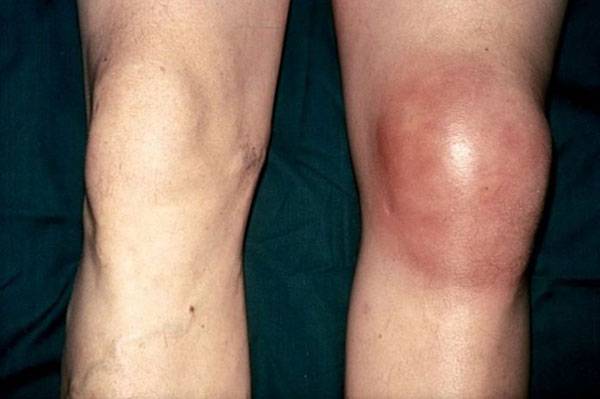 Лечение повреждения внутреннего мениска коленного сустава
Лечение повреждения внутреннего мениска коленного сустава Медикаментозная блокада боли в суставах: семь бед
Медикаментозная блокада боли в суставах: семь бед Точечный массаж: секретные китайские техники избавления от болей
Точечный массаж: секретные китайские техники избавления от болей Как выполняется тейпирование коленного сустава при артрозе
Как выполняется тейпирование коленного сустава при артрозе