Содержание
Клинические симптомы полиомиелита
Степень проявления видимых показателей заболевания полиомиелитом зависит от устойчивости иммунитета ребенка. На развитие болезни также влияет количество находящихся в организме молекул вируса. При слабой иммунной системе после заражения полиомиелитом у детей развивается вирусемия (быстрое проникновение в кровь). Вирион в основном характеризуется поражением клеток ЦНС, однако способен инфицировать легкие, сердце, миндалины.
Период инкубации колеблется от 5 до 14 дней. Временной промежуток зависит от иммунной сопротивляемости, однако уже зараженный носитель является распространителем возбудителя. В период с 7 до 40 дней больным выделяется огромная концентрация вириона вместе с фекалиями.
Существующие классификации вирусных состояний после заражения полиомиелитом
- Инаппаратная
Бессимптомное течение болезни. Период активной выработки организмом иммунной защиты к вирусу. В это время вирион полиомиелита можно обнаружить только в лабораторных анализах при выделении антител. - Висцеральная (абортивная) – первый этап болезни (1-3 дня)
Наиболее распространенная классификация – до 80% больных. Проходит под обычными простудными симптомами: боль в голове, насморк, вялость, отсутствие аппетита, кашель и субфебрильная температура тела. Заканчивается через недели, обычно прогноз благоприятный. - Поражение ЦНС
Болезнь осложняется наступлением дефектного атрофирования у 50% больных. - Непаралитическая
Характерна проявлением более выраженных симптомов висцеральной классификации. Диагностировать полиомиелит можно по наличию миненгиальных проявлений – отсутствие или затрудненность двигательной реакции затылочных мышц, резкая боль в голове. Процесс выздоровления занимает около месяца, осложнений в виде паралича не наблюдалось. - Паралитическая (появление 4-6 день заболевания)
Отмечается быстрое нарастание признаков болезни, состояние больного ухудшается. Поражение ЦНС характеризуется бредом, головной болью, судорогами, нарушением сознания. Больной жалуется на боль по ходу нервных окончаний, симптомы менингии выражены. При обследовании смена местоположения тела больного очень болезненна, пальпаторно определяется локализация болевого синдрома в области позвонков.
Поскольку развитие паралитической классификации болезни бывает редко, в зависимости от места локализации вирусного поражения выделены несколько форм последствий полиомиелита (замещений погибших клеток глиозной органической тканью).
- спинальный – паралич вялый в области конечностей, туловища;
- бульбарный – нарушение функций глотания и дыхания, возможно речевое замедление;
- понтинный – атрофирование лицевых мышц;
- энцефалитный – поражение участков головного мозга с утратой подведомственных функций.
Проверить на наличие паралитической формы полиомиелита можно с помощью синдрома треножника – попросите больного коснуться губами коленок сидя на стуле. Пациент, заболевший паралитической формой полиомиелита, будет сидеть на стуле, немного наклонившись вперед и упираться на обе руки.
Внезапное возникновение полного паралича развивается на фоне сниженной температуры тела и сопровождается массовой гибелью третьей части нервных клеток переднероговой области спинного мозга. Вследствие клеточного отмирания атрофируются мышцы нижних конечностей, пациент прикован к постели по причине отказа двигательной функции ног и нуждается в сестринском уходе. Редко наблюдаются случаи атрофирования туловища или группы дыхательной мускулатуры.
Летальный исход заболевания полиомиелитом обусловлен поражением продолговатого мозга, где расположен центр жизнеобеспечения человеческого организма. Нередко значительно осложняющими исход болезни причинами являются бактериальное заражение крови, развитие воспалительного процесса дыхательных путей (более 10% летального исхода от полиомиелита).
4 Диагностика заболевания
Как только появятся признаки полиомиелита, необходимо обратиться за помощью в поликлинику или иное медицинское учреждение
Важно не забывать о том, что вирус способен поразить нервную систему, в следствии чего происходит паралич. А уже из-за него возможет летальный исход больного
Диагностируют это заболевание на основании имеющейся симптоматики и лабораторных исследований. На анализирование берутся кал и кровь, мазок из зёва и спинномозговая жидкость. В кое-каких ситуациях прибегают к помощи электронейромиографии, с помощью которой можно определить наличие активных мышц и нервов. Необходимо точно выявить возбудитель, так как некоторые симптомы можно спутать с иными болезнями.
Симптомы полиомиелита
Каждая форма поражения полиовирусом проявляется определенными симптомами. При паралитической отмечаются парезы или параличи. Для остальных форм более характерны симптомы интоксикации. К общим признакам заболевания относятся:
-
лихорадка;
-
сыпь;
-
расстройство мочеиспускания и стула;
-
катаральные явления;
-
парестезия, болезненность мышц;
-
колебание артериального давления;
-
одышка, удушье;
-
потливость;
-
параличи, парезы;
-
нарушения фонации, проблемы с глотанием;
-
паралич лицевого нерва;
-
менингеальный синдром;
-
онемение конечностей;
-
цианоз.
Инаппарантная форма
Так называется форма здорового носительства полиовируса, но при этом в организме происходит выработка иммунитета. Ее опасность в том, что она не проявляет себя никакими симптомами. По этой причине обнаружить ее можно только после специальной диагностики
Из-за сложности выявления инаппарантная форма имеет важное значение в эпидемиологии полиомиелита
Абортивная форма
Протекает с симптомами, характерными для ОРВИ. На фоне признаков поражения верхних дыхательных путей наблюдается незначительная дисфункция кишечника. Полное выздоровление происходит через 3-7 дней. Во время болезни пациент жалуется на следующие симптомы:
-
Боль, сухость в горле. Доставляют дискомфорт, но выражены не слишком сильно. При присоединении вторичной инфекции возможно появление гнойных очагов.
-
Рвоту, тошноту. Связаны с приемом пищи, поэтому чаще возникают после него.
-
Выраженное потоотделение. Отмечается в области шеи и волосистой части головы, указывает на поражение вегетативной нервной системы.
-
Повышенную температуру. Ей предшествует озноб. Далее температура поднимается до 38-38,5 градусов.
-
Боль в животе. Имеет разную локализацию, носит ноющий характер.
-
Чихание. Имеют место легкая заложенность носа, водянистые выделения.
Менингеальная
Поражает серозные оболочки головного мозга, поэтому по течению напоминает серозный менингит. Болезнь длится около 3-4 недель, проявляясь общими симптомами инфекции и следующими признаками:
-
Резкая головная боль. Она крайне сильная, имеет разную локализацию и не уменьшается даже при покое или после приема анальгетиков.
-
Рвота. Никак не связана с приемом пищи, не приносит облегчения, даже после приступа.
-
Регидность затылочных мышц. Выявляется путем пассивного движения головы вперед. Если подбородок не касается грудной клетки, то это указывает на раздражение мозговых оболочек.
-
Симптом Кернига. Обнаруживается при сгибании ноги в коленном и тазобедренном суставе под прямым углом. При последующем разгибании ощущается острая боль и наблюдается рефлекторное сокращение мышц бедра.
Паралитическая
Эта форма встречается реже остальных и считается самой опасной из-за возможных осложнений. С учетом степени поражения ЦНС паралитический полиомиелит может протекать по следующим типам:
-
Спинальному. Сопровождается вялыми травматическими периферическими параличами, атонией, арефлексией и атрофией мышц. Они несимметрично охватывают конечности, что отличает полиовирус от полирадикулоневрита, когда параличи возникают в дистальных отделах.
-
Бульбарному. Самый опасный тип полиомиелита, который поражает ствол спинного мозга. В результате развиваются нарушения речи и глотания, заложенность носа, одышка, психомоторное возбуждение, генерализованная гипотония гемодинамические нарушения. Без должной помощи бульбарный паралич может привести к летальному исходу через 2-3 дня.
-
Понтинному. При утрате мимических движений не сопровождается болезненностью лицевого нерва. Нарушения восприятия вкуса и выраженное слезотечение тоже не наблюдаются.
-
Смешанному. Сопровождается несколькими симптомами, которые характерны для разных форм полиомиелита.
Описание
Полиомиелит — это очень заразное заболевание, при котором полиовирус (1, 2, 3 типа) поражает нервную систему больного, в результате чего у него наступает спинномозговой паралич.
За вспышки эпидемий в данном случае обычно отвечает полиовирус 1 типа.
Как правило, данная патология вызывает размытые симптомы у больного и поэтому она обычно поздно диагностируется. Заразиться полиомиелитом можно фекально-оральным путем, то есть через непрямой контакт с фекалиями зараженного человека. Это может произойти при контакте с грязной одеждой, при употреблении немытых овощей и фруктов в пищу, при контакте с загрязненными бытовыми предметами. В некоторых случаях заражение происходит воздушно-капельным путем. Стоит отметить, что вирус способен длительное время сохранять свою жизнеспособность в открытой среде. Так, в молоке, фекалиях и воде он может жить до 4 месяцев.
Инкубационный период болезни длиться не более 5 дней, выздоровление наступает в течение 1-3 дней, однако в некоторых случаях выздоровление может затянуться на несколько месяцев, лет ли вовсе не произойти.
Полиомиелит у детей, как правило, протекает в абортивной форме (в 95% случаев). Это значит, что полиомиелит протекает полностью без симптомов и при этом не вызывает поражения нервной системы. Наиболее часто с этой болезнью сталкиваются дети младше 5 лет.
В 1% случаев полиомиелит может вызывать воспаление оболочек мозга и в результате очень тяжелые симптомы.
Самыми уязвимыми перед поливирусом являются беременные женщины, люди, страдающие иммунодефицитами, а также дети, подростки, люди пожилого возраста.
Классификация полиомиелита
Медики выделяют следующие формы полиомиелита:
- Непаралитическая (абортивная). Это очень опасная форма патологии, так как она вызывает легкие симптомы, о причине которых больной может даже не подозревать. В то же время элиминация вируса происходит в таком же объеме, как и при паралитической форме болезни.
- Паралитичекая. Этот вид полиомиелита имеет 4 стадии:
- препаралитическая (длится не больше 5 дней);
- паралитическая. Именно на этой стадии у больных развиваются паралич. Около 14% пациентов умирают именно на этой стадии. У выживших она длится около 2 недель.
- стадия восстановления. Длительность этой стадии может составлять от нескольких месяцев до нескольких лет. Вначале восстановление всех функций в организме происходит очень быстро, после чего оно замедляется. В некоторых случаях полное восстановление может вовсе не произойти, что приведет к инвалидности. Такое осложнение случается у ¼ части больных полиомиелитом.
- период остаточных явлений.
Прогноз полиомиелита
Прогноз полиомиелита при непаралитической форме очень благоприятный. При ней всегда наступает полное выздоровление.
При паралитических формах заболевания у больного могут остаться осложнения, которые будут проявляться в виде постоянной слабости и утомляемости. Смертность среди пациентов, страдающих паралитической формой полиомиелита, составляет 4-6%. Однако среди пациентов, у которых в анамнезе имеются различные заболевания нервной системы, смертность может достигать 20%.
Не стоит заниматься самодиагностикой и самолечением в домашних условиях. Это не только не даст результатов, но и вызовет тяжелые последствия полиомиелита (паралич, смертельный исход). В 90% случаев полиомиелит протекает в легкой форме. Однако у 10% больных полиомиелит вызывает паралич. Из них в 50% случаев наступает легкий паралич (в дальнейшем он успешно лечится), в 25% — тяжелый и в 25% — легкий.
Благодаря прививке от полиомиелита на данный момент заболевание практически не встречается.
ДИАГНОСТИКА
Идентификация возбудителя заболевания имеет большое практическое значение, так как похожие симптомы способны вызвать другие виды энтеровирусов и герпевирусов. Дифференциальная диагностика проводится с целью исключения или подтверждения клещевого энцефалита, синдрома Гийена-Барре, миелита, серозного менингита и других энтеровирусных инфекций.
Выявление полиомиелита в непаралитической форме или в препаралитической стадии, протекающего с отсутствием поражения нервной системы, затруднено. Зачастую в этот период ошибочно диагностируют острые респираторные вирусные заболевание, кишечные инфекции или серозный менингит. Поэтому клиническая картина на этом этапе не имеет определяющего значения. Главная роль отводится лабораторной диагностике.
Методы диагностики:
- Полимеразная цепная реакция (ПЦР) позволяет выявить вирус в фекалиях и спинномозговой жидкости пациента.
- Иммуноферментный анализ (ИФА) помогает выделить РНК полиовируса.
- Серологический анализ плазмы крови определяет антитела к полиовирусу.
- Клинический анализ спинномозговой жидкости, электроэнцефалограмма, КТ, МРТ – в качестве дополнительных методов выявления изменений в структуре двигательных центров спинного и головного мозга.
При взятии люмбальной пункции спинномозговой жидкости отмечается ее повышенное давление. Содержание в ней лейкоцитов и белка превышает норму.
ЛЕЧЕНИЕ
Пациенты с подозрением на полиомиелит и выявленными случаями заражения проходят лечение в стационаре инфекционного отделения. Терапия предусматривает изоляцию, строгий постельный режим с ограничением активных движений и полноценное питание.
Специфическое лечение полиомиелита отсутствует, эффективных противовирусных препаратов на данный момент не существует. Все мероприятия сводятся к проведению симптоматической терапии.
Для лечения болезни назначают:
- анальгетики;
- жаропонижающие;
- седативные;
- противовоспалительные;
- антигистаминные препараты;
- внутривенные вливания с целью детоксикации.
Кроме того, возможно назначение диуретиков, антибиотиков, иммуноглобулинов, антигипоксантов и препаратов для улучшения нервно-мышечной проводимости.
Важно следить за правильным положением тела больного. При развитии паралича его укладывают на жесткую постель без подушки
Слегка согнутые в коленях и тазобедренных суставах ноги располагают параллельно, стопы фиксируют шиной в нормальном физиологическом положении. Руки разводят в стороны и сгибают их в локтях под прямым углом.
Реанимационные мероприятия проводятся при расстройствах дыхания. Для этого используется аппарат принудительной вентиляции легких с одновременным отсасыванием слизи из дыхательных путей.
Период восстановления начинается в стационаре сразу после лечения и продолжается в условиях амбулатории.
Восстановительный период включает:
- водные процедуры;
- лечебную физкультуру;
- физиотерапию (электростимуляция, УВЧ, горячие компрессы на пораженные мышцы).
Прививка от полиомиелита
Специфическая профилактика – это вакцинация против полиомиелита. Существует 2 типа вакцин против полиомиелита:
- живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы)
- инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином).
Вакцина ОПВ
Вакцинацию ОПВ проводят детям, начиная с 2-месячного возраста, путем закапывания 2-4 капель (в зависимости от концентрации вакцины) на лимфоидную ткань глотки у младенцев и на поверхность миндалин у старших детей.
Первая вакцинация проводится 3, 4, 5 и 6 месяцев, затем необходима ревакцинация в 18, 20 месяцев и в 14 лет.
После вакцинации ОПВ ребенка в течение часа нельзя кормить и поить, так как с едой и водой вакцина смоется в желудок. Если ребенок срыгнул, необходимо повторить вакцинацию (по той же причине).
Перед прививкой и сразу после нее нельзя вводить в рацион ребенка новые продукты, так как возможно появление аллергических реакций, ошибочно принятых за побочные эффекты вакцины.
Накануне перед вакцинацией следует убедиться в наличии жаропонижающих и противоаллергенных препаратов в домашней аптечке.
Меры предосторожности после вакцинации ОПВ: не целовать ребенка в губы и мыть руки после подмывания малыша. Противопоказания для вакцинации ОПВ:
Противопоказания для вакцинации ОПВ:
- дети с врожденным иммунодефицитом или ВИЧ (также нельзя, если члены семьи имеют те же проблемы);
- наличие в окружении ребенка беременных женщин;
- беременность или планирование ее;
- грудное вскармливание;
- необычная реакция на предыдущую вакцинацию;
- аллергия на неомицин, стрептомицин и полимиксин В (входят в состав вакцины);
- острые инфекционные заболевания (вакцинация после выздоровления).
Вакцина ИПВ
Вакцинацию ИПВ проводят
- детям (ослабленные, имеющие беременную мать и/или расстройства кишечника)
- взрослым (медицинским работникам, имеющие тесный контакт с больными, поездка в эндемичные районы, непривитые люди).
ИПВ вводится подкожно или внутримышечно:
- дети: первичная вакцинация в 2, затем в 4 месяца, потом ревакцинация в 6-18 месяцев и в 4-6 лет;
- взрослые: первая вакцинация (0,5 мл), повтор через 4-8 недель и введение третьей дозы через 6-12 месяцев.
Побочные эффекты вакцинации:
Возможные побочные эффекты, не требующие экстренного медицинского вмешательства:
- нервозность,
- повышение температуры до 38,5°C,
- отеки,
- боль в месте инъекции,
- тошнота, однократная рвота или понос.
Немедленно обратиться к врачу в случае:
- адинамичный и вялый ребенок;
- затрудненное дыхание, одышка;
- температура выше 39С.;
- судороги;
- крапивница, зуд;
- сонливость;
- отеки лица, глаз;
- затрудненное глотание.
После вакцинации ИПВ прогулки и купание ребенка не воспрещаются.
Отказ от вакцинации
В первую очередь непривитым людям грозит полиомиелит со всеми вытекающими последствиями.
Кроме того, в случае отказа от вакцинации им запрещают поездки в страны, требующие прививки от полиомиелита и временно (на период эпидемии) не принимают на работу в образовательные и оздоровительные учреждения.

 Вирус болит шея и голова
Вирус болит шея и голова
 Акдс и вакцинация от полиомиелита
Акдс и вакцинация от полиомиелита
 Прививка от полиомиелита ребенку
Прививка от полиомиелита ребенку

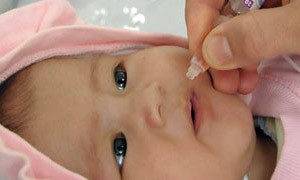 Непривитый ребенок и вакцинация от полиомиелита
Непривитый ребенок и вакцинация от полиомиелита Прививка от полиомиелита
Прививка от полиомиелита