Содержание
- 1 Лечение
- 2 Причины плосковальгусной деформации стоп
- 3 Хирургическое лечение вальгусной деформации голени
- 4 Лечение
- 5 Диагностика
- 6 Классификация плоскостопия
- 7 Деформация стопы у детей
- 8 Оперативное лечение плоскостопия
- 9 Возможные последствия вальгусной деформации стопы у детей
- 10 Лечение
- 11 Признаки вальгусной деформации стопы
- 12 Мнение доктора Комаровского о дефекте
- 13 Лечение
- 14 Что такое вальгусное плоскостопие?
- 15 Норма или патология?
- 16 Причины
- 17 Симптомы
Лечение
Причины плосковальгусной деформации стоп
Одной из причин возникновения плоских и плосковальгусных стоп в этом возрасте считается общая слабость сухожильно-мышечного аппарата нижних конечностей, а также диспластические изменения со стороны скелета стопы.
В формировании плоскостопия существует ряд теорий, объясняющих этиопатогенетические механизмы:
Хирургическое лечение вальгусной деформации голени
Лечение
Вальгусная деформация у детей хорошо поддается терапии консервативными методами. Малышам рекомендуется носить ортопедическую обувь, делать массаж и лечебные упражнения для стоп. Хороший эффект дает физиотерапия: магнит, диадинамические токи, электрофорез, а также грязевые и озокеритовые аппликации.
Если у ребенка вертикальный таран – тяжелая форма ригидного плоскостопия, которая сопровождается тыльным вывихом ладьевидной кости на головке таранной кости – применяют метод Доббса. Этот метод представляет собой поэтапное гипсование с последующей фиксацией таранно-ладьевидного сустава спицей Киршнера и чрезкожной ахиллотомией.
Альтернативой методу Доббса может быть подтаранный артроэрез, или операция Грайса. Ее суть состоит в установке имплантата между пяточной и таранной костью посредством небольшого разреза – не более 2 см. Имплант изготавливается в виде цилиндра или усеченного конуса по индивидуальным размерам.
Операция длится около 40 минут, ее результатом является анатомически правильное положение стопы. Некоторым пациентам требуется коррекция длины сухожилий, поэтому в ходе процедуры сухожилие большой берцовой мышцы укорачивается, а ахиллово сухожилие удлиняется. После операции гипсование не производится.
Возможно проведение комбинированного хирургического лечения, при котором, кроме установки импланта, выполняют пластику сухожилий. В этом случае ногу после операции обездвиживают посредством гипсовой лонгеты максимум на 2 месяца. Для удобства пациентов сначала оперируется только одна нога, а через год – другая. Таким образом, не нужно носить гипс на обеих конечностях сразу.
Несмотря на то что сделать операцию можно в любом возрасте, предпочтительнее провести ее как можно раньше, но после достижения ребенком 8 лет. У детей имплант может находиться в теле достаточно долго, срок всегда индивидуальный. Чаще всего он удаляется по достижении 18 лет, когда завершено формирование опорно-двигательного аппарата. Однако в случае отсутствия дискомфорта или неприятных ощущений имплант не извлекают.
В отличие от детей, взрослые далеко не всегда могут рассчитывать на избавление от вальгуса консервативным путем. Зачастую единственным способом вылечиться является операция. Выбор методики зависит от степени плоскостопия. Наиболее широкое распространение получили такие методы, как резекция и артродез таранно-пяточного сустава, сухожильная пластика, остеотомия, синовэктомия.
Массаж и ЛФК
Массаж – это не дополнительный, а фактически основной метод лечения вальгуса у детей. С помощью массажных сеансов удается расслабить мышечно-связочную систему, улучшить местное кровообращение и питание тканей стоп.
Общие принципы массажа следующие:
- процедура всегда начинается с массирования спины, когда ребенок лежит на животе. Под голени обязательно подкладывается валик, чтобы приподнять ноги;
- сеансы должны быть ежедневными в течение двух недель, затем – перерыв;
- после массажа рекомендуется переходить к выполнению лечебного комплекса упражнений;
- во время процедуры следует обходить коленный сустав, поскольку его можно легко травмировать;
- если после массажа и гимнастики делать ванночки для ног с добавлением травяных настоев, терапевтический эффект существенно усилится.

Упражнения для стоп лучше всего делать на специальном ортопедическом коврике, имеющим выпуклые или игольчатые элементы. Ребенок 2–3 лет может делать такие упражнения:
- переступать с одной ноги на другую – топтаться на месте;
- стоя на одной ноге, носком другой ноги рисовать воображаемый полукруг;
- держа руки на поясе, вращать корпусом по кругу;
- одну ногу поставить на пятку, а другую – на носок, затем одновременно перекатываться с пятки на носок, а с носка на пятку;
- подниматься на носочки, поставив одну ногу впереди другой;
- ходить на внешних сторонах стоп.
Диагностика
Классификация плоскостопия
С этиологической точки зрения различают пять видов плоской стопы:
- врождённая:
- травматическая:
- рахитическая;
- паралитическая;
- статическая.
Врождённое плоскостопие бывает различной степени тяжести (легкой, средней и тяжелой). Наиболее тяжелая степень врождённой плосковальгусной деформации стоп, так называемая стопа-качалка, встречается в 2,8-11,9% случаев и выявляется сразу же при рождении. Этиопатогенез данной деформации до настоящего времени окончательно не изучен. Наиболее вероятной причиной деформации считается порок развития зачатка, задержка его развития на определенном этапе эмбрионального формирования. Данная деформация расценивается как врожденное уродство.
Приобретенное плоскостопие бывает:
- травматическим;
- паралитическим;
- статическим.
За последние годы взгляд на генез статического плоскостопия претерпел изменения и в настоящее время имеет более широкое толкование. Среди обследованных детей со статической плосковальгусной деформацией стоп диспластические изменения скелета стопы, сочетающиеся с неврологической симптоматикой или нарушениями метаболизма соединительной ткани, были выявлены у 78%.
Паралитическое плоскостопие является следствием паралича мышц, формирующих и поддерживающих свод стопы. Причиной травматического плоскостопия являются последствия травмы голеностопного сустава и стопы, а также повреждения мягких тканей и сухожильно-связочного аппарата.
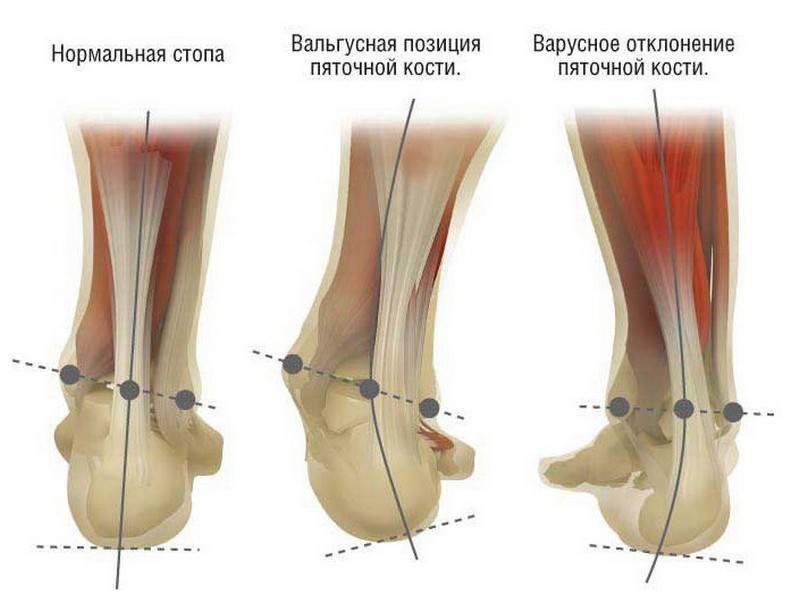
Различают плоскостопие легкой, средней и тяжелой степени. В норме угол, образованный линиями, проведенными по нижнему контуру пяточной и первой плюсневой кости с вершиной в области ладьевидной кости, составляет 125°, высота продольного свода составляет 39-40 мм, угол наклона пяточной кости к плоскости опоры — 20-25°, вальгусное положение заднего отдела стопы — 5-7°. У детей дошкольного возраста высота продольного свода стопы в норме может колебаться от 19 до 24 мм.
При легкой степени плоскостопия отмечается снижение высоты продольного свода стопы до 15-20 мм, уменьшение угла высоты свода до 140°, угла наклона пяточной кости до 15°, вальгусное положение заднего отдела — до 10° и отведение переднего отдела стопы в пределах 8-10°.
Средняя степень плоскостопия характеризуется снижением свода стопы до 10 мм, уменьшением высоты свода до 150-160°, с углом наклона пяточной кости — до 10°, вальгусным положением заднего отдела и отведением переднего — до 15°.
Тяжелая степень плоскостопия сопровождается снижением свода стопы до 0-5 мм, уменьшением угла высоты свода стопы до 160-180°, углом наклона пяточной кости — 5-0°, вальгусным положением заднего отдела и отведением переднего — более 20°. При тяжелой степени деформация ригидная, коррекции не поддается, отмечается постоянный болевой синдром в области Шопарова сустава.
Деформация стопы у детей
Детское плоскостопие вальгусного типа свидетельствует об опущении поперечного свода стопы. Обнаруживают в большинстве случаев болезнь на плановом приеме у ортопеда в возрасте одного года.
Нет большого отличия в вальгусном плоскостопии у взрослого и у ребенка. Происходит аналогичное искривление ноги во внутреннюю сторону, на отпечатке ножек можно заметить плоскую стопу, немного расширенную в середине.
Нельзя ставить диагноз ребенку самостоятельно только по отпечатку ноги, особенно, если ему не исполнилось 5 лет. До данного возраста у малышей имеется физиологическое плоскостопие, которое проходит со временем без специального лечения.
Родители должны обратить внимание на:
- Походку ребенка, если он косолапит, ноги при ходьбе ввернуты во внутреннюю сторону, носки смотрят друг на друга,
- Подошву обуви ребенка, если стопа деформирована, она будет стоптана неравномерно (при вальгусном плоскостопии больше стерта внутренняя часть),
- Возможность малыша самостоятельно поставить ноги ровно, параллельно друг другу (без помощи взрослого сделать это будет крайне сложно, если болезнь присутствует).
К основным факторам, вызывающим вальгусное плоскостопие, относят:
- Редкую форму врожденного типа, когда болезнь возникает еще в перинатальном периоде,
- Травмы, полученные малышом в детстве (растяжение связок часто встречается у ребенка до 14 лет),
- Пониженная активность ребенка, когда стопа не получает адекватной нагрузки, мышцы ослабевают, перестают выполнять основную функцию,
- Раннее становление на ножки (нельзя ставить ребенка на полную стопу ранее 7-8 месяцев),
- Недостаточно сбалансированное питание, игнорирование приема витамина D в грудном и детском возрасте (до 2-3 лет по показаниям педиатра),
- Инфекционные заболевания, связанные с изменением костной ткани у ребенка,
- Привычку донашивать чужую обувь, перешедшую по наследству от кого-либо (неправильно стоптанная стопа будет влиять на правильность походки, приведет к деформации стопы),
- Ношение неправильной обуви.
Родители должны помнить, что малышам следует покупать обувь с мягким супинатором, жестким задником. Каблучок не должен в детской обуви превышать 0,5 см. Отдавать предпочтение стоит натуральным материалам.
Исправление вальгусного плоскостопия у детей до 5 лет возможно, если родители вовремя обратят внимание на неправильное положение стопы. На первой и второй стадии достаточно массажа и выполнения специальных упражнений
Затруднительным может стать терапия при запущенной форме недуга, когда малышу приходится от 3 до 6 месяцев находиться в гипсе.
В комплекс лечения вальгусного плоскостопия у детей входят:
- Массаж,
- Ношение специальной ортопедической обуви,
- Выполнение лечебных упражнений,
- Физиотерапия,
- Прием витаминов,
- Ванночки для ног.
Большую роль играет массаж и выполнение специальной лечебной гимнастики. Родители должны понимать, что излечение – результат каждодневной работы. Массаж следует выполнять ежедневно, утром и вечером, завершать процедуру упражнениями. Дети старшего возраста могут выполнять упражнения самостоятельно. Отлично помогает в борьбе с деформацией стопы специальные ортопедические коврики. Они имитируют ходьбу по искривленной поверхности, мягкой и жесткой. Оперативное вмешательство проводят в случае, если исправить патологию при помощи консервативного лечения не удается.
Своевременное диагностирование и лечение вальгусного плоскостопия является гарантией полного излечения и отсутствия проблем в дальнейшем.
Плоскостопием называют состояние, когда есть снижение высоты сводов стопы. В здоровой стопе различают два свода – продольный и поперечный. Наличие их придает стопе свойство гасить колебания при движениях и разгружать суставы нижних конечностей и позвоночника, выступая в роли амортизатора.
Выделяют плоскостопие продольное и поперечное (вальгусное). Возможно одновременное уплощение обоих сводов.
Различают также врожденное (очень редко) и приобретенное плоскостопие. Врожденные варианты редки, объясняются, прежде всего, проблемами развития тканей в эмбриональном периоде и могут передаваться по наследству. Оно обнаруживается практически сразу после рождения ребенка.
Оперативное лечение плоскостопия
Возможные последствия вальгусной деформации стопы у детей
Деформация может стать причиной развития следующих патологий:
- артрозы;
- искривление позвоночника;
- плоскостопие;
- остеохондроз;
- нарушение формы костей таза;
- патологические изменения в коленных и голеностопных суставах;
- укорочение конечностей.
Тяжелая степень патологии – одна из причин инвалидности уже в детском возрасте. Если деформация не очень сильно выражена, а терапевтические меры своевременны и адекватны, то представляется возможным полностью восстановить нормальную функциональность конечности.
Лечение
Консервативные методы лечения.
Все методики направлены только лишь на купирование симптомов заболевания, не устраняя патогенетических его причин:
- Индивидуальные ортопедические стельки:
- поддержка головки первой плюсневой кости
- поддержка продольного свода стопы
- устранения вальгусного положения среднего и заднего отделов стопы
- Тейпирование
- Ортезы
- Индивидуальная сложная ортопедическая обувь
- Массаж
- ЛФК для мышц голени
- Физиотерапевтическое лечение, направленное на снятие болевого синдрома
Оперативные методы лечения.
I степень
Хирургическое лечение при первой степени классически включает синовэктомию. Операция проводится только после неэффективности 3-месячного курса консервативного лечения. Также при степени I, может быть показана медиализирующая остеотомия пяточной кости.
IIа степень
Хирургическое лечение при IIa деформации выбирается на основе типа и количества деформации. При гибкой, мягкой деформации показана пересадка сухожилий (длинный сгибатель пальцев), которая выполняется вместе с операциями на костных структурах. Медиализирующая остеотомия пяточной пятки показана, чтобы исправить деформацию и обеспечить удовлетворительные результаты у пациентов со стадией IIa. При установке пяточной кости в медиальное положение натягиваются медиальные связки и сухожилие ЗББ, что приводит к минимальному ограничению движению. Медиализирующую остеотомию пяточной кости можно заменить подтаранным артроэрезом, который показывает такие же результаты. Операции для лечения деформаций на уровне среднего отдела стопы включают артродез плюсне-предплюсневого сустава и таранно-ладьевидного сустава.
Послеоперационный период включает 6-8 недель ходьбы без опоры на оперированную конечность. От 6 до 12 недель, пациент остается в съемной лонгете с возможностью нагрузки. Движения начинаются в 6 недель, и прогрессивные укрепление упражнения начинаются в 12 недель после операции. Пациент должен быть информирован, о том, что окончательный результат лечения не ожидается до 6 месяцев после операции.
IIb степень
При этой степени заболевания необходимо удлинение боковой колонны стопы, которое может быть выполнено путем удлинения пяточной кости или с помощью артродеза пяточно-кубовидного сустава с использованием либо аутотрансплантата или аллотрансплантата. Также при этой деформации необходима медиализирующая остеотомия пяточной кости и укрепление сухожилия задней большеберцовой мышцы.
III степень
При такой деформации устранение деформации невозможно даже под наркозом. Артродез требуется, чтобы исправить деформацию и стабилизировать стопу. Наиболее важным является артродез таранно-ладьевидного сочленения, так как деформация происходит через этот сустав. Методом выбора является трехсуставной артродез, так как адекватная коррекция возможна только путем артродеза всех трех суставов. Дополнительно могут быть использованы ауто или аллотрансплантаты. Адекватная коррекция деформаций должна быть без чрезмерной коррекции в варусном положении. Пятка должна быть ≤ 5 ° в вальгусном положении с передней частью стопы в нейтральном (т.е. без супинации стопы или поднятия первого луча). Если не удается вывести пяточную кость из вальгусного положения, то трехсуставной артродез дополняется медиализирующей остеотомией пяточной кости. При гипермобильности первого луча, операция дополняется артродезом первого плюснеклиновидного сустава.
Пациент должен быть предупрежден, о том, что функциональный результат после трехсуставного артродеза имеет ограничения. Ходьба по неровной поверхности и занятия спортом часто затруднены. Послеоперационный период тот же, что и в стадии II.
IV степень
При этой степени заболевания операция должна быть дополнена реконструкцией на уровне голеностопного сустава. При имеющейся нестабильности медиального связочного комплекса, он должен быть восстановлен с использованием ауто или аллотрансплантата. При наличии деформаций костных структур должны быть проведены коррегирующие операции на уровне голеностопного сустава, включающие восстановление анатомии лодыжек или надлодыжечные остеотомии. Лечение деформаций на уровне стопы при этой степени заболевания обусловливается мобильностью деформации. При нефиксированной деформации необходимо выполнять оперативное лечение, как при IIb степени заболевания. При наличии фиксированной деформации необходимо выполнять трехсуставной артродез, как и при степени III.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления
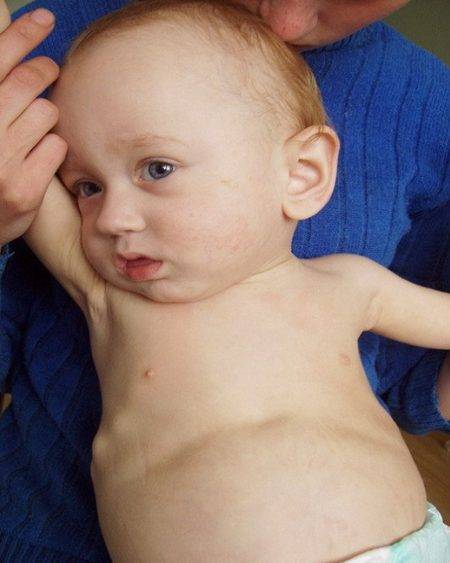
Признаки вальгусной деформации стопы
При осмотре устанавливается, что при плотно сжатых выпрямленных коленях между внутренними сторонами лодыжек имеется промежуток более 5 см. Своды стоп смещены кнутри. Пятка и пальцы пациента отклонены в наружную сторону (абдукционно-пронационнаядистопия). Часто может быть дополнительно снижена высота свода (в этом случае принято говорить о плоско-вальгусной деформации).
Родителям следует насторожиться и проконсультироваться с детским ортопедом, если ребенок:
- наступает не на полную стопу, а только на внутреннюю часть;
- «шаркает» при ходьбе;
- сравнительно быстро устает во время подвижных игр с ровесниками;
- жалуется на боли в ногах и спине.
Важным признаком патологии являются неуверенная походка, судороги в икрах и припухлость стоп к концу дня. Если посмотреть на подошвы обуви, которую носит малыш, то можно заметить, что она больше снашивается с внутренней поверхности.
Мнение доктора Комаровского о дефекте
Доктор Комаровский Е.О. выделяет несколько триггеров формирования вальгуса в детском возрасте:
- нет возможности сбалансировать продольный свод при постоянном хождении только по ровным поверхностям или в обуви (дома, на улице);
- неправильный подбор первой обуви, без учета будущего прогиба стопы. Обувь не гнется, стелька твердая, неподатливая. Нет переката при активной ходьбе, провоцируется уплощение свода;
- ранняя постановка ребенка на ноги (желание родителей поскорее научить ходить), повышенная нагрузка в комплексе с незрелым костно-мышечным аппаратом уплощают подошву;
- ношение шлепанцев и чрезмерно свободной обуви. Отсутствует упор на пятку, смещается давление на среднюю часть ступни.
Комаровский Е.О. советует не паниковать преждевременно, у всех младенцев присутствует плоскостопие, свод стоп формируется к 5-6 годам, окончательно сформирован лишь в 10-12 лет. Исправлять аномальные нарушения можно при условии родительского контроля, регулярных занятий с малышом, подборе коррекционных ортопедических супинаторов на время, когда проходит курс лечение вальгусного плоскостопия. Только врожденные аномалии требуют оперативного вмешательства. При остальных подвидах уплощения стоп можно обойтись консервативными методиками воздействия.
Лечение
Лечение варусной деформации стопы зависит от того, насколько рано была выявлена патология. На ранних стадиях заболевания у маленьких детей коррекция стопы возможна консервативными методами. У детей старшего возраста и взрослых требуется хирургическое лечение.
У детей
При ранней диагностике варусной деформации коррекция стопы возможна консервативными методами. Прежде всего малышу подбирают специальную ортопедическую обувь. Она сконструирована таким образом, чтобы стопа постоянно принимала физиологичное положение. Такую обувь необходимо изготавливать индивидуально, по форме ножки ребенка. Ботинки должны иметь жёсткий задник, чтобы прочно фиксировать пятку.
Лечебный массаж позволяет устранить мышечный спазм, повысить эластичность связок. Благодаря пластичности детских костей с помощью массажа можно добиться полного устранения деформации.
Приемам лечебного массажа родителей обучает врач. Его требуется делать ежедневно, уделяя процедуре около получаса. В массажный комплекс входят следующие приёмы:
- Поглаживание стопы с обеих сторон;
- Сначала медленное, затем более энергичное растирание подошвы и тыла стопы;
- Разминание подошвы, направленное от внутренней стороны к наружной;
- Снова поглаживание.
На каждый этап приходится по 5-6 минут. Если ребёнок не выдерживает получасовой сеанс, можно проводить процедуру три раза в день по 10 минут.
Гимнастика – один из важнейших этапов лечения варусной деформации. Физические упражнения способствуют улучшению кровообращения в стопе, тренировке мышечно-связочного аппарата. Лечебную гимнастику рекомендуется проводить ежедневно, время занятия составляет 20-30 минут. Перед выполнением упражнений проводят лёгкий разминочный массаж. Сами гимнастические приёмы выполняются из положения сидя, затем стоя.
Гимнастический комплекс определяет врач-ортопед в зависимости от выраженности деформации. Основные упражнения, используемые для коррекции варусной деформации:
- Сидя на стуле и упираясь ногами в пол, перекатывать стопы с внутренней стороны к наружной;
- Сидя на стуле, выполнять червеобразные движения стопами;
- Перекатывать ступнями по полу мячик или гимнастическую палку;
- Поднимать пальцами ног с пола мелкие предметы;
- Стоя на полу, поочередно подниматься на пяточках и носочках;
- Приседать, расставив ноги на ширину плеч;
- Ходить на внутренней и внешней стороне стоп поочередно.
Гимнастика при варусной деформации стопы
Заканчивать занятие рекомендуется массажем и тёплой ванночкой для ног.
При неэффективности консервативного лечения детям проводят операцию по исправлению варусной стопы. Заключается она в подрезании сухожилий с одной стороны голеностопного сустава, после чего нога устанавливается в правильное положение и фиксируется гипсовой повязкой. Через несколько месяцев происходит восстановление формы ноги. В течение полугода после операции потребуется ношение ортопедической обуви, занятия лечебной гимнастикой.
У взрослых
Для лечения варусной патологии у взрослых применяется операция остеотомии. Рассекаются искривлённые кости и на них накладывают аппарат Илизарова. В течение нескольких месяцев кости выпрямляются и ноги приобретают правильную форму.
В восстановительном периоде рекомендуется использовать ортопедическую обувь, заниматься лечебной гимнастикой и массажем.
Варусная деформация стоп – патология, формирующаяся в детском возрасте и приводящая к О-образному искривлению конечностей. У взрослых это заболевание проявляется артрозами коленных и тазобедренных суставов. Лечение осуществляется консервативными и хирургическими методами.
Что такое вальгусное плоскостопие?
Вальгусное плоскостопие отличается несколькими признаками:
- уплощение стопы;
- перенос центра тяжести на внутренний свод;
- изменение оси ступни.
Сзади голеностоп и ступня относительно пяточной кости и лодыжки выглядит как буква «Х». Прямая ахиллова сухожилия на уровне лодыжки разворачивается наружу. Фактически это смещение пяточной кости наружу относительно других суставов и костных ориентиров.
Медиальный продольный свод стопы обычно развивается в возрасте 5 или 6 лет, что связано с улучшением баланса и координации движений. Если ступня не развивается, у ребенка формируется скованность в икроножных мышцах, слабость в ахилловом сухожилии и ягодичных мышц.
Деформация может привести к неуклюжести, усталости в ногах, хромоте после длинной прогулки, болях в колене или в бедрах. Основными проявлениями патологии являются:
- вертикальное расположение таранной кости;
- спазм малоберцовых мышц;
- деформации предплюсны.
Распространенность патологии увеличивается с возрастом. Сахарный диабет, гипертония, прыжковые и беговые виды спорта, ожирение, серонегативные артропатии относятся к факторам риска.
Норма или патология?
Сегодня, проходя профилактические осмотры, когда ребенку исполняется один год и он начинает ходить, родители зачастую слышат от врачей-ортопедов о том, что у их чада наблюдается плоско вальгусная или варусная деформация стопы. Очевидно, что речь в это время должна идти о каком-то серьезном ортопедическом нарушении. Но так ли это на самом деле? Опасно ли такое искривление?
Согласно МКБ 10 для термина «вальгусная установка стоп», как разновидности деформации стопы ребенка отводится код Q66. Нужно отметить, что данный код имеет под собой еще несколько разновидностей, определяющихся тонкостями искривлений стопы
Но при этом снова стоит обратить внимание на тот факт, что код заболевания, а, соответственно, и сам диагноз, поставленный специалистом согласно с МКБ-10 не является приговором для пациента и его родителей. В первую очередь об этом можно заявлять, опираясь на данные самих ортопедов, что развитие стопы у детей представляет довольно длительный процесс, который может продолжаться примерно 7-10 лет
ВажноИсходя из сказанного выше, можно делать вывод о том, что диагноз, подтвержденный МКБ 10, может быть признан полностью достоверным лишь в том случае, когда формирование стопы ребенка находится на завершающих этапах
Но при этом следует обратить внимание родителей и на то, что пренебрегать профилактическими осмотрами в год и высказанными специалистами предположениями о том, что у детей обнаруживается варусная или плоско вальгусная стопа также не стоит. Это же подтверждает и известный детский доктор Е
О. Комаровский. Очевидно, что вовремя начатое лечение в будущем позволит избавить детей от больших проблем со здоровьем и походкой в частности. Особую роль в этом играет массаж.
Причины
Вальгус стопы у детей может быть диагностирован еще до первых попыток малыша ходить. Речь идет о врожденной форме заболевания. При такой патологии образуются внутриутробные нарушения формы и расположения костей. Самыми тяжелыми врожденными деформациями являются патологии «вертикальный таран» и «стопа-качалка». Эти дефекты строения стопы обнаруживаются либо еще в родильном доме, либо в первый месяц жизни.
Существует целая группа предпосылок, ведущих к приобретенной патологии:
- Патология может развиться у недоношенного ребенка. Недоношенность диагностируется, когда ребенок рождается раньше срока, при этом масса тела ниже 2500 граммов, а длина тела меньше 45 сантиметров.
- Следующая причина — внутриутробная гипотрофия, когда у еще не родившегося ребенка из-за нарушенного питания наблюдается маленькая масса для его возраста.
- Привести к развитию патологии может дисплазия соединительной ткани. Она развивается во внутриутробном или постнатальном периоде, характеризуется наличием дефектов волокон и основного вещества ткани.
- Рискуют приобрести это дефект дети, которые в раннем возрасте часто болеют острыми респираторными вирусными инфекциями, пневмониями, бронхитами.
- Заболевание может возникнуть на фоне некоторых нейромышечных заболеваний. К ним относятся полиомиелит, детский церебральный паралич, миодистрофия, полинейропатия.
Еще одна причина – рахит. Заболевание, при котором наблюдаются недостаточная минерализация костей и нарушения в их образовании.

- В группе риска находятся дети с ожирением, поскольку избыточный вес ведет к повышенной нагрузке на кости и суставы ног.
- Патология может стать следствием травм связок, мышц, костей стопы и голени и долгого нахождения ноги в гипсе.
- Вызвать деформацию могут дисплазия тазобедренного сустава и врожденный вывих бедра.
- Иногда виновниками патологии становятся сами родители, которые пытаются заставить ходить малыша раньше времени.
- Неправильно подобранная обувь также может стать фактором, обуславливающим развитие дефекта.
Симптомы
Ведущим симптомом плосковальгусной постановки стоп (ПВДС) является болевой синдром, возникающий после ходьбы или стояния, особенно в случае ношения неудобной обуви. Зачастую пациенты жалуются на напряженность и болезненность в икроножных мышцах, изменение походки.
Визуально вальгус проявляется неестественным положением ступни, когда человек находится в вертикальном положении. На землю опирается не наружная, а вся внутренняя поверхность стопы. Кроме того, наблюдается патологическое тыльное сгибание переднего отдела по направлению к заднему.
Чуть ниже щиколотки, на внутренней стороне голеностопа, возникает выпячивание из-за смещения головки таранной кости. Иногда снизу от этого выступа возникает еще один – рог ладьевидной кости. Искривляется продольная ось ступни, пятка смещается наружу и опирается на землю внутренней частью.
Если свести ноги вместе, будет заметно, что пятки стоят на значительном расстоянии друг от друга – от 4 см и более. Вертикальная ось, которая начинается от середины голени, заканчивается в стороне от пятки, хотя в норме должна совпадать с внутренним ее краем.
При прощупывании внутренней части стопы от подошвы до голеностопного сустава ощущается болезненность, которая нередко отмечается и позади голени над пяткой. Иногда триггерные (болевые) точки присутствуют в икроножных мышцах, что обусловлено повышением нагрузки и постоянным напряжением вследствие нарушения статики.
Возникнув в детском возрасте, патология может сопровождать человека всю жизнь, если ее не лечить. В подавляющем большинстве случаев пациенты обращаются к врачам только при условии выраженной симптоматики, когда нарушается функция конечностей.
Нужно отметить, что вальгус может напомнить о себе в любом возрасте. У подростков и молодежи при этом не только начинают болеть ноги, но и прогрессирует искривление. Люди среднего и пожилого возраста жалуются в основном только на боли, сама деформация практически не усиливается.
Болевые ощущения у пациентов старшего возраста обусловлены высокими физическими нагрузками на ноги (ходьба, стояние) и изменениями метаболизма на фоне беременности, климакса. К обострению может также приводить продолжительная обездвиженность вследствие тяжелой болезни.
Вальгусная деформация стопы у ребенка
 Эквинусное положение стопы
Эквинусное положение стопы Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья
Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья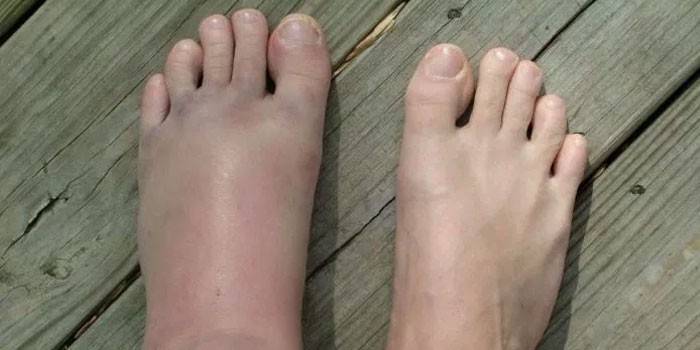 Плосковальгусные стопы у детей и взрослых
Плосковальгусные стопы у детей и взрослых



 Противогрибковое масло стоп-актив: состав, эффективность и аптечные аналоги
Противогрибковое масло стоп-актив: состав, эффективность и аптечные аналоги Плоскостопие. причины, симптомы, степени, диагностика плоскостопия. плоскостопие у детей
Плоскостопие. причины, симптомы, степени, диагностика плоскостопия. плоскостопие у детей Варусная деформация стопы у детей
Варусная деформация стопы у детей Киста пяточной кости причины, симптомы и лечение
Киста пяточной кости причины, симптомы и лечение