Содержание
- 1 Причины болезни у детей и степени Халюс Вальгус
- 2 Симптомы
- 3 Хирургическое лечение молоткообразной деформации пальцев в составе полой стопы.
- 4 Плоская и плоско-вальгусная стопа
- 5 Причины заболевания
- 6 Приведенная стопа. Симптомы, диагностика, виды лечения
- 7 Подошвенный фасциит
- 8 Подошвенный фасцит и пяточная шпора
- 9 Перекос пятки
- 10 Виды вальгусной деформации
- 11 Виды и стадии
- 12 Приведенная стопа
- 13 Лечение
- 14 Спасибо за программы и за скидку!
- 15 Стельки и упражнения
Причины болезни у детей и степени Халюс Вальгус
Данное заболевание у детей может быть врожденным или приобретенным. Однако первый вид болезни встречается очень редко, тогда как причинами второго являются чаще всего дисплазия соединительной ткани, что приводит к ослабеванию связок, которые не могут выдержать чрезмерного давления позвоночника. Кроме того, неверно подобранная детская обувь, плохая экология, избыточный вес, генетическая предрасположенность также способствуют развитию этой болезни.
В медицине принято выделять четыре hallux valgus степени болезни:
- Наклон пяточной части не превышает 15°. При этом достаточно профилактических мер для устранения причин заболевания.
- Отклонение от нормы до 20°. В данном случае помогут несложные физические процедуры.
- Угол отклонения не превышает 30°. Для его устранения рекомендуется интенсивное и продолжительное лечение, однако хирургического вмешательства можно избежать.
- Угол наклона более 30°, являющийся критическим показателем, при котором необходимо хирургическое вмешательство.
Обращаем ваше внимание, что для определения степени деформации необходимо обратиться к квалифицированному специалисту, который выявив на рентгене степень вальгусной деформации, назначит эффективное лечение. https://www.youtube.com/embed/JAUC31Nxu9s
https://youtube.com/watch?v=JAUC31Nxu9s
Симптомы
Основным признаком проблем с сочленениями стопы является болевой синдром, но он может свидетельствовать буквально о любом состоянии или патологии, от травмы до врожденных нарушений
По этой причине важно правильно оценить характер боли и увидеть дополнительные признаки, по которым удастся точнее предположить, с каким заболеванием столкнулся человек
Бурсит
По силе боли в области воспаленных зон бурсит сложно сравнить с остальными заболеваниями, поскольку она интенсивная и острая, особенно в момент вращения голеностопа. Если проводить пальпацию пораженного участка, болевой синдром тоже обостряется. Дополнительными симптомами бурсита являются:
- локальная гиперемия кожного покрова;
- ограничение объема движений и снижение их амплитуды;
- гипертонус мышц пораженной конечности;
- локальный отек ноги.
Остеопороз
На фоне увеличения ломкости костей, обусловленной снижением массы костной ткани и изменениями ее химического состава, главным симптомом остеопороза становится повышенная уязвимость сочленений и нижних конечностей в целом. Характер боли приступообразный, острый, усиление ее происходит при пальпации. Дополнительно присутствуют:
- перманентная боль ноющего характера;
- быстро наступающая усталость при нагрузке;
- затруднения при выполнении привычной двигательной активности.
Артрит
Воспалительный процесс затрагивает все сочленения, находящиеся в стопе, и он может носить первичный или вторичный характер. При наличии дополнительных заболеваний, на фоне которых развился артрит, симптоматика будет шире. Примерный перечень признаков, по которым можно определить эту болезнь, следующий:
- отек зоны пораженного сочленения или больной стопы полностью;
- гиперемия кожных покровов в области воспаления;
- боль постоянная, имеет ноющий характер, накатывает приступами до полной блокировки движения;
- деформация стопы на поздних стадиях болезни;
- утрата функций пораженных суставов;
- общее недомогание – повышение температуры, головные боли, нарушения сна.
Артроз
Медленное течение дегенеративных процессов в хрящевой ткани на начальной стадии человеком почти не замечается: болевые ощущения слабые, ноющие, вызывают только легкий дискомфорт. По мере усиления разрушения тканей и увеличения области поражения (с вовлечением костной ткани) появляются следующие симптомы:
- хруст в суставах при их активности;
- острая боль при физических нагрузках, стихающая в состоянии покоя;
- деформация пораженного участка;
- увеличение сочленения на фоне отека мягких тканей.
Лигаментит
При воспалительном процессе, протекающем в связочном аппарате, болевые ощущения умеренные, преимущественно обостряются при переносе веса на поврежденную ногу и движении. Заболевание выявляется исключительно при проведении УЗИ или МРТ, поскольку по симптоматике лигаментит схож с травматическим повреждением связок. Признаки такие:
- ограничение двигательной активности стопы;
- появление отека в области поражения;
- ощущение онемения пальцев пораженной ноги;
- повышение чувствительности (при прикосновениях) области воспаления;
- невозможность полностью согнуть или разогнуть конечность в больном суставе (контрактура).
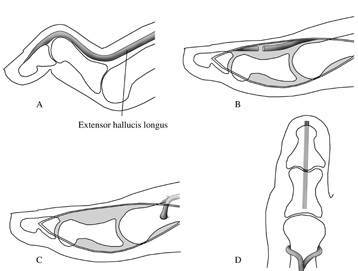
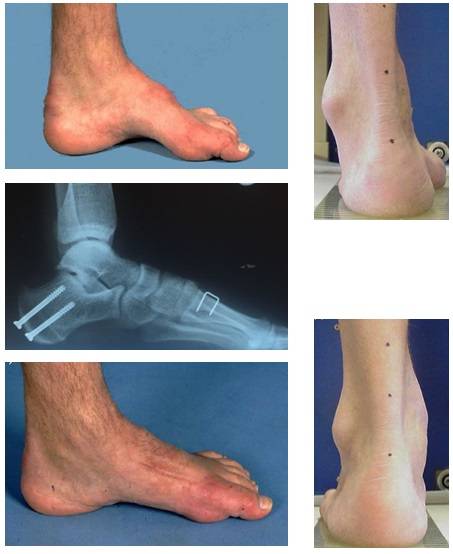
Хирургическое лечение молоткообразной деформации пальцев в составе полой стопы.
Слабость тыльного сгибания стопы компенсируется за счёт избыточной работы разгибателей пальцев, что в конечном счёте приводит к формированию молоткообразной или когтевидной деформации пальцев.
В случае если данная деформация доставляет пациенту дискомфорт, затрудняет подбор обуви, показано оперативное лечение – операция Джонсона (Jones).
Производится транспозиция сухожилия разгибателя на нижнюю треть плюсневой кости, а сам палец фиксируется в разогнутом положении спицей. Это вмешательство позволяет пациенту продолжить использовать разгибатель пальцев для разгибания стопы и устраняет деформацию пальцев.
Восстановление после оперативного лечение занимает занимает 6-12 недель, это время требуется для сращения остеотомированных фрагментов костей и приростания пересаженных сухожилий. В ряде случаев требуется более длительный срок иммобилизации и ограничения осевой нагрузки. Возможные осложнения оперативного вмешательства стандартные для любой ортопедической операции и включают инфекцию, травму сосудов и нервов, кровотечение, тромбоз, неполная коррекция деформации, несращение остеотомии.
Цель оперативного лечение – получить опороспособную и безболезненную стопу. Учитывая неврологическую причину заболевания полноценная коррекция может быть невозможна, также может потребоваться повторное вмешательство спустя какое-то время после операции из-за прогрессирования основного заболевания.
Плоская и плоско-вальгусная стопа
Существует не только врожденная варусная деформация стопы, но и вальгусная.
Плоскостопие – это ортопедическая разновидность деформационного поражения стопы с уплощением ее сводов. Сопровождается потерей амортизирующих функций, является распространенным видом деформации.
В ортопедии определяется несколько типов плоскостопия.
| Вид деформации | Причина и характеристика болезни |
| Врожденное плоскостопие | Клиническая патология связана с недоразвитием малоберцовой кости, амниотической перетяжки зародышевого мешка или порочного развития эмбриона |
| Рахитическое плоскостопие | Последствия рахита у детей младшего возраста. Следствие развития плоскостопия — размягчение костных тканей, ослабление мышечного и связочного аппарата. Стопа ребенка становится податливой под тяжестью собственного тела, своды ее опускаются, а передняя часть отводится наружу |
| Паралитическое плоскостопие | Результат детского спинномозгового паралича – полиомиелита. Степень выраженности зависит от количества пораженных — одной или двух — большеберцовых мышц |
| Травматическое плоскостопие | Деформация стопы из-за перелома предплюсны или неправильно сросшейся лодыжки |
| Статическое плоскостопие | Основная причина вальгусной деформации – это слабость мышечного тонуса |
Последний вид ортопедического заболевания — наиболее распространенный вид. Ранние симптомы статической формы деформации можно определить по быстрой утомляемости голеностопа, болям в области икроножных мышц при беге или ходьбе.
Такую вальгусную деформацию очень трудно лечить
Поэтому особое внимание — профилактике плоскостопия:
- подбирать удобную обувь;
- укреплять мышечную систему физкультурой, спортом;
- следить за осанкой;
- при первых признаках дискомфорта или боли в стопе обращаться к врачу-ортопеду.
Отличной профилактикой станут ходьба босиком по песку и траве, когда срабатывает так называемый рефлекс щажения, ежедневные солевые или хвойные ванны с погружением ног до колен в теплую (35-36 ºС) воду.
Причины заболевания
В медицине под вальгусной деформацией ступни понимается искривление плюснефалангового сустава 1-го (большого) пальца ноги, последующее изменение нормального положения других пальцев. Вальгус предполагает искривление оси стопы, средний ее отдел опускается, а пятка разворачивается наружу с опущением внутреннего края.
Если больной стоит прямо, его ноги выглядят особым образом — в зоне голеностопного сустава и выше видна Х-образная деформация. Лодыжки соприкасаются или между ними имеется слишком малое расстояние, а пятки, напротив, раздвинуты. По статистике, плоско-вальгусная стопа у ребенка обычно обнаруживается в раннем возрасте.
Врожденные причины
Деформация стопы по вальгусному типу нередко бывает врожденной, поэтому определяется у новорожденного буквально после появления на свет или в первый год жизни.
Считается, что причиной врожденной плосковальгусной установки становится нарушение роста и развития ноги во внутриутробный период. Под влиянием тератогенных факторов форма и взаимное расположение костей меняются. Такое может случиться из-за генных мутаций или патологий беременности.
Спровоцировать искривление ног могут:
- дефицит питательных веществ;
- перенесенные матерью инфекции;
- прием матерью токсичных препаратов;
- гипоксия плода.
Все формы вальгусной деформации истинного, врожденного типа проявляются до годовалого возраста, но обычно заметны врачу сразу после рождения.
Самые серьезные разновидности, которые лечат только хирургическим путем:
- вертикальный таран;
- стопа-качалка.
До ¾ случаев врожденной вальгусной деформации связаны с дисплазией соединительной ткани — системной патологией соединительных волокон, которая передается по наследству. Обычно у таких детей имеются и другие отклонения от нормы разной степени выраженности — плоскостопие, искривление спины, грудной клетки и т. д.
Приобретенные причины
Предпосылка для развития детской формы вальгусной деформации ноги приобретенного типа — недоразвитие связок и сухожилий, сниженный тонус мышц. Все это вызывает искривление стопы и пальцев в 2 года или позже, когда ребенок начинает длительно ходить, пребывать на ногах.
Ближе к 1,5 годам родители могут заметить отклонения в строении стопы, если подбору обуви не было уделено достаточно внимания. Ношение мягкой, плохо фиксирующей стопу обуви вызывает изменение формы ноги.
Перенесенный рахит плохо сказывается на состоянии опорно-двигательного аппарата. У подростков причиной проблемы часто становится усугубление уже имеющегося плоскостопия. У девушек ношение обуви с узким носиком или на слишком высоком каблуке может спровоцировать заболевание стоп.
Отдельно специалистами указывается юношеская вальгусная деформация, которая возникает из-за слишком быстрого роста стопы у подростков.
Прочие возможные причины приобретенной деформации:
- ожирение;
- гипотиреоз и другие эндокринные болезни;
- сахарный диабет;
- проблемы остеогенеза, в том числе остеопороз;
- мышечная дистрофия;
- сколиоз и иные нарушения осанки;
- псориатический и ювенильный артрит.
У детей с ДЦП, полинейропатиями, синдромами Марфана, Дауна, перенесенным полиомиелитом вероятность развития деформации очень высока. Возможно появление кривизны стопы после травмы (перелом, растяжение), длительного ношения гипсовой повязки на голени.
Не менее велик риск появления болезни у детей, которых слишком рано учили ходить, применяли ходунки. Тонус мышц в раннем возрасте низкий, и под весом ребенка свод стопы начинает уплощаться.
Классификация вальгусной деформации в зависимости от причины возникновения:
- статическая — появляется из-за нарушений осанки;
- компенсаторная — развивается по причине аномалий ахиллова сухожилия и голеностопного сустава, вертикального положения таранной кости;
- паралитическая — обусловлена проблемами ЦНС;
- рахитическая — появляется после рахита;
- травматическая — возникает после травмы ног.
Приведенная стопа. Симптомы, диагностика, виды лечения
Приведенная стопа – это состояние, при котором во время движения стопы встают не параллельно друг другу, а носками внутрь шага. Передняя часть стопы отклоняется вовнутрь, пятка остается в нормальном положении, а наружный край стопы округляется. Внешне заболевание напоминает косолапость, поэтому простонародье оно называется ложным косолапием.
Виды и причины возникновения
У здоровых людей приведение стопы провоцирует серповидная деформация, при которой форма стопы напоминает полумесяц. Следующей причиной становится внутреннее скручивание по продольной оси большеберцовой кости голени или бедренной кости, а также дисплазия вертлужной впадины. В основном у взрослых пациентов приведенная стопа имеет врожденный характер.
На практике ложное косолапие встречается двух видов:
- приведение, сопровождающееся варусной деформацией и искривлением плюсневых костей и нарушенным функционированием,
- простое врожденное приведение стопы с ненарушенной функцией.
На начальной стадии деформации заметно приведение передней части стопы без изменения ее задней части. Незначительно первый палец разворачивается вовнутрь, но плюсневые кости не деформируются. По мере прогрессирования болезни приведение переднего отдела стопы сильно выражено, в патологический процесс вовлекаются кости плюсны, поэтому функция стопы нарушается.
Симптомы
Приведенная стопа провоцирует дальнейшие заболевания суставов и влияет на осанку. Патология влияет на самооценку и только зрительно заметна окружающим из-за следующих симптомов:
- расширенный промежуток между первым и вторым пальцем на двух конечностях,
- деформируется отклонение первого пальца и первой кости плюсны внутрь,
- среднее положение пятки,
- закругление наружного края кубовидной кости,
- медиальный край выгнут, а латеральный край стопы выпуклый,
- подвывих клиновидных костей,
- углубленный свод стопы нормальной высоты,
- измененная форма плюсневых костей.
Для взрослых пациентов становится настоящей проблемой выбрать удобную обувь, причем она быстро и неравномерно снашивается.
К какому врачу обращаться при приведенной стопе
Как правило, ложное косолапие исчезает самостоятельно в процессе роста и развития, но в некоторых случаях оно только усиливается. Прогрессирующее заболевание нарушает походку и осанку, вызывая дегенеративные процессы в позвоночнике, связках ног, суставах и мышцах. Нужно не медлить с визитом к ортопеду. Врач определит причину, стадию заболевания и разработает тактику лечения.
Методы лечения
Начальная и умеренная стадия приведенной стопы поддается консервативной коррекции. Сначала осуществляется ручное выпрямление свода стопы с последующим наложением циркулярных повязок из гипса. Они похожи на сапоги и обездвиживают конечность от стопы до коленного сустава. Повязка снимается и сменяется еженедельно. Через три месяца повязка сменяется по мере роста стопы.
Пациенту назначаются сеансы ЛФК. Под контролем инструктора больной ездит на машине-каталке, выполняет упражнение на шведской стенке, крутит велосипед, ходит босиком по наклонной поверхности. Кроме того, полезно плавание, лыжное катание, бальные танцы.
Благотворный эффект оказывает физиотерапия, например, электростимуляция мышц, аппликации озокерита, а также специальный массаж. Массажист разминает, растягивает стопу наряду с тонизирующим массажем всего тела.
Если диагностирована тяжелая стадия приведенной стопы, выявлены вторичные изменения скелета или консервативная терапия неэффективна в течение 9 месяцев лечения, то не обойтись без операции.
В зависимости от клинической картины корректируются только мягкие ткани или мышцы вместе с клиновидными костями.
По окончании хирургического вмешательства стопа иммобилизируется с захватом голеностопного сустава. На усмотрение доктора накладывается шина или гипсовая повязка, применяются корригирующие туторы в течение одного месяца.
Реабилитация и восстановление образа жизни
Во время лечения нужно носить ортопедическую обувь с внутренними жесткими бортиками и задником. Если больной не может приобрести ортопедические ботинки, то в обычную обувь устанавливается пронатор под переднюю часть, а также супинатор под пятку. Приспособления предотвращают отклонение от оси.
Вернуться к списку
Подошвенный фасциит
Подошвенный фасциит относится к воспалительным заболеваниям стопы. Начинается развитие патологических процессов в пяточной кости, куда вовлекаются подошвенные связки. В районе ближе к пятке боли начинаются при отложении солей, а связка от пятки до плюсневой кости болит при сокращении сухожилий. Подошвенное сухожилие – одно из самых прочных, но даже и здесь возникают повреждения, если сухожилие затрагивается воспалительным процессом.
Обычно подошвенный фасциит возникает у людей старшего возраста, но при сильно активной нагрузке на стопу заболевание диагностируют и у молодых людей. Досаждает фасциит спортсменам, балеринам. Провоцирующими факторами становятся:
- избыточный вес;
- дегенеративно-дистрофические изменения в стопе;
- ношение обуви на высоких каблуках;
- проблемы с кровообращением нижних конечностей.
Подошвенный фасциит на начальной стадии возникает только в процессе ходьбы, но при усугублении патологии боли сопровождают пациента и в состоянии покоя. Больной старается щадить ноги, прихрамывает, что в конце концов становится привычкой. Обычно боль нарастает к вечеру, а в состоянии сна стопы отдыхают. Утром, когда человек встает с кровати, сильная боль в ступне возвращается вновь. От боли у пациента тянут мышцы, могут возникать судороги, кожа на поверхности стопы немного припухает и краснеет. Симптомы настолько явные, что врачи не сомневаются в диагнозе, но иногда для уточнения можно сделать рентгеновский снимок.
Лечить заболевание можно как консервативным, так и оперативным способом. Хирургия применяется в исключительных случаях, когда заболевание не поддается консервативной терапии. Тянущие боли устраняются нестероидными противовоспалительными препаратами, которые снимут дискомфортные ощущения. При сильных болях можно делать инъекции глюкокортикоидами.
В большинстве случаев заболевание проходит самостоятельно. На время терапии рекомендовано ограничить физические нагрузки, а после прохождения острого периода пациентам назначат физиотерапевтические процедуры. Больным нужно следить за своим весом, чтобы не провоцировать рецидивы заболевания.
Подошвенный фасцит и пяточная шпора
Подошвенная фасция – это пластинка из соединительной ткани, которая начинается от пяточной кости, проходит по всей подошвенной поверхности стопы и прикрепляется к головкам плюсневых костей. Фасция укрепляет стопу, позволяет ей переносить более интенсивные нагрузки.
Если сама фасция постоянно подвергается выраженным нагрузкам, то она перерастягивается, травмируется, в ней развивается воспаление. Это состояние известно как подошвенный фасцит, и главный его признак – боли в стопе во время ходьбы.
Подошвенный фасцит может развиваться в результате следующих причин:
постоянные нагрузки на стопу, связанные с тяжелой работой или необходимостью длительного пребывания в положении стоя; избыточная масса: при этом во время ходьбы подошвенная фасция травмируется под действием большой массы тела; плоскостопие приводит к нарушению нормальной формы стопы и перерастяжению фасции.
Наиболее подвержены подошвенному фасциту люди, у которых имеется врожденная слабость соединительной ткани. При данном заболевании отмечается боль с боку стопы и в подъеме. Особенно характерно возникновение болевых ощущений по утрам, когда человек встает с постели и куда-то идет. Во время длительной ходьбы боль также усиливается, иногда она приводит к развитию хромоты.
Воспаленная подошвенная фасция может окостеневать в месте прикрепления к пяточной кости. При этом отмечаются сильные колющие боли пятки стопы, усиливающиеся во время ходьбы. Данное состояние известно в медицине как пяточная шпора.
Лечение боли в стопах при фасците осуществляется консервативно:
Необходимо разгрузить стопы ног. Требуется исключить все тяжелые физические упражнения. Если во время ходьбы в стопах появляется чувство усталости или боль, то сразу же нужно остановиться и отдохнуть. Массаж со льдом и мокрым холодным полотенцем способствует снятию воспалительного процесса в фасции. Применение специальной ортопедической обуви, особенно если у пациента одновременно имеется плоскостопие. Применение кремов и мазей от болей ног, которые прописываются ортопедом.
Диагноз пяточной шпоры устанавливается после осмотра врача-ортопеда и проведения рентгенографии. На ранних этапах это заболевание, так же, как и фасцит, можно лечить консервативными методами. На более поздних стадиях осуществляется хирургическое вмешательство.
|
https://youtube.com/watch?v=48vU1zq3mTI |
Перекос пятки
Перекос пятки нельзя считать всего лишь внешним дефектом, так как он развивается не сам по себе, а является следствием серьезных нарушений функций стоп
Для успешной борьбы с этой проблемой важно своевременно обратиться к специалисту, который определит причину ее появления и подберет необходимые меры по борьбе с ней
Полноценный процесс ходьбы человеку обеспечивает слаженная работа всех суставов, связок и мышц опорно-двигательного аппарата. При этом стопам отводится опорная, рессорная и балансировочная функции. Успешному осуществлению этих функций способствует правильное строение и расположение костей стоп, которое регулируют связки и мышцы. При помощи работы связок и мышц стопа приобретает свою форму и возможность двигаться.
Шаговый цикл осуществляется при сочетании двух противоположных по направлению естественных движений стоп: супинации и пронации. В процессе ходьбы они позволяют стопе упруго распластаться под действием массы тела с последующим возвратом в первоначальную форму. При супинации происходит поворот тыла стопы наружу, подъём продольного свода, укорочение стопы и «замыкание» её суставов. Пронация сопровождается вращением стопы внутри и ее удлинением, что осуществляет рессорную и балансировочную функцию.
В силу патологических изменений в строении стоп может развиться гиперсупинация или гиперпронация, которая особенно чревата последствиями. Гиперсупинация сопровождается излишним наклоном стоп наружу, вследствие чего точка опоры пяток смещается в ту же сторону и подымаются своды стоп. В случае гиперпронации тыльные поверхности стоп разворачиваются внутрь, а подошвы – наружу, из-за чего центр опоры пяток перемещается на их наружную часть. Такие изменения влекут за собой образование стойкой деформации костей стоп и имеют негативное влияние на функционирование всего опорно-двигательного аппарата.
При наличии таких нарушений ухудшается походка, появляется боль в стопах, пятках, лодыжках и, даже, в коленях и пояснице. Лучший способ борьбы с патологией — это ношение ортопедической обуви или стелек с целью коррекции дефекта и предупреждения его прогрессирования. Также их использование поможет уменьшить боль и исправить походку. Немалую роль играет специальная зарядка, которая помогает укрепить мышцы, участвующие в процессе ходьбы.
С целью профилактики развития патологии нужно тренеровать мышцы ног и исключить травмирующие факторы: избыточные нагрузки на ноги и ношение неправильной обуви.
Виды вальгусной деформации
Патологии стопы подразделяются на врожденные и приобретенные. Первый тип заболевания начинает развиваться еще в утробе. Уже при первом обследовании ортопед или детский педиатр может обнаружить деформацию свода. Приобретенное вальгусное искривление связывают со слабостью связочного и мышечного аппарата, травмами, дисплазией и ранней постановкой на ноги.
Приобретенный тип болезни тоже проявляется в раннем возрасте. Как правило, он фиксируется у детей от 1 до 3 лет. Врожденные изменения достаточно трудно устраняются консервативным путем. При очень сильном поражении следует проводить операцию, после чего проходить полноценную реабилитацию в стационарных условиях.
Виды и стадии
По локализации наибольшей деформации выделяют три вида полой деформации:
- Передний. Опора идет на кончики пальцев, стопа находится в вынужденно разогнутом положении. Пятка приподнята.
- Задний. Слабость икроножных мышц приводит к подошвенному сгибанию. Основная опора идет на пятку, она опускается ниже других отделов. Часто этот вид деформации сочетается с вальгусной установкой, которая происходит из-за контрактуры длинного разгибателя мышц ступни.
- Средний. У пациента укорочен подошвенный апоневроз или есть контрактуры мышц ступни.
Деформация тейлора (косточка на мизинце)
Ортопеды указывают, что заболевание имеет 2 стадии:
- Изменить конфигурацию стопы можно за счет воздействия на мягкие ткани.
- Деформации носят стойкий характер, избавиться от них можно только путем хирургического вмешательства.
Выделение стадий позволяет понять, когда пациенту можно рекомендовать консервативные методы лечения, а в каких случаях они окажутся неэффективными.
Приведенная стопа
В связи со своей деятельности по подбору обуви приходится читать достаточное количество литературы, читать всевозможные форумы, статьи, страницы вопросов – ответов на сайтах фирм изготовителей и продавцов ортопедической обуви.
На одном из сайтов известного изготовителя специализированной обуви встретила однажды такую переписку:Вопрос:-Уважаемые консультанты, мой ребенок ходит поворачивая носки во внутрь, какую обувь Вашей фирмы мне подобрать для своего ребенка?
Ответ:
-Для таких проблем разработана специальная модель с отведенной передней частью.
Иллюстрация ниже взята с сайта изготовителя рекомендованной обуви. Обувь как Вы видите на иллюстрации, в конкретной фирме называется антиварусной.
Уважаемые родители не нужно спрашивать какую обувь подобрать для ребенка у изготовителя, нужно идти к врачу, а лучше начать разбираться в вопросе подбора обуви хоть немного самим.
Менеджер без зазрения совести советует обувь с отведенной колодкой без запроса диагноза, фотографий стоп и обследований.
Во первых ребенок может заворачивать при ходьбе носки во внутрь из-за невралгических проблем.
Во вторых у ребенка может быть пролеченная косолапость или косолапость в процессе лечения – в этом случае возможно такая обувь и нужна, но необходимо смотреть стопу, обследования, чтобы убедиться, что это действительно так.
В третьих у ребенка может быть косолапие, и тогда не то что обувь с отведенной колодкой, а вообще ортопедическая обувь не исправит ситуацию.
Обувь с отведенной колодкой назначают в сложных случаях приведения переднего отдела стопы.
Приведение переднего отдела стопы – это различные деформаций, которые приводят к отклонению переднего отдела стопы во внутрь. Степени могут быть различны.
Ни же прорисованы степени тяжести приведения переднего отдела стопы. Проведите линию которая делит пятку пополам. В норме она пересекает 2-ой палец. Данная линия проходит через 3-ий палец при легкой, между 3-м и 4-м при умеренной, и между 4-5-ым пальцем при тяжелой степени деформации.
Приведение плюсневых костей – это подвижная деформация и исчезает со временем. Хорошо помогают массаж и гимнастика для ускорения процесса восстановления. Большинство деформаций корригируется в течение первого года жизни, остальная часть в последующем периоде детства.
Варусное приведение стопы – приведение переднего отдела стопы, которое не проходит, улучшения отсутствуют. При варусном приведениие стопы присутсвует складка на подошвенной части стопы. Деформация жесткая, самостоятельно стопа не исправляется.
Большинство родителей хотят, что бы деформация была исправлена. Деформация корригируется этапным гипсованием ноги до паховой области, начиная примерно с 6-месячного периода. Гипсовые повязки накладываются с интервалом 1-2 недели до тех пор, пока не наступит коррекция стопы.
У детей старше 2-х лет, коррекция гипсованием иногда эффективна, но более трудно воспринимается ребенком и родителями. Оперативное лечение очень редко бывает необходимо, поскольку варусное приведение стопы не вызывает функциональных нарушений и не является причиной натоптышей.
Вот как выглядит обувь для таких патологий (обувь с отведенной колодкой):
Носки такой обуви повернуты наружу.
Приведенный первый палец стопы деформация появляется из-за избыточного натяжения мышц, внутренней части стопы, которые отводят 1-ый палец. Такое состояние может быть постоянным, а может наблюдаться во время опоры на стопу. Это состояние самостоятельно проходит в процессе созревания нервной системы, когда налаживается более точный баланс мышц стопы. Лечения не требует.
Не нужно путать приведение переднего отдела стопы и “Серповидную стопу”.
Причины «Серповидной стопы»:*встречается у детей с ослабленным связочным аппаратом суставов, при этом появляется заворот стопы во внутрь – приведение переднего отдела – часто сочетается с вальгусом голеностопного сустава;* у детей, имеющий большой поворот во внутрь шейки бедра, в этом случае серповидная стопа формируется за счет неправильной опоры на стопу;*неврологические проблемы.
Как отличить серповидную стопу от приведения переднего отдела:Нужно поставить ребенка на коленки на стул так, чтобы ступни свисли. Если в спокойном состоянии внутренний край ступни ровный, то приведения переднего отдела стопы нет, даже если при ребенок ставит ножку носками во внутрь и стопа во время ходьбы пожожа на серп.
При серповидной стопе поворот стопы во внутрь плавный, тогда приведение переднего отдела дает явно выраженный угол поворота переднего отдела стопы во внутрь.
Лечение
В каждом случае деформации подбирается индивидуальный курс лечения, который будет идеально подходить конкретному пациенту. Обычно терапия довольно сложная и длительная, но у детей раннего возраста протекает намного легче. Обязательно назначаются массаж, физические упражнения (ЛФК), выполняется ортопедическая коррекция при помощи обуви, стелек, ортезов.
Гимнастика назначается каждому пациенту вне зависимости от стадии заболевания. Упражнения могут быть такими:
- перекатывание мячиков разного размера, цилиндра;
- собирание мелких предметов пальцами ног с пола и складывание их в корзину;
- ходьба на пятках, носочках, внутренней части стопы, с развернутыми наружу носочками;
- сжимание, разжимание пальцев ног;
- круговые движения голеностопом;
- хождение на корточках.
У детей коррекция искривления стоп проводится обычно консервативным способом. Один из обязательных методов лечения — массаж, который устраняет мышечный спазм, повышает эластичность связок. В самом раннем возрасте (до 3 лет) массажа вкупе с ношением ортопедической обуви бывает достаточно для излечения от деформации стопы. Варус хорошо лечится до полного окостенения ступни, позже потребуется намного больше усилий.
Физиотерапия
Кроме массажа, который делают ежедневно по 30 минут в течение месяца, назначаются различные методы физиотерапии. Физиопроцедуры помогают улучшить кровообращение при деформации ноги, ускоряют обмен веществ, снимают гипертонус мышц.
При искривлении стопы назначают электростимуляцию, грязелечение, парафинотерапию, озокерит, ударно-волновую терапию, лечебные ванны. Чтобы снять боль, в область мягких тканей вводят анестетики и кортикостероиды путем электрофореза. Очень полезен гидромассаж ног, выполняемый в форме ножных ванночек.
Ортопедическая обувь и иные методы лечения
В серьезных случаях деформации стопы используется тейпирование — наложение фиксирующих лент на ноги. Для исправления варусной установки ортопед подбирает стельки, лечебную обувь. Такие приспособления выбираются индивидуально после проведения замеров, определения угла отклонения стопы от нормы.
Если уже есть плоскостопие, дополнительно используются супинаторы. Стельки должны иметь глубокое пяточное ложе, высокие боковые козырьки, а сбоку — плотную поддержку ноги. Обувь должна быть оснащена каблуком Томаса, удлиненным с внешней стороны. Коррекцию стелек производят каждые 3 – 6 месяцев.
Операция
Хирургическое вмешательство назначают, когда консервативная терапия уже не действует. При операции у детей делают 4 разреза на стопе, усекают, по новой сшивают ряд сухожилий. Это поможет выправить ноги.
В период реабилитации применяют гипсование, после — ношение ортопедической обуви. Обязательно после операции делают массаж, ЛФК.
У взрослых проводят остеотомию. Искривленные кости разрезают, накладывают аппарат Илизарова. За несколько месяцев ноги обретают правильную форму.
Спасибо за программы и за скидку!
Достоинства:
- Добрый разработчик
Стельки и упражнения
Лечится ли полая стопа? Стельки и правильно подобранная обувь – это один из самых простых способов избавления от деформации ноги, а также ее профилактики.
Согласно утверждениям специалистов, при полой стопе пациентам необходимо отдавать свое предпочтение обуви с широкой платформой и низким каблуком. Это поспособствует фиксации ноги в правильном положении.
Также следует отметить, что покупать ортопедическую обувь следует только под наблюдением лечащего доктора. Кстати, последний может порекомендовать туфли с приподнятым внутренним краем. Чтобы обеспечить должную поддержку свода стопы, обязательно применяют ортезы, то есть специальные стельки, изготовляемые по индивидуальному заказу.
Как уменьшить боли, которые причиняет полая стопа? Упражнения и физиологические процедуры для лечения такого заболевания подбираются в индивидуальном порядке, по рекомендации лечащего доктора. Приведем примеры:
- Исходное положение сидя. Упражнение выполняется свободно, затем с сопротивлением (применяются фиксируемые грузы к стопе, гимнастическая резинка).
- Хватательные движения пальцами и обеими стопами различных предметов (деревянных, резиновых, металлических шаров разного диаметра, палочек и др.) в определенной последовательности — их размеры следует постепенно снижать, а вес — повышать.
- Исходное положение стоя. Носки внутрь, пятки в стороны, максимальная наружная ротация голеней, затем переход на наружный край стопы. Далее — опускание на поверхность подошв.
Также для устранения неприятных ощущений пациенту назначают парафиновые аппликации, теплые ванночки и ручную коррекцию деформации в виде массажа.
Полая стопа – патология, характеризующаяся аномальным увеличением подъема продольного свода ступни, является противоположностью плоскостопия.
 Эквинусное положение стопы
Эквинусное положение стопы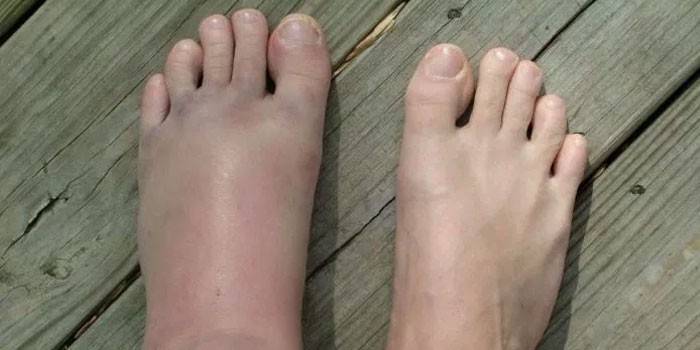
 Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья
Можно ли заниматься бегом при плоскостопии и рекомендации для здоровья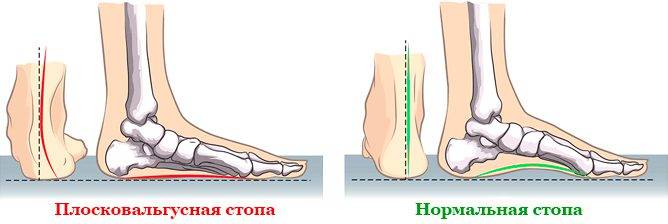
 Стельки при вальгусной деформации у взрослых
Стельки при вальгусной деформации у взрослых

 Как определить размер детской обуви по стельке и длине стопы?
Как определить размер детской обуви по стельке и длине стопы?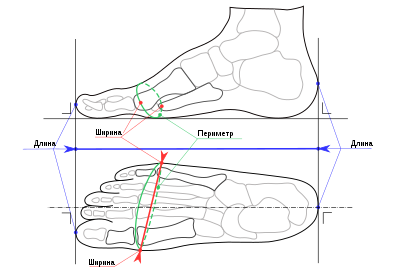 12 см: какой размер обуви ребенка и на какой возраст?
12 см: какой размер обуви ребенка и на какой возраст?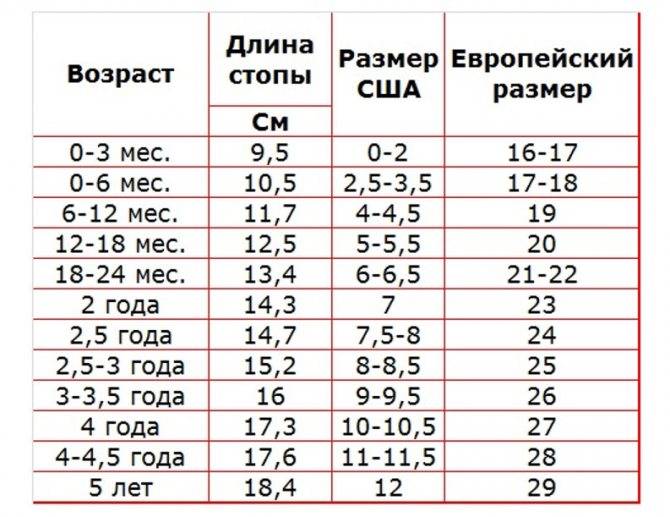 Стандартная ширина пинеток для новорожденных
Стандартная ширина пинеток для новорожденных Можно ли донашивать обувь за другими детьми
Можно ли донашивать обувь за другими детьми