Содержание
- 1 1-й этап реабилитации
- 2 ПОКАЗАНИЯ К АРТРОСКОПИИ
- 3 Реабилитация пациента операции
- 4 Операция
- 5 Послеоперационный период
- 6 Реабилитация
- 7 Использование костного материала при ревизионной операции
- 8 Осложнения после операции
- 9 На что нужно обратить внимание после хирургического лечения разрыва крестообразной связки?
- 10 Возможные методы лечения
- 11 Принципы реабилитации после операции на колено
- 12 Диагностика повреждения ПКС.
1-й этап реабилитации
Специалистами традиционно применяется классический реабилитационный курс после устранения травм ПКС (передней крестообразной связки), состоящий из пяти этапов, имеющих различные цели.
Так, после достижения определенных результатов, восстановительные процедуры переходят на следующий «уровень». В среднем процесс занимает около полугода (24 недели).
В ходе первого этапа, который продолжается в течение четырех недель, главной задачей является минимизация болевых ощущений пациента, а также отека в суставе. Кроме того, благодаря проводимым процедурам, удается восстановить контроль над бедренными мышцами, а затем и улучшить проприорецепцию сустава, увеличить пассивный диапазон его движений.
Обычно после завершения этого этапа пациент уже может передвигаться без костылей.
Стоит отметить, что после проведения оперативного вмешательства в ПКС, крайне сложным является процесс «включения» внутренней части четырехглавой бедренной мышцы. Это логичный итог атрофии, которая имела место быть перед проведением реконструкции. Не стоит забывать и о том, что негативное влияние оказывает операционная травма, и, соответственно, последующая иммобилизация.
Чтобы восстановить оптимальную чувствительность медиальной головки данной бедренной мышцы, специалисты назначают электростимуляцию, а так же массаж. Он положительно влияет на периферическое кровообращение, увеличивает сократительные возможности мышцы.
Практически всем пациентам для достижения наилучших результатов назначается курс общеукрепляющих физических упражнений.
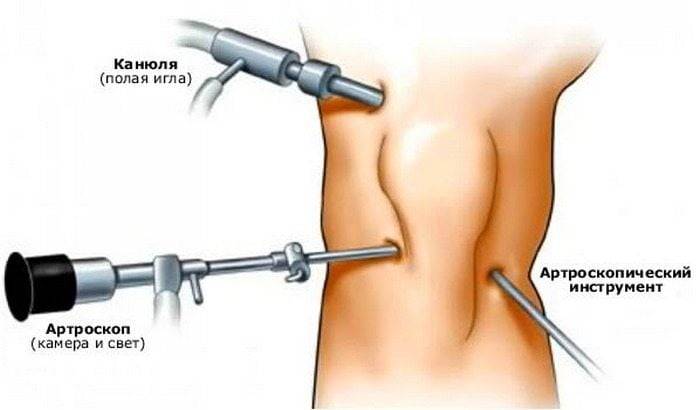
ПОКАЗАНИЯ К АРТРОСКОПИИ
Артроскопия имеет общие и специальные показания:
Общие показания:
- Неясная клиника при повреждении или заболевании сустава, которая не может в достаточной степени быть уточнена с помощью клинических и параклинических способов исследования, в том числе артрографии.
- Неясные жалобы после ранее выполненных оперативных вмешательств
- Объективная оценка и контроль эффективности ряда оперативных вмешательств.
Cпециальные показания:
- Повреждение менисков — артроскопия даёт возможность точно установить локализацию повреждения, его характер и определить необходимость хирургического вмешательства. При этом деформирующий артроз развивается значительно реже и медленнее прогресирует.
- Повреждение связок — неоднократно при артроскопии обнаруживается повреждение крестообразных связок при “стабильном колене”, и наоборот-целостность связок при передней или задней нестабильности коленного сустава. Артроскопия даёт возможность выбрать оптимальную тактику оперативного вмешательства.
- Повреждение и заболевания синовиальной оболочки — часто сопровождаются повреждением большеберцовой коллатеральной связки. В этом случае артроскопия позволяет определить объём вне- или внутрисуставного хирургического вмешательства
- Повреждение и заболевание суставного хряща — 20-25% всех повреждений коленного сустава. Они часто становятся причиной развития деформирующего артроза.
- Повреждение и заболевание суставного хряща чаще локализуется в надколенно — бедренном отделе коленного сустава — области, где диагностика наиболее трудна. Артроскопия играет решающую роль в диагностике и выборе лечения при ранней стадии асептического некроза мыщелков бедра.
- Повреждения и заболевание жирового тела — хроническая гиперплазия жирового тела (болезнь Hoffa) чаще наблюдается у спортсменов с большими нагрузками на коленный сустав, в последнее время часто наблюдается у молодых женщин, из — за гормональных нарушений.
- Деформирующий артроз — артроскопия даёт чёткие представления об изменённом суставе, при этом в основном поражается медиальный мыщелок кости. Оперативным путём удаляются патологически изменённые внутрисуставные ткани с последующим созданием оптимальных условий для предупреждения прогрессирования заболевания.
- Ревматоидный артрит — неравномерность изменений различных зон сустава и неоднородность поражений в зависимости от его фазы. Сужение щели сустава, изъеденность суставных поверхностей, ворсинчатое разрастание синовиальной оболочки. При помощи специального приспособления вводимого через троакар проводится нивелирование пораженных поверхностей и удаление синовиальной оболочки.
Реабилитация пациента операции
После пластики крестообразных связок коленного сустава положено в течение 1 месяца передвигаться только на костылях, не опираясь на ногу. Примерно столько же длится иммобилизация прооперированного отдела, которая достигается посредством использования гипсовой повязки, тутора или ортеза, жестко зафиксированных в положении полного разгибания. Нагрузки на сустав весь этот период исключены. На раннем этапе прописывают обезболивающие и противовоспалительные лекарства. Обычно несколько дней колют определенный антибиотик.
Лечебную физкультуру и комплекс физиотерапевтических процедур желательно проходить в условиях реабилитационного центра минимум 8 недель под руководством методиста-реабилитолога. К этому времени должна быть достигнута полная амплитуда движений в колене, отработана правильная походка. Занятия проводятся уже в специальном наколеннике нежесткого типа. Вернуться к обычной жизни без ограничений разрешается сугубо после прочного укрепления связки-заместителя. Окончательное восстановление крестообразной связки коленного сустава, если была использована пластика, наступает не ранее чем через 3 месяца, иногда только через полгода.
Видео реабилитационного протокола после артроскопии коленного сустава:
Операция
Пластика передней крестообразной связки не проводится сразу после получения травмы. Операцию проводят только после устранения воспалительного очага и отечности. В остром периоде применяется консервативное лечение.
После обезболивания сустава из него выводят кровь при помощи укола, после чего конечность обездвиживают гипсовой повязкой или лангетой на срок около 4 недель. Продолжительность заживления определяется в индивидуальном порядке и зависит от многих факторов. За ходом процессов регенерации следят при помощи рентген контроля.
Пластика передней крестообразной стенки.
Проведение операции начинается с анестезии, которая может быть местной или общей. После оценки чувствительности, область действий обрабатывают антисептическим раствором и делают несколько проколов на кожном покрове.
Подобные отверстия будут использоваться для ведения инструментов. Синовиальную полость наполняют физраствором, обеспечивающим растяжение тканей и пространства для размещения инструментов.
Осмотр сустава проводят при помощи камеры падающий изображение на монитор. После выявления травмы тканей производится их удаление и замещения трансплантатом. Существует несколько вариантов проведения операции на крестообразную связку.
Осложнения
Как избежать контрактуры.
Вероятность проявления осложнений после оперативного вмешательства присутствует даже при условии соблюдения всех рекомендаций.
К возможным нарушениям относят:
| Контрактура коленного сустава. | При этом нарушается объём движений, что связано с заменой элементов связки и продолжительным обездвиживанием сустава. Для профилактики развития подобного нарушения присутствует ряд профилактических мероприятий, концентрированных на восстановлении подвижности. |
| Артроз сустава. |
|
| Разрыв трансплантата. | Подобное осложнение возникает при нарушении пациентом режима реабилитации и получении сильных нагрузок на связку. Устраняются только при повторной операции. |
| Аллергические реакции на наркоз. | Вероятность проявления осложнений сводится к минимуму при соблюдении анестезиологом |
| параметров работы. При проявлении признаков аллергии реабилитолог устраняет реакцию в кратчайшие сроки. | |
| Отторжение. | Подобное осложнение возможно при использовании донорских материалов. |
Риск появления опасных осложнений существенный минимизируется при совокупной работе пациента и специалистов. Сам пациент должен сообщить медикам о проявлении реакции на наркоз в прошлом. Также следует помнить о необходимости соблюдения реабилитационного режима.
Послеоперационный период
Вот так кратко можно описать процесс операции, проведённой Евгению по восстановлению ПКС. А дальше, как он пишет: общий наркоз и проснулся уже с шиной (ортез не дающий сгибать колено). Каких-то особых болей не было. Пил болеутоляющие таблетки: по 10 штук в течение дня. На просьбы врача озвучить боль по шкале от 0 до 10, говорил — 3 (вполне терпимо). Первую ночь спать было не очень удобно, больно поворачиваться. Это вполне естественно после проведённой операции. Если бы операция была обширнее и сложнее, то было бы больно поворачиваться уже дольше. Но постепенно всё проходит.
Что касается наркоза, то обычно при операциях на коленных суставах делают эпидуральную анестезию. Делается укол в области спины и ниже пояса всё отключается. Если естественно заснёте в ходе операции, то даже хорошо. Безболезненность этой процедуры зависит от профессионализма анестезиолога, ну и личной переносимости. Пациент находится в сознании. Однако обязательно поставят капельницу с успокаивающим и вам будет всё равно что там делают. Даже чесаться нигде ничего не будет. Кроме того, выбирая тот или иной метод анестезии, опираются на сложность работ и затрачиваемое время. Никому не надо, чтобы вы вдруг стали что-то чувствовать или проснулись раньше времени. Про общую анестезию говорить нечего: укол снотворным и вы просыпаетесь уже в палате, когда всё закончилось.
Что касается послеоперационных болей и взять мой опыт, то я больше помню вторую свою операцию: было больно так, что не мог повернуться даже минимально. Однако, я боль переношу хорошо, так что вообще не просил делать обезболивающие уколы и отказывался от них. Мне казалось, что ещё один укол в задницу будет больнее. И так постоянно что-то кололи. Короче, я перетерпел.
При первой стандартной операции по пластике ПКС всё переносится намного легче и не так много всего колют. Это обязательные уколы от столбняка, антибиотики, ну и обезболивающие, если попросите. Так что не стоит бояться операции.
На второй день Евгению сняли дренаж. На третий день надели ортез Donjoy с регулируемым углом сгиба и на специальном «приспособлении с моторчиком», разгибали и сгибали ногу 30 минут в день.
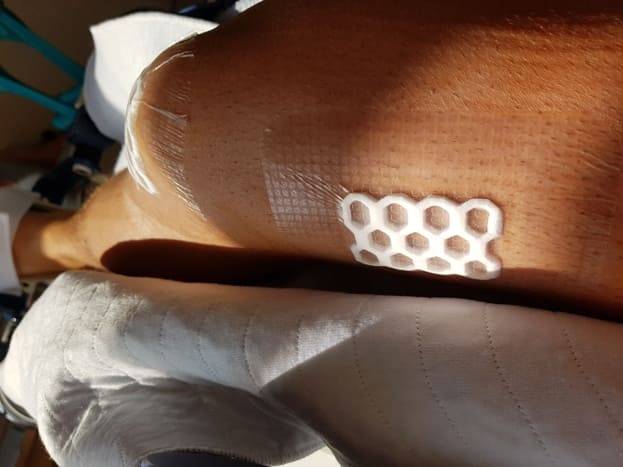
Дренаж – это трубочка, вставленная в колено. То есть пару дней после операции у вас из колена торчит трубка по которой сливается лишняя внутрисуставная жидкость, лимфа и кровь. Так необходимо делать, чтобы не пришлось потом постоянно делать травмированному суставу шприцем. Естественно, что в дальнейшем лишняя жидкость ещё будет образовываться и её придётся «откачивать», но в первые дни после операции этот процесс особенно интенсивен. Через пару дней на перевязке доктор вытащит трубки и заклеит дырку.
Многие врачи спорят как быстро необходимо начинать разработку прооперированной конечности. Одни против, другие за то, чтобы уже с первых дней начинать разработку прооперированного колена и мышц. Но чем раньше это начинать делать, тем лучше. В обездвиженную конечность плохо поступает кровь, процесс заживления замедляется, а опасность образования спаек и рубцов, увеличивающих контрактуру и неспособность мышц сокращаться, увеличивается.
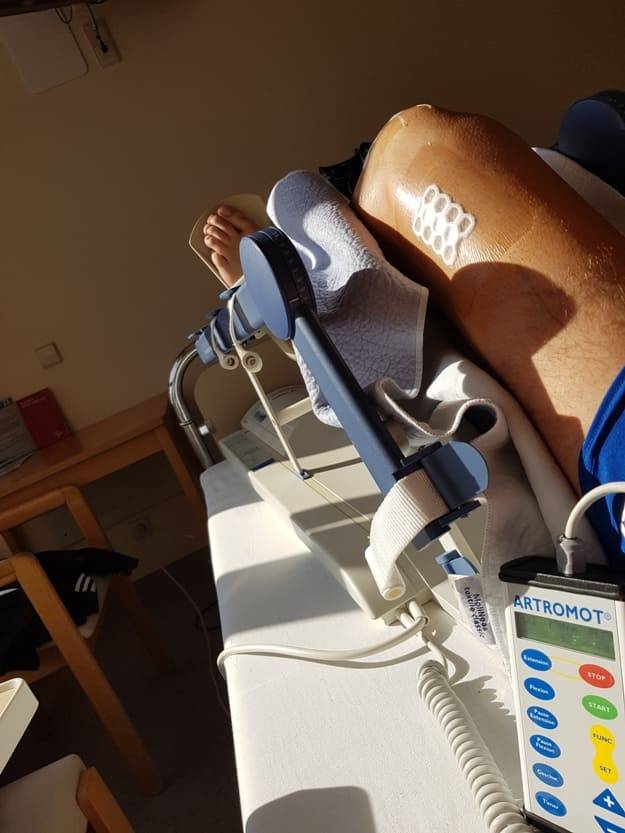
Именно поэтому необходимо движение и придумали специальный механизм пассивного сгибания. Один из таких приборов – Артромот (Artromot). Нога пациента закрепляется и механизм сам сгибает колено в установленном диапазоне. Сгибать ногу самостоятельно сразу после операции трудно и больно, часто пациент не готов себя превозмогать. На выручку приходит техника. Возможно, в Германии это более распространено, чем у нас. Я не пробовал на себе действие такой машины. В наших больницах обходятся так, к сожалению или не везде это применяется. Однако, есть возможность взять в аренду такой прибор на дом. Встречал сайты, где предоставляют такую услугу.
На пятый день Евгения уже выписали из больницы для продолжения лечения по месту жительства. Все данные по результатам операции в Германии отправляются сразу лечащему врачу, который должен наблюдать процесс восстановления.
Реабилитация
Программа реабилитации после операции на связках коленного сустава разрабатывается индивидуально для каждого пациента. Врачи расписывают занятия и процедуры по часам, требуя точного выполнения всех пунктов. В первые дни показан покой и холод на прооперированную область. На третий день назначают упражнения на сгибание-разгибание сустава с помощью эластичной ленты. На 4 день ногу сгибают в колене под прямым углом.
Для восстановления силы четырехглавой мышцы применяют электростимуляцию и специальные тренажеры. Ходьба разрешается на четвертый день с костылями, и только в ортезе. Каждую неделю нагрузка увеличивается на 25%.
Вторая фаза реабилитации начинается со второй недели после операции. Пациенту разрешают тренировать сустав, выполняя приседания и отведение ноги в сторону в выпрямленном и согнутом положении. При усилении отечности и боли в области колена, нагрузки вновь уменьшают.
Основные упражнения проводятся на сгибание-разгибание колена. В третьем и четвертой фазе восстановления осуществляется тренировка на укрепление всех мышц конечности, восстановление симметричной нагрузки (правая-левая нога). Через 4 недели разрешается ходить без ортеза и костылей, если восстановлена функциональность четырехглавой мышцы.
К лечебным процедурам относится массаж, физиотерапия, солевые ванны, прием витаминных комплексов. Массаж проводится по ходу движения лимфы (снизу-вверх) от стопы, и до колена. Травмированная область в первые недели после операции не массируется.
Длительный период сохранения боли после операции является признаком ущемления нервных окончаний, тугое разгибание колена – свидетельствует о чрезмерном натяжении трансплантата. Необходимо известить хирурга о неприятных ощущениях и дискомфорте, чтобы были предприняты соответствующие меры по их устранению.
Недопустимо увеличивать угол сгибания, если это не предусмотрено программой реабилитации. Восстановление после травмы проходит у всех по-разному (это касается и личных ощущений и длительности времени реабилитации). Срок восстановления никак не влияет на конечный результат, а лишь свидетельствует о разных возможностях организма.
Использование костного материала при ревизионной операции
В данном примере повторная операция была проведена в два этапа, что, конечно, усложняет все процедуры, занимает много времени, сил и денег. Первая операция простая, состоящая из санации сустава (очищение и удаление всего ненужного) и заполнения существующих отверстий костным материалом. Оно понятно, за время после первой операции кость не успела восстановиться и обхватить связку. Однако такое проводится не всегда. Мне ни при одной из двух последующих операций такого не делали: либо не требовалось, в силу индивидуальных особенностей, либо кость успевала зарасти, либо посчитали, что и так сойдёт. Тут уж вряд ли мне когда откроется истина.
Здесь надо уточнить, что использование человеческого или иного донорского материала является очень рискованным и сложным с различных точек зрения действием. Нужны высокие технологии для его очистки, хранения и использования. Ортопедия в Германии считается одной из лучших, такие технологии и методики им доступны. В России использование донорских органов (имею в виду только ортопедию, про другое не знаю) не так распространено или даже почти не применяется. Всё это очень дорого, хотя можно использовать не только костный материал, но и донорские связки и мениски. Самый главный риск – это отторжение инородных тканей.
Что касается костной ткани, то в медицине существует немало искусственных костных материалов, неплохо себя зарекомендовавших и используемых повсеместно, особенно в стоматологии. В любом случае, в нашем примере, врач взял на себя большую ответственность и риск. От хирурга многое зависит и он, в разумных приделах, вынужден брать на себя принятие многих важных решений, не имея возможности посоветоваться с пациентом, тем более, если тот под наркозом. Даже если пациент и не спит во время операции (местная анестезия), то тоже сомневаюсь, что он будет способен решать с хирургом подобные вопросы.
Осложнения после операции
В большинстве случаев восстановление поврежденной связки проходит без негативных последствий, но при некоторых обстоятельствах могут возникать:
- повышенная контрактура. Обусловлена ограничением сгибания-разгибания, приводящая к рубцеванию связок. Пациент должен разрабатывать ногу и строго следовать врачебным рекомендациям, выполнять лечебную гимнастику;
- отторжение прикрепленного имплантата;
- отрыв протеза, что возникает из-за низкой квалификации оперирующего врача;
- пателлофеморальный артроз. Возникает в месте взятия материала для имплантата. При анатомических особенностях организма или неправильных действиях хирурга приводит к преждевременному изнашиванию структур и перелому надколенника.
Примечание! Обращайтесь в клиники, которые имеют лицензии, и строго следуйте врачебным рекомендациям. Результат терапии зависит не только от врача, но и ответственности пациента!
Сколько лежать в больнице и этапы реабилитации Сколько находиться в больнице, и длительность реабилитации пациента зависит от нескольких факторов:
- сложности травмы;
- общего состояния пациента;
- метода хирургической терапии;
- правильности выполнения врачебных рекомендаций.
Важным звеном во время реабилитации, является разработка пораженной связки. В первые 2–3 дня пациенту назначают упражнения с минимальной нагрузкой. Их выполняют при наличии надетого на ногу специального бандажа, фиксирующего колено в оптимальном положении и препятствующего совершению резких движений.
На счет ходьбы мнение врачей расходятся. Одни считают, что первые 1–2 недели лучше придерживаться сугубо постельного режима и находиться под присмотром в стационаре, а другие разрешают с первых дней ходить на костылях и отправляют домой.
Бандаж, фиксирующий колено
Для улучшения терапевтического эффекта назначаются физиотерапевтические процедуры. Через 2–3 месяца пациента направляют в тренажерный зал для занятий на беговой дорожке и велотренажерах. К спортивным тренировкам разрешается приступать не ранее, чем через 6 месяцев после операции при условии, что врач осмотрел и разрешил возвращаться к привычному образу жизни. В большинстве случаев больничный длится около 4 месяцев. Для спортсменов рекомендовано ношение спортивных наколенников.
На что нужно обратить внимание после хирургического лечения разрыва крестообразной связки?
Сразу после операции разрыва крестообразной связки колено должно находиться в приподнятом положении. Кроме того, на колено следует наложить охлаждающий компресс. Примерно через 10 дней после операции снимаются швы, после чего Вы сможете принять душ.
Во избежание возможных осложнений колено должно находится в состоянии покоя примерно 6 недель. На это время Вам выписывается больничный и выдаются локтевые костыли. Профилактика тромбоза во время невозможности осуществления полноценных нагрузок на колено является необходимой процедурой. Для предотвращения потери мышечной массы и сохранения природных функций коленного сустава проводится курс физиотерапии.
Вы можете планировать обратный полет домой не раньше, чем через 10 дней. Однако мы рекомендуем покинуть клинику не менее чем через две недели.
- Стационарное лечение: 3–4 дня
- Рекомендуемый срок пребывания в клинике: 10–14 дней
- На когда бронировать обратный билет: 10 дней после операции
- Когда рекомендуется покинуть клинику: через 2 недели
- Когда можно принять душ: через 10 дней
- На сколько выдается больничный: 6–8 недель (в зависимости от профессиональной деятельности)
- Когда снимаются швы: через 10 дней
- Амбулаторная физиотерапия: 2 недели
- Когда разрешается снова сесть за руль: через 6 недель
- Легкая спортивная активность: 3-6 месяцев после операции
- Привычные занятия спортом: спустя 9 месяцев
Возможные методы лечения
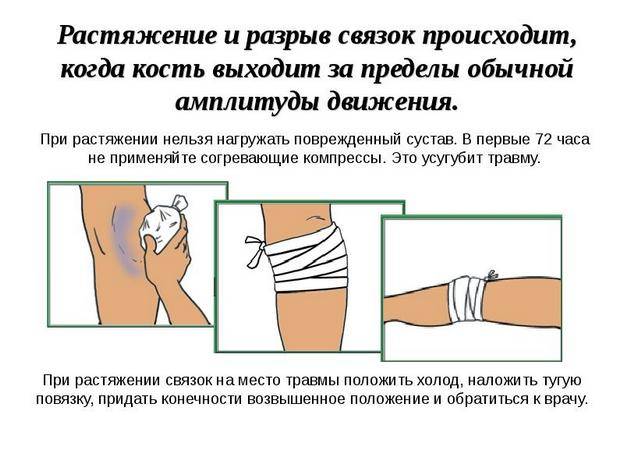
При растяжении используются только консервативные методы лечения. Терапия надрывов зависит от степени тяжести травмы и профессии пострадавшего. Например, спортсменам или танцорам сразу проводится операция по восстановлению связки. Ее сильный разрыв или полный отрыв от кости также является основанием для хирургического вмешательства.
Медикаментозное лечение
Фармакологические препараты применяются только для устранения болей, отеков, гематом. Острый болевой синдром обычно купируют внутримышечным введением нестероидных противовоспалительных средств (НПВС) — Ортофена, Мовалиса. Практикуются и медикаментозные блокады с анестетиками, глюкокортикостероидами. Для снижения интенсивности болей слабой или средней выраженности пациентам назначаются НПВС в таблетках или мазях (Диклофенак, Нимесулид, Ибупрофен).
Избавиться от отечности и синяков можно с помощью нанесения гелей с троксерутином или гепарином (Троксевазин, Лиотон, Тромблесс).
Оперативное вмешательство
Показания для сшивания или пластики связки — свежие полные разрывы и нестабильность коленного сустава после консервативной терапии.
Отсроченная реконструкция (через 1-1,5 месяца) проводится при разболтанности колена, нарушении функций стопы. В таких случаях сшивать связки бесполезно — в качестве трансплантата берут часть связки надколенника или искусственные материалы.
Ортопедическая коррекция
Для снижения нагрузки на сустав пациентам показано ношение ортопедических приспособлений — эластичных бандажей, жестких или полужестких ортезов. Также может быть наложена гипсовая лангетка, надежно иммобилизующая колено. За счет фиксация сочленения исключается смещение его структур, а восстановление соединительнотканного тяжа происходит значительно быстрее.
Лечебная физкультура и массаж
После полного сращения передней связки колена пациентам рекомендованы ежедневные занятия лечебной физкультурой и гимнастикой, классический, точечный или вакуумный массаж. Оздоравливающие мероприятия способствуют укреплению мышц, улучшению кровообращения, микроциркуляции.
Народная медицина
Средства, изготовленные по рецептам народной медицины, не используются в терапии разрыва связок. Их применение может исказить клиническую картину и даже спровоцировать развитие воспалительного процесса. Слабое анальгетическое действие народных средств нередко приводило к неправильному сращению волокон из-за отсутствия врачебного вмешательства.
Принципы реабилитации после операции на колено
Восстановительное лечение включает:
- тщательное планирование реабилитации с учетом конкретной медицинской проблемы и критериев организма;
- разработанный ежесуточный график, включающий и медикаментозную, процедурную, и физическую реабилитацию;
- принцип сбалансированности, постепенности и дозирования физических нагрузок;
- тщательный контроль над исполнением пациентом всех лечебно-восстановительных процедур.
Каждый отдельный пациент нуждается в своей программе восстановления после проведенной хирургии на колене, специально для него разработанной коллегией специалистов (хирургом, реабилитологом, неврологом, физиотерапевтом, методистом по ЛФК и пр.). Поэтому единой реабилитационной схемы для всех больных не существует. Цели восстановления:
- раннюю активизацию больного;
- предупреждение застойных явлений в органах дыхания;
- стимуляцию регионарного кровообращения и лимфооттока в нижних конечностях;
- сокращение выделения патологической жидкости в колене;
- быструю ликвидацию болевого синдрома;
- активную профилактику гипотрофии мышц, контрактур и спаечных процессов;
- стимуляцию метаболического обмена и тканевой регенерации;
- недопущение зарождения инфекционной среды в прооперированных тканях;
- возобновление утраченных функций конечности.
Как разработать колено после операции вам расскажет доктор. Не занимайтесь самолечением! Некомпетентная тактика воспрепятствует благоприятному прогнозу
Примите этот факт во внимание, если не хотите, чтобы, перенеся серьезную операцию, колено не сгибалось и болело
Диагностика повреждения ПКС.
Прежде всего, доктор может назначить проведение классических тестов, которые помогут выявить степень и характер повреждения связок:
Тест Лахмена.
Тест Лахмена осуществляется следующим образом: пациент находится на кушетке на спине, колено при этом необходимо слегка согнуть (не полностью). Врач обхватывает бедро одной рукой, а другую направляет под колено и тянет его на себя. Если идёт речь о нарушениях ПКС, то под чашечкой он нащупает небольшую шишку – это будет выпирать большая берцовая кость.
При повреждении передней крестообразной связки в процессе проведения теста Лахмена под коленной чашечкой врач нащупывает большую берцовую кость.
Пальпация коленной чашки.
Второй тест предполагает, что пациент будет лежать с выпрямленными ногами. Врач надавливает на сустав большими пальцами рук, пытаясь немного сместить его – при отсутствии повреждений чашка будет плавно передвигаться, а при их наличии начнёт «проваливаться» и потом вновь возвращаться на место. Это происходит из-за повышения давления в суставной полости вследствие попадания в него крови.
Тест «выдвижной ящик».
«Выдвижной ящик» — это ещё один тест, который выполняется в положении лёжа. Повреждённая нога при этом согнута. Доктор должен сесть на стопу больной ноги и притянуть голень к себе. Если ему это удастся, значит имеет место травма. Если нет, значит связки препятствуют и не порваны.
Другие методы диагностики повреждения крестообразных связок.
Среди основных элементов диагностики также можно выделить следующие:
- Осмотр пациента специалистом, сбор анамнеза, изучение истории болезней. Одним из наиболее «говорящих» свидетельств повреждения становится отёк – он появляется очень быстро после происшествия, как правило, через пару часов. По нему можно определить, насколько высока тяжесть травмирования.
- Пункция коленного сустава – довольно распространённый метод диагностирования – если в процессе его совершения врач получит порядка ста миллилитров крови, то, скорее всего, имеется нарушение.
- Рентгенография – неотъемлемый элемент обследования – именно рентген позволяет исключить переломы костей. Кроме того, хоть он и не отображает мягкие ткани, есть и косвенные свидетельства того, что связки порваны – это поймёт квалифицированный врач, глядя на снимки.
- МРТ. Также весьма эффективным методом является магнитно-резонансная томография. При её проведении используются электромагнитные волны, которые позволяют визуализировать не только плотные, но и мягкие материи. Благодаря этому можно отследить разновидность травмы.
Магнитно-резонансная томография позволяет увидеть все повреждения сустава, в том числе крестообразных связок, в 3d проекции.
 Артроскопия коленного сустава: секреты правильной реабилитации после операции
Артроскопия коленного сустава: секреты правильной реабилитации после операции Как избавиться от боли в коленях
Как избавиться от боли в коленях





 Пластика связок коленного сустава
Пластика связок коленного сустава Болят колени что делать
Болят колени что делать