Содержание
Лечение переломов плюсневых костей стопы
Своевременно начатое лечение позволяет за короткий срок восстановить поврежденные костные структуры, вернуть утраченную функцию, обеспечить пациенту полноценную, активную жизнь. Терапия перелома плюсны делиться на консервативную (гипс, медикаменты и т.д.) и хирургическую. Особая роль уделяется оказанию доврачебной (первой) медицинской помощи. Во многом именно от того, насколько полномерно была оказана доврачебная помощь, зависит последующее специализированное лечение больного, его результат, прогноз к выздоровлению и трудоспособности.
Первая медицинская помощь при переломе
Роль первой медицинской помощи сводится к облегчению состояния пострадавшего, предупреждению развития шоковых состояний, усугубления травмы, появления осложнений.
Доврачебная помощь при переломе плюсневых костей сводится к:
-
предупреждении нагрузок на стопу (опора, ходьба, активные или пассивные движения строго запрещены);
-
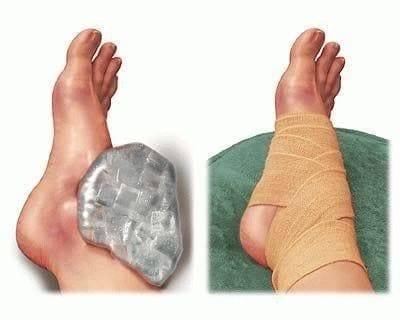
накладывании на участок травмы холодного компресса, льда или мокрой тряпки для облегчения боли и уменьшения отека;
-
фиксации поврежденной конечности подручными материалами (бинт, платок и т.д.);
-
придании ноге горизонтального положения (конечность слегка поднята по сравнению к корпусу). С это целью показано подложить под ногу валик, подушку, свернутую ткань и др.;
-
открытые переломы, сопровождающиеся кровотечением, требуют его остановки в кратчайшие сроки. При артериальном кровотечении накладывают жгут выше места повреждения или на магистральную артерию. Для остановки венозного кровотечения достаточно тугого бинтования раны;
-
чтобы предотвратить проникновение в рану инфекции, на нее накладывают асептическую повязку;
-
если под рукой есть обезболивающие препараты, их можно ввести больному внутримышечно, внутривенно или в саму зону перелома.
Внимание! Оказывать доврачебную помощь должен только человек, обладающий необходимыми навыками. Неправильно оказанная первая помощь приводит к ухудшению состояния пострадавшего или к его смерти
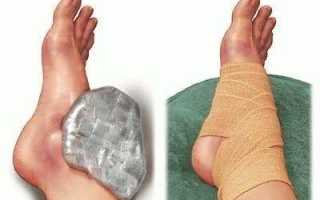
Закрытый прелом может переходить в открытую форму. Для предотвращения этого запрещено двигать травмированной ногой, подвергать ее осевой нагрузке (становится на нее). Оптимальным вариантом трансформации одного вида перелома в другой является иммобилизация конечности. Для этого используются шины, которые можно сделать из подручных материалов. При отсутствии возможности наложить шину, поврежденную ногу можно закрепить к здоровой.
Консервативное лечение
Переломы без осложнений, значительных смещений, тела кости лечатся по консервативной методике. Она заключается в фиксации места перелома, применении медицинских препаратов, выполнении физиотерапевтических процедур, массажа, лечебной физкультуры. В ряде случаев для иммобилизации используют гипс, но в определенных ситуациях применяется ортез. При незначительных смещениях прибегают к скелетному вытяжению с последующей одномоментной репозицией.
Консервативное лечение отдельных видов переломов:
-
для лечения несмещенных травм основания 1-5 плюсневой кости обходятся без гипса – используются ортезы. Однако при переломах у детей применяется гипсовая повязка;
-
через 1-3 дня можно передвигаться с помощью костылей, опираясь на пяточную кость поврежденной ноги;
-
маршевый перелом требует лечения с применением ограниченных нагрузок. В этом случае используют ортопедические стельки, позволяющие снять нагрузку с участка травмы;
-
при переломах с выраженным смещением накладывают гипсовую повязку (гипс).
Операция
К хирургическому методу прибегают при открытых переломах или травмах со значительным смещением костных осколков. Отдельно стоит упомянуть перелом пятой плюсневой кости. При нем не отмечается выраженного болевого синдрома и нарушения опорной функции ноги, поэтому его легко спутать с ушибом. Около половины пациентов не обращаются за лечением по поводу такой травмы. Из-за чего кость значительно смещается. В таких ситуациях единственным способом лечения является хирургический.
Выделяют 2 основных способа оперативного лечения переломов:
-
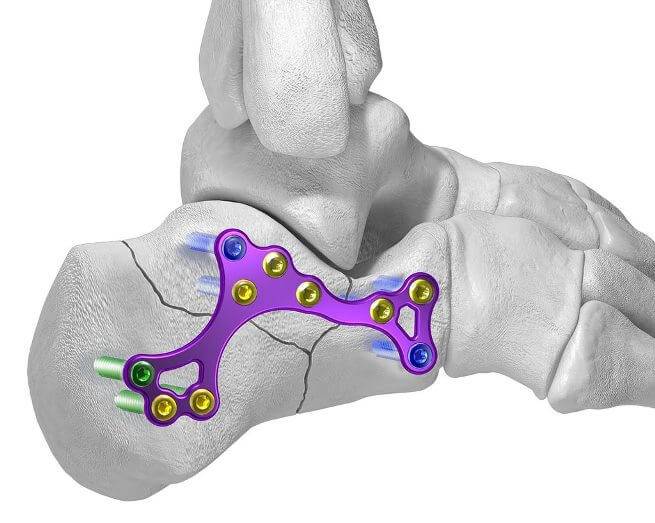
Фиксация кости чрезкожными спицами. Кости фиксируют в нормальном положении (разрезы не делают). Затем в кости вводят металлические спицы. Для этого в костях просверливают отверстия, через которые вводятся спицы (см. фото).
-
Открытая операция. Требуется оперативный доступ (разрез) через который врач достигает участка перелома. Кости собирают вручную и фиксируют металлическими конструкциями. При использовании хирургического метода восстановление после перелома плюсневой кости стопы происходит быстрее.
Лечение
Если обнаружен незначительный перелом стопы, лечение заключается в простом наложении шины. При этом травмированная конечность несколько недель должна находиться в неподвижном состоянии для того, чтобы поврежденная костная ткань полностью зажила.
Когда кость сильно разрушена, необходимо осуществить внутреннюю фиксацию. Это делают с использованием специальных винтов.
Тяжесть и характер повреждения определяет дальнейшее лечение. Любой перелом плюсневой кости без смещения нуждается в проведении иммобилизации. Наложенный гипс надежно защитит кость от возможного смещения. Благодаря тому, что стопа полностью неподвижна, срастание костной ткани будет происходить быстрее.
Если во время получения травмы произошло смещение отломков, без хирургического вмешательства не обойтись. При проведении операции врач вскрывает область перелома и сопоставляет образовавшиеся отломки, после чего фиксирует их специальными спицами или винтами. Потом накладывается гипс на срок до шести недель. Больному запрещено наступать на травмированную ногу. Через шесть недель можно начинать ходить. Спицы вынимают через три месяца, винты – через четыре. Пациенту рекомендуется носить ортопедическую обувь или стельки.
При переломе Джонса накладывается гипсовая повязка от пальцев ноги до средней трети голени на срок до двух месяцев. Нельзя наступать на поврежденную ногу.
Чтобы снизить нагрузку на травмированную конечность во время ходьбы, нужно использовать костыли. Больной обязательно должен наблюдаться у врача, который правильно подберет реабилитационный курс для восстановления нарушенной функциональности в травмированной стопе.
Восстановительный период при переломе плюсневой кости достаточно длительный и включает занятия лечебной физкультурой, массаж, использование супинаторов, физиотерапию.
Если такую травму не лечить или лечить неправильно, то возможно появление таких осложнений, как артроз, деформация, постоянные боли и несращение перелома.
Причины переломов костей стопы
травматический переломпатологический перелом
Травматические переломы костей стопы
Для травматических переломов характерен один из следующих механизмов возникновения:
- Осевая нагрузка. Избыточная осевая нагрузка на кости стопы может стать причиной перелома любой из костей, однако чаще всего возникает перелом пяточной кости. Развивается данный механизм перелома либо вследствие вертикального падения с высоты, либо в результате дорожно-транспортных происшествий (при воздействии педалей на подошвенную поверхность стопы).
- Избыточное вращение. Избыточное вращение стопы может стать причиной внесуставного перелома пяточной кости. Воздействие травматического фактора на стопу, находящуюся в положении внутреннего или внешнего вращения (пронации или супинации), зачастую вызывает не только перелом костей стопы, но также и перелом одной или обеих лодыжек.
- Избыточное тыльное сгибание стопы. Избыточное тыльное сгибание стопы в сочетании с сильным ударом в результате падения или дорожно-транспортного происшествия в большинстве случаев приводит к перелому шейки таранной кости. Также подобная травма часто сочетается с переломом переднего края большеберцовой кости.
- Прямое воздействие. Нередко кости стопы повреждаются в результате прямого воздействия механического фактора на стопу. Обычно это происходит в ходе дорожно-транспортных происшествий, после падений, после прыжков с большой высоты, после падения каких-либо тяжелых предметов на стопу.
- Другие механизмы. Повреждение костей стопы может возникнуть под действием различных типов травматического воздействия и при различных положениях стопы. Это создает значительное многообразие возможных травматических переломов данной области, а также некоторые трудности при диагностике.
Патологические переломы костей стопы
В основе патологических переломов могут находиться следующие заболевания костной ткани:
- Остеопороз. Остеопороз представляет собой патологическое состояние, при котором нарушается процесс синтеза костной ткани и ее минерализации (укрепления солями кальция). В результате компактное вещество костей истощается, костные балки становятся менее выраженными, скелет теряет свою прочность и упругость.
- Остеомиелит. Остеомиелит является тяжелым инфекционным недугом, при котором инфекционно-воспалительный очаг располагается в пределах костной ткани и костного мозга. Возникающая при остеомиелите системная и локальная воспалительная реакция провоцирует ряд патологических изменений, на фоне которых нарушается питание кости и возникает ее постепенное ослабление.
- Опухоли костной ткани или костного мозга. Опухоли костной ткани и костного мозга вызывают выраженное истончение и ослабление костей, что увеличивает риск развития перелома под воздействием стимулов низкой интенсивности. Кроме того, неопластические процессы зачастую провоцируют неспецифичные ноющие боли в области пораженной кости, которые доставляют значительный дискомфорт больному.
- Генетические аномалии. При некоторых генетических аномалиях нарушается процесс минерализации костей и построения костной ткани, что приводит к тому, что кости становятся более хрупкими.
- Поступление недостаточного количества питательных веществ и минералов с пищей. Построение костной ткани является сложным процессом, для которого необходимо достаточное количество энергии, питательных веществ, витаминов и минералов. Их недостаток может стать причиной сниженной прочности костной ткани. Следует, однако, отметить, что метаболические и структурные изменения в костях развиваются несколько медленнее, чем в других тканях, поэтому, для того чтобы возникли изменения костной ткани на фоне недостаточного поступления питательных веществ, требуется значительный промежуток времени.
Следующие группы лекарственных препаратов способны снизить прочность костей:
- стероидные гормоны;
- гормоны щитовидной железы;
- прямые и непрямые антикоагулянты (например, гепарин);
- препараты лития;
- противосудорожные средства;
- цитостатики и другие химиопрепараты, используемые для лечения опухолей;
- тетрациклиновые антибиотики.
Реабилитация после перелома
Период восстановления после перелома большого пальца на ноге занимает 4-8 недель, если правильно и строго придерживаться всех рекомендаций врача травматолога.
Физиотерапия
Перелом большого пальца на ноге лечится комплексными методами. После терапии пациентам необходимо пройти реабилитацию, которая предусматривает посещение физиотерапевтических процедур.
| Название |
Описание |
| Интерференционные токи | Метод физиолечения, который улучшает кровообращение, активизирует процессы регенерации и устраняет гематомы. |
| УВЧ-терапия | Лечение помогает быстро восстановиться после перелома большого пальца. Уменьшается болевой синдром, улучшается трофика тканей и вещественный обмен, кровообращение. |
| Магнитная терапия | Магнитное поле предупреждает развитие заболеваний костной ткани. Способствует процессу регенерации, уменьшает отеки. |
Озокеритовые аппликации и солевые ванны помогают быстрее восстановиться после перелома большого пальца. Уменьшается местная воспалительная реакция, снижается вероятность возникновения посттравматических осложнений.
Массаж
На первом этапе реабилитации рекомендуется проводить самомассаж легкими поглаживаниями пальца, сжимание его
Важно, чтобы не было дискомфорта и болезненных ощущений. Массаж улучшает кровообращение в поврежденной области и предупреждает атрофию мышечных волокон
Длительность каждого сеанса не должна быть меньше 10 мин. курс лечения предусматривает 10-15 массажных процедур.
Упражнения
Лечебная физкультура показана пострадавшим после лечения для восстановления функций и подвижности поврежденного пальца. Первое время упражнения рекомендуется выполнять 15-20 минут, дальше увеличивать их продолжительность до 40-60 мин.
Эффективные упражнения:
- Перебирание или сбор мелких предметов пальцами. Упражнение рекомендуется выполнять 15-30 мин, затем сделать обязательно перерыв.
- Рекомендуется сжимать и разжимать пальцы.
- В стоячем положении поднимать и опускать пальцы. Упражнение рекомендуется выполнять 15-20 мин.
- Медленно подниматься на цыпочки, затем возвращаться в исходное положение. Становиться на всю стопу. Чтобы сохранять равновесие, в ходе выполнения этого упражнения можно опираться на спинку стула.
В первое время лечебная гимнастика обязательно проводится под наблюдением физиотерапевта. Упражнения помогают разрабатывать суставы пальцев на ногах, также они восстанавливают эластичность мышечных волокон, связок.
Для достижения стойкого лечебного эффекта гимнастика выполняется регулярно на протяжении 6 месяцев
Важно придерживаться всех рекомендаций инструктора, чтобы предупредить развитие возможных осложнений после перелома большого пальца на ноге
Народные средства
Рецепты знахарей и целителей также используются в комплексной терапии перелома большого пальца на ноге. Регенерации костной ткани способствуют согревающие компрессы, расслабляющие ванночки для ног
Применение народных средств важно обсудить с лечащим врачом, поскольку многие используемые компоненты могут спровоцировать побочные эффекты или аллергическую реакцию
Эффективные методы нетрадиционной медицины при переломе большого пальца на ноге:
| Название | Рецепт | Применение |
| Полевой хвощ | Залить 1 ст.л. травы горячей водой (1 ст.). Настаивать 30 мин и процедить. | Лекарство хорошо устраняет отеки. Готовое средство рекомендуется употреблять внутрь по 1/3 ст. 3 раза в сутки. |
| Глина | Развести 1 ст.л. глины 1 ст. горячей воды. | Полученную массу рекомендуется принимать 3 раза в сутки перед едой за 30 мин. Лекарство уменьшает воспалительный процесс, пополняет дефицит кальция, кремния и других необходимых элементов для костей. |
| Луковый отвар | Очистить и вымыть 2 луковицы среднего размера. Измельчить и обжарить на подсолнечном масле. Полученную массу залить горячей водой (1 л), поставить на огонь и греть 10 мин. Луковый отвар остудить и процедить. | Готовое средство рекомендуется принимать 3 раза в сутки по 1 ст. перед едой за 30 мин. |
| Травяной сбор | Смешать в одинаковых пропорциях зверобой, ромашку, валериану. Залить 1 ст.л. травяного сбора крутым кипятком (1 ст.). Полученную массу поставить на маленький огонь, греть 2-5 мин и остудить в течение 20 мин. | Процеженный отвар рекомендуется принимать свежий и теплый. Полученный объем лекарства необходимо выпить за 3 приема в течение дня. Травяной сбор уменьшает воспалительный процесс, отек и болевой синдром. |
Пополнить запасы кальция в организме поможет яичная скорлупа. Необходимо ее хорошо высушить, измельчить до порошка и принимать вместе с едой по 0,5 ч.л. 3 раза в сутки. Парить ноги можно после полного заживления перелома. В воду рекомендуется добавлять травяные отвары, морскую соль.
Симптомы перелома
Симптоматика перелома плюсневых костей зависит от его локализации. Так, например, переломы костей, на которые приходится незначительная, по сравнению с остальными, нагрузка, отличаются менее выраженным болевым синдромом, при них опорная функция практически не нарушена. С травмами крупных костей ситуация противоположная. К тому же, из-за сходности симптоматики, переломы часто путают с растяжением связочного аппарата.
Основными симптомами, свидетельствующими о наличии перелома плюсна являются:
-
щелчок или хруст в момент травмирования;
-
появление постоянного болевого синдрома сразу после получения перелома;
-
боли усиливаются при движении (активном или пассивном) стопы;
-
появление отека в подошвенной области и на тыле стопы;
-
деформация ноги, которую можно увидеть самостоятельно;
-
посинение (синюшность) кожи стопы, особенно выраженное в месте перелома;
-
образование подкожного кровоизлияния, гематомы, которая может распространяться по всей поверхности стопы;
-
отсутствие активных движений пальцами;
-
усиливающиеся боли при пассивном движении пальцев;
-
наличие крепитации (хруста трения костных отломков друг о друга) – неоспоримый признак наличия перелома;
-
нарушение опорной функции конечности (травмированному человеку не под силу самостоятельно опираться на стопу).
Отдельно следует упомянуть открытые переломы, т. е. те, при которых нарушается целостность кожных покровов. Открытый перелом характеризуется:
-
Наличием раны, в которой видны, или выступают из нее, фрагменты поврежденной кости.
-
Наружным кровотечением (артериальным или венозным).
-
Быстрым ухудшением общего состояния травмированного человека.
-
Частым развитием шоковых состояний.
Открытые переломы могут образовываться одномоментно (первично-открытый) или из-за переходя закрытой травмы в открытую форму, при прорезывании фрагментов кости сквозь мягкие ткани (мышцы, жировую клетчатку и др.) Во избежание перехода закрытой формы перелома в открытую форму, строго запрещены любые движения пораженной конечностью.
Выявляемые при инструментальном обследовании признаки
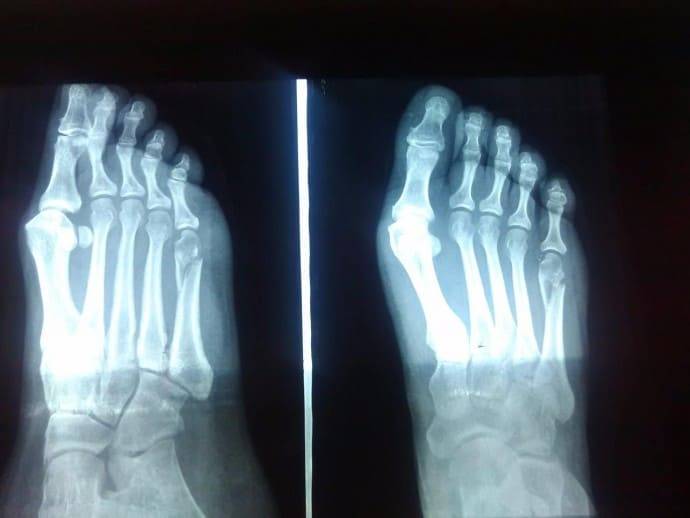
По наличию одних лишь симптомов установить определить сломана кость стопы или нет затруднительно. Для подтверждения или опровержения диагноза необходимо провести дополнительные (инструментальные) обследования. Основным методом диагностики переломов является рентгенография (проведение рентген-снимка). Метод позволяет с вероятностью 90-95% установить наличие травмы. При неэффективности рентгенографии или сомнительном ее результате прибегают к другим инструментальным обследованиям. К ним относятся:
-
рентген-томография (редко используется, считается устаревшей);
-
компьютерная томография (рентген-томография с участием компьютерной техники) — КТ;
-
магнитно-резонансная томография – МРТ.
Признаками, позволяющими достоверно судить о переломе (прямыми признаками) являются:
-
наличие линии перелома (представляет собой более светлую, по сравнению с другими участками, линию);
-
разрыв коркового (кортикального) слоя;
-
наличие смещенных фрагментов кости;
-
уплотненные или истонченные зоны;
-
изменение формы поврежденной кости.
Выделяют косвенные (непрямые) рентгенологические симптомы переломов:
-
усиление или ослабление теней мягких тканей из-за образования гематом или отеков;
-
измененные, деформированные физиологические просветления в зоне сустава или их полное исчезновение;
-
наличие в ближайшем суставе жидкости или крови;
-
образование кортикального козырька (ступеньки) – наслоение слоев костной ткани друг на друга;
-
неровные поверхности костей;
-
непрямым симптомом наличия старого перелома (более 1,5-3 нед.) считаются локальные остеопоротические изменения – свидетельствуют о том, что травмированная плюсневая кость активно перестраивается.
Важно! Только специалист, опираясь на выявленные при осмотре и инструментальном обследовании, симптомы, может достоверно определить сломаны плюсневые кости или нет. Заниматься самодиагностикой или обращаться к псевдоспециалистам мы настоятельно не рекомендуем – это опасно для вашего здоровья
Все диагнозы имеют свой код согласно МКБ-10 (международной классификации болезней). Кодировка позволяет унифицировать диагнозы, выбрать оптимальный вариант лечения, составить прогноз относительно жизни, выздоровления и трудоспособности больного. Согласно МКБ-10 переломы костей плюсны шифруются как S 92.3.
Полезно: От чего могут опухать губы
Когда можно снять гипсовую повязку
От типа недуга зависит и период иммобилизации человека.
Если у него:
- изолированный перелом заднего отростка стопы, то иммобилизация длится 1,5 месяца;
- повреждены кости плюсны, то иммобилизация длится 1,5 месяца;
- повреждены кости предплюсны, то иммобилизация длится 1 месяц. Но при сильном смещении иммобилизация длится 6 месяцев;
- повреждена шейка или тело таранной кости, то гипс носят 3 месяца;
- повреждены фаланги пальцев, то гипс носят 6 недель.
А если человек задается вопросом о том, сколько ходить в гипсе при клиновидном переломе костей стопы, то этот вопрос ему лучше задать медику.
Симптоматика повреждений костей ступни
Независимо от того, в какой части конечности произошла травма, симптомы перелома стопы будут следующими:
- возникновение острой боли в момент получения травмы;
- усиление болезненных ощущений при попытках шевелить стопой или пальцами;
- отечность в месте повреждения и в соседних тканях с тыла стопы или на подошве ноги;
- бледность или краснота кожи в области повреждения;
- возникновение гематомы;
- деформация травмированного участка.
Если произошел перелом стопы, признаки могут отличаться от того, в каком месте произошло повреждение.
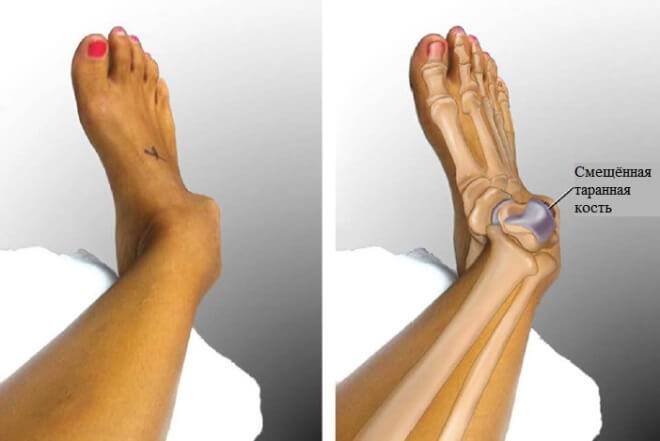
При травме таранной кости
Нарушение целостности таранной кости возможно, если человек упал с определенной высоты, либо же прыгнул, приземлившись на ноги. Признаки перелома стопы в этом месте такие:
- голеностопный сустав увеличивается в объеме;
- ограничение двигательной активности ноги из-за боли;
- усиление боли при постукивании по пятке.
Во время лечения гипс накладывается сзади, начиная от пальцев и заканчивая областью под коленом.
При повреждении предплюсны
Когда человек ломает предплюсну, то опереться он может только на пятку. Нога с тыльной стороны начинает опухать, болезненные ощущения возникают, если больной совершает круговые движения стопой, поворачивает ступню в стороны, или пытается опереться на нее. Гипсовая повязка при такой травме должна накладываться на стопу и на ногу ниже колена.
Если повреждены пальцы или основание плюсны
При подобных повреждениях нога становится неестественно подвижной, боль становится сильнее, когда доктор при осмотре пальпирует поврежденный участок. На месте травмы возникает гематома, поврежденный палец становится синего цвета. Нога в области пальцев сильно отекает. Гипсовую повязку не снимают в течение полутора месяцев.
Во время повреждений пятки
Перелом ступни в области пятки случается во время прыжков с большой высоты. Пятка начинает отекать, возникает острая боль в месте травмы, свод стопы становится уплотненным. Очень редко повреждается только одна пятка, намного чаще травма происходит сразу на обеих ногах.
При повреждениях середины ступни
Перелом кубовидной кости или других костей, находящихся в средней части стопы, проявляется следующими симптомами:
- возникновение острой и сильной боли в середине стопы;
- мгновенное появление отёка;
- стопа меняет свою форму.
Перелом ладьевидной кости стопы происходит не только из-за прямого удара. Травма может произойти при сильном сдавливании средней части стопы. Кубовидная кость ломается намного реже, хоть и располагается почти на внешней стороне. Перелом может произойти, если человек резко подвернул ногу. При повреждениях кубовидной и ладьевидной костей клиническая картина одинакова. Поврежденный участок распухает, появляется синяя гематома и сильный болевой синдром.
Причины повреждения
К переломам костей стопы приводят:
- прыжки с большой высоты;
- падения на ноги крупных предметов;
- резкие движения.
При таких ушибах больного беспокоят резкие боли, поэтому после такого ушиба идет длительный период восстановления.
Лечение
Лечебные процедуры зависят от того, какой ушиб человек получил.
Сломанные плюсневые кости пациенту требуется только зафиксировать. Делается это бандажом или медицинской обувью.
При легком ушибе пациенту только требуется снизить нагрузку и ходить, опираясь на костыли или трость.
Переломы без смещения
При переломе стопы без смещения пациенту нужна иммобилизация, поэтому ему накладывают гипс. Причем его накладывают не только на проблемную зону, но и на два соседних сустава, т. е. до средней трети голени. В 1 неделю пациенту необходимо соблюдать постельный режим.
Переломы со смещением
При переломе со смещением врач вначале составляет сломанные обломки, фиксирует их в конечном положении, которое должно быть максимально приближено к анатомическому.
Причем остатки косточек сопоставляются несколькими способами, и зависит способ от типа повреждения:
- Закрытым способом. Такой метод используют в том случае, если кожные покровы на месте повреждения не нарушены. При таком сопоставлении хирург и его ассистент разводят костные обломки в стороны до образования между ними большой щели. Далее костные обломки сводятся вместе, фиксируются гипсовой повязкой. Но есть у данного способа и один недостаток. Иногда остатки костей сращиваются неверно.
- Открытым способом. Пациенту проводят хирургическую операцию. Делают операцию при травмировании нескольких костей или наличии у больного осколков. При этом пациенту вставляют в поврежденную конечность спицы, винты, пластины. Они надежно фиксируют осколки. Этот способ также обладает некоторыми недостатками. У пациента может развиться инфекция, остеомиелит. Но антисептики и асептики помогают избавиться от этих недостатков.
Обязательно пациенту проводится антибактериальная терапия. Она снижает риск появления гноя в ране, развития инфекции. А далее медик сможет ответить на вопрос пациента о том, сколько заживает перелом ступни ноги, и сможет ли он вообще зажить.
Срок лечения
В целом период лечения перелома стопы длится от 3 до 12 недель. Но, а если больной спрашивает о том, сколько заживает, срастается перелом стопы, то ответить на него поможет специалист.
Признаки перелома пальца
Симптомы отличаются в зависимости от тяжести травмы и ее локализации. При переломе первой фаланги пострадавший чувствует сильную боль в пальце, а при трещине фаланги мизинца боль не ощущается. Человек может даже и не знать о трещине, кость зарастает сама без фиксации и гипса.
Общая симптоматика при переломах пальцев ног:
- Воспаление: припухлость и покраснение мягких тканей, повышение температуры в месте перелома;
- Резкая и сильная боль в пальце во время попытки движения или при прикосновении;
- Неправильное положение костей пальца;
- Невозможность опоры на ногу, ограниченность движения пальца или неподвижность;
- Гематома в области поврежденной кости, кровоизлияние, синюшный цвет кожи;
- Неестественная подвижность пальца;
- Положительный симптом Якобсона: усиление болевого синдрома при пальпации головки кости плюсны;
- Укорачивание пальца при осколочном переломе;
- Выраженное пульсирование или подергивание больного места;
- Открытая рана с костными обломками при открытом переломе.
Если с момента травматизации прошло немного времени, при физическом осмотре поврежденной стопы наблюдается хруст костных фрагментов. Происходит это из-за трения краев сломленных косточек. Переломы пальца сочетаются с вывихами фаланговых суставов, растяжением или повреждением связочного аппарата.
 Перелом кубовидной кости стопы лечение
Перелом кубовидной кости стопы лечение Перелом плюсневой кости стопы: сколько заживает, лечение и реабилитация
Перелом плюсневой кости стопы: сколько заживает, лечение и реабилитация Перелом основания 5 плюсневой кости стопы реабилитация после снятия гипса
Перелом основания 5 плюсневой кости стопы реабилитация после снятия гипса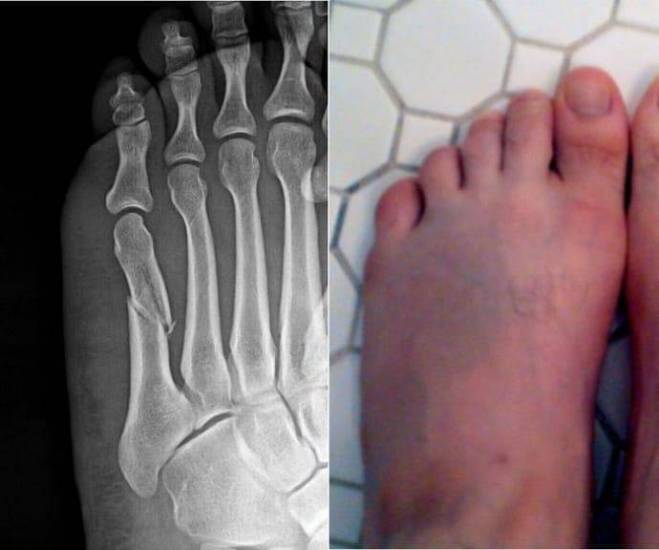

 Как лечить перелом пяточной кости
Как лечить перелом пяточной кости Перелом костей стопы, пяточной и плюсневой. причины, симптомы, виды, первая медицинская помощь и реабилитация
Перелом костей стопы, пяточной и плюсневой. причины, симптомы, виды, первая медицинская помощь и реабилитация Как лечить остеопороз стопы
Как лечить остеопороз стопы Способы как лечить перелом плечевой кости и трудности которые могут возникнуть
Способы как лечить перелом плечевой кости и трудности которые могут возникнуть